диарея после химии что делать
Диарея на фоне системного лечения
По сводным данным считается, что диарея отмечается у 75% подвергающихся химиотерапии. Диарея совершенно не характерна для средств гормонотерапии.
Какие химиопрепараты могут вызывать диарею?
идарубицин (20-73%), ралтитрексед (60%), 5-фторурацил (12-57%; чаще в комбинации с фолинатом кальция), топотекан (25-42%), винорельбин (18-38%), тенипозид (33%), гемцитабин (8-31%), иринотекан (15-25% тяжелой степени), оксалиплатин или элоксатин (12-25%; в комбинации с 5-фторурацилом и фолинатом кальция — 84%), цитарабин (особенно в комбинации с доксорубицином), дактиномицин и метотрексат (большей частью при приеме внутрь), тегафур.
Особенно опасной диарея может быть у пожилых возраста – дегидратация!
Диарея возникает также при лучевой терапии на участки брюшной полости, таза, поясничного отдела позвоночника.
Основные причины диареи у онкологических пациентов
Диарея может быть вызвана:
Почему возникает диарея?
Степени тяжести диареи
| СТЕПЕНИ ТЯЖЕСТИ | ЧАСТОТА СТУЛА (в сутки) | СИМПТОМЫ |
| I | 3 раза | |
| II | 4-6 раз | умеренные спазмы кишок, слизь в каловых массах |
| III | 7-9 раз | сильные спазмы кишок, кровянистые выделения |
| IV | более 10 раз | кровянистая диарея, дегидратацация, есть необходимость в парентеральном введении жидкости |
Какие продукты способствуют диарее?
Диарея при приеме иринотекана
Диарея является лимитирующей токсичностью при лечении иринотеканом: она может наблюдаться во время или сразу после инфузии (ранняя диарея), что связано с развитием холинергического синдрома. Эффект можно контролировать введением атропина в дозе 0,25-1,0 мг п/к. Поздняя диарея, связанная с метаболизмом препарата в кишечнике, обычно возникает на 2-7-е сутки после введения и хорошо контролируется приемом лоперамида.
Если диарея не останавливается, могут использоваться октреотид, различные эубиотики. Правильная тактика позволяет не только облегчить больному переносимость иринотекана, но и без осложнений соблюдать режим химиотерапии.
Диарея при приеме капецитабина
При возникновении жидкого стула во время лечения капецитабином прием препарата прекращается до нормализации стула.
На фоне антидиарейных препаратов капецитабин не используется.
Продолжающаяся более 48 ч диарея (особенно на фоне быстрой потери массы тела) требует инфузионной терапии для компенсации электролитных нарушений, предотвращения гиповолемии и шока.
Для нормализации водно-электролитного баланса можно рекомендовать прием внутрь растворов регуляторов водно-электролитного баланса. При наличии болевого синдрома назначают анальгетики, спазмолитики.
Когда требуется госпитализация?
Госпитализация необходима в тяжелых случаях диареи, особенно при сочетании с повышенной температурой:
Лечение диареи
Коррекция диеты. Назначается диета с низким содержанием волокон, так как волокна стимулируют перистальтику кишечника.
| ПРОДУКТЫ | ВКЛЮЧИТЬ В РАЦИОН | ИСКЛЮЧИТЬ ИЗ РАЦИОНА |
| Фрукты | Бананы, яблочное пюре, консервированные фрукты, приготовленные фрукты без кожицы или семян, фруктовые соки без мякоти | свежие фрукты и сухофрукты |
| Овощи | спаржа, зеленая фасоль, морковь и кабачки. Семена и овощи варить, пока они не станут мягкими. | свежие овощи; брокколи, брюссельскую, цветную капусту, кукурузу, горох, перец, редис и шпинат |
| Хлебобулочные и мучные изделия | Изделия из белой муки, макароны / лапша из мягких сортов пшеницы, белый рис, ореховая паста | Продукты из цельных зерновых, зерновой хлеб, мюсли, отруби, неочищенный (бурый) рис, кукурузный хлеб, любые мучные изделия и каша с сухофруктами или орехами, орехи, любые продукты, содержащие кукурузу (включая чипсы из попкорна и тортильи), семена, орехи, кокос или сухофрукты. |
| Мясо, птица, рыба | Разрешены нежирные | |
Растворимые волокна, содержащиеся в некоторых продуктах питания, поглощают жидкость и могут помочь облегчить диарею. Продукты с высоким содержанием растворимой клетчатки:
На период сильного поноса рекомендовано соблюдение диеты BRAT:
Медикаментозное лечение
Медикаментозное лечение назначает только лечащий врач.
ПРОБИОТИКИ
Правильный состав кишечной микрофлоры необходим не только для правильного пищеварения и работы кишечника, но для и конкурентного вытеснения патологических болезнетворных микробов. Пробиотики нужны обязательно.
ЛОПЕРАМИД
Замедляет перистальтику и снижает секрецию жидкости в просвет кишечника. Лоперамид принимается внутрь. Он не является обезболивающим препаратом и продается без рецепта.
Лоперамид запрещен к приему детям младше 6 лет и ограничен до 12 лет из-за высокой токсичности на головной мозг (были смертельные случаи).
При отсутствии стула дольше 12 часов прием лоперамида следует прекратить. Нужна осторожность у пожилых пациентов и при нарушении функции печени.
Лоперамид противопоказан при язвенном поражении кишечника и инфекционных диареях. В случае диареи после химиотерапии лоперамид использовать нужно, потому что без него трудно справиться с поносом.
При неэффективности лоперамида после консультации с лечащим врачом 3 раза в день подкожно вводят октреотид, который подавляет секрецию регуляторных гормонов ЖКТ и уменьшает кровоток в органах брюшной полости. Это замена лоперамиду в безвыходных ситуациях.
ЭНТЕРОСОРБЕНТЫ
Для длительного приема они менее пригодны, потому что сорбируют не только токсины, но и полезные вещества. При длительном или частом приеме (дольше 1-2 недель) не исключен дефицит отдельных нутриентов.
При диарее после химиотерапии не рекомендуется использовать активированный уголь, поскольку есть данные, что он может механически раздражать ворсинки кишечника.
КИШЕЧНЫЕ АНТИСЕПТИКИ
Это группа лекарственных препаратов, которые эффективны в отношении большинства возбудителей инфекционных диарей. Отличительными особенностями этой фармакологической группы является умеренное системное воздействие и преимущественный антимикробный эффект в полости пищеварительного канала.
ФЕРМЕНТНЫЕ ПРЕПАРАТЫ
Назначаются при подозрении на ухудшение функции поджелудочной железы.
При недостатке панкреатических ферментов стул нечастый (несколько раз в день после приема пищи), но большого объема, кашицеобразный, серого или светлого оттенка, зловонный, «жирный» и плохо смывается со стенок унитаза.
Осложнения противоопухолевой терапии на желудочно-кишечный тракт
В данной статье рассматриваются следующие осложнения противоопухолевого лечения со стороны желудочно-кишечного тракта:
Снижение массы тела (недостаточность питания)
Снижение массы тела у онкологического пациента возникает вследствие многих факторов: необходимо учитывать лечение пациента сейчас и в прошлом, состояние больного, объем операционных вмешательств и т.д.
Причины потери массы тела:
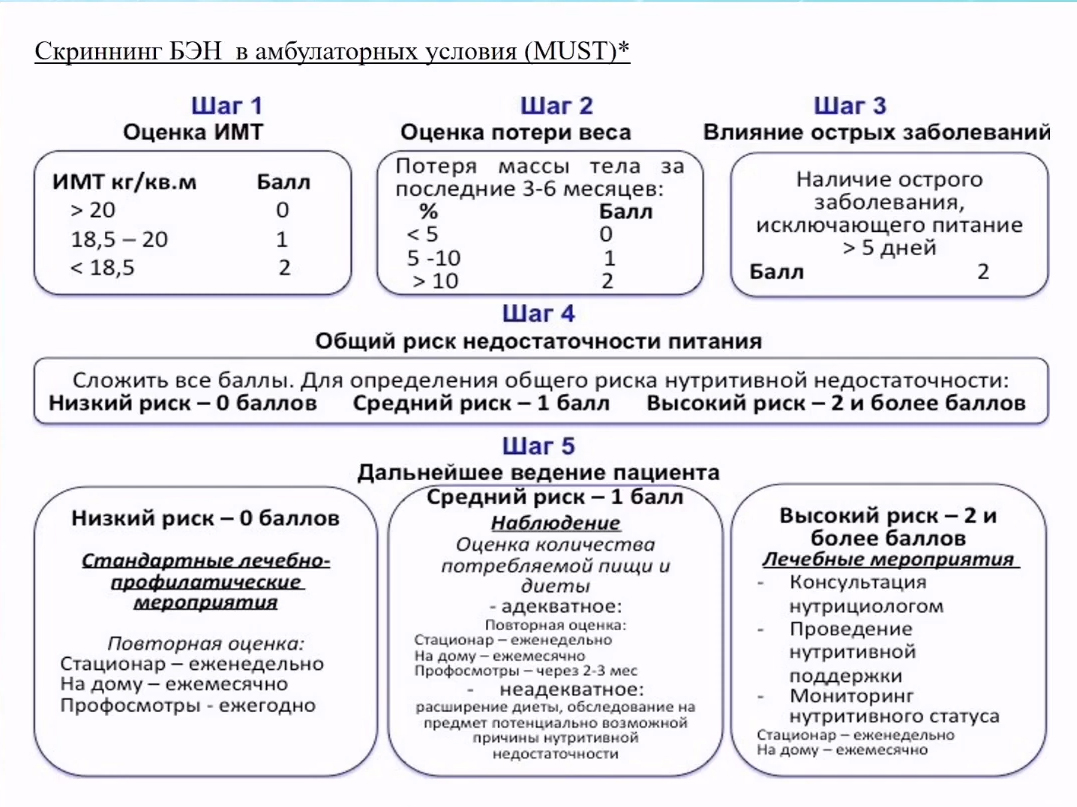
Оценка недостаточности питания
В амбулаторной практике используются различные шкалы для оценки недостаточности питания.
Оценка ситуации должна включать в себя как минимум следующие вопросы:
Алгоритм назначения нутриционной поддержки
Данный алгоритм должен разрабатываться совместно со специалистом, поскольку пациент не может самостоятельно подобрать для себя адекватную терапию, которая поспособствует улучшению самочувствия и облегчению симптоматики.
Для алгоритма назначения нутриционной поддержки необходимо ответить на следующие вопросы:
Для расчета энергетических потребностей пациента необходимо оценить имеющуюся недостаточность питания, риски прогрессирования недостаточности питания.
Осуществляется выбор оптимального пути введения лечебного питания. Возможны следующие варианты: сиппинг (лечебное питание, которое пациент может употреблять самостоятельно), зондовое питание, комбинированная нутриционовая поддержка (совмещение парентерального и энтерального питания). Отдельно стоит рассматривать ситуации, когда у пациента есть стома (гастростома, энтеростома, эзофагостома): в этом случае введение препаратов лечебного питания может осуществляться через нее.
Определяется режим кормления, режим введения препаратов лечебного питания.
Определяются сроки нутриционной поддержки пациента.
Осуществляется выбор препаратов для конкретной ситуации.
Методы оценки эффективности проводимой нутриционной поддержки
Эти методы часто используются в рутинной практике. Они позволяют оценить изменение состава тела на фоне нутриционной поддержки, оценить объем жировой массы, внеклеточной и внутриклеточной жидкости, косвенно оценить количество мышечной массы.
Эти методы редко используются в рутинной практике. Однако их достоинство в доступности – врач может осуществить оценку состояния тела прямо во время приема.
Пострезекционные синдромы
Синдромы оперированного желудка
К ним относятся – депминг-синдром, гипогликемический синдром, анемический синдром, синдром приводящей петли, рефлюкс-эзофагит, недостаточность питания, моторные нарушения культи желудка, анастомоза.
Чаще всего с этими синдромами сталкиваются пациенты, которые перенесли операции на желудке, пищеводе или поджелудочной железе. Данные симптомы могут развиваться, как в раннем, так и в более отсроченном периоде.
Демпинг-синдром. Как правило, проявляется слабостью, потливостью после приема пищи, головокружением, зачастую возникает при приеме углеводистой пищи. Развивается, как в раннем, так и в позднем послеоперационном периоде. Синдром обусловлен быстрой эвакуацией пищи из пищевода в тонкую кишку с последующим развитием гипергликемии, то есть пища быстро попадает из пищевода в тонкую кишку, что вызывает повышение уровня глюкозы (сахара) в крови.
Обычно регулируется подбором режима питания и рациона, а также медикаментозными препаратами.
Пациентам, страдающим демпинг-синдромом, необходимо вести пищевой дневник. Это поможет отследить причины синдрома (определенное время суток, определенная еда и т.д.).
Гипогликемический синдром. Проявляется недостаточным уровнем сахара в крови. Является разновидностью позднего демпинг-синдрома.
Анемия. Обусловлена дефицитом железа и витамина В-12 после удаления желудка. Данное состояние необходимо корректировать и компенсировать препаратами.
Рефлюкс-эзофагит. Это заброс пищи из тонкой кишки в пищевод. Самыми частыми проявлениями рефлюкс-эзофагита является изжога, горечь во рту, тяжесть после приема пищи, ощущение жжения по ходу пищевода. Реже симптом проявляется жжением в области языка, кислым привкусом во рту. Корректируется режимом питания, новыми жизненными привычками и назначением медикаментозной терапии.
Недостаточность питания или потеря массы тела. Данный синдром требует коррекции рациона и режима питания, а также назначения дополнительной нутриционной поддержки.
Важно знать, сколько массы пациент потерял до операции, после операции, во время химио/лучевой терапии. Исходя из этого подбираются препараты лечебного питания.
Нарушение культи желудка, анастомоза (т.е. места соединения органов). Осложнение, которое относится к моторно-эвакуаторным нарушениям. Корректируется медикаментозно.
Болевой синдром. Может быть обусловлен разными факторами. При обращении к врачу важно описать, когда возникают боли, связаны ли они с приемом пищи, через какое время и в каком месте после приема пищи возникают, проходят самостоятельно или требуют применения препаратов, сопровождаются ли тошнотой, рвотой, нарушением стула.
Астения. Состояние общей слабости и утомляемости.
Эти и другие симптомы, которые могут беспокоить пациента в послеоперационном периоде или на фоне проводимого лечения. Любые жалобы требуют обращения к врачу.
Диагностика синдромов оперированного желудка
Обследования позволяют подобрать терапию, дать точные рекомендации по образу жизни.
Как установить причину рефлюкса (заброса пищи обратно в пищевод)?
В сложных случаях для оценки характера рефлюктата и оценки того, что именно забрасывается в пищевод, используется суточная импеданс-pH-метрия. Данное исследование особенно актуально для пациентов, которые перенесли гастрэктомию (удаление желудка), резекцию пищевода.
Обследование выполняется в тех клинических ситуациях, когда пациент получает медикаментозное лечение, но улучшения не наблюдаются. Либо, когда жалобы не соответствуют характеру проведенного оперативного вмешательства.
Консервативная терапия после оперативного вмешательства на желудке
Последствия оперативного вмешательства на поджелудочной железе
Хирургические вмешательства на поджелудочной железе зачастую влекут за собой недостаточность выработки ряда ферментов и гормонов в организме. Нехватка данных веществ может привести к потере массы тела, вторичному диабету, диарее, синдрому избыточного бактериального роста. Вторичной проблемой становится боль в животе.
Чтобы оценить недостаточность ферментов проводится анализ кала на панкреатическую эластазу.
Основное лечение патологии заключается в заместительной ферментативной терапии, подбор питания.
Нарушение стула на фоне лечения (диарея/запор)
Диарея
Основные факторы, которые вызывают диарею (в зависимости от них подбирается терапия):
Любой из вышеперечисленных симптомов требует обращения к врачу для назначения терапии.
Если на фоне диареи, у пациента отмечается подъемы температуры, интоксикация, то необходимо дополнительное обследование на псевдомембранозный колит.
Диарея и недержание кала
После операций на органах, расположенных в малом тазу, у пациента может наблюдаться комбинация сразу двух синдромов – диареи и недержания кала. Чаще всего данное расстройство наблюдается у пациентов гинекологического профиля.
У больного может наблюдаться неоформленный или полуоформленный стул, а также фрагментная дефекация в течение дня, трудности с удержанием кала и газов после возникновения позывов на дефекацию. Иногда бывает ночное недержание кала.
Чтобы оценить состояние анального сфинктера специалисты назначают сфинктерометрию.
При лечении патологии применяется комбинация методов – лекарственная терапия, физиотерапия, физические упражнения.
Запор / задержка стула
Симптом может сопровождаться такими жалобами, как напряжение и/или боли в животе, натуживание, вздутие живота, твердый кал, ощущение неполного опорожнения кишечника, необходимость ручного пособия при опорожнении, отсутствие позывов на дефекацию или ложные позывы на дефекацию без опорожнения кишечника.
Причинами запора/задержки стула могут послужить:
Если пациент наблюдает у себя запор или задержку стула, необходима консультация специалиста.
Методы диагностики, которые помогут установить причину запоров:
Если на фоне лечения задержка стула длится от 4 суток, а также отмечаются повышенное газообразование, тошнота и/или рвота, боли в кишечнике, то необходима срочная консультация специалиста!
Терапия запора/задержки стула
Традиционным методом лечения является медикаментозная терапия. В случае спаечного процесса может потребоваться хирургическое лечение.
Отметим, что противоболевая терапия может усугубить ситуацию.
Лучевые поражения кишечника
Лучевые поражения кишечника проявляются в виде колитов – воспалительного заболевания слизистой оболочки кишечника. Колиты преимущественно развиваются у пациентов, получающих терапию на область малого таза (матка, цервикальный канал, простата, прямая кишка, мочевой пузырь).
Колиты могут возникнуть на любом этапе лечения: во время начала лучевой терапии и в течении 3 месяцев после окончания лечения. Существуют и позднеотстроченные лучевые колиты, которые возникают в течение первого года после проведенной лучевой терапии.
Симптомы
К основным симптомам лучевого поражения кишечника относят: нарушение стула, диарея, ложные позывы к дефекации, боли по ходу кишечника и боли в заднем проходе, в зависимости от зоны, куда пациент получает лучевую терапию. При достаточно выраженном воспалении появляются следующие симптомы — недержание кала и газов, диспепсия, метеоризм, рвота, тошнота, снижение массы тела на фоне диареи.
Если в начале лучевой терапии, во время нее, после нее у пациента отмечается выделение крови с каловыми массами – стоит немедленно обратиться к врачу! Он назначит необходимые обследования и лечение.
Диагностика лучевых поражений кишечника
Исследования, которые позволяют определить степень поражения и назначить терапию:
Терапия
При лучевых поражениях желудочно-кишечного тракта терапия зависит от локализации патологического процесса. В основном используются:
Срок лечения определяется специалистом. Стоит отметить, что лучевой колит невозможно вылечить за 2-3 недели, терапия должна быть длительной и систематической.
Авторская статья:
Захарова П.А.
Гастроэнтеролог, гепатолог НМИЦ онкологии им. Н.Н. Петрова
Как лечить диарею после химиотерапии
Иногда у меня спрашивают, как лечить диарею, возникшую после или во время химиотерапии злокачественной опухоли. Напомню, что химиотерапией называется лечение инфекционных, паразитарных и онкологических заболеваний с помощью лекарств (химических веществ).
Вот один из вопросов, присланный в 2013 году:
Моей маме 75 лет. У неё рак горла, принимала курс (30 дней) облучения, после которого сделали операцию — трахеостомию. Назначили пить препарат Фторафур 24 дня. Но из-за начавшейся диареи пришлось бросить его принимать последние 6 дней. И вот уже месяц мы боремся с маминой проблемой и почти безуспешно. Кал почти полностью состоит из слизи, 5-6 раз в день. Она принимала Энтеросгель, Линекс, йогурт, Смекту, активированный уголь. И всё стихийно, т.е. без определенного курса. Самый больший перерыв с более нормальным стулом был 1-2 дня. Питается рисом, манным супом, картофельным пюре, сухари с чаем. Большая просьба к Вам оказать помощь. Чем лечиться и какую диету соблюдать.
Две причины диареи при химиотерапии
Некоторые лекарства для лечения злокачественных опухолей с высокой вероятностью вызывают диарею, однако не все. Гормонотерапия рака не сопровождается диареей, зато использование цитостатиков может вызывать диарею с вероятностью 10-70%. Чаще других диарею вызывают следующие цитостатики:
Фторафур является препаратом 5-фторурацила, который часто вызывает диарею.
Лекарства, применяемые при химиотерапии, нацелены на уничтожение бесконтрольно делящихся опухолевых клеток, но косвенно повреждают и здоровые клетки, для которых в норме характерно быстрое деление. В первую очередь страдают здоровые клетки красного костного мозга (особенно лейкоциты) и эпителий желудочно-кишечного тракта. Возможно образование язв в кишечнике (язвенный энтероколит). Из-за повреждения эпителия нарушается всасывание и ускоряется передвижение кишечного содержимого.
Второй возможной причиной диареи при химиотерапии является низкий уровень лейкоцитов в крови (лейкопения), вызванный снижением количества нейтрофилов (нейтропения). Низкий уровень лейкоцитов способствует возникновению инфекционных осложнений, в том числе кишечных инфекций. Важный признак развития инфекции — повышенная температура (38° С и выше). К счастью, нейтропения возникает не у всех, и в настоящее время доступны эффективные, но дорогие препараты для профилактики нейтропении. Подробнее: чем поднять уровень нейтрофилов при лечении опухолей.
В каких случаях нужна госпитализация в стационар
Госпитализация необходима в тяжелых случаях диареи, особенно при сочетании с повышенной температурой:
За наблюдение и лечение пациента на дому отвечает (несет юридическую ответственность) участковый врач поликлиники. Пожалуйста, держите его в курсе ситуации с пациентом и согласовывайте желаемые назначения. Если сомневаетесь, нужна ли госпитализация, вы всегда можете позвонить в службу скорой помощи и проконсультироваться. В центре по приему вызовов дежурит старший врач (руководитель смены по приему и передаче вызовов), который с позиции своего опыта подскажет правильные действия, а при необходимости направит бригаду скорой помощи.
Возмещение потерь жидкости (регидратация)
При диарее происходит потеря не только жидкости, и но важных минеральных солей, поэтому чем больший объем жидкости приходится возмещать, тем ближе принимаемый раствор должен быть по составу к плазме крови.
Для питья внутрь чаще используются готовые аптечные препараты в пакетиках, которые нужно растворить в воде. Сейчас в России продаются:
Можно самостоятельно приготовить раствор для регидратации (из расчета на 1 литр итогового раствора):
Добавление фруктового сока требуется для возмещения потерь калия, которого много в овощах и фруктах.
Ориентиры при регидратации: нормальный уровень АД и (главное!) достаточный объем мочи в сутки (не меньше 1.5 л, желательно 2 литра в сутки).
Пить нужно часто, но понемногу. Пища и питье должны быть теплыми или комнатной температуры (25-35° С), недопустимы очень горячие или холодные напитки. Полезны кислые соки, морсы, желе, кисели из четырех «Ч» (черники, черной смородины, черноплодной рябины, черемухи), а также некрепкий сладкий чай. Запрещено молоко и кофе. Вся жидкость должна быть негазированной (углекислый газ раздражает стенки желудка).
Для питья также используют вяжущие экстракты растений: черника, ромашка, зверобой, кора дуба, кора граната, мускатный орех.
Диета при диарее
Питание при диарее после химиотерапии имеет те же принципы, что и при других видах диарей.
Питание должно быть частым и дробным.
Медикаментозное лечение диареи после химиотерапии
Обязательно используются пробиотики (Пробифор или Бифидумбактерин Форте, Энтерол), Лоперамид, энтеросорбенты (Смекта или Энтеросгель). Дополнительно к лечению могут быть добавлены Нифуроксазид, Галавит, ферментные препараты (Креон 25000 и др.). Дальше подробности.
ОБЯЗАТЕЛЬНЫЕ препараты будут полезны практически всем пациентам с диареей после химиотерапии
Пробиотики (полезные бактерии)
Правильный состав кишечной микрофлоры необходим не только для правильного пищеварения и работы кишечника, но для и конкурентного вытеснения патологических болезнетворных микробов. Пробиотики нужны обязательно.
Лучший на сегодня пробиотик — Пробифор, содержащий в каждой капсуле или каждом пакетике по 500 млн колониеобразующих единиц (КОЕ) бифидобактерий. Клинические исследования показывают, что при острой инфекционной диарее Пробифор не уступает антибиотикам. Хороший эффект Пробифора обусловлен большим количеством сорбированных на частицах активированного угля бифидобактерий, которые обеспечивают быстрое восстановление нормальной микрофлоры. Режим дозирования Пробифора для взрослых: по 2–3 пакетика/капсулы 2 раза в день. Курс лечения 7–10 дней. Перед применением прочитайте инструкцию.
Чем заменить Пробифор? Полноценная замена возможна только 10-кратными дозами препарата Бифидумбактерин Форте. Состав Бифидумбактерина Форте аналогичен, но в 1 пакетике/капсуле лишь по 50 млн колониеобразующих единиц бифидобактерий. С учетом требуемого количества лечиться Пробифором выйдет дешевле.
Для поддерживающего лечения пробиотиками можно использовать курсами Энтерол, Линекс, Бифиформ, Бифилизе, Аципол, Ацилакт, Хилак форте и др.
Лоперамид (Имодиум, Лоперамид-Акри, Лопедиум, Диара, Веро-Лоперамид) не является наркотиком, но действует на опиатные рецепторы в стенке кишечника, оказывая двойное антидиарейное действие (замедление перистальтики + снижение секреции жидкости в просвет кишечника). Лоперамид принимается внутрь. Он не является обезболивающим препаратом и продается без рецепта. Лоперамид запрещен к приему детям младше 6 лет и ограничен до 12 лет из-за высокой токсичности на головной мозг (были смертельные случаи).
Капсулы лоперамида по 2 мг принимаются с водой внутрь не разжевывая, а лингвальные таблетки — на язык, после чего проглатываются со слюной без воды. Начальная доза 2-4 мг, затем по 2 мг после каждого жидкого стула. Максимальная суточная доза — 16 мг. При хронической диарее (длительный прием) рекомендуется по 4 мг/сутки. При отсутствии стула дольше 12 часов прием Лоперамида следует прекратить.
Нужна осторожность у пожилых пациентов и при нарушении функции печени (не больше 2 капсул в день).
Лоперамид — эффективный симптоматический антидиарейный препарат, который уменьшает диарею независимо от ее причины. Однако при инфекционной диарее лоперамид может ухудшить состояние (слабость, высокая температура), потому что патогенные микробы не удаляются при поносе, а остаются в кишечнике и отравляют организм изнутри. Лоперамид противопоказан при язвенном поражении кишечника и инфекционных диареях. В случае диареи после химиотерапии Лоперамид использовать нужно, потому что без него трудно справиться с поносом.
При неэффективности лоперамида после консультации с лечащим врачом 3 раза в день подкожно вводят октреотид (сандостатин), который подавляет секрецию регуляторных гормонов ЖКТ и уменьшает кровоток в органах брюшной полости. Это замена Лоперамиду в безвыходных ситуациях.
Энтеросорбенты (Смекта, Энтеросгель и др.) — известное и популярное средство для лечения краткосрочных инфекционных диарей и пищевых токсикоинфекций. Однако для длительного приема они менее пригодны, потому что сорбируют не только токсины, но и полезные вещества. При длительном или частом приеме (дольше 1-2 недель) не исключен дефицит отдельных нутриентов.
При диарее после химиотерапии нельзя использовать активированный уголь, поскольку есть данные, что он может механически раздражать ворсинки кишечника.
Лучше использовать Смекту, которая дополнительно защищает слизистую оболочку кишечника. Смекта увеличивает толщину и вязкость защитного слизистого слоя, что повышает устойчивость к различным раздражающим и токсическим веществам. Было установлено, что препарат может влиять на процесс размножения ротавирусов. Смекта также активизирует факторы свертывания крови, что важно при кровоизлияниях в слизистую оболочку кишечника на фоне различных вредных воздействий. Смекта не всасывается в кишечнике и выводится в неизменном виде. В первые 4-7 дней можно применять Смекту по 2-3 раза в день, затем — продолжить по 1 пакетику в день. Рекомендуется соблюдать интервал 1–2 часа между приемом Смекты и пищи/лекарств.
Полным аналогом смекты является Энтеросгель, но он стоит дороже в 3 раза (пропорциональное количество).
ДОПОЛНИТЕЛЬНЫЕ препараты назначаются по дополнительным показаниям
При подозрении на кишечную инфекцию (повышенная температура) будут полезны Нифуроксазид и Галавит.
Нифуроксазид (Энтерофурил, Эрсефурил, Стопдиар) относится к кишечным антисептикам, т.к. не всасывается из ЖКТ. Нифуроксазид активен в отношении патогенных грамположительных (стафилококки, стрептококки) и некоторых грамотрицательных (сальмонелла, шигелла, кишечная палочка) бактерий. Не имеет перекрестной устойчивости с антибиотиками и не вызывает возникновение устойчивых бактерий. Утверждается, что Нифуроксазид не влияет на нормальную микрофлору толстого кишечника. Взрослым назначается по 2 таблетки (200 мг) 4 раза в сутки каждые 6 часов в течение 5-6 дней.
При серьезных кишечных инфекциях применения Нифуроксазида недостаточно — нужны антибиотики, поскольку Нифуроксазид не проникает в кишечную стенку и кровь, а бактерии могут проникать. Также антибиотики обязательны при сочетании повышенной температуры (по любой невыясненной причине) и низкого уровня нейтрофилов в крови (ниже 1500 гранулоцитов/мм 3 крови), при этом пациент должен быть госпитализирован.
Галавит — противовоспалительный иммуномодулятор, который наилучший эффект показывает при кишечных инфекциях и токсикоинфекциях. Например, добавление Галавита к стандартному лечению брюшного тифа у детей 10-14 лет ускоряет выздоровление на 10-12 дней (примерно вдвое). Галавит лучше применять в таблетках, это в 2 раза дешевле, чем флаконы или ректальные свечи. Принимается 2 табл. однократно, затем по 1 табл. 3–4 раза в день до прекращения симптомов интоксикации в течение 3–5 дней.
Ферменты нужны при подозрении на ухудшение внешнесекреторной функции поджелудочной железы. При недостатке панкреатических ферментов стул нечастый (несколько раз в день после приема пищи), но большого объема, кашицеобразный, серого или светлого оттенка, зловонный, «жирный» и плохо смывается со стенок унитаза. Применяют препараты Креон 25000, Мезим, Панзинорм и др., которые принимают 1/3 дозы перед едой, а 2/3 остатка во время еды.
Чем закончилось
Пациентка получала дублирующие препараты: энтеросгель, смекту, активированный уголь. Следовало оставить Энтеросгель или Смекту. В лечение был также добавлен Лоперамид.
Через 2 недели пришел ответ:
Спасибо большое за помощь! Лёд тронулся)) Всё восстановилось, пока, конечно, мама придерживается диеты. Немного попила лоперамид и смекту. Сейчас принимает лактобактерин и линекс. Странно, но участковый врач ничего существенного прописать не мог…