дисфункция проведения импульса на медулло понтинном уровне что это значит
Дисфункция проведения импульса на медулло понтинном уровне что это значит
Пик IV предположительно образован срединными структурами ствола мозга (комплекс верхней оливы, трапециевидное тело, слуховые полоски). Положительный компонент пика V образуется в контралатеральной латеральной петле (противоположной стороне стимуляции). И хотя пики I и II образуются в пределах одного анатомического образования, пик II генерируется на нескольких участках, из-за этого точно локализовать место поражения невозможно. Основное значение имеют пики I, III и V. Среднее значение латентного периода при предоставлении стимулов умеренно высокой и высокой интенсивности составляет около 1,5 мс для пика I, 3,5 мс для пика III и 5,5 мс для пика V. Максимальные значения латентного периода у младенцев постепенно снижаются с возрастом.
Латентный период для пика I достигает значения взрослого человека в возрасте трех месяцев, пика V — в возрасте 1,5-3 лет. Межпиковый интервал (МПИ), который также называют межпиковым латентным периодом, отображает разницу в латентном периоде между двумя пиками. Например, МПИ от I до III, МПИ от III до V, МПИ от I до V. МВИ I—III составляет немногим больше 2,0 мс; традиционно считается, что за это время сигнал по волокнам слухового нерва доходит до каудальных отделов продолговатого мозга. МПИ III—V составляет чуть меньше 2,0 мс; традиционно считается, что за это время сигнал проходит от рострального отдела ствола мозга до латеральной петли. МПИ I-V у здорового человека равняется примерно 4,0 мс; традиционно считается, что за это время сигнал от слухового нерва доходит до латеральной петли. Также МПИ I-V называют центральным временем проведения или временем проведения ствола мозга.
Заболевания периферического отдела слухового анализатора могут незначительно влиять на межпиковый интервал. Поскольку максимальные значения латентного периода постепенно снижаются со временем, МПИ I-V не достигает значений взрослого человека до трех лет.
Другим важным параметром, который оценивают во время исследования слуховых вызванных потенциалов (СВП), является межушная асимметрия латентного периода пика V (МА V). Она представляет собой разницу латентных периодов правого и левого уха. Обычно МА не превышает 0,3-0,4 мс. Максимальная амплитуда, наибольшая для пика V и наименьшая для пика I, обычно не превышает 1 мВ. Но по сравнению с МПИ или МА значение амплитуды не является достаточно чувствительным для диагностики ретрокохлеарной патологии.
Обычно пик V является самым мощным, часто при предъявлении порогового раздражителя зарегистрировать можно только его. При уменьшении интенсивности стимула в первую очередь всегда пропадает пик I.
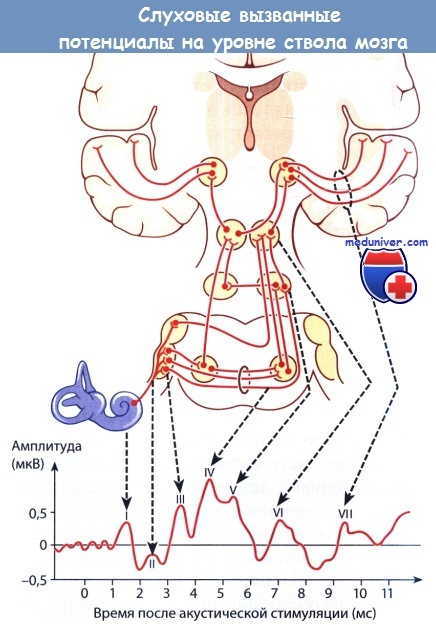
На типичной кривой имеются 5 или 7 зубцов (I—VII),
отражающих активность анатомических структур слухового анализатора,
индуцируемую акустической стимуляцией.
Электроды обычно располагают следующим образом: активный (неинвертирующий) электрод устанавливают на макушку головы или на лоб, контрольный (инвертирующий) электрод на медиальной поверхности стимулируемого уха, последним устанавливают заземляющий электрод. Если СВП исследуется с нейродиагностической целью, в качестве стимула выступают щелчки; если на основе СВП необходимо примерно оценить пороги слышимости, используют стимуляцию тональными пакетами. Сигнал может подаваться либо через наушники, либо через костный осциллятор.
При заболеваниях улитки удлиняется пиковый латентный период. Чем выше степень потери слуха, тем выше вероятность того, что пик I будет отсутствовать, и тем выше вероятность того, что при исследовании не удастся получить МПИ I-V. Кохлеарная потеря слуха не сопровождается удлинением МПИ I-V. Некоторые врачи выстраивают график «латентный период-интенсивность» для пика V: латентный период откладывается на оси ординат, а интенсивность стимула на оси абсцисс. У здоровых лиц получившаяся кривая постепенно спускается вниз, потому что при возрастании интенсивности стимула латентный период пика V снижается. При кохлеарной тугоухости кривая спускается более резко, чем при нормальном слухе или при кондуктивной тугоухости.
По сравнению со здоровыми лицами латентный период пика V возрастает при предоставлении стимула низкой интенсивности, но по мере возрастания интенсивности стимула он приближается или даже становится равным тому, который наблюдается у здоровых лиц. Если тяжесть кохлеарной тугоухости достигает 60 дБ и более, то при предоставлении звука высокой интенсивности приближения латентного периода к нормальным значениям не происходит. При кохлеарном снижении слуха на высокие частоты график буде т резко спускаться вниз, а сам он будет смещен вправо (по сравнению со здоровыми лицами); латентный период пика V не будет снижаться по мере нарастания интенсивности.
При снижении слуха по кондуктивному типу межпикового интервала (МПИ) I-V не увеличивается (при наличии пика I). График «латентный период-интенсивность» будет смещен вправо по сравнению с графиком при нормальном слухе, а степень сдвига графика будет коррелировать со степенью костно-воздушного разрыва.
Нормативные значения МПИ I-V обычно составляют 4.3-4,4 мс. Чувствительность и вероятность ложноотрицательного результата при вычислении МПИ I—III или МПИ I-V составляют 90% и менее 10%, соответственно. Из всех аудиометрических методов СВП является наиболее чувствительным в отношении опухолей VIII пары черепных нервов и ствола мозга. Тем не менее, чувствительность резко падает при размере опухоли менее 1 см. При отсутствии пика I важным признаком поражения ретрокохлеарного отдела является межушная разница пика V (исключение составляют двусторонние процессы). Если латентный период пика V удлинен с обеих сторон, а МПИ I—V не определяется из-за отсутствия пика I, латентный период пика V можно сравнить с нормативными данными.
И хотя следующая рекомендация подтверждается только данными одной серии случаев, высокоинтенсивная частота повторения импульсов не должна использоваться в качестве замены СВП при диагностике заболеваний преддверно-улиткового нерва.
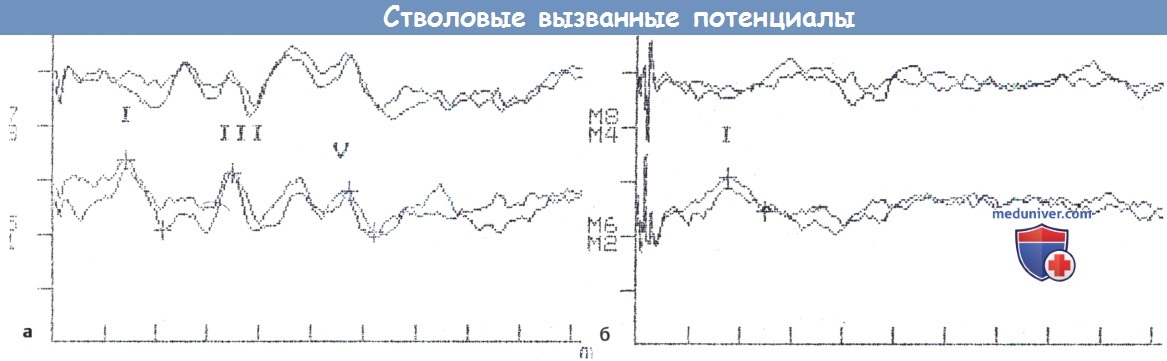
(а) Исследование нормального уха. (б) 3-см опухоль мостомозжечкового угла.
В обоих случаях сверху изображены результаты исследования контралатерального уха (два теста), а снизу — ипсилатерального (два теста).
На (а) абсолютные пиковые латентные периоды определяются как 1,4 мс пика I (амплитуда 0,37 мВ), 3,48 мс для пика III, 5,72 мс для пика V (амплитуда 0,21 мВ).
Следовательно, интервал I-III (межпиковый интервал (МПИ)) составляет 2,08 мс, III—V МПИ — 2,24 мс, I-V—4,32 мс.
Все пиковые периоды и МПИ находятся в пределах нормы. На (б) присутствует только пик I на 1,76 мс (амплитуда 0,18 мВ).
И хотя значения пика I находятся в пределах нормы, крупная опухоль нарушает дальнейшее распространение стимула.
Такие опухоли не влияют на пик I,т.к. он происходит на дистальном участке нерва, вдали от мостомозжечкового угла.
б) Слуховые вызванные потенциалы (СВП) и костная проводимость. Исследование СВП с использованием стимулов, передающихся по кости (щелчки, пакеты тональных сигналов), может использоваться для оценки резерва улитки, особенно у младенцев и детей с атрезией наружного слухового прохода. И хотя у здоровых взрослых пиковые латентные периоды, полученные при предоставлении стимула по костной проводимости, оказываются больше, чем при предоставлении стимула по воздуху (и наоборот для детей), пороги СВП в целом схожи. Требуется тщательная калибровка предоставляемого стимула. Из-за ограничений, связанных с испусканием сигнала, максимальная интенсивность звука, которую можно получить при использовании костного осциллятора, составляет 50-60 дБ.
Маскировка противоположного уха является обязательной, потому что стимул будет достигать обоих ушей с одинаковой интенсивностью. Ерубо оценить величину костно-воздушного разрыва можно путем сравнения порогов СВП по кости и порогов СВП по воздуху.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вызванные потенциалы в диагностике поражений нервной системы
Информационно-методическое письмо
Предназначается
для неврологов, специалистов функциональной диагностики
Рецензенты:
Л.В. Агафонова – главный врач ЛОКБ,
к.м.н., заслуженный врач РФ
А.В. Лахин – председатель координационного совета
по внедрению
Одобрено к печати координационным советом по внедрению ЛОКБ
Вызванные потенциалы (ВП) – методика, которая широко применяется в клинической нейрофизиологии для оценки функционального состояния восходящих путей центральной нервной системы (ЦНС).
По сенсорной модальности ВП подразделяются на зрительные, слуховые и соматосенсорные.
Ценность метода определяется тем, что с помощью ВП возможно:
Эти возможности метода позволяют широко использовать ВП в диагностике различных поражений центральной и периферической нервной системы.
Зрительные вызванные потенциалы (ЗВП)
Условия стимуляции
Основным требованием для проведения исследования является способность пациента четко различать паттерн, поэтому перед исследованием пациенту со сниженной остротой зрения должна быть проведена коррекция при помощи очков или контактных линз.
Условия регистрации: регистрация ответа проводится с области зрительной коры.
Клиническое применение ЗВП
Соматосенсорные вызванные потенциалы (ССВП)
ССВП можно зарегистрировать, стимулируя любой смешанный или сенсорный нерв. Однако наиболее часто в клинической практике для исследования ССВП верхних конечностей используется стимуляция срединного нерва и большеберцового для исследования ССВП нижних конечностей.
Условия стимуляции ССВП верхних конечностей
Условия регистрации ССВП верхних конечностей: регистрация периферического ответа от плечевого сплетения проводится в точке Эрба, спинального потенциала – на уровне остистого отростка С5 или С6, коркового – в контрлатеральной париетальной области.
Условия стимуляции ССВП нижних конечностей
Слуховые ВП (СВП)
Условия стимуляции
Условия регистрации: регистрацию корковых потенциалов проводят на основании сосцевидных отростков с двух сторон.
Клиническое применение СВП
Заключение по вызванным потенциалам включает:
Медицинские интернет-конференции
Языки
Информативность акустических стволовых вызванных потенциалов в прогнозировании течения периода реконвалесценции у детей после перенесенного острого гнойного менингита
Войтенков В.Б., Вильниц А.А., Скрипченко Н.В., Климкин А.В., Степанов С.Г., Аксенова А.И.
В ФГБУ НИИДИ ФМБА России на протяжении ряда лет (2010-2015) проводился нейрофизиологический мониторинг состояния центральной нервной системы (ЦНС) у детей с острыми гнойными менингитами на разных этапах заболевания.
Цель: оценить чувствительность и специфичность акустических стволовых вызванных потенциалов в прогнозировании развития психоневрологического дефицита у детей после перенесенного острого гнойного менингита.
Материал и методы. Обследовано 65 пациентов с острым гнойным менингитом и 46 пациентов группы сравнения, всего 111 детей в возрасте 1 год-14 лет. Пациентам проводилось исследование акустических стволовых вызванных потенциалов в остром периоде, затем осуществлялось катамнестическое наблюдение в течение 1-6 лет с оценкой характера течения периода восстановления. Выраженная атаксия, двигательного дефицита (парезы), симптоматическая эпилепсия, интеллектуально-мнестические и речевые нарушения в периоде восстановления расценивались как признаки наличия психоневрологического дефицита. При оценке АСВП оценивались амплитуды III и V пиков, соотношение амплитуд I/III и III/V, продолжительность интервалов I-III, III-V, I-V. Для оценки чувствительности и специфичности исследовавшихся параметров АСВП применялся ROC-анализ.
Выводы. Замедление проведения по стволовым слуховым путям с удлинением продолжительности интервалов I-III и I-V и снижение функциональной активности нейронов ядер стволового пути со снижением амплитуд III и V пиков при исследовании АСВП может указывать на развитие у детей с острым гнойным менингитом психоневрологических нарушений в периоде восстановления.
Слуховая нейропатия
Что такое слуховая нейропатия
Синдром слуховой нейропатии (ССН) – это невральное нарушение органа слуха, чаще всего врожденное.
© Елена Соколова, PhD (Отоларингология)
ОГЛАВЛЕНИЕ
Объективно-аудиометрически ССН характеризуется присутствием отоакустической эмиссии (ОАЭ) и/или микрофонного потенциала (МП) улитки внутреннего уха и отсутствием или большим нарушением коротколатентных слуховых вызванных потенциалов (КСВП).
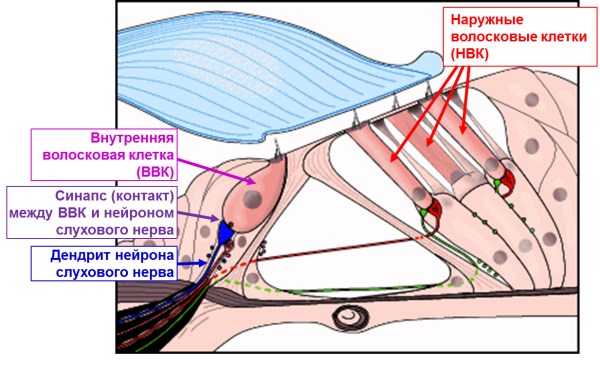
О чем говорит наличие ОАЭ и/или МП и отсутствие КСВП? Вспомним, что наружные волосковые клетки (НВК) (Рисунок 1) усиливают колебания базилярной мембраны улитки внутреннего уха и в процессе усиления генерируют отоакустическую эмиссию (ОАЭ), которая проводится от улитки через овальное окно, слуховые косточки, и базилярную мембрану в наружный слуховой проход. Внутренние волосковые клетки (ВВК) под воздействием колебаний базилярной мембраны вырабатывают электрические потенциалы, которые вызывают выделение особого химического вещества (медиатор) в синапсы (контакты) между ВВК и короткими отростками (дендритами) нервных клеток (нейронов) слухового нерва. Медиатор вызывает электрическое возбуждение в дендрите и теле нейрона слухового нерва, расположенном в спиральном ганглии. Дальше электрическое возбуждение распространяется по длинному отростку (аксону) слухового нерва к кохлеарному ядру и от него – через нервные структуры органа слуха ствола головного мозга и подкорковых структур – в слуховую зону коры головного мозга.
Рисунок 1. Схема органа Корти улитки внутреннего уха. Адаптировано Е.В. Соколовой.
Отсюда следует, что объективные аудиометрические данные об ОАЭ, МП и КСВП свидетельствуют о таких характеристиках слуховой нейропатии:
Уровни поражения структур органа слуха при ССН
Возникновение ССН может быть обусловлено поражением различных структур слухового анализатора, в частности:
Проявление синдрома слуховой нейропатии
Клинические проявления ССН разнообразны и могут отличаться у разных пациентов. Они включают:
Выраженность проявлений различна – от полного отсутствия реакции на звук до незначительных нарушений слуха и восприятия речи.
При проведении комплексного аудиометрического обследования детей с ССН выявляется один признак общий для всех детей, страдающих этой патологией – результаты аудиометрических тестов свидетельствуют о нормальной функции наружных волосковых клеток и грубом нарушении проведения нервных импульсов слуховым нервом.
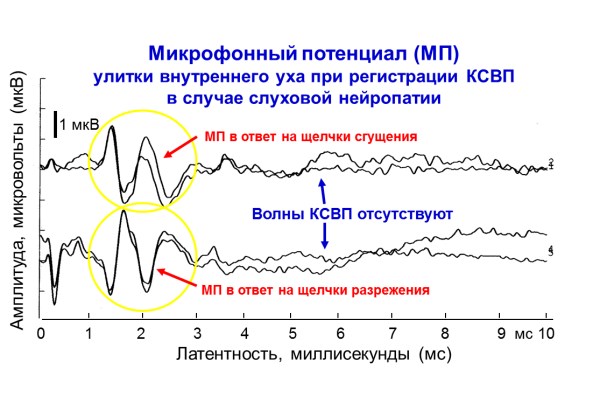
Характерными признаками ССН является наличие нормальной вызванной отоакустической эмиссии (ОАЭ) и микрофонного потенциала (МП) улитки, свидетельствующими о сохранной функции наружных волосковых клеток. Наличие вызванной ОАЭ является непостоянным диагностическим признаком, поскольку приблизительно у 30% детей с ССН ОАЭ со временем перестает регистрироваться по пока не установленным причинам. При этом микрофонный потенциал (МП) улитки внутреннего уха сохраняется и является стойким диагностическим признаком ССН.
Рисунок 2.Микрофонный потенциал (МП), зарегистрированный у ребенка со слуховой нейропатией при регистрации КСВП. Регистрируется микрофонный потенциал (МП) улитки внутреннего уха, а волны КСВП не регистрируются. Адаптировано Е.В. Соколовой из Guidelines for Cochlear Microphonic Testing. Ver. 2.0. 20 Sept. 2011. NHSP Clinical Group.
Другой важной диагностической особенностью ССН является грубое нарушение проведения нервного импульса по слуховому нерву и подкорковым структурам слухового анализатора, что проявляется в отсутствии или значительно измененных КСВП. В большинстве случаев результаты КСВП демонстрируют полное отсутствие характерных пиков. В некоторых случаях при высоких уровнях стимуляции (выше 70 дБ нПС) удается зарегистрировать пятую волну КСВП (волну V) с низкой амплитудой и сильно удлиненной латентностью – с большой задержкой по сравнению с латентностью при сенсоневральной тугоухости с таким же снижением слуха.
Акустический рефлекс внутриушных мышц чаще всего не регистрируется. Это объясняется тем, что при синдроме слуховой нейропатии блокируется или де-синхронизируется проведение нервного импульса по афферентной дуге акустического рефлекса. В некоторых случаях акустический рефлекс регистрируется при высоких уровнях стимуляции (Berlin C и соавторы, 2010).
Результаты субъективной аудиометрии характеризуется разнообразием снижения слуха – от нормальных порогов слышимости до глухоты. Разборчивость речи нарушена в разной степени – от незначительной до полного непонимания речи. Характерна рече-тональная диссоциация – по данным G. Rance (2007), более чем в половине случаев ССН разборчивость речи хуже, чем ожидалось по результатам пороговой тональной аудиометрии. Разборчивость речи в шуме нарушена – отмечается существенное затруднение понимания речи на фоне даже незначительного шума.
Причины возникновения синдрома слуховой нейропатии
ССН является поли-этиологическим заболеванием, то есть имеет различные причины. Установлено, что факторами риска ССН у детей являются:
Генетически обусловленное нарушение слуха при ССН может быть изолированным и синдромным. К изолированным генетическим ССН относятся нарушения, обусловленные мутациями генов отоферлина и пейвакина. Из синдромных генетических нарушений, одним из признаков которых является ССН, могут быть атаксия Фридриха, болезнь Charcot-Marie-Tooth, болезнь Refsum.
Одним из ведущих патогенетических факторов развития ССН является гипербилирубинемия (желтуха) новорожденных. Гипербелирубинемия новорожденнных приводит к возникновению патологических изменений на уровне стволомозговых ядер при неповрежденной (интактной) улитке внутреннего уха.
ССН диагностируется при недоразвитии или отсутствии слухового нерва при наличии нормально развитой и нормально функционирующей улитке внутреннего уха. При исследовании методом компьютерной томографии, нелоразвитие или отсутствие слухового нерва было обнаружено у 9 из 51 ребенка с аудиологическими признаками ССН (Buchman C., et al 2006).
У некоторых новорожденных слуховая нейропатия может быть временной и являться признаком незрелости или неполной миелинизации (покрытии миелином) нейронов слуховой системы. В таких случаях, ССН проходит сам собой и слух становится нормальным к 12 – 24 месяцам жизни.
Распространенность синдрома слуховой нейропатии
Исследованиями во многих странах мира синдром слуховой нейропатии выявлен у:
Слуховой скрининг (выявление) синдрома слуховой нейропатии
В конце 1990-х – начале 2000-х годов наиболее широко применявшимся методом слухового скрининга новорожденных в США и некоторых других странах была отоакустическая эмиссия (ОАЭ). Но уже к середине 2000-х годов стала проясняться большая распространенность у новорожденных синдрома слуховой нейропатии, при которой присутствует ОАЭ. Поэтому уже в Утверждении позиции Объединенного комитета по слуху младенцев США 2007 года (2007 Joint Committee on Infant Hearing Position Statement) было предписано проводить слуховой скрининг в палатах интенсивной терапии новорожденных и при факторах риска слуховой нейропатии обязательно с применением коротколатентных слуховых вызванных потенциалов (КСВП). Во избежание риска пропустить потерю слуха при скрининге, многие программы слухового скрининга новорожденных в США, Канаде, Великобритании, странах Евросоюза, Турции и других стран к концу 2000-х годов стали применять метод слухового скрининга по КСВП у всех новорожденных.
Так произошло и в Медицинском центре АВРОРА™: начав применять в середине 2000-х годов для слухового скрининга новорожденных ОАЭ, по мере накопления медицинских данных об ССН к концу 2000-х годов, АВРОРА™ полностью перешла на слуховой скрининг детей по КСВП.
Комплексная диагностика синдрома слуховой нейропатии
Как отмечалось выше, главным признаком ССН является сочетание сохранной функции наружных волосковых клеток (НВК) и нарушенной или отсутствующей функцией слухового нерва. Для диагностики состояния этих структур необходимо провести соответствующие обследования.
Объем методик для диагностики ССН широко обсуждался специалистами многих стран мира и в целом был принят на специальном Симпозиуме по синдрому слуховой нейропатии в рамках Международной конференции по слуху у новорожденных 2008 года в городе Комо (Италия) и продолжает развиваться по мере накопления данных доказательной медицины.
В настоящее время комплекс обследования для диагностики ССН включает следующие методы.
Сурдологическая (аудиологическая) диагностика
Исследования функции наружных волосковых клеток (НВК) путем регистрации микрофонного потенциала (МП) улитки внутреннего уха методом регистрации КСВП и/или электрокохлеографии (ЭКоГ) и вызванной отоакустической эмиссии (ВОАЭ). Зарегистрированные МП и ВОАЭ свидетельствуют о сохранной функции НВК.
Исследование функции слухового нерва и подкорковых структур слухового анализатора путем регистриции КСВП. Для ССН характерно отсутствие КСВП или регистрация аномальных КСВП (может регистрироваться единственная низкоамплитудная волна V при высоких уровнях стимуляции – выше 80 дБ нПС).
Исследование проводящих путей методом регистрации акустического рефлекса (АР) внутриушных мышц. Характерным диагностическим признаком ССН является отсутствие ипси- и контралатерального АР.
Определение степени нарушения тонального слуха. Если возможно, проводится субъективная аудиометрия в соответствии с возрастом ребенка. Пороги слышимости могут не отличаться от нормы или свидетельствовать о разной степени снижения слуха – от легкой степени до глухоты. Пороги слышимости могут быть нестабильными при повторных обследованиях. Поэтому при диагностике ССН целесообразно неоднократное проведение аудиометрии.
Выявление анатомических особенностей структур улитки, слухового нерва, стволомозговых структур слухового анализатора
Структурные особенности улитки внутреннего уха, слухового нерва и стволомозговых структур органа слуха определяют с помощью методов визуализации – исследований с помощью компъютерной томографии (КТ) и методом магнитно-ядерного резонанса (МЯР). Эти исследования позволяют, в частности, выявить врожденное отсутствие/аплазию слухового нерва.
Исследования методом визуализации обязательны для детей с подозрением на ССН и проводятся в профильных учреждениях здравоохранения по направлению врачей Медицинского центра АВРОРА™.
Выявление сопутствующих заболеваний
Консультация смежных специалистов. Детям с выявленной ССН необходимо пройти обследования у невролога (невропатолога) для оценки функции периферических и черепно-мозговых (краниальных) нервов. При необходимости проводится также консультация окулиста, эндокринолога, кардиолога.
На эти обследования детей с ССН направляют в профильные учреждения здравоохранения врачи Медицинского центра АВРОРА™.
Клинические проявления ССН
Задержка созревания слухового анализатора. ССН, выявленный у грудных и новорожденных детей, может быть признаком задержки созревания органа слуха. В этом случае после тщательной диагностики и исключения тяжелой патологии слухового нерва рекомендуется слухопротезирование и наблюдение за состоянием слуха ребенка, в частности, периодическое обследование КСВП и поведенческая аудиометрия каждые три месяца – до возраста 24 месяцев, что определяется индивидуальным планом реабилитации ребенка в Медицинском центре АВРОРА™.
В случае индивидуальной задержки созревания слухового анализатора слух может нормализоваться или улучшиться к 18-24-месяному возрасту ребенка. В этот период целесообразно стимулировать слуховую систему с помощью слуховых аппаратов с обязательным контролем состояния слуховой системы объективными методами (ОАЭ, КСВП, АР) и слухоречевого развития сурдопедагогом каждые три месяца.
Компенсированная форма ССН. У детей с такой формой СН развивается способность адекватно воспринимать речи и реагировать на неречевые сигналы в тишине. Но могут возникать существенные трудности понимания речи на фоне даже незначительного шума. Такие дети могут быть кандидатами на использование FM-систем, которые повышают соотношение речь/шум и существенно облегчают восприятие речи таким детям.
Реакция на звук отсутствует и не восстанавливается. Как правило, это обусловлено отсутствием или тяжелым поражением слухового нерва. В этом случае слухопротезирование и кохлеарная имплантация не эффективны. Такие дети должны быть интегрированы в среду глухих и обучаться жестовой речи.
Реабилитация детей с синдромом слуховой нейропатии
Слухоречевая реабилитация детей с ССН осложняется следующими факторами:
Установленными доказательной медициной методами слухоречевой реабилитации детей с ССН являются слухопротезирование и кохлеарная имплантация. В частности, результаты обширного исследования Rance G. (2007) показали, что слухопротезирование детей ССН позволяет улучшить разборчивость речи у 50% протезированных детей. В Медицинском центре АВРОРА™ также накоплен положительный опыт слухопротезирования детей с ССН.
Выбор метода реабилитации детей с ССН зависит от результатов субъективной (поведенческой) аудиометрии. Детям с повышенными порогами слышимости следует рекомендовать пробное слухопротезирование. Поскольку слух у детей раннего возраста с ССН может меняться, необходимо регулярно осуществлять мониторинг состояния слуха для перенастройки электроакустических параметров слуховых аппаратов. Также регулярно следует проводить оценку слухоречевого развития ребенка сурдопедагогом с помощью анкетирования родителей и наблюдения за ребенком.
Наблюдение особенно важно, поскольку слухопротезирование детей с ССН не всегда приводит к значительному прогрессу слухоречевого развития ребенка. Слухопротезированные дети, у которых не отмечается прогресса в слухоречевом развитии, являются кандидатами на кохлеарную имплантацию. ОЧЕНЬ ВАЖНО: вопрос о целесообразности кохлеарной имплантации, которая является необратимым вмешательством, должен решаться только после пробного слухопротезирования и занятий по развитию слуха и речи. Причем кохлеарная имплантация детей с ССН не дает 100% гарантии успешной слухоречевой реабилитации детей, особенно в случаях гипоплазии слухового нерва и поражения стволомозговых структур органа слуха.
Опыт Медицинского центра АВРОРА™ в диагностике и реабилитации детей с синдромом слуховой нейропатии
В Медицинском центре слуховой реабилитации АВРОРА™ накоплен опыт диагностики и слухоречевой реабилитации 45 детей с ССН. Возраст этих детей на момент диагностики составлял от 6 месяцев до 10 лет. Снижение слуха, определенное по результатам субъективной (поведенческой) аудиометрии, варьировало от тугоухости первой степени до глухоты по принятой в Украине классификации. ССН была диагностирована с применением описанных выше методов. Наблюдение проводилось каждые три месяца.
У трех из этих 45 детей (7%) произошла нормализация слуха до социально адекватного уровня и дальнейшая слуховая реабилитация им не требовалась.
Слухопротезирование было проведено 24 из 45 детей с ССН (53%) современными цифровыми слуховыми аппаратами з расширенным частотным диапазоном фирмы Oticon (Дания). Мониторинг слухоречевого развития детей проводился сурдопедагогом. Оценивали реакцию детей на речевые и неречевые звуки, понимание речи, комфортность усиления слухового аппарата, речевое развитие.
Результаты слухопротезирования. У 19 детей (42% всей группы ССН и 79% слухопротезированных детей этой группы) постоянно пользуются слуховыми аппаратами. Из них, у 17 детей (38% всей группы ССН и 71% слухопротезированных детей этой группы) отмечается удовлетворительный уровень слухоречевого развития.
22 ребенка из 24 слухопротезированных детей группы с ССН достигли соответствующего возраста и получают образование таким образом:
Таким образом, наш опыт свидетельствует о том, что при слухопротезировании детей с ССН может привести к улучшению разборчивости речи (в нашем случае у 71% слухопротезированных детей) и способствовать их успешной социальной адаптации.
Опыт диагностики и реабилитации детей с ССН в Медицинском центре АВРОРА™ был доложен Главным врачом Медицинского центра, врачом-отоларингологом-сурдологом Еленой Михайловной Хоменко на Второй конференции Украинской ассоциации отиатров, отонейрохирургов и отоневрологов, состоявшейся в Киеве 13-14 сентября 2012 года.
Описание клинических случаев
Данные получены Главным врачом Медицинского центра АВРОРА™, врачом-отоларингологом-сурдологом Еленой Михайловной Хоменко.
Для соблюдения конфиденциальности пациентов инициалы детей изменены, а даты рождения не приводятся.
Ребенок Л.А.
Родители ребенка обратились в Медицинский центр АВРОРА™, когда ребенку было пять лет.
Анамнез: Ребенок родился недоношенным, вес при рождении 900 граммов.
Основная жалоба: Отставание в речевом развитии, речь ребенка непонятна, не произносит многие речевые звуки.
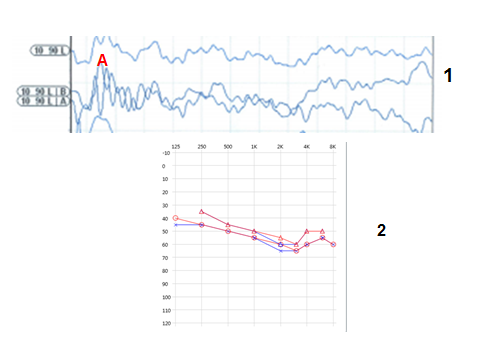
Результаты обследования слуха (Рисунок 3):
Диагноз: Синдром слуховой нейропатии.
Слуховая реабилитация: Ребенок слухопротезирован бинаурально слуховыми аппаратами Oticon Vigo BTE Power (Дания). Прошел курс занятий с сурдопедагогом по развитию слуха и речи. Отмечается значительный прогресс в слухоречевом развитии.
Образование: Ребенок посещает массовую школу.
Ребенок В.А.
Родители обратились в Медицинский центр АВРОРА™, когда ребенку было 18 месяцев.
Анамнез: перенес гипербилирубинемию (желтуху) новорожденных, уровень билирубина составлял 489 ммоль/л.
Основная жалоба: Отставание в речевом развитии, плохо реагирует на звуки.
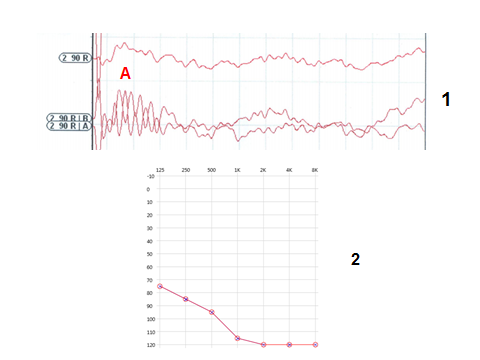
Результаты исследования слуха (Рисунок 4):
Диагноз: Синдром слуховой нейропатии.
Слуховая реабилитация: Ребенок слухопротезирован бинаурально слуховыми аппаратами Oticon Safari 300 SP (Дания). Прошел курс занятий с сурдопедагогом по развитию слуха и речи. Отмечается значительный прогресс в слухоречевом развитии.
Рисунок 4. Результаты исследования слуха ребенка ВА. Обозначения те же, что и на рисунке 3. Наблюдение врача Е.М. Хоменко.
В каких случаях следует обращаться в Медицинском центр АВРОРА™ для диагностики синдрома слуховой нейропатии
ВНИМАНИЕ, РОДИТЕЛИ! Сурдологическое (аудиологическое) обследование детей с целью выявления ССН рекомендовано в таких случаях:
Дети с задержкой речевого развития.
Дети любого возраста с факторами риска по ССН:
— атаксия Фридриха,
— болезнь Charcot-Marie-Tooth,
— болезнь Refsum,
Ссылки на литературу:
1. Berlin C., Hood L., Morlet T., Wilensky D., Li L., Mattingly K. R., Tailor-Jeanfreau J., Keats B., St. John P., Montgomery P., Shallop J., Russell B., Frisch S. Multi-site diagnosis and management of 260 cases with Auditory Neuropathy Auditory Dys-synchrony (Auditory Neuropathy Spectrum Disorder). Int. J. of Audiology 2010; 49, 30-43.
2. Rance G. Speech perception in noise for children with auditory neuropathy/dys-synchrony type hearing loss / G Rance, E. Barker, R. Dowell et al.// Ear. Hear. – 2007. – Vol. 28, N. 3. – P. 351-360.