дистопия слепой кишки что такое
Энтероптоз (K63.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общий спланхноптоз:
Этиология и патогенез
Этиология энтероптоза неизвестна. В настоящее время рассматриваются 3 основных теории:
1. Энтероптоз является следствием гипотрофии.
2. Энтероптоз является следствием слабости соединительной и мышечной ткани.
3. Энтероптоз является вариантом нормы.
Патофизиология
Чаще всего энтероптоз поражает наиболее подвижные в анатомическом плане части кишечника, например, ободочную кишку. Опускающаяся ободочная кишка приобретает U-образную форму, что затрудняет пассаж пищи и газов.
В вертикальном положении пациента, при выраженном энтероптозе пассаж может почти прекратиться, что вызывает клинику частичной кишечной непроходимости.
Гистологически энтероптоз представлен признаками катарального воспаления и/или атрофии стенки кишечника (в зависимости от стадии). Инфильтрация подслизистой и атрофия слизистой вследствие хронического воспаления сочетаются с гибелью подавляющего большинства ганглиев и деструктивными изменениями межмышечных нервных сплетений.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 0.3
Истинная распространенность энтероптоза неизвестна.
Заболевание может протекать без клинической симптоматики или в субклинической форме, не требующей применения методов визуализации и, следовательно, не диагностируемой при жизни или диагностируемой случайно.
Пол. Большинство авторов сходятся во мнении о значительном преобладании лиц женского пола.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Чаще всего энтероптоз протекает бессимптомно.
Дополнительные (редкие) симптомы (симптомы так называемой «эндогенной интоксикации»):
Обычно наблюдается опущение тех или иных отделов толстой кишки с различной клинической картиной:
1. Опущение слепой кишки наблюдается редко (15% от всех случаев энтероптоза). Сопровождается запорами, периодическим вздутием живота и ощущением полноты в правой подвздошной области. При чрезмерно подвижной слепой кишке в ней застаиваются фекальные массы, нередки приступы болей, напоминающие приступ аппендицита, иногда возникает кишечная непроходимость вследствие перегибов и перекручивания слепой кишки.
Диагностика
Диагностика энтероптоза основана почти исключительно на методах визуализации.
1. Обзорная рентгенография только в отдельных случаях может предположить диагноз энтероптоза, не разграничивая его признаки с кишечной непроходимостью.
3. Пассаж кишечника иногда определяют с помощью рентгеновского наблюдения за проглоченными маленькими металлическими кольцами (около 20 штук) или пассажем бария (энтерография).
6. УЗИ органов брюшной полости является обязательным исследованием в плане ассоциированной патологии.
Лабораторная диагностика
Дифференциальный диагноз
Энтероптоз дифференцируется со всеми заболеваниями, имеющими хроническую боль в животе, задержку стула и газов, интоксикацию, замедление пассажа по кишечнику.
Основными различиями являются:
— отсутствие симптомов раздражения брюшины;
— отсутствие каловых масс в прямой кишке при ректальном исследовании;
— хронический характер патологии;
— изменение интенсивности симптомов при ношении бандажа и в положении лёжа;
— отсутствие в кале и других исследуемых субстанциях каких-либо изменений также говорит в пользу энтероптоза.
Окончательная дифференциальная диагностика проводится с учетом данных колоноскопии и радиологического обследования.
Осложнения
Вопрос об осложнениях энтероптоза претерпевал значительные изменения по мере накопления данных.
Лечение
Единого мнения нет. Лечение энтероптоза зависит от стадии развития и, соответственно, клинических проявлений.
В тактике лечения борются два подхода:
1. Обязательная «стартовая» консервативная терапия, которая включает в себя:
— диета (клетчатка, жидкость, дробное питание);
— ношение бандажа;
— слабительные и средства, смягчающие стул (в редких случаях, по показаниям);
— лечебная физкультура (избегая бега, поднятия тяжестей и любых упражнений, повышающих внутрибрюшное давление).
Оперативное вмешательство производят в основном при различных осложнениях. Как плановый этап лечения, оперативное вмешательство не рекомендуется.
Приведенный ниже перечень лекарств предназначен для проведения оперативного вмешательства или подготовки к нему или послеоперационного ведения.
Дистопия слепой кишки что такое
И.А. Оганезова (1, 2), О.И. Медведева (1), Е.В. Сказываева (1), Н.В. Смирнова (2), Л.Е. Алексеева (2)
1) Кафедра пропедевтики внутренних болезней, гастроэнтерологии и диетологии ФГБОУ ВО «СЗГМУ им. И.И. Мечникова» Минздрава России, Санкт-Петербург; 2) МСЧ «ГУП Водоканал СПб.», Санкт-Петербург
Синдром раздраженного кишечника (СРК) в настоящее время определяется как хроническое функциональное расстройство, основным дескриптором которого является рецидивирующий абдоминальный болевой синдром, связанный с дефекацией в неразрывной ассоциации с нарушением частоты или формы (консистенции) стула [1]. Актуальность процесса активного изучения этой нозологической формы диктуется не только ее значительной распространенностью, но и существенным снижением качества жизни пациентов.
Постановка диагноза СРК зависит от тщательно выверенной интерпретации временных соотношений абдоминальной боли с преобладающим типом изменений характеристик дефекаций пациента. При этом авторы Римских критериев-IV (Rome-IV) подчеркивают, что хотя основной целью разработки «критериев» было предоставление готовой, легко применимой в практической работе структуры постановки диагноза СРК, по-прежнему нет идеального специфического только для данного заболевания теста [2].
Диагноз СРК устанавливается при соответствии жалоб пациента диагностическим критериям Rome-IV, при этом обязательно должны быть исключены симптомы «тревоги»: немотивированное снижение массы тела, ночная симптоматика, дебют в пожилом возрасте, постоянные абдоминальные боли как единственный симптом заболевания, семейный анамнез колоректального рака, целиакии, воспалительные заболевания кишечника, лихорадка, изменения органов при физикальном обследовании, кровь в стуле в отсутствие геморроя или анальных трещин, лейкоцитоз, железодефицитная анемия, ускорение СОЭ, изменения в биохимических показателях крови [3].
Хронический абдоминальный болевой синдром с нарушениями транзита по желудочно-кишечному тракту (ЖКТ), характерный для СРК, имеет сходство с симптомами, возникающими при массе заболеваний. В целом абдоминальная боль была и остается серьезной проблемой внутренних болезней и гастроэнтерологии [4]. Понимание механизмов, лежащих в основе формирования болевого синдрома, отчасти может помочь в установлении его причины и выборе пути его купирования. Наиболее частым механизмом абдоминальной боли служит висцеральная боль, которая вызывается повышением давления, растяжением, натяжением, расстройством кровообращения во внутренних органах и может быть результатом как органических, так и функциональных заболеваний. Боль обычно носит тупой, спастический, жгучий характер, не имеет четкой локализации. Она нередко сопровождается разнообразными вегетативными проявлениями: потливостью, беспокойством, тошнотой, рвотой, бледностью. Благодаря большому количеству синапсов между нейронами нередко возникает двойная иннервация, лежащая в основе иррадиации: отражении болевых ощущений при интенсивном висцеральном импульсе в области зон повышенной кожной чувствительности, в месте проекции других органов, иннервируемых тем же сегментом спинного мозга, что и вовлеченный орган [5].
Вариабельные характеристики абдоминального болевого синдрома при СРК [6, 7]:
Висцеральный генез болевого синдрома при СРК нередко сочетается с психогенными механизмами. Дефицит ингибирующих факторов и/или усиление нормальных входящих афферентных сигналов вследствие поражения центральных контролирующих механизмов и/или снижения синтеза биологически активных субстанция (брадикинин, серотонин, гистамин, простагландины и др.) приводят к изменению порога чувствительности сенсорных рецепторов либо напрямую их активируют. Те же процессы могут провоцировать или усугублять спазм гладкой мускулатуры кишечника, что в свою очередь вызывает раздражение ноцицепторов и ощущение боли [8].
Дифференциальный диагноз при СРК традиционно проводит с такими заболеваниями, как [9, 10]:
По нашему мнению, этот перечень необходимо дополнить еще одной патологией, о которой крайне редко вспоминают врачи-интернисты. Одной из причин абдоминального неблагополучия, включающего запоры, диарею и боли, может стать анатомическая аномалия развития толстой кишки.
В период эмбриогенеза нарушение развития толстой кишки может затронуть любые процессы ее формирования. По классификации Г.И. Воробьева и соавт. (1989), выделяют аномалии интрамуральной нервной системы, врожденную ангиодисплазию толстой кишки, врожденное удлинение толстой кишки, врожденное нарушение положения и фиксации толстой кишки, удвоение толстой кишки, сочетание различных аномалий [10].
Долихоколон – удлинение всей ободочной кишки или одного из ее отделов, представляет собой самую частую аномалию развития толстой кишки. Удлинение ободочной кишки диагностируется у каждого второго пациента, длительно страдающего запором. Частота выявления данного состояния у новорожденных составляет более 30%. По данным педиатрических исследований, данная аномалия встречается у 30–40% детей с хроническими запорами и болями в животе. У взрослых долихоколон встречается практически с одинаковой частотой в разных возрастных группах (от 23,8 до 31,0%) [11].
По анатомическому принципу долихоколон классифицируется исходя из отдела ободочной кишки, длина которого превышает среднестатистические значения.
Выделяют следующие виды долихоколона [10]:
С практической точки зрения большее значение имеет клинический принцип классификации, на основании которого долихоколон подразделяется на следующие формы [11]:
К осложнениям долихоколон относятся заворот кишки, инвагинация и узлообразование. При этом заворот сигмовидной кишки прочно занимает 3-е место среди причин острой кишечной непроходимости, а летальность при развитии этого осложнения достигает 15%, в случае некроза – 46%.
Ведущее клиническое проявление долихоколона – картина запора. По данным М.Ф. Осипенко [12], диагностическая специфичность запоров при долихоколоне составляет 76%, чувствительность – 80%. Риск запоров существенно выше при наличии удлинения сигмовидной кишки по сравнению с другими вариантами долихоколон. При этом задержка стула до 3 дней часто не сопровождается другими жалобами, тогда как более длительный и выраженный запор сочетается с дискомфортом в животе, болями, метеоризмом вплоть до ухудшения общего самочувствия, социальной дезадаптации, развития приступов динамической кишечной непроходимости.
Абдоминальный болевой синдром – второй по значимости критерий долихоколона – чаще наблюдается у женщин. При этом возможно проявление абдоминального дискомфорта в виде диспареунии, что часто приводит к задержкам в установлении истинной причины болевого синдрома. Абдоминальные боли при долихоколоне вполне соответствуют критериям СРК: имеют связь с дефекацией, часто ассоциированы с изменениями консистенции стула. Определение ректальной чувствительности у лиц с запорами методом баллонно-дилатационного теста не выявило различий в группах пациентов с долихосигмой и СРК [12].
Наиболее информативным методом диагностики аномалий развития и положения толстой кишки является рентгенологический. Исследование позволяет сразу же определить положение толстой кишки в брюшной полости, форму и размеры всех ее отделов, подвижность при проведении исследования в положении больного стоя и лежа. Следующие клинические примеры продемонстрируют диагностическую ценность данного метода диагностики.
Клинический случай 1
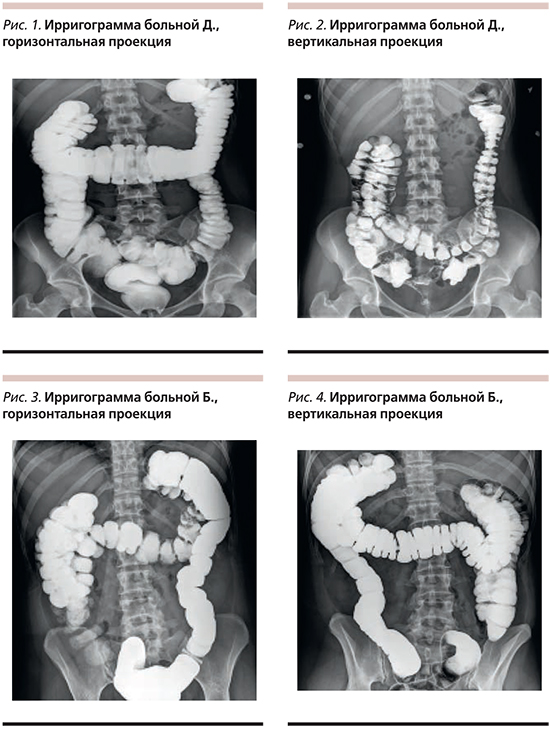
Пациентка Д. 26 лет обратилась с жалобами на боли в нижних отделах живота без связи с актом дефекации, нарушениями стула; вздутие живота, «живот как каменный». При ирригоскопии (рис. 1) толстая кишка удлинена, образует дополнительные петли в области селезеночного и печеночного углов, поперечно-ободочный отдел опускается до уровня L4–L5. Восходящий отдел также удлинен, купол слепой кишки в малом тазу на уровне ректо-сигмоидного перехода. В вертикальной проекции (рис. 2) печеночный угол смещается до уровня крыла подвздошной кости, купол слепой кишки и часть поперечно-ободочной кишки в проекции малого таза.
Клинический случай 2
Пациентка Б. 37 лет на момент осмотра жалоб активно не предъявляет, периодически отмечает дискомфорт в мезогастрии, вздутие живота. Ранее была госпитализирована в связи с внезапно развившимся болевым приступом: вздутием живота, болями в правой подвздошной области. При обследовании данных за острую хирургическую патологию не выявлено, рекомендован прием спазмолитиков, эффект не стойкий. Через месяц вновь появились боли в мезогастрии, тошнота, вздутие живота. Нарушений стула не отмечает. При ирригоскопии (рис. 3) ободочная кишка удлинена, за счет поперечно-ободочного и восходящего отделов образует дополнительные петли в области селезеночного и печеночного углов, купол слепой кишки на уровне входа в малый таз, дополнительная петля печеночного угла опускается до уровня S1–S2. В вертикальной проекции (рис. 4) отмечается смещение правого фланка книзу, купол слепой кишки располагается на уровне ампулы прямой кишки.
Клинический случай 3
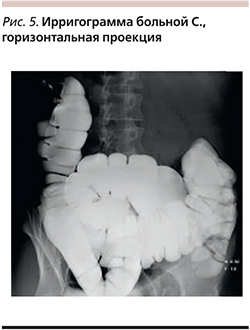
Обсуждение
Выбор тактики лечения долихоколона основывается на клинической форме болезни. Бессимптомный долихоколон не требует консервативного или хирургического лечения, однако пациенты должны быть предупреждены о возможном развитии в дальнейшем медленнотранзитного запора и о потенциальной угрозе осложнений. Таким пациентам необходима первичная профилактика запора, прежде всего коррекция питания [13]. Диета должна быть физиологически полноценной, рекомендуется исключать из рациона продукты, усиливающие процессы гниения и брожения в толстой кишке, богатые эфирными маслами, экстра-активные вещества. Рацион больного должен обогащаться трудноперевариваемыми пищевыми волокнами, улучшающими пропульсивную моторику кишечника (пищевыми прокинетиками). Однако следует помнить, что состояние пациентов с долихоколоном на фоне высокошлаковой диеты может ухудшаться за счет усиления метеоризма и тяжести в животе.
Лечение долихоколона с нарушением транзита по толстой кишке должно проводиться в соответствии с принципами лечения медленнотранзитных запоров [14]. Помимо диетических мероприятий необходимо соблюдение водно-питьевого режима, проведение лечебной физкультуры, физиотерапевтическое лечение (накожная и ректальная электростимуляция толстой кишки, иглорефлексотерапия, лазеротерапия), а также медикаментозная терапия.
Медикаментозная терапия включает назначение средств, увеличивающих объем кишечного содержимого (препараты семян подорожника, мелкокристаллическая целлюлоза), осмотических слабительных препаратов (лактулоза, магния сульфат, полиэтиленгликоль), энтерокинетиков (тримебутин). При болевом синдроме показано добавление к терапии селективных спазмолитических препаратов (пинаверия бромид, мебеверин), возможно также использование антидепрессантов. Назначение каждого препарата должно быть обосновано с позиций эффективности и безопасности [2, 14].
В случае неэффективности консервативной терапии долихоколона, сопровождающегося нарушением транзита по толстой кишке, может быть рассмотрена возможность хирургического лечения [15]. Показанием к хирургическому вмешательству служит неэффективность консервативной терапии при выраженном нарушении качества жизни. Хирургическое лечение долихоколона подразумевает резекцию толстой кишки в объеме субтотальной резекции, реже – выполнение фиксирующих операций (мезосигмопликации, сигмопексии, цекопексии), однако последние, как правило, сопровождаются неудовлетворительными функциональными результатами.
Заключение
Несмотря на присутствие в Международной классификации болезней Q43.8, других уточненных врожденных аномалий кишечника в качестве отдельной, самостоятельной нозологической формы, долихоколон, как правило, не рассматривается, а диагностика и лечение этого состояния обсуждаются в рамках других болезней. Клинические проявления долихоколона по ряду основных маркеров соответствуют критериям такой распространенной функциональной патологии, как СРК. Однако долихоколон, будучи врожденной анатомической аномалией, не может быть отнесен к функциональной патологии, поскольку нередко сопровождается развитием осложнений, требующих неотложного хирургического вмешательства.
Пациенты с типичными симптомами СРК в отсутствие тревожных признаков обычно не нуждаются в проведении дополнительных инструментальных обследований. Однако при рефрактерном к терапии течении СРК есть смысл задуматься о проведении целенаправленного обследования – ирригоскопии, с целью объяснения истинной причины абдоминальных болей и нарушения транзита по ЖКТ. Объяснение генеза симптомов, прежде всего абдоминальной боли, приводит к установлению доверительных отношений между врачом и пациентом и способствует повышению приверженности лечению. Основное внимание в терапии должно уделяться устранению симптомов и восстановлению качества жизни пациентов.
Литература
1. Drossman D.A., Hasler W.L. Rome IV-Functional GI Disorders: Disorders of Gut-Brain Interaction. Gastroenterology. 2016;150(6):1257–61.
2. Буторова Л.И., Токмулина Г.М., Плавник Т.Э. и др. Римские критерии IV синдрома раздраженного кишечника: эволюция взглядов на патогенез, диагностику и лечение
3. Маев И.В., Черемушкин С.В., Кучерявый Ю.А., Черемушкина Н.В. Синдром раздраженного кишечника. Римские критерии IV. Consilium Medicum. 2016;8:79–85.
4. van Assen T., de Jager-Kievit J.W., Scheltinga M.R., Roumen R.M. Chronic abdominal wall pain misdiagnosed as functional abdominal pain. J. Am. Board Fam. Med. 2013;26(6):738–44.
5. Sperber A.D., Drossman D.A. Review article: the functional abdominal pain syndrome. Aliment. Pharmacol. Ther. 2011;33(5):514–24.
6. Bharucha A.E., Chakraborty S., Sletten C.D. Common Functional Gastroenterological Disorders Associated With Abdominal Pain. Mayo Clin. Proc. 2016;91(8):1118–32.
7. Grover M., Drossman D.A. Functional abdominal pain. Curr. Gastroenterol. Rep. 2010;12(5):391–98.
8. Рыжичкина А.Н., Осипенко М.Ф., Холин С.И. Хроническая абдоминальная боль и синдром раздраженного кишечника. Леч. врач. 2011;2. Режим доступа: https://www.lvrach.ru. (Дата обращения 24.08.2017).
9. Lacy B.E., Fermín Mearin, Lin Chang, et al. Bowel Disorders. Gastroenterol. 2016;150:1393–407.
10. Клинические рекомендации. Колопрок-тология. Долихоколон / Под ред. Ю.А. Шелыгина. М., 2015. С. 294–310.
11. Клинические рекомендации по диагностике и лечению взрослых больных с долихоколон
12. Осипенко М.Ф. Мега- и долихоколон: клинические проявления, факторы риска, патогенез, диагностика. Росс. журн. гастроэнтерологии, гепатологии, колопроктологии. 2005;4:74–81.
13. Осипенко М.Ф., Шрайнер Е.В. Вечно актуальная проблема запора. РМЖ. 2014;31:22–30.
14. Ивашкин В.Т., Абдулхаков С.Р., Баранская Е.К. и др. Клинические рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению взрослых пациентов с хроническим запором. Росс. журн. гастроэнтерологии, гепатологии, колопроктологии. 2014;5:69–75.
Доброкачественные опухоли
Толстая кишка
Толстая кишка является следующим за тонким кишечником отделом желудочно- кишечного тракта и подразделяется на слепую кишку, восходящую ободочную, поперечную ободочную, нисходящую, сигмовидную ободочную и прямую кишку.
Длина ободочной кишки 1,5—2 м, диаметр 4—6 см. Стенка толстой кишки представлена продольными мышечными волокнами, которые концентрируются в виде трех параллельных друг другу лент. Ширина каждой из них около 1 см. Они тянутся от места отхождения червеобразного отростка в слепой кишке до начальной части прямой кишки. Кишка как бы гофрируется, образуя выпячивания — гаустры. Внутренний (циркулярный) мышечный слой сплошной. Слизистая оболочка толстой кишки в отличие от тонкой кишки не имеет ворсинок. Подслизистая основа представлена рыхлой соединительной тканью, содержащей основную массу сосудов.
Восходящая ободочная кишка в правом подреберье образует печеночный изгиб и переходит в поперечную ободочную кишку длина которой составляет 50—60 см. В левом подреберье кишка образует левый (селезеночный) изгиб и переходит в нисходящую ободочную кишку. Нисходящая ободочная кишка переходит в сигмовидную ободочную кишку и далее в прямую кишку.
Функции ободочной кишки
Ободочная кишка выполяет:
Аномалии и пороки развития
Полипы и полипоз
Полипы относят к доброкачественным новообразованиям, исходящим из клеток эпителия толстой кишки, некоторые из них склонны к малигнизации (злокачественному перерождению). Полипы обнаруживают у 10—12 % проктологических больных. При проведении профилактической колоноскопии, — в 2—4 %. У мужчин полипы встречаютя в 2-3 раза чаще, чем у женщин. Полипы могут быть одиночными и множественными. Диаметр колеблется от 0,5 до 2 см, иногда они достигают 3—5 см. Полипы имеющие «ножку» свисают в просвет кишки, реже встречаются полипы на широком основании. Выделяют ювенильные, гиперпластические, аденоматозные (железистые), ворсинчатые полипы, ворсинчатые опухоли, а также множественный полипоз толстой кишки (истинный и вторичный).
Ювенильные полипы
Наблюдаются преимущественно у детей. Чаще поражается слизистая оболочка прямой кишки. Макроскопически полипы имеют вид виноградной грозди, поверхность их гладкая, окраска более интенсивная по сравнению с окружающей неизмененной слизистой оболочкой. Это типичные железисто-кистозные образования, в которых строма преобладает над железистыми элементами. Как правило, ювенильные полипы не малигнизируются.
Гиперпластические (метапластические) полипы
Мелкие (2-4 мм) образования, чаще имеют форму конуса. В них сохраняется нормальное строение слизистой оболочки кишки при значительном увеличении числа желез, за счет чего и создается впечатление об утолщении слизистой оболочки в виде полипа. Малигнизируются очень редко.
Аденоматозные (железистые) полипы
Наблюдаются в 90%. Аденоматозный полип имеет вид опухоли с гладкой поверхностью, округлой формы, располагается на ножке с широким основанием, представляет собой участок гиперплазии слизистой оболочки.. При размере более 2 см, малигнизация полипа встречается в 50% случаев.
Ворсинчатый полип (аденопапиллома)
Полипоз толстой кишки (множественные полипы)
бывает врожденным семейным и вторичным (как результат других поражений толстой кишки, например колит). Частота малигнизации достигает 70% и выше. Полипоз можно рассматривать как облигатный (обязательный) предрак. Врожденный семейный полипоз передается по наследству, поражая нескольких членов семьи. Заболевание обычно выявляют у детей и людей молодого возраста. Полипы могут локализоваться на всем протяжении желудочно-кишечного тракта. Сочетание множественного полипоза толстой кишки с доброкачественными опухолями мягких тканей и костей называют синдромом Гарднера. Сочетание полипоза пищеварительного тракта с пигментными пятнами на слизистой оболочке щек, вокруг рта и на коже ладоней называют синдромом Пейтца-Турена.
Для множественного полипоза толстой кишки характерны боли в животе без четкой локализации, понос, выделение крови и слизи с калом, похудание, анемия. Диагностику заболевания проводят на основании клинических симптомов, анамнестических данных и данных инструментального обследования.
Основным методом лечения полипов толстой кишки является хирургическое удаление полипа или части толстой кишки. Объем определяется на основании анамнеза, данных инструментального обследования и результатов гистологического исследования.