днк borrelia burgdorferi sl боррелиоз обнаружено что делать
10 фактов о боррелиозе
Факт 1. «Подхватить» боррелиоз можно только от укуса клеща
Заболевание не передается от человека к человеку, или от животных к человеку. А питомцы могут способствовать инфицированию только принося в дом клещей на своей шерсти.
Факт 2. Источником инфекции являются далеко не все клещи
На территории России «зараженными» считаются около 30-60% клещей. При этом риск встречи с инфицированными насекомыми значительно выше в эндемичных регионах страны: на Урале, Алтае, Дальнем Востоке и Сибири. На остальной территории вероятность заражения довольно вариабельна и связана с особенностями растительности (лес хвойный, лиственный, поля, степи и т.д.) и климата.
Факт 3. Укус – не равнозначен заражению
Для передачи боррелиоза требуется от 36 до 48 часов, во время которых клещ должен иметь «доступ» к крови. Опасность инфицирования возрастает в зависимости от времени присасывания клеща. Считается, что если клещ снят в течение суток пребывания на теле человека, то он не успевает передать возбудителя инфекции
По этой причине молодые клещи (размером до 2 мм), заметить которых намного сложнее, представляют гораздо большую угрозу, нежели их «взрослые родственники».
Кроме того, маленьких насекомых значительно сложнее извлечь «невредимыми», а значит и сдать такого клеща на анализ чаще всего не представляется возможным.
Факт 4. Симптомы боррелиоза появляются не сразу
Боррелиоз, как и любая другая инфекционная болезнь, имеет определенный инкубационный период. В данном случае он составляет, в среднем, от 7 до 14 дней от укуса.
Однако может укорачиваться до 2-5 дней (молниеносная форма) или удлиняться до нескольких недель.
В это время пострадавшего, как правило, ничего не беспокоит, а первые симптомы появляются уже ближе к концу периода «инкубации».
Факт 5. Боррелиоз может протекать без симптомов
Слабость, утомляемость, головные боли, ломота в теле и небольшое повышение температуры (до 37,0-38,0 градусов), появившиеся через некоторые время после укуса, могут стать единственными симптомами инфицирования.
А подтвердить или опровергнуть острый инфекционный процесс можно с помощью анализа крови на антитела (IgM).
Факт 6. Боррелиоз часто дает осложнения
Речь прежде всего о «скрытых» формах заболевания. Когда под маской хронической усталости и простуды «идет» поражение:
Факт 7. «Мишень» на коже – признак боррелиоза
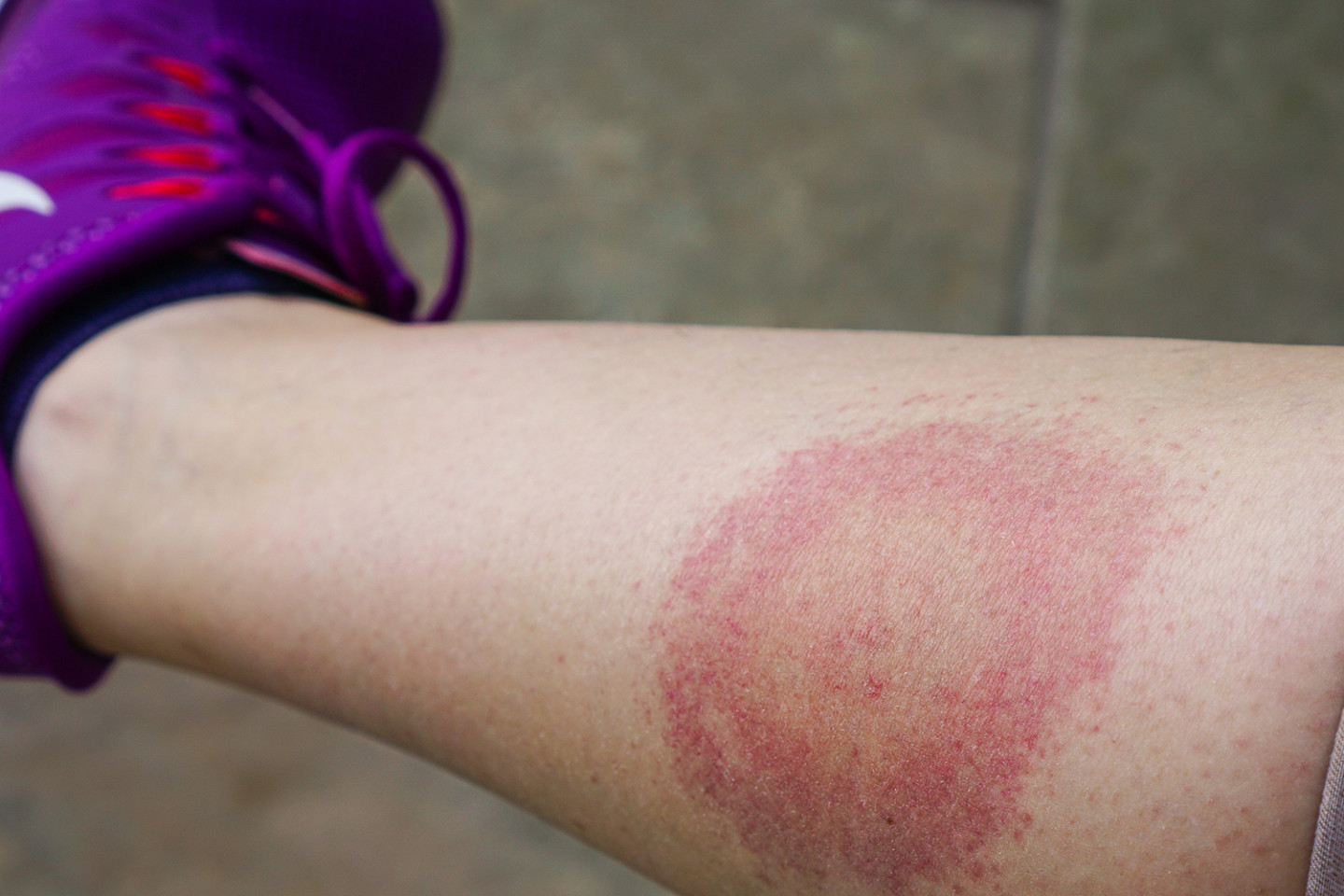
Характерным признаком болезни является покраснение места укуса, с постепенным расширением на соседние участки кожи. При этом центр «пятна» постепенно бледнеет, что и придает покраснению форму «мишени», достигающей до 10 см в диаметре.
Кстати за свойство «двигаться» по поверхности кожи, боррелиозная «мишень» и получила название «мигрирующей или кольцевидной эритемы».
Факт 8. Заражение боррелиозом можно обнаружить спустя годы от укуса
Факт 9. Боррелиоз хорошо лечится антибиотиками
При этом, разумеется, чем раньше назначен препарат, тем выше его эффективность. Однако достоверно подтвердить инфицированность боррелиозом возможно не ранее 2-3 недель от момента укуса (когда в крови появляются IgM антитела). А значит назначение антибиотика сразу после укуса может только профилактический характер.
Факт 10. До 2002 года существовала вакцина
Однако, ее производство было прекращено в связи с низким спросом и достаточной эффективностью своевременной антибиотикотерапии
Днк borrelia burgdorferi sl боррелиоз обнаружено что делать
Болезнь Лайма, или клещевой боррелиоз — природно-очаговое заболевание, передающееся клещами. Оно характеризуется поражением кожи, суставов, нервной и сердечно-сосудистой систем и часто принимает хроническое, рецидивирующее течение.
Несмотря на то, что первый случай заболевания был описан еще в середине 1970-ых годов в небольшом городке Лайм в Штате Коннектикут, возбудитель был выделен только в 1982 году.
Риск заболеть после укуса клеща боррелиозом значительно выше, чем клещевым энцефалитом.
Так как переносчиками болезни Лайма являются клещи, закономерно, что заболевание имеет сезонный характер и совпадает с их активностью.
В организм человека возбудитель чаще всего попадает со слюной клеща при укусе – это трансмиссивный механизм передачи, хотя не исключается возможность инфицирования и при попадании фекалий или слюны клеща на кожу, с последующим их втиранием при расчесах.
Кроме того, возбудитель может попасть в ранку и в процессе неправильного удаления клеща, когда происходит раздавливание насекомого. Редко встречается алиментарный путь заражения при употреблении сырого козьего или коровьего молока.
Через 14 суток возбудители инфекции начинают погибать, в процессе выделяется токсин, вызывающий сильные симптомы интоксикации. Тогда и появляются первые признаки болезни, очень напоминающие грипп.
Резко повышается температура тела, возникает ломота в мышцах и суставах, слабость, светобоязнь, тошнота, рвота, кашель.
С течением времени средняя часть пятна бледнеет, образуя форму светлого кольца, – формируется типичная для клещевого боррелиоза мигрирующая кольцевидная эритема.
Она обычно горячая на ощупь, болезненная, часто сопровождается зудом и жжением, может располагаться в любом месте, но наиболее частая локализация – на ногах, несколько реже на шее, руках, нижней части туловища, паховых складках и подмышечной области. Спустя 2-3 недели пятно исчезает, если лечение начато ранее, эритема уходит раньше.
При адекватной и рано начатой терапии длительность заболевания составляет от 3 дней до 1 месяца и заканчивается полным выздоровлением.
При неблагоприятном течении происходит распространение возбудителя в различные органы и ткани, что может привести к развитию менингита, менингоэнцефалита, перикардита, миокардита, хронического Лайм-артрита и атрофического акродерматита.
При поздней диагностике, неполном курсе лечения заболевание может переходить в хроническую форму.
Такое течение клещевого боррелиоза даже при повторных курсах антибиотикотерапии, полноценном лечении не позволяет больному полностью восстановиться.
Состояние улучшается, но остаются функциональные нарушения, которые могут стать причиной инвалидности: стойкие парезы, нарушения чувствительности, деформация лица, нарушение слуха и зрения, деформация суставов и нарушение их функции, сердечная недостаточность, аритмии.
Вакцины для предупреждения боррелиоза нет, поэтому основной упор необходимо сделать на неспецифическую профилактику заболевания.
Очень важно своевременно обращаться за медицинской помощью и не заниматься самолечением.
Подводя итог, стоит подчеркнуть, что Болезнь Лайма менее опасное заболевание по сравнению с клещевым энцефалитом, но встречается гораздо чаще. А если лечение начать поздно, то по последствиям оно ничем не уступает энцефалиту. Надеемся, что эта статья поможет избежать заражения или как минимум вовремя обратить внимание на симптомы и начать лечение.
Иксодовые клещевые боррелиозы
Возбудители боррелиозов относятся к порядку Spirochaetales, семейству Spirochaetaceae, роду Borrelia. В группу иксодовых клещевых боррелиозов (ИКБ) входят заболевания, вызываемые в большинстве случаев тремя представителями комплекса Borrelia burgdorferi sensu lato: B.burgdorferi, B.garinii и B.afzelii. Изучается патогенный потенциал других боррелий комплекса: B.valaisiana, B.lusitaniae, B.bissettii, B.sinica. Ареал распространения этих видов боррелий в основном совпадает с территорией обитания клещей I.persulcatus и I.ricinus, играющих одновременно роль переносчика и резервуара инфекции. Спонтанная инфицированность боррелиями клещей вида:
I. ricinus составляет в среднем 20%, клещей I.persulcatus – 40%. Сезон активности иксодовых клещей начинается в последней декаде апреля и продолжается в средней полосе России до октября, а в Приморье – до ноября. ИКБ распространен в России на 69 административных территориях, наибольшая заболеваемость регистрируется в Кировской, Томской и в последние годы – Вологодской и Ярославской областях. Клинически выраженное заболевание развивается приблизительно в 20% случаев после присасывания инфицированных боррелиями клещей. В результате попадания боррелий в кожу у 50–80% больных отмечается местное кожное воспаление – клещевая мигрирующая эритема, диаметр которой, как правило, превышает 5 см. В 20–50% случаев заболевания эритема отсутствует в начале заболевания и таким образом сразу развивается диссеминированная стадия ИКБ, которая носит название безэритемной формы. В случае гематогенного распространения боррелии поражают внутренние органы, что сопровождается развитием общеинфекционного синдрома и клиническими проявлениями со стороны висцеральных органов (печени, селезенки, сердца, почек). В случае поражения нервной системы возникают менингит (менингоэнцефалит), радикулоневрит, неврит черепных нервов. Наиболее часто поражается VII пара черепных нервов, нередко с парезом лицевых мышц, что является еще одним, кроме эритемы, характерным признаком ИКБ. В ряде случаев, особенно при поздно начатом лечении, заболевание переходит в третью – хроническую – стадию, для которой в настоящее время доказана только одна клиническая форма – хронический атрофический акродерматит. Следует отметить, что у определенной части больных не наступает полное выздоровление в течение длительного времени после острого периода, может до двух лет сохраняться субфебрилитет, длительно – артриты, прогрессирующий энцефаломиелит, энцефалопатии, патологические изменения со стороны сердечно-сосудистой системы.
Показания к обследованию
Дифференциальная диагностика. Инфекционные заболевания, передаваемыми иксодовыми клещами; рожистое воспаление; склеродермия; артрит ревматоидный или иной этиологии; миокардит; заболевания ЦНС иного генеза.
Материал для исследований
Этиологическая лабораторная диагностика включает выявление возбудителя методом микроскопии, изоляцию боррелий с использованием культурального метода, обнаружение ДНК боррелий, выявление специфических АТ.
Сравнительная характеристика методов лабораторной диагностики. Обнаружение специфических АТ IgM и IgG – наиболее часто используемый метод лабораторной диагностики ИКБ. Применение РНИФ позволяет обнаружить АТ у 40–50% больных в первые 2–4 недели заболевания, а при исследовании образцов крови в динамике, взятой с интервалом в 1–3 месяца, удается подтвердить ИКБ в 60–70% случаев. Диагностически значимым титром в данной реакции считается положительный результат при разведении сыворотки 1:40, а также четырехкратное нарастание титра АТ во второй из взятых проб относительно первой.
При определении АТ методами ИФА, ИХЛА и т. п. в основном используются несколько (от 4 до 8) рекомбинантных АГ боррелий, относящихся к разным геновидам. Методы обладают большей диагностической чувствительностью в сравнении с РНИФ. АТ IgM начинают обнаруживаться к концу второй недели заболевания, АТ IgG – на 3–4-й неделе заболевания. Обнаружение АТ IgM отмечают у 50% больных с хронической формой ИКБ, что, видимо, связано с изменением антигенных детерминант во время персистенции боррелий в организме больного. Данные о диагностической чувствительности выявления АТ на разных стадиях заболевания приведены в таблице.
Диагностическая чувствительность определения специфических антител при ИКБ
| Стадия заболевания | АТ IgM | АТ IgG | АТ IgM+IgG |
|---|---|---|---|
| Острая (I) | 45–70% | 40–80% | 90% |
| Подострая (II) | 30–60% | 65–100% | 90–100% |
| Хроническая (III) | 5–50% | до 100% | до 100% |
При лабораторном подтверждении нейроборрелиоза для определения наличия интратекального синтеза АТ проводится выявление специфических АТ в сыворотке крови и СМЖ. Относительное увеличение концентрации специфических IgG в ЦНС можно определить путем вычисления ликвор-сывороточного индекса (ЛСИ). Для этой цели определяют концентрацию специфических Ig (титр) и общих Ig (г/л) в сыворотке крови и СМЖ.
ЛСИ = (специфические IgG (СМЖ) * общие IgG (сыворотка)) / (общие IgG (СМЖ) * специфические IgG (сыворотка))
Значения ЛСИ больше 2-х расцениваются как положительные и указывают на наличие синтеза специфических иммуноглобулинов клетками глиальной ткани.
Ложноположительные результаты при выявлении АТ методами РНИФ и ИФА могут быть получены у больных с другими спирохетозами: сифилисом и лептоспирозом, у пациентов с ревматоидным артритом неборрелиозной этиологии и другими системными заболеваниями, у пациентов с герпес-вирусной инфекцией, вызванной ЦМВ и вирусом Эпштейн-Барр, а также у беременных.
Для подтверждения специфичности результатов выявления АТ методами РНИФ и ИФА используют метод ИБ, который позволяет обнаружить специфические АТ к определенным белкам возбудителя. В качестве АГ в основном используются рекомбинантные белки p83-100, p58, p41i, p39 (BmpA), OspC (p20-25), p17 (DbpA), BBK32, VlsE, полученные для двух, а иногда и для трех видов боррелий.
Микроскопия (световая, фазовоконтрастная, темнопольная, электронная) биологического материала (СМЖ, кровь, синовиальная жидкость, биоптаты тканей) не имеет широкого применения из-за низкой концентрации возбудителя (в среднем концентрация боррелий в 1 мл биологического материала не превышает 10 000 микробных клеток), за исключением биоптатов кожи. В основном микроскопические исследования используются при контроле культуральных методов и как один из методов при оценке инфицированности боррелиями иксодовых клещей.
При применении для изоляции боррелий культурального метода в качестве среды для культивирования используется модифицированная среда BSK (BarbourStoenner- Kelly). Важным условием является получение образцов биологического материала до начала антибиотикотерапии. Из кожных биоптатов удается изолировать боррелии в 50–60% случаев при наличии клещевой мигрирующей эритемы и в 90% – при хроническом атрофическом акродерматите. При исследовании крови, СМЖ, синовиальной жидкости процент положительных результатов ниже – в среднем 20%. Этот метод не имеет широкого практического применения как диагностический в виду его длительности (от 3–4 до 10 недель) и высокой стоимости.
Выявление ДНК боррелий с использованием молекулярно-биологических методов (преимущественно ПЦР) целесообразно применять в комплексе с выявлением АТ. Прямым показанием для применения ПЦР являются боррелиозные менингиты, менингоэнцефалиты, наличие атипичной эритемы, рефрактерные артриты у пациентов с наличием АТ к боррелиям. Диагностическая чувствительность данного метода составляет от 20 до 35% при исследовании крови в остром периоде на первой неделе заболевания, от 20 до 80% при исследовании синовиальной жидкости при развитии Лайм-артрита и около 10–30% – при исследовании СМЖ при нейроборрелиозе. Метод позволяет также идентифицировать вид боррелий, вызвавших заболевание. Обнаружение ДНК и РНК боррелий методом ПЦР может быть выполнено во всех видах биологического материала (кровь, моча, биоптаты тканей, цереброспинальная и суставная жидкости и др.).
Особенности интерпретации результатов лабораторных исследований. Обнаружение ДНК патогенных боррелий комплекса B.burgdorferi sl в крови, СМЖ, синовиальной жидкости или моче пациента является основанием для предварительной постановки диагноза ИКБ. Выявление специфических АТ в образцах крови, взятых в динамике (сероконверсия в парных сыворотках крови) служит подтверждением этиологии заболевания.
Оценка результатов при выявлении антител IgM методом иммуноблота
| Отрицательный | Положительный | Неопределенный |
|---|---|---|
| Не выявлены АТ ни к одному из АГ. Выявлены АТ только к АГ p83-100 | Выявлены АТ к белку OspC. Выявлены АТ как минимум к двум АГ из группы: p41, VlsE, p17 | Выявлены АТ только к одному АГ из группы p41, VlsE, p17 в сочетании или без АТ к АГ р58, p39, BBK32 или выявлены АТ к любому количеству АГ р58, p39, BBK32 |
Оценка результатов при выявлении антител IgG методом иммуноблота
| Отрицательный | Положительный | Неопределенный |
|---|---|---|
| Не выявлены АТ ни к одному из АГ. Выявлены АТ только к АГ p17 | Выявлены АТ к белку VlsE. Выявлены АТ как минимум к двум АГ из группы: p83-100, p58, p41, p39, BBK32, OspC, p17 | Выявлены АТ только к одному АГ из группы: p83-100, p58, p41, p39, BBK32, OspC |
Комплекс антител, выявляемый на разных стадиях
| Стадия заболевания | АГ, к которым выявлены АТ IgM | АГ, к которым выявлены АТ IgG |
|---|---|---|
| Острая (I) | OspC, p41, p17, VlsE | P41, BBK32, p17, OspC, VlsE |
| Подострая (II) | OspC, p41, p17, BBK32, VlsE | p17, p41, VlsE, OspC, BBK32, p58 |
| Хроническая (III) | OspC, p41, VlsE, P39, p58 | p17, BBK32, p41, p58, VlsE, p83-100, OspC, p39 |
Определенные сложности использования для диагностики ИКБ методов выявления специфических иммуноглобулинов связаны с присутствием анамнестических АТ у большой части населения, проживающего на эндемичной территории, и низкой скоростью роста уровня АТ, что является особенностью боррелиозной инфекции. Очень медленные изменения уровня АТ к боррелиям (как повышение, так и снижение) также не позволяют использовать оценку уровня АТ для контроля эффективности терапии. Учитывая замедленное образование АТ при боррелиозах, при получении однократного отрицательного результата повторяют исследование в пробе крови, взятой через месяц.
Клещевой системный боррелиоз: что такое болезнь Лайма и как ее лечить
Материал проверил Дмитрий Вихров, врач-эпидемиолог, врач-дезинфектор «СЭС Чистый Город», автор блога @virxoff
Что такое болезнь Лайма
Болезнь Лайма (лайм-боррелиоз, клещевой системный боррелиоз)— инфекционное заболевание, которое вызывают бактерии вида Borrelia. Они передаются человеку при укусе инфицированного черноногого или оленьего клеща. Клещ заражает животных после укуса — болезнью часто страдают олени, птицы и грызуны. Чем дольше членистоногое находится на коже, тем выше вероятность заражения. Обычно для передачи инфекции нужно 24–36 часов. Укус безболезненный, и многие пациенты его даже не замечают, а позже сталкиваются с симптомами, не обнаружив самого возбудителя. Укус не всегда приводит к заражению. В слюнных железах клещей бактерий совсем немного, в основном они заселяют кишечник.
Болезнь Лайма была впервые обнаружена в городе Олд-Лайм, штат Коннектикут, в 1970-х годах, но определить ее причину врачам удалось только в 1982 году. Это наиболее распространенное клещевое заболевание в Европе и США. Ему подвержены жители лесных районов. При этом вовсе необязательно, что человек любит проводить время среди деревьев: часто клещ попадает к нему через домашних животных после свободного выгула.
Боррелиоз — бактериальное заболевание, оно хорошо лечится антибиотиками, особенно на ранней стадии. При более позднем проявлении или хронических симптомах зачастую требуется внутривенное введение антибиотиков на протяжении нескольких недель. Болезнь часто диагностируют в разных концах планеты, в разное время ею страдали Аврил Лавин, Алек Болдуин и Белла Хадид.
Возбудитель болезни Лайма
Причиной лайм-боррелиоза считаются несколько разновидностей бактерий одного вида: Borrelia burgdorferi, Borrelia garinii и Borrelia afzelii. Это микроаэрофилы — организмы, которым для роста необходим кислород в воздухе или тканях организма хозяина. Их переносят клещи рода Ixodes, жизненный цикл которых — около трех лет. Они живут в низких травах и кустарниках.
Очаги распространения болезни Лайма фиксируют в лесах умеренного климата, которые есть практически на всей территории России от Сахалина до Калининграда. Те же местности, как правило, заселены клещевым энцефалитом, который диагностируют реже, чем боррелиоз. Оба заболевания имеют сезонный характер — зависят от активности клещей. Нередко у одного пациента встречается целый набор инфекций, потому что клещ может быть заражен одновременно несколькими видами бактерий. Помимо укуса клеща и попадания его фекалий на кожу, встречаются случаи заражения при употреблении свежего коровьего или козьего молока.
Симптомы болезни Лайма
Признаки заражения редко отличаются у детей и взрослых. Как правило, симптомы включают:
Согласно одному из ранних исследований болезни Лайма, у 89% детей, зараженных боррелиозом, обнаруживалась специфическая сыпь [1]. Главная опасность в том, что яркие симптомы могут проявиться спустя месяцы и даже годы после укуса клеща. До этого бактерии развиваются в организме в скрытой форме. Но некоторые признаки укуса можно заметить в первый месяц после контакта с клещом. Нередко увеличиваются лимфатические узлы, повышается температура и диагностируется мигрирующая эритема — сыпь, начинающаяся от места укуса. Пятно расширяется в течение нескольких дней, достигая 30 см в диаметре. Пораженное место зудит и болит.
Поздние симптомы могут проявиться [2]:
Диагностика и лечение
Диагностика в первую очередь основывается на факте укуса клеща. Врач может предположить наличие болезни, если пациент проживает в районе, где зафиксированы случаи боррелиоза. Проводится осмотр тела на предмет наличия сыпи и эритем. Самый надежный показатель — анализ крови. Также могут назначить иммуноферментный анализ, определяющий наличие антител к белкам B. burgdorferi.
Дмитрий Вихров: «Мигрирующая эритема (увеличивающаяся в сторону от места укуса) на месте укуса клеща появляется в период от 2 до 30 дней с момента укуса у 60–90% пациентов. Это так называемый первичный аффект, главный признак заболевания. Вопрос о необходимости экстренных профилактических мероприятий (введение специфического иммуноглобулина, антибиотикопрофилактика) решается в течение 72 часов после присасывания в случае получения положительного результата лабораторных исследований (клещ, кровь пострадавшего). После удаления клеща в течение месяца необходимо следить за состоянием здоровья и при повышении температуры или появлении головной боли, слабости немедленно обратиться к врачу, сообщив о факте присасывания клеща и полученной ранее медицинской помощи.
Не надо забывать, что клещи переносят более десяти инфекций. И заражение несколькими болезнями может непредсказуемо осложнить выздоровление, несмотря на применение антибиотиков. Во всех случаях присасывания клеща необходимо врачебное наблюдение и беспрекословное выполнение предписаний. На сегодняшний день гарантировано 100% выздоровление при своевременном обращении за медицинской помощью и адекватном лечении».
Последствия болезни Лайма
Пациентов с диагностированным боррелиозом, как правило, госпитализируют в инфекционное отделение больницы. Если симптомы неярко выражены, отсутствует лихорадка и интоксикация, можно лечиться амбулаторно. Для борьбы с инфекцией врачи используют антибиотики. Все люди, у которых была диагностирована и подтверждена болезнь Лайма, подлежат обязательному диспансерному наблюдению в последующие два года.
Поздние проявления не вылеченного вовремя боррелиоза могут выражаться в ревматологических, кардиологических и неврологических проблемах со здоровьем. В таких случаях последствия устраняют врачи соответствующей квалификации. От болезни Лайма не существует вакцины. Лучшая профилактика — избегать мест скопления клещей в весенне-летний сезон. Если вас все-таки укусили и вы нашли клеща, впившегося в кожу, его нужно правильно удалить, захватив тело максимально близко к голове.
Заразна ли болезнь Лайма
Ученые не обнаружили доказательств того, что болезнью Лайма можно заразиться от человека. Согласно Центру по контролю и профилактике заболеваний, заражение боррелиозом во время беременности может повлечь передачу инфекции плоду [3]. Но исследование, проведенное в 2009 году с участием 66 беременных женщин, показало, что у пациенток с болезнью Лайма риск неблагоприятных исходов беременности значительно выше [4]. При этом нет сообщений о передаче боррелиоза младенцам через грудное молоко. Болезнь Лайма хоть и содержится в жидкостях организма, но не передается воздушно-капельным, половым путем или при переливании крови.
Комментарий врача
Дмитрий Вихров, врач-эпидемиолог, врач-дезинфектор «СЭС Чистый Город», автор блога @virxoff
Клещи не падают на людей с деревьев, потому что не поднимаются выше 70 см от земли. У них есть чувствительный орган, регистрирующий вибрацию травинки и веточки, сигналы от которого останавливают их от дальнейшего подъема. Клещи сидят на травинках почти неподвижно, но двигательная активность резко повышается, когда они попадают на человека. Членистоногие чувствуют перепад температуры тела в сотые доли градуса. Поэтому безошибочно находят путь с поверхности одежды к коже человека. Они выбирают участок с наиболее теплой и тонкой кожей, на котором сосуды подходят максимально близко к поверхности. Как правило, это зоны паха, пупка, подмышек, под грудью, под ягодицами, под лопатками, участками прилегания резинок нательного белья. Во время укуса клещ вводит слюну, которая может содержать инфекционный агент. Поэтому можно заразиться без присасывания клеща, просто неосторожно сходив в лес без средств защиты.
Не надо путать репеллентные средства защиты и акарицидные. Первые (их можно наносить на кожу) отпугивают клещей, вторые (их наносят только на одежду) убивают. Поэтому максимальную защиту от клещей могут обеспечить так называемые акарицидно-репеллентные средства для обработки одежды и репелленты для обработки кожи и одежды. От иксодовых клещей используют репеллентные составы, имеющие на этикетке или вкладыше указание на назначение для защиты от клещей семейства Ixodidae. В состав входят наиболее эффективные в отношении этой группы членистоногих репелленты (ДЭТА, акреп). Это средства высшей категории эффективности, они предназначены для нанесения на кожу (для защиты от насекомых) и одежду (для защиты от насекомых и клещей). Рекомендуемая норма расхода средства при этом превышает таковую для защиты от прочих насекомых. Защитное действие репеллентных средств от клещей, как правило, не превышает 95%. Поэтому на этикетке обязательно пишут: «Средство обеспечивает неполную защиту от клещей! Будьте внимательны!»
Также используют акарицидные средства. В их состав входят наиболее эффективные пиретроиды, содержащие циан-группу. Они вызывают быстрое наступление паралича у клещей, попавших на одежду. Такие акарицидные средства могут быть рекомендованы для защиты как от клещей, так и от блох.
Клещи, вопреки расхожему мнению, сами не передвигаются на значительные расстояния. Из леса на участок они приедут за год до нападения на человека. А привезут их на себе мыши, птицы или другие дикие животные, кровью которых клещ питается. Он отпадет на участке, оставит потомство, а на следующий год молодые клещи смогут укусить вас или питомцев. Где была одна взрослая самка клеща, будет до двух тысяч молодых паукообразных. По крайней мере, столько яиц откладывает взрослая особь. Поэтому дачный участок необходимо обрабатывать два раза в год — весной и осенью. За последние 30 лет риск присасывания клеща и заражения болезнью Лайма в Европе вырос в 15 раз (данные ВОЗ). Заражение после укуса клеща (и без него) может произойти с вероятностью до 40%.
Чтобы обезопасить себя от клещей, необходимо соблюдать следующие правила:
Если вас укусили, следует действовать в соответствии со следующим алгоритмом:
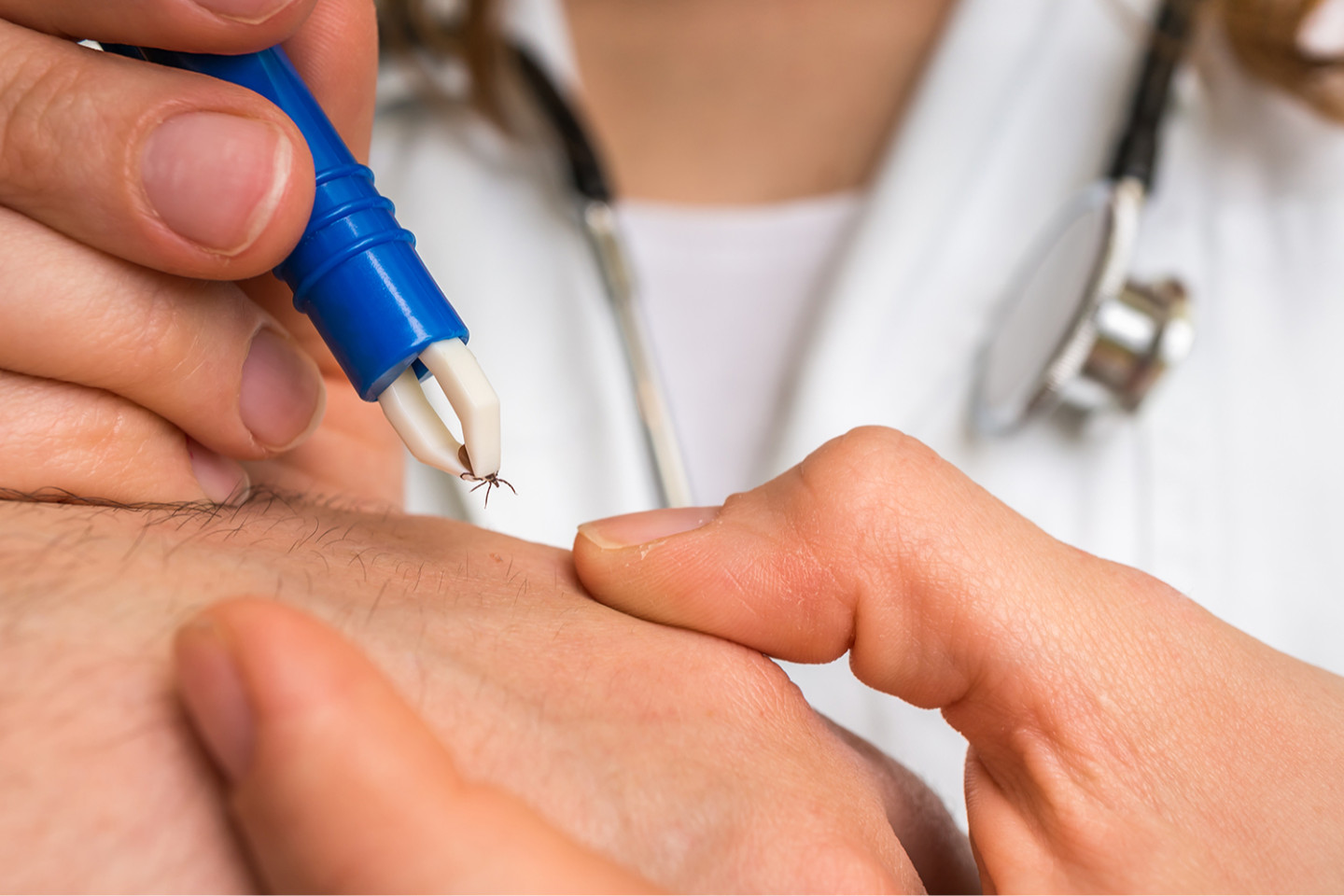
1. Клеща необходимо удалить как можно быстрее. Для извлечения пострадавшему необходимо обратиться в ближайшую лечебно-профилактическую организацию.
2. Если нет возможности сразу обратиться за медицинской помощью, то как можно быстрее самостоятельно удалите присосавшегося клеща, соблюдая рекомендации:
Ни в коем случае нельзя раздавливать клеща, так как можно втереть возбудителя в кожу и заразиться «клещевыми» инфекциями.
Удаленного клеща следует поместить в герметичную емкость и как можно быстрее доставить в медицинскую организацию для дальнейших исследований. Сдать его с целью определить носительство инфекции можно в Центры гигиены и эпидемиологии ( ФБУЗ) в вашем регионе.
Требуйте от администраций учреждений отдыха, мест организованного отдыха на природе подтверждения проведенных акарицидных обработок в текущем сезоне.