добавочная долька селезенки что это такое у взрослого мужчины
Увеличение селезенки: чем оно опасно
Нормальный размер селезенки у взрослых:
Симптомы
Увеличившись, этот орган может достигать даже 500 граммов, сдавливая соседние органы и являясь причиной проявления болей. Так как селезенка расположена рядом с желудком, то одним из симптомов ее аномально большого размера служит чувство тяжести в желудке после еды, появляющееся даже в том случае, если съедено очень мало. Иногда фиксируются боли в животе или сзади с левой стороны, это, скорее всего, означает, что какие-то части селезенки разрушаются из-за недостаточного поступления в них крови.
Последствия
Если говорить о том, чем опасно увеличение селезенки для организма человека в целом, в первую очередь важно отметить, что нарушаются процессы кроветворения в организме. Увеличенный орган получает возможность «захватывать» большее, чем обычно, количество кровяных клеток. Казалось бы, это хорошо, селезенка лучше очистит кровь от больных клеток. Но, к сожалению, это не совсем так. Патологические клетки крови, когда их извлечено слишком много, засоряют саму селезенку, от чего она увеличивается еще больше, а вот кровь фильтрует все хуже и хуже. В итоге орган начинает уничтожать не только патологические, но и здоровые клетки крови, разрушать их. Опасность угрожает эритроцитам, тромбоцитам и лейкоцитам.
В случае резкого уменьшения количества эритроцитов человек заболевает анемией. Уничтожение лейкоцитов разрушает иммунную систему организма, человек начинает очень часто болеть инфекционными заболеваниями. Недостаток тромбоцитов ведет к ухудшению свертываемости крови, что тоже очень опасно.
Лечение селезенки сводится к устранению причины ее увеличения, то есть необходимо вылечить болезнь, которая привела к сбоям. В крайних случаях орган удаляют, но это делать крайне нежелательно, так как значительно ухудшается иммунитет, потому что кровь остается без своего фильтра, а, следовательно, повышается опасность инфекционных заболеваний.
Ошибки в диагностике новообразований поджелудочной железы: интрапанкреатическая долька селезенки
Полный текст:
Аннотация
Введение. Добавочная селезенка является одним из распространенных доброкачественных врожденных пороков развития человека. Ее расположение может быть разнообразным, как вблизи селезенки, большого сальника и брыжейки тонкой кишки, так и в структуре других органов, например в поджелудочной железе, стенке желудка или двенадцатиперстной кишки. В последнем случае добавочную селезенку называют эктопированной (от греч. ektopos – смещенный). Выявление подобных селезеночных долек происходит, как правило, случайно при ультразвуковом исследовании (УЗИ) органов брюшной полости.
Цель исследования: представить клинические наблюдения верифицированной интрапанкреатической добавочной селезенки (ИПДС), выявить основные критерии дифференциальной диагностики данного патологического состояния с другими гиперваскулярными образованиями поджелудочной железы.
Материал и методы. Представлены два клинических наблюдения: женщина 43 лет, имеющая в анамнезе оперированный рак почки, и мужчина 61 года, у которого не было жалоб и сопутствующей патологии на момент обследования. В обоих случаях по результатам инструментального обследования была заподозрена нейроэндокринная неоплазия (НЭН) хвоста поджелудочной железы. Инструментальное обследование данных пациентов включало УЗИ органов брюшной полости с применением цветового дуплексного картирования; мультиспиральную компьютерную томографию (МСКТ) органов брюшной полости с внутривенным болюсным контрастированием неионным йодистым контрастным препаратом и сканированием в нативную, артериальную (10 с от достижения пороговой плотности 150 ед.H в просвете нисходящей аорты), в венозную (60 с от начала введения контрастного препарата) и в отсроченную фазы контрастного усиления (на 5–6-й минуте от начала введения контрастного препарата). В одном случае проведены магнитно-резонансная томография (МРТ) в режимах Т1и Т2ВИ в аксиальной, сагиттальной и корональной плоскостях, динамическое внутривенное контрастирование и диффузионно-взвешенная МРТ (ДВ-МРТ). Обоим пациентам выполнено оперативное вмешательство в объеме робот-ассистированной дистальной резекции поджелудочной железы. При морфологическом исследовании была выявлена ИПДС.
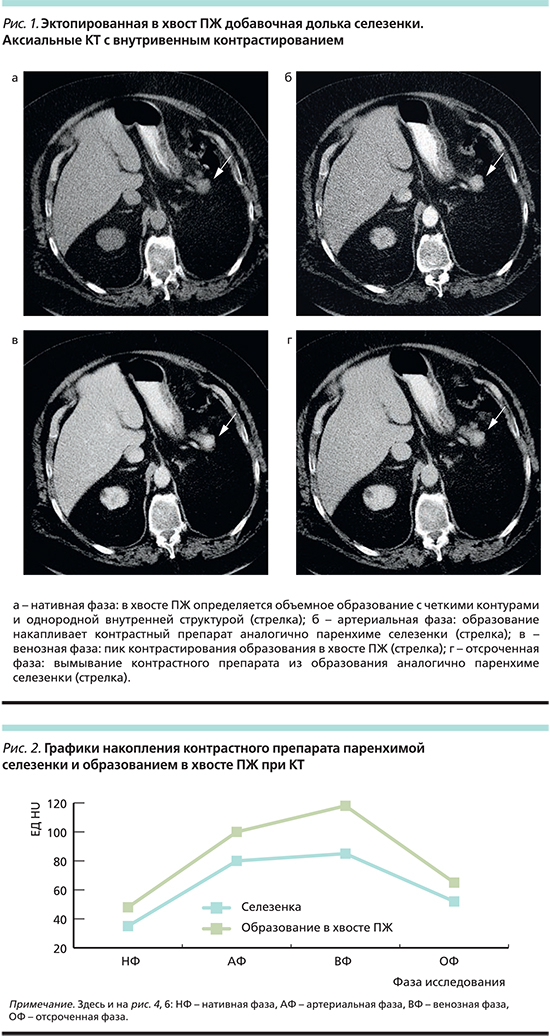
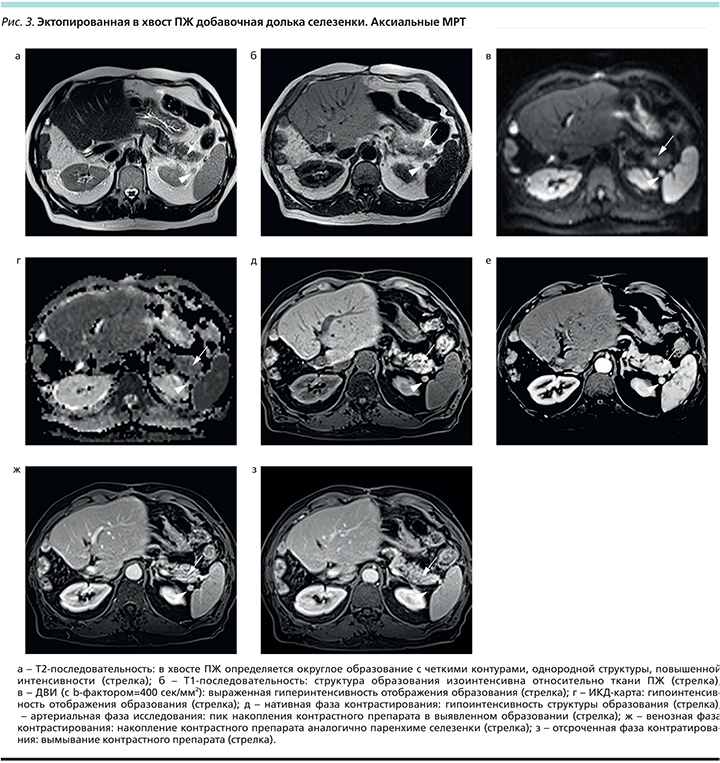
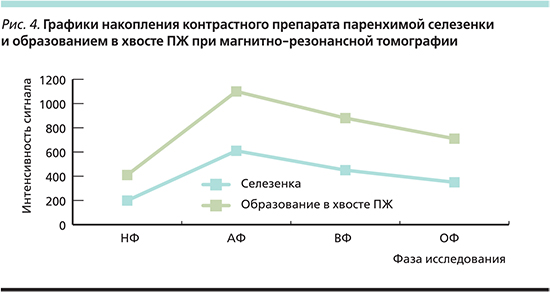
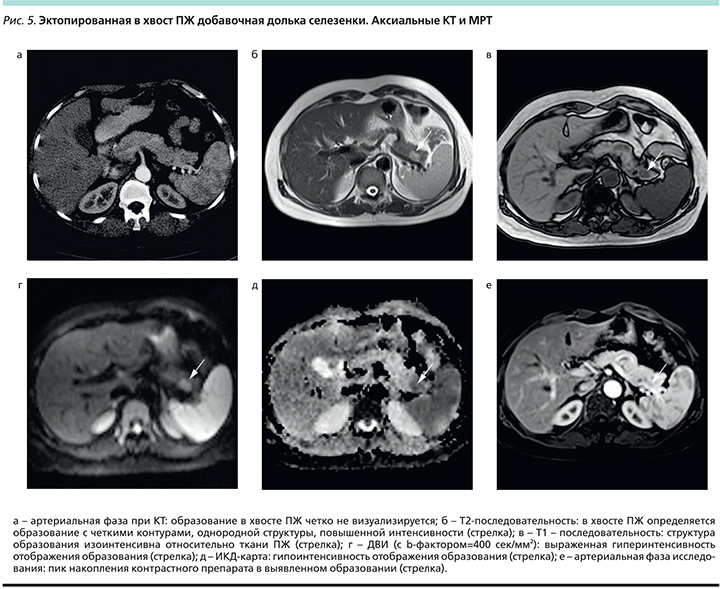
Результаты. Эктопированная ткань селезенки имела денситометрические показатели, аналогичные таковым в основном органе, и сходный характер контрастирования. МРТ не позволила дифференцировать ИПДС, НЭН и гиперваскулярные метастазы.
Заключение. ИПДС не требует хирургического лечения. Именно поэтому необходима дифференциальная диагностика с НЭН, солидной псевдопапиллярной опухолью и гиперваскулярными метастазами поджелудочной железы. При этом максимально результативным является комплексный подход с использованием нескольких методов лучевой диагностики, включающий МРТ (с ДВ-МРТ) и сцинтиграфию с 99mTc. Наличие в структуре селезенки ретикулоэндотелиальной системы (РЭС) позволяет применять в диагностике ее эктопированных долек сцинтиграфию с эритроцитами в комплексе с 99mTc, при которой отмечается характерное накопление радиофармпрепарата в ИПДС и основной селезенке. УЗИ с цветовым допплеровским картированием и контрастным усилением может стать хорошим дополнением в дифференциально-диагностическом поиске. Метод позволяет оценить сосудистую ножку ИПДС и характер накопления контрастного препарата в РЭС. У МРТ есть преимущество за счет применения диффузионно-взвешенных изображений. Исчисляемый коэффициент диффузии (ИКД) ткани селезенки будет соответствовать основной селезенке, в то время как другие новообразования имеют более низкие значения ИКД.
Добавочная доля селезенки
Добавочная доля селезенки – это врожденный дефект строения органа, при котором снаружи от основного тела селезенки образуется дополнительное скопление лиенальной ткани. Размеры образования составляют от 5 мм до 10 см. В некоторых случаях множественные лиенальные узлы полностью заменяют нормальный орган.
Факторы развития
Несмотря на врожденный характер патологии, генетический механизм передачи дефекта до сих пор не установлен. Основу причин развития аномалии селезенки составляют внутренние и внешние факторы, повлиявшие на плод во время беременности матери:
Риск появления аномалий развития плода многократно повышается, если беременность наступает в поздний период (после 35-40 лет), а питание женщины оставляет желать лучшего. Недостаток витаминов и минеральных комплексов формируют анатомические дефекты в строении внутренних органов. Закладка селезеночной паренхимы происходит на 5-8 неделе формирования плода, в этот период особенно важно следить за рационом и условиями вынашивания беременности.
Симптоматика
Добавочные доли селезенки могут быть единичными и множественными. Они обеспечены собственным кровоснабжением, оболочкой, внутренней капсулой, выделяют аналогичную основному органу секрецию. В основном образования не отличаются большими размерами, поэтому до конца жизни могут существовать бессимптомно. Обнаруживаются они в основном случайно, когда проводится плановое обследование органов брюшной полости или диагностика по другому поводу.
Если размерные показатели добавочной доли велики, происходит давление на соседние структуры. В зависимости от расположения аномального сегмента, его объемов, проявляются соответствующие клинические признаки:
Обычно пациенты с обнаруженным селезеночным дефектом не жалуются на нарушение общего самочувствия.
Возможные осложнения
Как правило, критических изменений в работе организма не происходит, если патология по размерам составляет не более 50 мм. Если данный показатель превышен, есть вероятность развития кишечной непроходимости из-за компрессии добавочной доли. При этом появляются проблемы со стулом, который задерживается на несколько дней и более. Человек жалуется на резкие боли в эпигастрии, постоянные рвотные позывы.
Значительную опасность аномалия представляет для больных, страдающих заболеваниями крови (анемия, аутоиммунный тромбоцит и прочие). Даже после хирургического удаления селезенки у них сохраняется возможность рецидива болезни. В отдельных случаях есть риск заворота добавочной доли с ее перекручиванием и последующим отмиранием тканей. В процесс часто вовлекаются брюшинные участки, в результате чего образуются спайки.
Лучшие клиники Москвы, проводящие МРТ
Лучшие клиники Санкт-Петербурга, проводящие МРТ
Методы исследования
Диагностировать заболевание по жалобам пациента очень сложно, так как симптоматика не специфична, может быть отнесена к большому числу гастро-патологий. Чаще всего аномалия остается незамеченной до зрелого и пожилого возраста, пока не будет начато обследование по другим поводам. Особое внимание должно уделяться пациентам, которые жалуются на диспепсические проявления невыясненного характера. Обследованием и последующим лечением занимается гастроэнтеролог, при необходимости к работе подключается абдоминальный хирург.
Без аппаратной диагностики в данном случае обойтись нельзя. В качестве инструментальных технологий применяются следующие процедуры:
Лучшими способами выявления патологии служат томографические способы исследования. Они позволяют без хирургического и инструментального проникновения визуализировать добавочную долю селезенки на четких фотоизображениях – послойных сканах. КТ и МРТ в одинаковой степени проявляют даже микроскопические узлы лиенальной ткани, особенно при контрастном режиме сканирования. За одну короткую процедуру у специалистов на руках появляются снимки высокого разрешения с полными данными о заболевании.
Условия диагностики
Для стандартной рентгенографии или УЗИ достаточно условий государственной поликлиники по месту жительства, но не всегда в таких клиниках есть возможность записаться на томографию. Чтобы найти ближайшие центры диагностики с нужным оснащением и доступными ценами, обратитесь к нашему сервису записи. На сайте представлены все клиники МРТ и КТ, в которых ведется удаленная запись на сканирование. Выберите нужную услугу и район расположения организации, сравните предложения по рейтингам, ценам, почитайте отзывы, проконсультируйтесь с операторами по номеру на странице и запишитесь на обследование дистанционно с бонусами от сервиса.
Лечение и прогнозы
Если у больного с выявленной добавочной долей селезенки не наблюдается перекрута ножки органа, компрессии на сопредельные структуры, болезненных симптомов, рекомендуется динамический мониторинг состояния с появлением на плановое исследование раз в полгода-год. На профилактических скринингах наблюдаются размерные изменения и косвенные признаки начала активности патологической паренхимы.
Если симптоматика выражена ярко, пациента беспокоят резкие или хронические боли, показано оперативное удаление отдельной доли или всего органа с добавочными узлами (если есть заболевания крови). Прогноз течения у большинства пациентов благоприятен, так как нет влияния на работу всего организма. После оперативного удаления также наступает полное восстановление и компенсаторная работа основной части селезенки.
Описание заболевания в статье может быть использовано только в познавательных целях, так как не несет научной нагрузки. Если Вами обнаружены признаки добавочной доли селезенки, сходите к гастроэнтерологу и запишитесь на комплексную диагностику.
Используемые источники:
1. Хирургия заболеваний селезенки: учеб.-метод. пособие / Большов А. В., Хрыщанович В.Я. – 2015.
2. Тромбоз вены добавочной доли селезенки у беременной женщины/ Цхай В.Б., Белобородов В.А., Толстихин А.Ю., Ермошкин О.А., Макаренко Т.А., Ульянова И.О.// Сибирское медицинское обозрение. – 2009.
Информация о других заболеваниях
Аберрантная поджелудочная железа
Врожденное отклонение, в результате которого образуется добавочная железистая ткань.
Абсцесс Броди
Первопричиной начала абсцесса выступают стафилококковые патогены, самым частым штаммом из которых выделяется золотистый стафилококк.
Абсцесс брюшной полости
Абсцесс брюшной полости – это патология с образованием гнойной капсулы внутри брюшины.
Абсцесс мягких тканей
Абсцесс, или нарыв это гнойно-воспалительное заболевание, характеризующееся биологической деструкцией ткани и образованием в ней гнойной полости.
Ангиосаркома печени
Ангиосаркома печени это редкая форма злокачественной сосудистой опухоли, исходящей из эндотелиальных клеток.
Агалактия
Агалактия — патология послеродового периода, которая характеризуется полным отсутствием секреции грудного молока.
Добавочная долька селезенки что это такое у взрослого мужчины
И.А. Антюхова, Б.М. Медведева, А.Б. Лукьянченко
Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина, Москва, Россия
Введение
Добавочные селезенки встречаются нередко и обычно возникают на 5-й неделе эмбриогенеза в результате нарушения слияния в группах мезодермальных клеток дорсального мезогастрия, приводящего к формированию одного или нескольких отдельно расположенных узелков, не слившихся с основной массой селезенки [1, 2].
Подобные случаи не являются редкостью. По данным 3000 проведенных аутопсий было выявлено 364 добавочные селезенки, из которых 61 обнаружена в хвосте поджелудочной железы – ПЖ [1, 3]. Хотя хвост ПЖ и ворота селезенки являются наиболее распространенными местами эктопии, добавочные селезенки могут обнаруживаться в желудке, тощей кишке и ее брыжейке, а также в яичниках и яичках [1, 3]. Подчеркивается, что корректное распознавание обсуждаемого варианта развития селезенки не всегда бывает успешным [1, 4]. Не проявляя себя клинически, эктопированная в хвост ПЖ ткань селезенки зачастую принимается за опухоль, вследствие чего пациенты могут подвергаться неадекватным хирургическим вмешательствам. Именно поэтому необходимо уметь дифференцировать эктопированную добавочную селезенку (не требующую лечения) с другими сóлидными поражениями ПЖ, подлежащими оперативным вмешательствам.
В данной статье представлен обзор шести клинических наблюдений эктопированной селезенки в хвост ПЖ. Во всех шести случаях, используя комплексный диагностический подход, нам удалось поставить правильный диагноз и избежать неоправданных хирургических вмешательств.
Клинический обзор
С 2016 по 2018 г. мы наблюдали 6 пациентов (4 женщины и 2 мужчины) в возрасте 43–68 лет с эктопированными в хвост ПЖ добавочными дольками селезенки.
Результаты ультразвукового исследования (УЗИ) органов брюшной полости всех шести пациентов свидетельствовали о наличии новообразования в хвосте ПЖ без уточнения его природы, что послужило основой для дальнейших исследований. Четырем из шести пациентов была выполнена магнитно-резонансная томография (МРТ), позволившая однозначно опровергнуть опухолевую природу новообразования. Пятому пациенту с противопоказаниями к проведению МРТ была выполнена компьютерная томография (КТ). Шестому пациенту из-за сложностей трактовки наблюдаемой картины проведено комплексное исследование (КТ и МРТ) с динамическим контролем через 8 месяцев.
В четырх случаях при МРТ отображение эктопированных селезенок полностью соответствовало отображению основной селезенки и было гипоинтенсивным на Т1-томограммах и ИКД (измеряемый коэффициент диффузии)-картах, повышенной интенсивности на Т2-томограммах и на диффузионно-взвешенных изображениях (ДВИ). При внутривенном контрастировании пик накопления контрастного препарата в них отмечался в ранние фазы исследования (артериальную или венозную). При КТ особенности накопления контрастного препарата в эктопированной дольке были аналогичными таковым в основной селезенке. В 3 из 6 случаев добавочные дольки наблюдались также и в воротах основной селезенки.
Клиническое наблюдение 1
В НМИЦ онкологии им. Н.Н. Блохина обратился мужчина 68 лет, у которого по данным УЗИ при плановом медицинском осмотре по месту жительства выявлено новообразование хвоста ПЖ. Каких-либо жалоб пациент не предъявлял. Уровни маркеров СА (Cancer Antigen)19-9 и РЭА (раково-эмбриональный антиген) были в пределах нормы.
По данным УЗИ в области хвоста ПЖ, определено гипоэхогенное образование с четкими неровными контурами размером около 2,0×2,5 см в поперечнике. С целью уточнения характера выявленного образования пациенту выполнена КТ (от проведения МРТ пациент отказался ввиду клаустрофобии).
При КТ абдоминальной области с внутривенным контрастированием в хвосте ПЖ выявлено округлое объемное образование с четкими контурами и однородной внутренней структурой с КА (коэффициент абсорбции)=+48 HU, которое как при нативном исследовании, так и при внутривенном контрастировании отображалось аналогично ткани основной селезенки (рис. 1 а–г, рис. 2). Именно поэтому данное образование было расценено нами как эктопированная в хвост ПЖ добавочная долька селезенки.
Клиническое наблюдение 2
У пациентки 62 лет с жалобами на умеренно выраженные абдоминальные боли при УЗИ по месту жительства было выявлено новообразование в хвосте ПЖ, расцененное как опухоль. Для уточнения характера изменений и выбора тактики лечения пациентка направлена в НМИЦ онкологии им. Н.Н. Блохина.
С целью дообследования была выполнена МРТ органов брюшной полости с внутривенным контрастированием: в области хвоста ПЖ обнаружено округлой формы образование (около 1,2 см в диаметре) с четкими контурами и однородной структурой повышенной интенсивности в Т2 (рис. 3а), изоинтенсивное в Т1 (рис. 3б), на ДВИ – гиперинтенсивное при всех значениях b-value (рис. 3в), но гипоинтенсивное на ИКД-картах (рис. 3г). Пик накопления контрастного препарата в данном образовании отмечен в артериальную фазу (рис. 4), при этом кривая контрастирования была аналогичной таковой в ткани основной селезенки (рис. 5д–з). Можно отметить, что у данного пациента была еще одна добавочная долька селезенки (расположенная в области ее ворот), которая имела схожую картину с выявленным образованием в ПЖ (головка стрелки, рис. 3а–з).
Клиническое наблюдение 3
В НМИЦ онкологии им. Н.Н. Блохина поступила женщина 42 лет, у которой, по данным УЗИ, при медицинском осмотре по месту жительства выявлено опухолеподобное образование хвоста ПЖ. При УЗИ органов брюшной полости в НМИЦ данное образование также было расценено как опухоль хвоста ПЖ, однако при обследовании уровни маркеров СА 19-9 РЭА были в пределах нормы.
С целью дообследования пациентке выполнены КТ и МРТ органов брюшной полости с внутривенным контрастированием. При КТ с внутривенным контрастированием дополнительных узловых образований в ПЖ четко не определялось (рис. 5а). При МРТ в области хвоста ПЖ было выявлено образование с четкими контурами размером до 1,0×1,7 см повышенной интенсивности в Т2 (рис. 5б), изоинтенсивное – в Т1 (рис. 5в), на ДВИ – гиперинтенсивное при всех значениях b-value (рис. 5г), а также гипоинтенсивное на ИКД-картах (рис. 5д).
Пик накопления контрастного препарата в данном образовании был отмечен в артериальную фазу (рис. 5е, рис. 6), и оно также было расценено как эктопированная добавочная долька в хвост ПЖ. Пацентке было рекомендовано наблюдение в динамике, и спустя 8 месяцев при повторном обследовании МР-картина образования сохранялась прежней, размер его не изменился, что опровергало его опухолевую природу.
Обсуждение
Эктопированные в хвост ПЖ добавочные дольки селезенки встречаются нередко, но их дифференциальная диагностика с опухолевыми поражениями крайне важна во избежание неадекватных хирургических мероприятий. Высокая частота ложноотрицательных результатов пункционной биопсии (20%) и ее возможные осложнения не позволяют использовать в рутинной практике этот метод верификации [1, 5]. Поэтому применение неинвазивных лучевых методов диагностики следует считать более приемлемым.
При УЗИ добавочная долька селезенки выглядит как округлое гипоэхогенное образование с однородной внутренней структурой. При использовании соответствующих методик внутривенного контрастирования и допплеровского режима выявляются характерные особенности ее кровоснабжения (с чувствительностью 90% и специфичностью 60%) [6–8].
Нативная КТ не позволяет отчетливо визуализировать эктопированную дольку селезенки в хвосте ПЖ. Исследование с внутривенным контрастированием позволяет выявлять наличие новообразования, по особенностям своего отображения отличного от паренхимы ПЖ, однако уточнить его характер (природу) бывает затруднительно.
МРТ с внутривенным контрастированием в сочетании с диффузионно-взвешенной МРТ позволяет наиболее точно выявлять полное соответствие особенностей отображения селезенки с ее эктопированной долькой, что служит основанием для установления корректного диагноза и исключения опухолевой природы обнаруженных изменений.
Заключение
Из трех упомянутых методов лучевой диагностики (УЗИ, КТ и МРТ) наиболее результативным в дифференциальной диагностике опухолевых новообразований хвоста ПЖ и эктопированной дольки селезенки следует считать МРТ с внутривенным контрастированием в сочетании с методикой ДВИ. Применение данного метода, на наш взгляд, позволяет ставить корректный диагноз и таким образом избегать неоправданных инвазивных мероприятий и хирургических вмешательств.
Литература
1. George M., Evans T., Lambrianides A.L. Accessory spleen in pancreatic tail. J. Surg. Case Rep. 2012;2012(11):rjs004. Doi: 10.1093/jscr/rjs004.
2. Dodds W.J., Taylor A.J., Erickson S.J., et. al. Radiologic imaging of splenic anomalies. Am. J. Roentgenol. 1990;155:805–10.
3. Halpert B., Gyorkey F. Lesions observed in accessory spleens of 311 patients. Am. J. Clin. Pathol. 1959;32:165–68.
Что покажет УЗИ селезенки: норма, процедура и расшифровка
УЗИ селезенки в большинстве случаев делают как составную часть комплексного УЗИ брюшной полости. Изучать состояние только селезенки на УЗИ изолированно при многих заболеваниях не совсем рационально. При комплексном УЗИ брюшной полости диагностической информации получено будет значительно больше. Поэтому чаще врачи медицинских центров Санкт-Петербурга назначают одновременное обследование селезенки и брюшной полости. Такая процедура длится примерно 15 минут. Сразу после скрининга пациенту выдаются результаты на руки.
Процедура
Само обследование осуществляется следующим образом.
Человек оголяет живот и укладывается на кушетку в положении лежа на спине. Врач наносит специальный гель на область исследования и на датчик для улучшения скольжения. Сперва сканирование проходит посередине линии живота, а затем смещается влево на 10 см. Таким образом врач постепенно меняет направление и последовательно водит датчиком по области сканирования. На экране аппарата появляются подробные изображения селезенки и соседних тканей.
Если у больного аномалия развития селезенки, могут возникнуть сложности в проведении ультразвукового сканирования. В таком случае доктор меняет положение пациента. Решением проблемы будет позиция лежа на правом боку. Левую руку пациент поднимает за голову, глубоко вдыхает, и на задержке дыхания врач сканирует селезенку через межреберное пространство.
Как выглядит селезенка на УЗИ?
УЗИ селезенки: норма
Что покажет УЗИ селезенки
Признаками гематомы на УЗИ будет смешанная или анэхогенная эхо-структура.
К сожалению, не все заболевания селезенки можно увидеть с помощью УЗИ. Например, онкологические патологии потребуют проведения КТ или МРТ брюшной полости с контрастом. Однако, если в медицинском центре установлен УЗИ аппарат экспертного класса, доктор может определить опухолевые образования по площади наибольшего среза. Для этого наибольший линейный размер врач умножает на наименьший. У здорового органа показатель равен 15,5 – 23,5 см2. Если есть отклонения от нормы, следует заподозрить образование.
| Услуга УЗИ | Цена по Прайсу, руб | Цена по Акции, руб |
|---|---|---|
| УЗИ органов брюшной полости и забрюшинного пространства (печень, желчный пузырь, поджелудочная железа, селезенка, желудок) | 1500 руб. | |
| УЗИ одного органа (печень, желчный пузырь, селезенка, поджелудочная железа, мочевой пузырь, надпочечники) | 800 руб. | |
| УЗИ органов брюшной полости и почек | 1700 руб. | |
| УЗИ органов брюшной полости + УЗИ почек + УЗИ мочевого пузыря | 2000 руб. | |
| УЗИ почек | 800 руб. | |
| Комплексное УЗИ (УЗИ органов брюшной полости + УЗИ почек + УЗИ щитовидной железы) | 2400 руб. | 1999 руб. |
| Комплексное УЗИ (УЗИ органов брюшной полости + УЗИ почки + УЗИ щитовидной железы + УЗИ малого таза абдоминальным датчиком + УЗИ молочных желез) | 4200 руб. | 2999 руб. |
| Комплексное УЗИ (УЗИ органов брюшной полости + УЗИ почек + УЗИ щитовидной железы + УЗИ предстательной железы абдоминальным датчиком) | 3300 руб. | 2499 руб. |
| Комплексная диагностика тела (МРТ грудного отдела позвоночника, МРТ поясничного отдела позвоночника, УЗИ органов брюшной полости, УЗИ почек, УЗИ мочевого пузыря, консультация невролога, консультация терапевта) | 11700 руб. | 7000 руб. |
Результаты
Однако информативность МРТ селезенки, безусловно, выше ультразвукового исследования. Поэтому в случае обнаружения тревожных признаков воспаления или опухолевого поражения пациента направят на дообследование на МРТ брюшной полости.