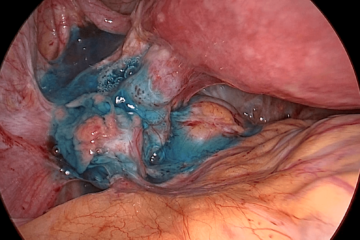
если есть овуляция значит трубы проходимы
Исследование проходимости маточных труб
Проверка на проходимость маточных труб
Исследование проходимости маточных труб является необходимой процедурой при обследовании женщин, которым поставлен диагноз «бесплодие» и при планировании тем, у кого хроническое воспаление придатков, одна маточная труба (врождённое или после операции) и после тяжелых полостных операций, когда есть спаечный процесс.
Как проверяют проходимость маточных труб
Непроходимость маточных труб – серьезная проблема, которая не дает зачать ребенка. Но зачастую женщины даже не подозревают, что беременность возможна, нужно только поставить точный диагноз. Основная методика, позволяющая точно это выявить – проверка труб на проходимость. Зная, как проверяют маточные трубы на проходимость, вы не будете полагаться на голословные диагнозы и домыслы.
Нередко беременность наступает после проведения диагностики, поскольку процедура обладает и лечебными свойствами, так как убираются маленькие спайки при прохождении контраста.
ГСГ маточных труб, что это такое
Гистеросальпингография – это самая информативная проверка маточных труб на проходимость в гинекологии на сегодняшний день. С ее помощью, практически со 100% точностью можно подтвердить или опровергнуть диагноз «бесплодие», а также выявить другие возможные проблемы.
Часто спрашивают, ГСГ маточных труб, что это такое? Механизм процедуры достаточно прост. Через канал шейки матки происходит заполнение матки и маточных труб специальным контрастным веществом под давлением. Если проходимость в норме, раствор без задержки поступает в брюшную полость.
С помощью этой процедуры производится не только проверка проходимости, но и диагностика множества заболеваний, связанных с нарушениями в матке – выявляется наличие патологий полости матки (подслизистых миоматозных узлов, полипов, эндометрия).
Перед проверкой проходимости маточных труб требуется обследование. Необходимо сделать мазок на флору, сдать общий анализ крови, и анализ на инфекции (гепатит B, C, ВИЧ, сифилис), а также сделать ЭКГ, потому что в нашей клинике ГСГ проводится под седацией. Что это такое и зачем это необходимо мы расскажем ниже.
Гистеросальпингография – абсолютно безопасная процедура. Исследование рекомендовано проводить в первую фазу менструального цикла, непосредственно после прекращения месячных. Как правило, ГСГ занимает не более 30 минут.
Седация или местная анестезия?
Проводить ГСГ необходимо проводить под седацией. Седация – это не общий наркоз, который имеет весьма неприятные последствия, а медикаментозный сон, который не имеет никаких побочных эффектов.
Проведение ГСГ под седацией необходимо потому что при местной анестезии (или без анестезии вовсе) человек не может полностью расслабиться, а это в свою очередь не позволяет расслабиться матке. В итоге может быть поставлен неправильный диагноз. То есть вы будете зажаты, контраст не сможет пройти по матке и врач может решить, что у вас есть непроходимость. Вы же не хотите получить неверный диагноз? Именно поэтому мы проводим ГСГ только под седацией, чтобы вы получили максимально объективную картину.
Где проводится?
Процедура проводится в операционной и только в ней. Хотя это и рентгенологическое исследование, проведение в рентген-кабинете осуществлять нельзя. Данная процедура должна проводиться в стерильных условиях, то есть условия проведения должны быть такими же, как, например, и при операциях на сердце или на позвоночнике. В рентген-кабинете таких условий добиться нельзя. Кто сидел на этом месте перед вами и с какими болезнями? Поэтому только в операционной.
Если вы решили сделать ГСГ в нашей клинике, то стоимость гистеросальпингографии (цена самой процедуры ГСГ) – 10 000 рублей. Окончательная стоимость гистеросальпингографии включает наркоз и 3 часа пребывания в нашем стационаре, наблюдение врачами, медсестрами и составляет 20 900 рублей.
С 1 октября 2021 года стоимость ГСГ увеличивается на 5000 рублей.
Необходимые обследования перед процедурой ГСГ под седацией (во сне)
Как проверить проходимость, если по каким-то причинам проведение ГСГ невозможно? О таких методах читайте ниже, но они устарели и неинформативны. Поэтому мы не рекомендуем прибегать к этим видам диагностики, но упомянуть о них считаем необходимым.
УЗИ маточных труб
Ультразвуковое исследование маточных труб производится в первой фазе менструального цикла, сразу же после окончания менструации, то есть, на 5-7 день. Исследование может производиться как через брюшную полость, так и трансвагинально. Показаниями к проведению данной процедуры могут быть нерегулярные менструации, боли внизу живота, подозрение на бесплодие, вызванное непроходимостью.
УЗИ позволяет определить особенности строения маточных труб, а также диагностировать наличие возможных патологий – гидросальпинксы больших размеров, миому матки и другие различные патологии органов малого таза и брюшной полости.
УЗИ, как правило, производится амбулаторно. Это исследование занимает немного времени, являясь практически безболезненным.
Половые органы женщины при УЗИ не подвергаются облучению, что является явным преимуществом данного метода.
Продувание маточных труб
Еще одним методом, позволяющим исследовать проходимость, является диагностика с помощью продувания (пертубации) маточных труб.
Технология продувания сходна с описанной выше ГСГ. С помощью специальных приборов в полость матки вводится воздух. Если трубы проходимы, воздух свободно проникает в брюшную полость.
Перед тем, как проверить проходимость маточных труб при помощи продувания, необходимо гинекологическое обследование. Процедура противопоказана при наличии острых и подострых заболеваний половых органов, а также хронических заболеваний в стадии обострения, при кровянистых выделениях, опухолях матки и придатков, кольпитах, эрозиях.
Продувание также нельзя производить в менструальный и предменструальный период.
Рентген маточных труб
Рентген маточных труб, так же, как и ультразвуковое исследование, производится при подозрении на бесплодие, с целью исключения непроходимости.
Снимки дают возможность своевременно обнаружить наличие таких патологий, как гидросальпинкс (накопление жидкости в трубах из-за их непроходимости), образование множественных кист и т.д.
Рентгенообследование может производиться как на первой, так и на второй фазе менструального цикла. При этом, на протяжении цикла необходимо предохраняться от беременности, так как в случае, если долгожданная беременность наступит перед проведением рентгена, скорее всего, ее придется прервать.
Перед тем, как проверить проходимость маточных труб, накануне обследования следует сделать гинекологический мазок, чтобы исключить наличие воспалительного процесса в половых органах. В случае, если есть воспаление, рентген делать нельзя, так как он может привести к обострению.
Лапароскопия маточных труб
Лапароскопия маточных труб – это диагностическое (или лечебное) хирургическое вмешательство, позволяющее оценить состояние маточных труб визуально. Кроме того, во время лапароскопии можно также выявить имеющиеся патологии матки и яичников.
На лапароскопию, как правило, направляют после проведения ГСГ, потому что это скорее лечебная процедура, когда уже есть диагноз.
Процедура проводится при помощи специальных инструментов, позволяющих осуществить все манипуляции через небольшие проколы. Операционное поле отображается на экране монитора, что позволяет максимально точно проводить диагностику. Часто во время операции иссекаются спайки, что делает лапароскопию маточных труб лечебной процедурой.
Полная стоимость лапароскопии маточных труб рассчитывается на консультации врача – после определения объема операции, необходимого количества госпитальных дней и т.д. В зависимости от состояния здоровья также определяются, при необходимости, дополнительные мероприятия для коррекции состояния перед операцией (например, лечение воспалительных заболеваний). Поэтому о полной стоимости лапароскопии маточных труб вас может проконсультировать только ваш лечащий врач.
Как правило, на то, сколько стоит лапароскопия маточных труб в Москве, влияет ценовая политика разных медицинских учреждений. Но выбор клиники нужно делать, основываясь не на факторах – «чем дороже, тем лучше» или «если дешево, значит плохо». Здесь важны опыт и квалификация врача, профильность отделения. Поэтому, если вы хотите выяснить, сколько может стоить в Москве лапароскопя маточных труб, в первую очередь познакомьтесь с врачом, который будет проводить вам операцию.
Женское бесплодие
«Быть или не быть… мамой» Как часто эта мысль посещает женщину, мечтающую о беременности и с замиранием сердца следящую за появлением заветных полосок на гравидарном тесте. И вот … появившаяся снова одинокая розовая полоса заставляет обреченно набирать в поисковике слово «БЕСПЛОДИЕ». И тут множество информации тяжелым грузом ложится на плечи и запутывает еще больше. «Выскакивает» реклама успешных клиник, появляются многочисленные предложения о лечении, множество терминов и определений… В этой статье нам захотелось не нагружать обилием информации вас, и без того обеспокоенных своей проблемой читательниц, но в то же время помочь глобально разобраться в этой непростой проблеме. Итак, начнем.
Бесплодие
это отсутствие наступления беременности у пары в течение 12 месяцев при регулярной половой жизни без контрацепции. * У женщин старше 35 лет этот период составляет 6 месяцев. На сегодняшний день эта проблема достаточно распространена: возникает у каждой 5-6 пары. Частота заболевания по разным данным колеблется от 18 до 25%. В том случае, если у пациентки не было никогда беременности, бесплодие называют первичным.
Если же в прошлом была хоть одна беременность не зависимо от исхода (роды/ замершая/ внематочная/ аборт), в данной ситуации речь идет о вторичном бесплодии. В соответствии с «источником» причины бесплодие бывает мужское и женское, если же проблемы имеют место у обоих партнеров речь идет о сочетанном бесплодии. Встречаемость женского и мужского фактора бесплодия сопоставима – 40-60%, сочетанное встречается в 30-48% случаев. Не удается выявить причину бесплодия примерно у 5% супружеских пар. Также бесплодие подразделяют на относительное и абсолютное.
Абсолютное бесплодие – это невозможность достижения беременности естественным путем из-за отсутствия или необратимого повреждения внутренних половых органов (врожденное отсутствие тех или иных органов, двусторонняя непроходимость маточных труб, хирургическое удаление органов и др.). Преодоление абсолютного бесплодия реализуется только с помощью вспомогательных репродуктивных технологий (ЭКО, ЭКО-ИКСИ, донорство яйцеклеток/сперматозоидов, суррогатное материнство).
Каковы причины бесплодия?
Для того, чтобы разобраться, почему у пары не получается добиться желанной беременности необходимо вспомнить, как же эта беременность в норме наступает. И на каждом этапе мы будем выделять факторы, которые могут помешать ее наступлению. …И так, начнем с самого начала.
Яичниковое бесплодие (эндокринное)
Женские половые клетки закладываются в половых тяжах (будущих яичниках) еще на 6-ой неделе внутриутробного развития. И рождается девочка уже с определенным, ограниченным, запасом зародышевых фолликулов (половых клеток яичника) – около 2 млн. При этом большая часть этих клеток подвергнется обратному развитию (атрезии). Этот запас, или яичниковый резерв, начинает прогрессивно уменьшаться с начала менструаций, приводя в конечном итоге уже зрелую женщину к менопаузе. И лишь 300-350 фолликулов дойдут до полноценного развития в менструальном цикле. В этом заключается принципиальное отличие женских половых клеток от мужских.
Сперматозоиды в организме мужчины вырабатываются ежедневно, достигая нескольких миллионов. И период их созревания составляет 60-70 дней. Именно эта особенность позволяет проводить лечение, направленное на улучшение качества спермы, в случае выявления соответствующих проблем андрологом.


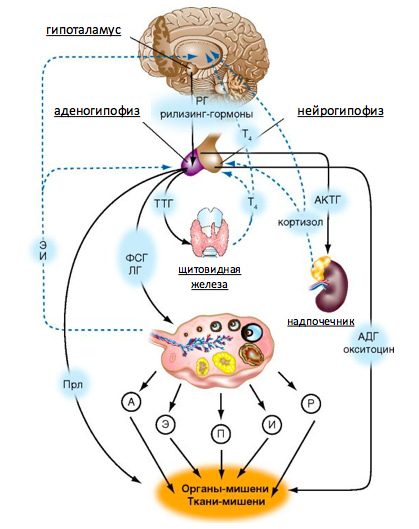
Схема гормональной регуляции внутренних половых органов.
*Основным регулятором овуляции является гипоталамо-гипофизарно-яичниковые взаимодействия. Но как видно из схемы на них могут влиять также гормоны щитовидной железы и надпочечников.
Так как овуляция является ключевым этапом будущего оплодотворения ее контроль является первоочередной задачей при диагностике бесплодия.
Зачем проводить контроль овуляции, если менструации регулярные, всегда начинаются в срок?
Необходимо отметить, что менструация ≠ овуляция. Менструация – это лишь реакция эндометрия, ткани, выстилающей внутреннюю поверхность матки, на циклические гормональные колебания. В норме у женщины могут быть до 2-3 ановуляторных (без овуляции) менструальных циклов. Однако при некоторых заболеваниях, сопровождающихся изменениями гормонального фона, может наблюдаться постоянная ановуляция (СПКЯ, гиперпролактинемия и др.).
В случае отсутствия овуляции выполняется диагностика сопутствующих гормональных заболеваний после чего проводится
Трубно-перитонеальное бесплодие
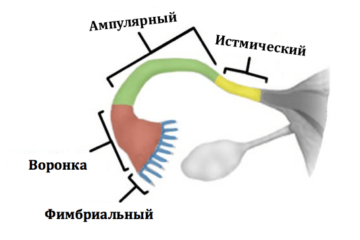
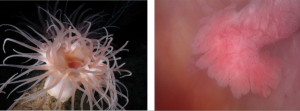
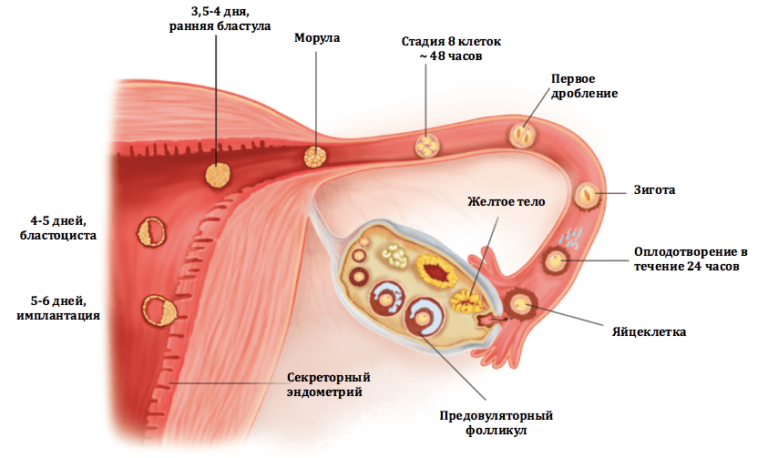
В норме яйцеклетка после выхода из яичника попадает в маточную трубу, где и оплодотворяется сперматозоидом. Однако этот путь не прямой, у яйцеклетки нет «лестницы» по которой она «идет» в трубу. На самом деле после овуляции яйцеклетка попадает в брюшную полость, в позадиматочное пространство. *Брюшная полость покрыта брюшиной, которая на латинском языке называется перитонеум. Между двумя листками брюшины есть небольшое количество перитонеальной жидкости, в которой яйцеклетка «плавает». В этой же жидкости купаются фимбриальные отделы маточных труб. Внешне фимбриальный отдел напоминает морских анемонов. Колеблющимися движениями фимбрий («волосков») труба «загоняет» яйцеклетку внутрь себя.
Рис.2. Слева: Отделы маточной трубы. Справа: Фимбриальный отдел маточнойтрубы
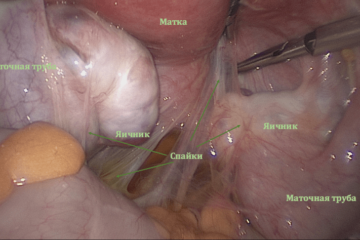
В результате перенесенных инфекционных процессов, перитонита или наличия эндометриоза в малом тазу могут формироваться спайки – соединительно-тканные пленки, которые затрудняют попадание яйцеклетки в маточную трубу за счет того, что:
Яичники подвешены на связках, маточные трубы свободны, фимбриальные отделы обращены к позадиматочному пространству.
Голубая жидкость за маткой – это контрастное вещество введенное в полость матки и поступившее через трубы в брюшную полость в процессе хромосальпингоскопии. Маточные трубы проходимы.