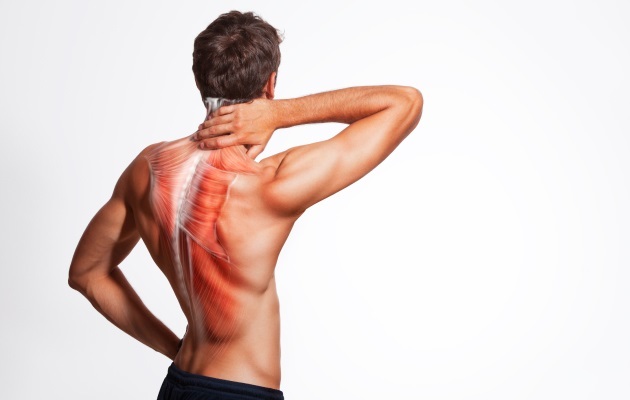
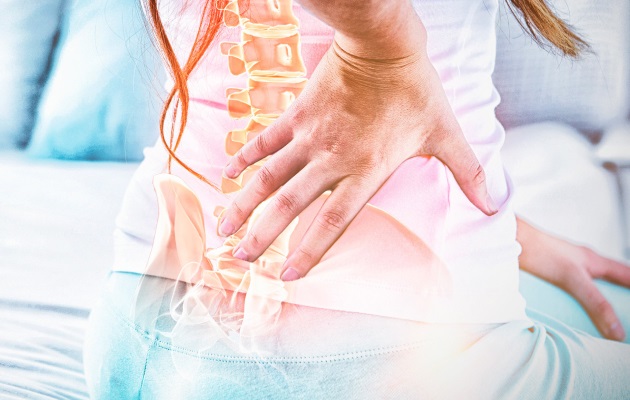
если перекосило спину в одну сторону что делать
Синдром квадратной мышцы поясницы
Синдром квадратной мышцы поясницы
В связи с тем, что в наше время все большее распространение получает сидячий образ жизни, у большинства людей так или иначе возникают проблемы со спиной и беспокоят боли в спине, особенно в пояснице. Боль в пояснице может быть обусловлена плохой посадкой, нарушенной осанкой, низкой физической активностью или другими факторами, и может быть в виде дискомфорта или же достаточно сильной. Одна из наиболее распространенных причин болей в пояснице является синдром квадратной мышцы поясницы. Квадратная мышца поясницы расположена в нижней части спины. Она соединяет ребра, позвоночник и тазовые кости и, когда она сокращается слишком много или слишком часто, это вызывает элевацию бедра, и боли в спине, бедрах и ягодицах. Квадратная мышца поясницы отвечает за наклон туловища, выпрямление туловища и стабильность нижней части спины. Поскольку квадратная мышца поясницы является частью мышц, отвечающих за движение позвоночника, повреждение этой мышцы может привести к ограничению подвижности и болям при выполнении различных движений.
Нередко трудно бывает определить, когда произошло перенапряжение мышцы. Иногда, боль может быть острой и достаточно сильной и в таких случаях пациент отмечает четкую связь с определенной травмой. В других случаях может быть стойкая боль в течение нескольких дней, без внешних очевидных причин. В тех случаях, когда есть напряжение квадратной мышцы поясницы, у пациентов могут быть спазмы или крампи и, несмотря на то, что это неприятные ощущения они говорят о том, что организм включает механизмы саморегуляции.
Как при любой травме мышц, при повреждении в квадратной мышце поясницы появляется воспаление и ощущение тепла в области мышцы. Объясняется это тем, что когда мышца напряжена, организм реагирует увеличением притока крови, тем самым, ускоряя процесс заживления.
Припухлость в области мышц является признаком того, что есть скопление жидкости в окружающих мышцу тканях, что еще больше подвергает мышцу повреждению и поэтому любые повреждения мышц, которые сопровождаются отеком, требуют внимательного подхода к лечению.
Причины
Причиной синдрома квадратной мышцы могут быть острые травмы, такие как подъем тяжестей, скручивание туловища при подъеме. Боль также может появиться при длительном нахождении спины в согнутом положении (например, при работе в огороде). Причиной синдрома может быть также разница в длине конечностей (когда одна нога короче другой), которая может быть как врожденной, так и приобретенной. Но наиболее часто синдром квадратной мышцы возникает вследствие длительных статических нагрузок. Очень характерно в этом случае развитие этого синдрома у людей, которые проводят большую часть времени за компьютером, так как квадратная мышца поясницы является одной из нескольких мышц, которые подвергаются перегрузке при обычном сидении.
Симптомы
Существуют симптомы, которые могут указывать, что есть и более серьезная причина болей:
При наличии таких симптомов необходимо обязательно обратиться за медицинской помощью.
Диагностика
Существует ряд заболеваний, которые могут приводить к мышечным спазмам.
По симптоматике схожими с таковыми при синдроме квадратной мышцы поясницы являются:
Из-за схожей симптоматики необходимо, в первую очередь, исключить эти заболевания с использованием инструментальных (рентгенография, МРТ или КТ, УЗИ органов малого таза) и лабораторных методов исследования. После исключения другого возможного генеза болевого синдрома можно предположить наличие синдрома квадратной мышцы. Как правило, для диагностики этого синдрома достаточно физикального обследования. Отмечается болезненность при пальпации пораженной мышцы и усиление боли при повороте туловища и наличие болевых триггерных точек, особенно в области прикрепления к 12 ребру (пальпация этой области вызывает боль в квадратной мышце). Кроме того, характерно наличие латерального паравертебрального спазма.
Лечение
В тех случаях, когда есть четкая связь с определенной перегрузкой мышцы бывает достаточно покоя и применения холода на мышцу. Но нередко необходимо применение других методов лечения.
Физиотерапия. Современные физиотерапевтические методы такие как, например криотерапия или ХИЛТ терапия, помогают быстро снять мышечный спазм, воспаление мышцы.
Массаж и мануальная терапия позволяют снять мышечные блоки и улучшить кровообращение в мышце
ЛФК. Лечебная физкультура позволяет восстановить нормальный мышечный тонус и эластичность мышц и особенно эффективна, когда речь идет о синдроме, который возникает вследствие статических нагрузок.
Медикаментозное лечение. Возможен прием НПВС в течение короткого времени.
Инъекции в триггерные точки также широко используются при лечении синдрома квадратной мышцы.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Мышечно-тонический синдром
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Самым частым проявлением дегенеративных патологий позвоночника является мышечно тонический синдром. Длительное и стойкое напряжение мышц, отвечающих за поддержание стабильности позвоночных сегментов, приводит к формированию болезненных «триггерных точек». И только комплексное лечение, направленное на оптимизацию различных звеньев двигательной системы, позволяет существенно облегчить состояние пациента.
Рассказывает специалист ЦМРТ
Дата публикации: 29 Июня 2021 года
Дата проверки: 29 Июня 2021 года
Содержание статьи
Причины мышечно-тонических болевых синдромов
Чрезмерные статические нагрузки и микротравмирование позвоночных структур влечет за собой рефлекторное напряжение мышц, ограничение их подвижности и формирование неоптимального двигательного стереотипа. Основной причиной мышечно-тонического синдрома являются дегенеративно-дистрофические заболевания позвоночника (остеохондроз, межпозвонковые грыжи) и нарушения осанки, связанные с врожденными аномалиями развития и деформацией спинного хребта.
Спровоцировать болезненный мышечный спазм может:
Под воздействием провоцирующих факторов в мышцах происходят биохимические процессы с выделением медиаторов воспаления, вызывающих рефлекторное сокращение мышц.
Симптомы мышечно-тонического синдрома
Основным признаком миотонического синдрома являются глубокие ноющие вертеброгенные боли. Болезненные спазмы, сопровождающиеся уплотнением и отечностью одной или нескольких мышц, существенно ограничивают подвижность. Из-за взаимодействия с нервными рецепторами развивается стойкая болезненность. Та, в свою очередь, усиливает сокращение мышц и замыкает порочный круг: спазм – отек – боль – спазм.
Мышечно-тонический синдром пояснично-крестцового отдела чаще всего становится следствием тяжелых физических нагрузок. Напряжение грушевидной мышцы может повлечь за собой боль в области ягодицы, тазобедренного сустава. В случае сдавливания седалищного нерва возможно онемение одной из конечностей.
Мышечно-тонический синдром шейного отдела проявляется цервикальными болями, болевыми ощущениями в шее, усиливающимися при разгибании и поворотах головы, гиперстезией 4-го и 5-го пальцев руки.
Для мышечно-тонического синдрома грудного отдела характерна болезненность между лопаток и по ходу ребер. Иногда может наблюдаться ощущение жжения и сдавленности в груди, имитирующих проявления сердечных проблем.
Классификация мышечно-тонических синдромов
Существует несколько разновидностей мышечно-тонических болевых синдромов. Они классифицируются в зависимости от локализации:
Помимо вышеперечисленных, патологическим изменениям нередко подвергается трапециевидная, широчайшая грудная, квадратная мышца поясницы, подниматель лопатки. Болевой синдром может быть первичным (охватывающим только спазмированные ткани) и вторичным, локализованным вне зоны повреждения.
Диагностика
Комплекс диагностических мероприятий включает:
Самым информативным, безопасным и безболезненным методом нейровизуализации признана магнитно-резонансная томография. Она дает максимально точную оценку состоянию позвоночника и спинного мозга, позволяет выявить протрузии и межпозвонковые грыжи, определить их размеры и локализацию.
Перекосило спину в пояснице
Если перекосило поясницу, то чаще всего состояние говорит о том, что нарушена целостность межпозвоночных дисков или суставов. Мышечный каркас принимает на себя повышенную нагрузку. Чтобы защитить мягкие ткани и корешковые нервы от компрессии, мышцы патологически чрезмерно напрягаются. Происходит перекос в сторону, где нет поражения.
В статье рассмотрим, что делать в таких ситуациях и как можно оказать себе помощь в домашних условиях. Вы узнаете о том, каике заболевания могут провоцировать появление подобных симптомов. Дадим советы относительно того, к какому врачу обращаться и какие методы лечения использовать.
Итак, если у вас перекосило спину в пояснице, то первое, что стоит сделать – принять горизонтальное положение. Лягте на спину на жесткую ровную поверхность и попытайтесь расслабить чрезмерно напряженные мышцы. Если спустя полчаса боль не стихнет, о обратитесь за скорой медицинской помощью.
Для прохождения полноценного курса лечения рекомендуем обращаться на прием к вертебрологу или неврологу. Желательно подыскать клинику мануальной терапии по месту жительства.
Причины, почему перекосило в области поясницы
Для того, чтобы понять причины, почему спину перекосило в области поясницы, нужно ознакомиться с анатомией этой части человеческого тела.
Под понятием поясницы подразумевается область, начинающаяся от нижних реберных дуг и заканчивающаяся в области ягодиц. Она включает в себя поясничный и крестцовый отдел позвоночника. Как известно, позвоночный столб состоит из отдельных тел позвонков, оснащенных отростками. Вместе с дугообразными отростками тело позвонка образует овальное отверстие. Внутри проходит спинной мозг, от него отходят корешковые парные нервы, отвечающие за иннервацию тех или иных участков тела.
В поясничном отделе пять массивных тел позвонков. Крестец – это единая кость, которая образуется из пяти позвонков. Они начинают срастаться между собой в возрасте 18 – 20 лет. Окончательное сращивание происходит к 25-ти годам жизни любого человека.
Между телами позвонков располагаются межпозвоночные хрящевые диски. Каждый из них состоит из фиброзного кольца и пульпозного ядра. Кольцо представляет собой очень прочную, но в тоже время эластичную оболочку, которая способна выдерживать значительные амортизационные и механические нагрузки. Пульпозное ядро представляет собой студенистое желеобразное тело, которое отлично распределяет амортизационную нагрузку и быстро восстанавливает физиологическую форму диска.
У этой конструкции полностью отсутствует кровеносная сеть. Питание осуществляется методом диффузного обмена с окружающими тканями. Примерно на 30 % жидкость и питание фиброзное кольцо получает в процессе взаимодействия с замыкательной пластинкой, отделяющей его от тела позвонка. Еще 70 % об общего объема питания обеспечивается паравертебральными мышцами.
При сокращении миоциты выделяют жидкость, в которой находятся минералы, витамины, другие нутриенты, необходимые для полноценного восстановления хрящевой ткани межпозвоночного диска. Если мышца не сокращается, перенапряжена или спазмированном, то диффузный обмен замедляется. Начинается процесс обезвоживания фиброзного кольца. Оно забирает жидкость из пульпозного ядра. Снижается высота диска и при чрезмерной нагрузке он теряет свою целостность – возникает межпозвоночная грыжа.
Паравертебральные мышцы обеспечивают не только питание хрящевых тканей. Они также отвечают за подвижность и гибкость позвончого столба. При нарушении целостности любых тканей позвоночника мышцы принимают на себя компенсаторную нагрузку. Они чрезмерно напрягаются и не позволяют двум соседним позвонкам чрезмерно давить на расположенный между ними повреждённый диск.
Стабильность положения тел позвонков обеспечивается за счет межпозвоночных суставов и связочного аппарата. Межпозвоночные суставы фиксируют положение тел позвонков относительно друг друга. При значительной амортизационной нагрузке они могут разрушаться.
Связочный аппарат представлен короткими поперечными и длинными продольными связками. Связки эластичные, но могут подвергаться травматическому воздействию.
По боковым проекциям крестца располагаются подвздошно-крестцовые суставы. С их помощью происходит крепление нижних конечностей к туловищу. Это сложное сочленение с высокой амортизационной нагруженностью. Может развиваться деформация хрящевого защитного слоя и появляться костные мозоли и шипы.
Если перекосило в области поясницы, то необходимо исключать в первую очередь следующие заболевания и состояния:
Перекосило в области поясницы – это не самостоятельное заболевание, а клинический симптом того или иного патологического процесса, происходящего в организме человека. Задача врача в ходе проведения осмотра и обследований выявить настоящую причину появления подобного признака. Затем необходимо устранить влияние негативных факторов и приступать к лечению выявленной болезни.
Боли в пояснице и перекосило – это симптомы
Если болит поясница и перекосило туловище в одну из сторон, то это клинический симптом заболевания. Давайте разбираться, какого.
Итак, выше уже давали пояснение по анатомии этой части тела. Как там указано, стабильность положения позвоночного столба обеспечивается паравертебральными мышцами, межпозвоночными суставами и связочным аппаратом. Соответственно, любой перекос – это результат чрезмерного натяжения мышечного волокна с одной стороны. Таким образом организм компенсирует амортизационную нагрузку, оказываемую на поврежденный участок позвончого столба.
Независимо от того, поврежден диск, корешковый нерв или продольная связка, межпозвонковый сустав или замыкательная пластинка, будет выделяться напряжение мышц на стороне поражения.
Это спровоцирует отклонение туловища в сторону от места нарушения целостности. Таким образом, если перекос туловища наблюдается в правую сторону, то повреждение тканей следует выявлять с левой стороны.
Острые боли в пояснице, от которых перекосило, это всегда сопутствующий клинический симптом. Чаще всего таким образом проявляется пояснично-крестцовый остеохондроз. При этой патологии разрушается межпозвоночный диск L5-S1. На него приходится условный центр тяжести человеческого тела. При прямохождении за счет того, что между телами позвонков в крестце диски отсутствуют, вся нагрузка ложится на L5-S1. Под постоянным влиянием компрессии он подвергается дегенеративным дистрофическим изменениям. Даже у пациентов возрасте до 30-ти лет выявляются дегенеративные изменения хрящевых тканей этого диска.
Для проведения полноценной диагностики необходимо обратиться на приём к вертебрологу. Если этого доктора нет в доступности, то можно записаться на консультацию к неврологу или ортопеду.
Назначается рентгенографический снимок пояснично-крестцового отдела позвоночго столба. на снимке врач может увидеть разрушение межпозвонковых суставов, снижение высоты межпозвоночных дисков, искривление позвоночного столба, нестабильное положение тел позвонков. С помощью рентгенографического снимка исключается вероятность перелома и трещины костной ткани.
Для диагностики деформирующего остеоартроза подвздошно-крестцового сустава врач проводит блокаду этого сочленения костей. Если после процедуры болевой синдром ослабевает, то устанавливается соответствующий диагноз. Аналогичным образом может проводиться диагностика синдрома грушевидной мышцы.
Для определения текущего состояния мягких тканей (межпозвоночные диски, корешковые нервы, сплетения, мышцы, связки, сухожилия) требуется проведение МРТ обследования. Оно позволяет диагностировать остеохондроз, протрузии, экструзии и межпозвоночные грыжи. Также с помощью МРТ можно определить рубцовые деформации связочных и сухожильных тканей, изменения в мышцах и т.д.
Перекосило спину в пояснице – что делать и как лечить
Первое, что делать, если перекосило спину в пояснице, это прекратить любые физические нагрузки. Необходимо лечь на твердую ровную поверхность на спину и попытаться расслабить мышцы в области их чрезмерного натяжения. В последующие дни, до момента постановки точного диагноза никакие физические нагрузки на спину оказывать не рекомендуется.
Второе, что делать, если перекосило поясницу – обращаться за медицинской помощью. Поставить точный диагноз сможет только опытный врач на основании результатов проведенных обследований. В домашних условиях, опираясь на субъективные ощущения, вы не сможете точно определить, что вызывает боли и натяжение мышечного волокна. Таким образом, вы рискуете не проводить правильного лечения, что приведет к серьезным осложнениям и негативным последствиям.
Если перекосило спину в пояснице, то перед тем, как лечить, нужно поставить точный диагноз. Допустим, это остеохондроз пояснично-крестцового отдела на стадии выраженной протрузии. Происходит снижение высоты межпозвоночного диска. Он начинает выступать за пределы разделяемых им тел позвонков. Оказывается давление на мягкие ткани, в том числе корешковый парный нерв и нервное пояснично-крестцовое сплетение.
Чтобы снять спазм окружающих мышц, необходимо сначала восстановить нормальную высоту межпозвоночного диска. Сделать это можно с помощью процедуры мануального вытяжения позвоночного столба. Достаточно 3 – 4 сеансов для того, чтобы боль полностью отступила, пациент почувствовал серьезное облегчение своего состояния.
Но это не означает, что заболевание побеждено и обострений больше не будет. Для полноценного восстановления поврежденных тканей межпозвоночных дисков следует пройти полноценный курс лечения. Он может включать в себя остеопатию, массаж, лечебную гимнастику, кинезиотерапию, рефлексотерапию и многое другое.
Аналогичным образом проводится комплексное лечение деформирующего остеоартроз, спондилеза, нестабильности положения тел позвонков и других заболеваний. Курс лечения всегда разрабатывается строго индивидуально для каждого пациента.
Мы рекомендуем вам подыскать клинику мануальной терапии по месту жительства. Обратитесь туда и для вас разработают курс восстановительной терапии.
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
«Боль в позвоночнике — расплата за прямохождение!» Невролог о том, что с этим делать
На здоровье спины влияет осанка, походка, положение тела при сидении и во время сна, а также наличие лишнего веса. О том, что делать, чтобы не болел позвоночник, — в интервью с врачом-неврологом Маргаритой Шавлак.
Осанка должна быть ровной не только за рабочим столом, но и за рулем
— Болезни позвоночника характерны не только для возрастных пациентов. Часто болеет и молодежь. Это расплата людей за прямохождение. Дегенеративные изменения в позвоночнике могут возникать в любом, в том числе достаточно раннем возрасте. Часто именно из-за микротравм позвонков и межпозвоночных дисков, связанных с образом жизни.
Имеет значение для здоровья позвоночника статическая нагрузка. Например, вредно неправильно сидеть. Причем как за рабочим столом, так и за рулем автомобиля.
В первом случае желательно, чтобы офисное кресло располагалось на достаточном уровне, давая возможность спине быть максимально ровной. Корпус не должен «свисать» над столом.
В случае с посадкой в авто также следует быть внимательным. Сидя за рулем, не рекомендуется сильно откидывать кресло. В противном случае таз уходит вперед и нарушаются физиологические изгибы позвоночника. При движении авто задним ходом водителю следует правильно поворачиваться, не только головой, а всем корпусом.
— Имеет значение правильная динамическая нагрузка. При резких и неподготовленных движениях шея и поясница могут страдать. В частности, возникает микротравматизация межпозвонковых дисков, как следствие — напряжение мышц и нарушение микроциркуляции крови.
Боль в таком случае локализуется в наиболее подвижных отделах позвоночника — шейном и пояснично-крестцовом.
Дискомфорт в области позвоночника может быть из-за тревоги и депрессии
— Около 50% моих пациентов не умеют плавать. Однако именно в бассейне происходит полное расслабление позвоночника и паравертебральных мышц. Многие неправильно сидят, ходят, поднимают грузы, спят.
Врач объясняет, что нефизиологично спать на животе. Оптимальный вариант — сон на спине (желательно, на ортопедическом матрасе и ортопедической подушке). Или в положении на боку с согнутыми в коленных и тазобедренных суставах ногами.
Что касается поднятия тяжестей, здесь тоже есть свои особенности. Лучше делать это с прямой спиной, ноги при этом должны быть немного согнуты в коленях. Категорически запрещается поднимать грузы на вытянутых руках. Скручивающие движения в пояснице также неправильны.
Подавляющее большинство людей не умеют подготавливать мышцы к физической нагрузке. В частности, это касается игровых видов спорта (футбола, волейбола, большого тенниса). Кто-то страдает от чрезмерных стрессов — все это причины болей в спине и шее.
Генетика — не первопричина болезней позвоночника
Имеет значение и генетика. Однако нельзя отдавать ей решающее значение. Многое в отношении здоровья позвоночника зависит от образа жизни человека (в том числе качества питания и наличия лишнего веса).
Врач считает: не всегда генетически запрограммированное может реализоваться в жизни.
Вот почему при малейшем дискомфорте лучше не заниматься самолечением, а проконсультироваться с врачом. Не помешает также быть активным, в том числе просто ходить. Минимальная норма — 5 километров в день.
Врач объясняет: сам остеохондроз не так опасен, как его осложнения (например, межпозвоночная грыжа, радикулит). Это говорит лишь о естественном старении позвоночника. Причем начинается оно в достаточно молодом возрасте.
О мифах, в которые верят люди относительно позвоночника
— Не следует думать, что болезни позвоночника лечатся легко. Чаще всего пациенту совместно с врачом удается достичь ремиссии. Помогают: массаж, иглорефлексотерапия, мануальная терапия, физиотерапия, ЛФК. При грамотном подходе человек не всегда становится пациентом нейрохирурга. Здесь важна самодисциплина и сотрудничество с врачом.
Еще один миф, в который верят люди: мол, мануальная терапия — это вправление грыжи диска. На самом деле это неправда. Мануальный терапевт может «снимать» мышечно-костные блоки и освобождать ущемленную капсулу межпозвонкового сустава, но не достигает диска.
— Повторю, межпозвоночные грыжи не всегда приводят к нейрохирургии. Здесь важен комплексный подход и правильное выполнение всех рекомендаций врача.
Врач говорит, что подавляющее большинство женщин верит в миф, что люмбальная пункция и люмбальная анестезия (введение иглы в позвоночный канал на поясничном уровне) служат причиной дальнейших радикулитов и грыж. Это не так.
Проводится такая медицинская манипуляция с целью диагностики состава спинномозговой жидкости при некоторых неврологических заболеваниях, а также с анестезиологической целью при хирургических вмешательствах.
— Болезнь, как говорится, легче предупредить, чем потом ее лечить. Вот почему всем людям показаны массаж, плавание и аквааэробика, правильное питание, физическая активность. Все это помогает позвоночнику расслабляться и оставаться здоровым.
Лордоз позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Лордоз позвоночника – это изгиб вперед позвоночного столба, формирующийся в шейном и поясничном отделах. Выделяют физиологический — является незначительным прогибом спины, характеризующийся естественной сглаженностью. Врожденный или приобретенный патологический — сильно выдающийся вперед. Признаки выраженного лордоза — нарушение осанки, боли в спине. Диагностика основана на физикальном осмотре, проведении исследования. Лечение консервативное, в редких случаях применяют хирургическое вмешательство.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 26 Мая 2021 года
Содержание статьи
Причины лордоза
Условно причины развития патологии делят на группы.
Последствия заболеваний и травм — искривление вызывают инфекционные и воспалительные костные болезни, связанные с дефицитом кальция и нарушениями формирования хрящевой ткани, опухоли, ушибы, вывихи позвонков или переломо-вывихи.
Возрастные, либо изменения связанные с вынашиванием плода — стремительный рост скелета ребенка с отставанием развития мышечной массы, половое созревание и рост в подростковом периоде, крупноплодная или многоплодная беременность у девушек и женщин, врожденные аномалии.
Возрастные дегенеративные изменения при остеоартрозе.
Влияние неправильного образа жизни — недостаток движения и избыточный вес, несбалансированное питание, приводящее к дефициту витамин и микроэлементов, соблюдение длительной неподвижности.
Причины также кроются в недостаточной поддержке позвоночника мышечным корсетом.
Симптомы
Симптомы патологии отличаются в зависимости от локализации искривления. Общие признаки – аномальный прогиб поясницы и выгнутая спина, впалая грудина и выпирающий живот, выдвинутые плечи и шея. Лордоз шейного отдела проявляется:
При лордозе поясничного отдела выделена следующая симптоматика:
Вовремя замеченные симптомы, проведенные диагностика и лечение снижают риск необратимых изменений.
Классификация лордоза
По клиническому течению выделяют следующие типы лордоза:
По степени выраженности делят на гиперлордоз – сильное отклонение и гиполордоз – незначительное изменение угла изгиба.
По причине развития:
По локализации – шейный, поясничный. Редко у детей младшего возраста встречается лордоз грудного отдела позвоночника. При прогрессировании деформации патология приводит к инвалидности, неспособности самостоятельно передвигаться. При начальной стадии лордоза позвоночника проводят лечение консервативное.
Как диагностировать
Постановка диагноза происходит по результатам физикального осмотра, измерения степени отклонения, физиологических тестов, заключений КТ, МРТ и рентгенографии. В некоторых случаях необходимо контрастное усиление. По итогам обследования выбирают эффективный вариант терапии.