если поражение легких 100 процентов что делать
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Чем отличается поражение лёгких при COVID-19 от обычной пневмонии, и когда нужно идти на КТ лёгких?
Поражение лёгких при коронавирусе можно определить только по снимкам компьютерной томографии, а не рентгена Фото: Галина Соловьёва
Так называемая «вторая волна» коронавируса вызывает всё большую панику. Люди судорожно пытаются дозвониться до скорой помощи, неотложки и поликлиники при симптомах коронавируса и, не дождавшись оперативной помощи, за собственные деньги вызывают специалиста для взятия теста на COVID-19 и ищут, где им сделать компьютерную томографию лёгких, так как подозревают у себя воспаление. О том, почему поражение лёгких при коронавирусе нельзя называть пневмонией, кому и когда действительно нужно делать КТ лёгких и о том, могут ли лёгкие полностью восстановиться после этой новой инфекции, в интервью «Облгазете» рассказал главный пульмонолог Свердловской области Игорь ЛЕЩЕНКО.
А воспаление ли?
— Диагноз «воспаление лёгких» или «пневмония» ставят многим заболевшим новым коронавирусом. Что означает это воспаление?
— Воспаление лёгких или пневмония – это воспаление лёгочной ткани бактериального характера, в которое вовлекаются преимущественно альвеолы (пузырьковидные образования в лёгких, которые оплетены сетью капилляров и участвуют в акте дыхания. — Прим. «ОГ»). Пневмония бывает внебольничная и больничная, которая развивается у человека в стенах медицинского учреждения, куда он попал с каким-то другим заболеванием. Чаще всего любое воспаление лёгких возникает по причине пневмококковой инфекции. Но пневмонией обычно болеют в холодное время года, что связано с переохлаждением организма. У нас же в России и Свердловской области новый коронавирус особенно бушевал летом, и вдруг такое большое количество воспалений лёгких. Какая же это пневмония?! Лёгкие при COVID-19 поражаются вирусом SARS-CoV-2, а не бактериями. Поэтому термины «пневмония» и «воспаление лёгких» в отношении больных коронавирусом некорректны.
— То есть поражение лёгких при COVID-19 и обычная пневмония не имеют ничего общего?
— Это не идентичные понятия. То, что мы сейчас наблюдаем у больных коронавирусом, — не пневмония, а повышенная реакция лёгочной ткани на воздействие вируса. Правильно ставить диагноз «новая коронавирусная инфекция с или без поражения лёгочной ткани». А дальше к этому диагнозу могут добавиться осложнения, например дыхательная недостаточность. Само поражение лёгких — не осложнение COVID-19, а его проявление. По сути альвеолы и бронхи тоже поражаются при коронавирусе, но не настолько интенсивно, как при бактериальной пневмонии. Получается совсем другая картина. Обычную пневмонию легко определить при рентгенологическом исследовании, а при коронавирусе нужно делать именно компьютерную томографию, иначе изменения лёгочной ткани будет не видно. Очевидна и разница в лечении. Слово «пневмония» гипнотизирует врачей, и они сразу назначают антибиотики, а при вирусной инфекции антибиотики совершенно бесполезны.
— Почему у одних коронавирус поражает лёгкие, а у других — нет?
— На этот вопрос нет точного ответа. Чаще всего коронавирусная инфекция протекает бессимптомно или легко. Среднее течение по статистике встречается у одной пятой от общего числа всех заболевших, а тяжёлое ещё меньше. Но я наблюдал разных больных COVID-19 и знаю, что поражение лёгких может быть при любой степени тяжести заболевания и в любом возрасте. Есть случаи, когда вирус поражает лёгочную ткань у молодых, а у пациентов старше 65 лет — нет. Факторы риска на это, несомненно, влияют: хронические заболевания лёгких, сахарный диабет, ожирение, курение. Статистика говорит о том, что чем больший букет сопутствующих заболеваний и вредных привычек у человека, тем больше вероятность тяжёлого протекания коронавируса у него. Я не встречал пациентов с ожирением или сахарным диабетом, у которых бы COVID-19 протекал легко. При этом человек 70 лет без сопутствующих заболеваний и вредных привычек может перенести коронавирус без осложнений.
В тему
Как распознать одышку в домашних условиях?
Попросите находящегося рядом с вами человека посчитать ваши дыхательные движения за минуту. Одно дыхательное движение – вдох и выдох. Если вы совершаете 14–17 дыхательных движений – вы здоровы. Если больше 20-22, то это похоже на одышку, и требуется консультация врача.
КТ и «матовое стекло»
— С начала пандемии коронавируса стал очень часто звучать термин «матовое стекло» в отношении снимков лёгких. Этот признак можно отнести к явным симптомам COVID-19?
— Сейчас все зациклены на этом, но я могу назвать более двух десятков заболеваний лёгких и не только, при которых будет синдром «матового стекла». Это вызывает большие трудности в диагностике изменений лёгочной ткани, которые смотрят на компьютерной томографии. Врачам-рентгенологам нужно иметь специальную подготовку, чтобы определить, к какому заболеванию относится «матовое стекло». Более тонко разбираются в болезнях лёгких именно рентгенологи-пульмонологи, но у нас их мало. Конечно, проще сделать больному КТ и увидеть состояние его лёгких. Но это не очень выгодно экономически. К тому же не стоит забывать и о лучевой нагрузке от компьютерной томографии на организм человека.
— Тем не менее в России компьютерная томография лёгких как метод диагностики COVID-19 имеет большее распространение, чем в других странах…
— Да. Для проведения большого числа качественных тестов на COVID-19 необходимо много профессиональных лабораторий с правильными реактивами. Важен грамотный забор биоматериала для теста, его своевременная доставка и быстрое получение результата в течение четырёх-шести часов. Сейчас уже есть даже тесты, которые дают ответ через пятнадцать минут. У нас же люди ждут результатов тестирования по несколько суток.
— Из-за долгого получения результатов тестирования люди и начинают искать, где им сделать КТ лёгких…
— И это излишне. Компьютерная томография лёгких необходима только пациентам, у которых есть симптомы ОРВИ и коронавируса, температура 38 градусов и выше в течение трёх и более суток, а также присутствуют затруднённое дыхание и одышка, возникающая при тех физических нагрузках, при которых её раньше не было. Либо если у больного был явный контакт с больным коронавирусом, и в среднем через пять-шесть дней после этого у него отмечается непривычное затруднение дыхания, чувство стеснения грудной клетки. При лёгком и бессимптомном течении COVID-19 КТ не нужно. На вопрос, как часто делать КТ лёгких, я всегда говорю – чем реже, тем лучше.
КСТАТИ
Степени поражения лёгких при коронавирусе по результатам КТ
КТ-3 – поражено 50–75 процентов объёма лёгких.
КТ-4 – поражено более 75 процентов объёма лёгких.
Полное выздоровление
— В начале июня этого года в Свердловской области разработали порядок медицинской реабилитации пациентов, которые перенесли коронавирус. Он по-прежнему применяется?
— Это программа реабилитации действует, но она носит рекомендательный характер. Сейчас в нашем регионе есть несколько центров по реабилитации пациентов после коронавируса. Тем, кто переболел COVID-19 в средней и тяжёлой форме и у кого были изменения лёгочной ткани, нередко требуется восстановление органов дыхания, которое включает специальный комплекс упражнений, дыхательную гимнастику. Если же у человека, переболевшего коронавирусом, возникает обострение его хронических заболеваний, то его направляют на реабилитацию к соответствующему специалисту.
— Возможно ли полное восстановление лёгких после их поражения коронавирусом?
— Конечно, но в целом восстановление зависит от объёма поражения лёгких и возраста пациента. Если у молодого человека нет хронических заболеваний и его лёгкие были поражены менее, чем на 25 процентов, то он поправится через месяц, и болезнь пройдёт для него бесследно. Мы видим отчётливую положительную динамику состояния лёгких уже через четыре недели после окончания лечения коронавируса у больного с выраженным изменением легочной ткани, который тяжело перенёс COVID-19. В целом восстановление лёгких занимает от четырёх недель до полугода.
ВАЖНО
Из-за увеличения числа обращений людей по вопросам коронавируса на «горячую линию» Управления Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Свердловской области, ведомство организовало работу дополнительных телефонных номеров. К специалистам можно обратиться по вопросам:
– алгоритма действий в случае получения положительного результата на COVID-19;
– дезинфекции очагов COVID-19;
– в случае, если с заболевшим COVID-19 или контактным не связался сотрудник Роспотребнадзора.
Список новых номеров горячей линии по COVID-19 в Свердловской области:
Екатеринбург
Екатеринбург
Берёзовский
Верхняя Пышма
Екатеринбург
Полевской
Сысертский р-н
Алапаевск и Алапаевский р-н
Режевской р-н
Артёмовский р-н
Асбест
Белоярский р-н
Ирбит и Ирбитский р-н
Слободо-Туринский р-н
Тавдинский р-н
Таборинский р-н
Туринский р-н
Каменск-Уральский и Каменский р-н
Сухоложский р-н
Богдановичский р-н
Качканар и Кушва
Красноуральск
Нижняя Тура
Красноуфимск и Красноуфимский р-н
Артинский р-н
Ачитский р-н
Нижний Тагил и Пригородный р-н
Верхнесалдинский р-н
Нижняя Салда
Кировград
Невьянский р-н
Первоуральск
Ревда
Шалинский р-н
Нижнесергинский р-н
Североуральск
Ивдель
Краснотурьинск
Карпинск
Серов и Серовский р-н
Гаринский р-н
Верхотурский р-н
Новолялинский р-н
Талицкий р-н
Байкаловский р-н
Тугулымский р-н
Камышлов и Камышловский р-н
Пышминский р-н
Подготовлено в соответствии с критериями, утверждёнными приказом Департамента информационной политики Свердловской области от 09.01.2018 №1 «Об утверждении критериев отнесения информационных материалов, публикуемых государственными учреждениями Свердловской области, в отношении которых функции и полномочия учредителя осуществляет Департамент информационной политики Свердловской области, к социально значимой информации».
Сюжет
Пандемия коронавируса
Рассказываем, как борются с коронавирусной инфекцией в других странах
Насколько фатальны для легких последствия коронавируса и есть ли шанс их восстановить: отвечает профессор-пульмонолог
А также у кого повышенный риск развития фиброза, пояснил один из ведущих экспертов по COVID-19, доктор медицинских наук Кирилл Зыков.
ЧТО ЗНАЧАТ ДИАГНОЗЫ «ПНЕВМОСКЛЕРОЗ» И «ПНЕВМОФИБРОЗ»
При этом нужно помнить, что возможности наших легких очень значительны. И если после перенесенного заболевания, в том числе COVID-19, есть какой-то локальный пневмосклероз, относительно небольшие изменения, это не влияет на функциональные возможности легких. То есть человек попросту не почувствует каких-то неприятных последствий.
— Можно ли назвать процент или примерный масштаб повреждения легких, при которых такие последствия уже будут ощутимы?
— В ситуации с COVID-19 обнаружилась поразительная особенность: клиническое состояние, ощущения самого пациента могут не совпадать со степенью повреждения легких на КТ (компьютерной томографии) и по лабораторным данным. Этот одна из загадок новой инфекции. Порой возникает ощущение, что эти параметры живут своей жизнью, независимо друг от друга. Иногда мы видим, что у пациента на КТ поврежден достаточно большой объем легких, а человек уверяет, что чувствует себя нормально. И есть обратная ситуация, когда у больного выраженная одышка, высокая температура, а изменения на КТ довольно незначительны. Эту тайну коронавируса еще предстоит раскрыть.
ЧЕМ ДОЛЬШЕ ТЕЧЕНИЕ БОЛЕЗНИ, ТЕМ БОЛЬШЕ ФИБРОЗНЫЕ ИЗМЕНЕНИЯ
— От врачей сейчас часто можно услышать: о коронавирусной инфекции мы пока знаем мало, и непонятно, что дальше будет с легкими у переболевших.
— На самом деле сейчас мы можем ориентироваться на опыт предыдущих вспышек коронавирусов — SARS, или атипичной пневмонии, в 2002 — 2003 гг. и MERS, или Ближневосточного респираторного синдрома, в 2012 — 2013 гг. Срок наблюдения за пациентами, перенесшими эти виды коронавирусной инфекции, уже достаточно большой. В то время как срок нашего знакомства с COVID-19 всего около полугода.
Поэтому мы можем экстраполировать, то есть переносить данные предыдущих наблюдений на нынешнюю ситуацию. Если говорить об оценках последствий и конкретных цифрах, то большую роль играет тяжесть состояния, в котором госпитализировались пациенты. От этого зачастую зависят и шансы выжить, и частота и масштаб фиброзных изменений в легких. По разным данным, у пациентов с SARS такие изменения в легких встречались в 10 — 20% случаев (как раз в зависимости от тяжести состояния).
— И как долго сохранялись фиброзные изменения в легких?
— Есть наблюдения, что у части пациентов неблагоприятные изменения сохранялись через 9 месяцев после выписки из госпиталя. При этом выраженность фиброза зависела от длительности заболевания и его лечения. Чем дольше течение болезни, тем выше вероятность того, что у человека будут фиброзные изменения.
В ТЕМУ
У кого чаще развивается фиброз легких:
— Люди старшего возраста (65+)
— Люди с генетической предрасположенностью к развитию фиброза (если этим страдали родители или один из них, бабушки, дедушки)
— Пациенты с системными воспалительными заболеваниями соединительной ткани (системная красная волчанка, склеродермия, болезнь Шегрена и другие)
Чем больше уровень повреждений на КТ, тем выше вероятность того, что разовьются фиброзные изменения. Для тех, кто интересуется, упрощенно можно представить себе это процесс так: при «Ковиде» повреждается альвеолярный эпителий (оболочка альвеол, пузырьков в легких), резко возрастает воспалительный ответ. Как защитная реакция организма, в том числе, активируются клетки-фибробласты, формируется коллаген, и это является основной фиброза в дальнейшем
РЕШАЮЩИЙ СРОК — ПЕРВЫЙ ГОД
— После года подвижек в положительную сторону уже не было.
— Но ведь считается, что фиброз необратим? Переродившуюся ткань как легких, так и любого другого органа, в клинической практике еще вроде бы не научились превращать снова в полноценно работающие клетки?
-Так что на практике переболевшим остается ждать в течение года, чтобы понять масштаб «настоящего» фиброза и надеяться, что часть изменений пройдет, так?
— Главное, в течение этого года не усугубить ситуацию, не ухудшить состояние легких, а также принимать меры для восстановления и реабилитации.
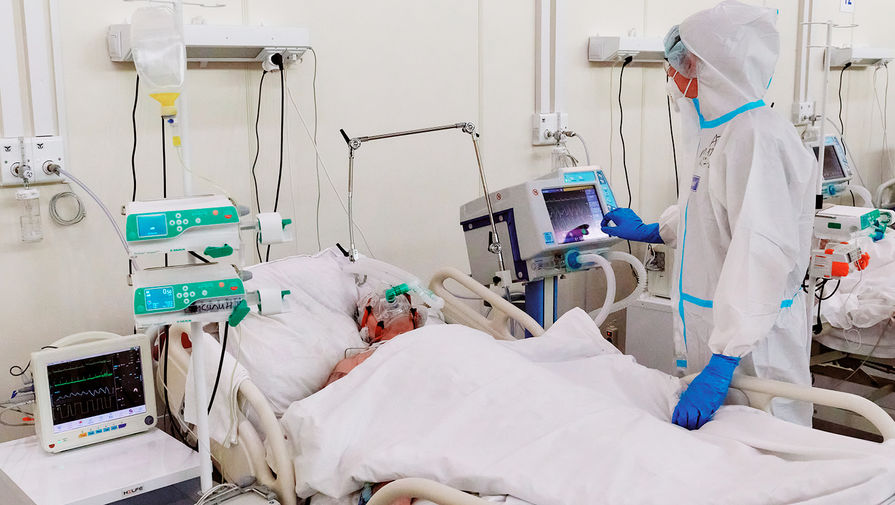
Врачи оценили шансы на выживание у пациентов с полным поражением легких
«Держись, моя девочка»
В Иркутске врачам удалось вылечить беременную пациентку, болевшую коронавирусом со стопроцентным поражением легких. Девушка поступила в перинатальный центр на 32-й неделе беременности с высокой температурой и обширным очагом поражения органов дыхания. Чтобы спасти ребенка, медики решили сделать кесарево сечение – девочка родилась здоровой, в то время как ее мать отправилась в реанимацию. Там роженица провела около 50 дней, большую часть из которых ей приходилось дышать при помощи ИВЛ.
«Все время мы ее поддерживали. Рассказывали, что и зачем делаем. Говорили: «Держись, моя девочка». И она держалась. Она поразила своей стойкостью и стремлением выжить. Некоторые сдаются и говорят: «Будь что будет». А она не сдалась», — рассказывала РИА «Новости» заведующая отделением анестезиологии и реанимации №2 Иркутского городского перинатального центра Галина Шкандрий.
Сейчас девушка уже дома – 11 января ее выписали из больницы, так как вирус удалось победить. При этом, как отмечают медики, счастливый случай иркутской роженицы скорее исключение, чем правило.
«Согласно данным ВОЗ, беременные женщины подвержены более высокому риску развития тяжелых форм COVID-19 по сравнению с небеременными репродуктивного возраста. В случае тяжелого течения болезни беременные чаще нуждаются в переводе в отделение интенсивной терапии», — объяснила «Газете.Ru» акушер-гинеколог, эксперт команды приложения «Справочник врача» Мария Филатова.
Сама по себе коронавирусная инфекция не является показанием для кесарева сечения, однако ее тяжелое течение может не оставить врачам выбора. По словам врача-гинеколога Владимира Сурсякова, при стопроцентном поражении легких родить ребенка естественным путем очень трудно.
«В таком случае это будет последнее, что женщина сделает в своей жизни. Кесарево сечение – это единственный способ спасения в данном случае как для мамы, так и для малыша. Тут можно только поаплодировать врачам, которым удалось спасти две жизни в такой сложной ситуации», — заявил медик «Газете.Ru».
В целом развитие COVID-19 на поздних сроках беременности значительно ухудшает прогноз для матери и плода. Как объяснила акушер-гинеколог, генетик, кандидат медицинских наук Наталия Андронова, в таких условиях спонтанная родовая деятельность может резко усилить респираторный дистресс (воспалительное поражение легких — «Газета.Ru») у женщины с поврежденными легкими и привести к смерти.
В качестве примера врач привела случай смерти роженицы в Университетской клинике Нью-Джерси, США, описанный в журнале «The American journal of case reports». Тогда женщину на 37-й неделе беременности с подтвержденным COVID-19 госпитализировали только спустя пять дней после первых признаков родовой деятельности. В результате врачам пришлось провести кесарево сечение, однако спасти женщину не удалось – спустя 15 дней после операции она умерла.
«На основании представленного наблюдения авторы предлагают внести в клинические рекомендации по ведению беременных с COVID-19 плановое кесарево сечение в качестве оптимального метода родоразрешения», — сообщила Наталия Андронова «Газете.Ru».
Есть ли шансы выжить у пациентов со 100%-м поражением легких
Как показывает медицинская практика, случаи стопроцентного поражения легких при коронавирусе – не редкость. Так, к декабрю 2020 года только из Городской больницы Святого Георгия в Санкт-Петербурге выписали больше 60 таких пациентов. Самому старшему из выздоровевших после тяжелой болезни — 93 года.
Некоторым не помешали победить коронавирус даже сопутствующие заболевания. На сайте больницы врачи рассказали случай 72-летней пациентки с сахарным диабетом и сердечно-сосудистой патологией. Она поступила в стационар на шестой день после начала болезни, когда почувствовала нехватку воздуха при ходьбе по квартире.
«При первичной КТ при поступлении отмечалось поражение 60% легочной ткани. Контрольная КТ показала объем поражения легких уже 100%. Ее сумели «вытащить», не прибегая к ИВЛ с интубацией трахеи», — уточнили медики.
В том же декабре вылечиться удалось мужчине из Пензы, у которого из-за коронавируса и пневмонии было поражено 100% легких. На стационарном лечении он находился 1,5 месяца, еще несколько дней провел в реанимации. Теперь ему предстоит пройти длительную реабилитацию.
«Я очень благодарен врачам, всем медсестрам и медбратьям, санитарам — они меня спасли. Вы бы видели, как им самим тяжело работать. Пожалуйста, берегите себя, относитесь серьезно к тому, что нам говорят врачи о масках, дистанции и изоляции. Пережить такое, что пережил я, не пожелаю никому», — цитировал слова пациента местный минздрав.
В ноябре победить коронавирус, поразивший ее легкие полностью, смогла и 60-летняя жительница Уфы с лишним весом и диабетом. По словам врачей, во многом выжить ей помог позитивный настрой.
«Она поступила к нам со стопроцентным поражением легких, то есть у нее было тотальное поражение легких. Женщину сразу же перевели на аппарат ИВЛ, на котором она провела месяц. Если анализировать ее случай с холодным разумом, у нее практически не было шанса выжить, абсолютно никакого.
Но пациентка была настолько позитивно настроенной, настолько веселой, что она прямо зубами вцепилась в жизнь. Мы замечаем, что позитивные люди выходят с минимальными потерями из реанимации», — рассказывал «Башинформ» завотделением реанимации и интенсивной терапии больницы скорой медицинской помощи №22 Рустем Габидуллин.
Поможет только ИВЛ. Или нет?
Как отмечают врачи-пульмонологи, пережить стопроцентное поражение легких крайне тяжело. В таких случаях иммунная система «сильно» реагирует на болезнь — это состояние врачи обычно называют цитокиновым штормом.
«Оно проявляется лихорадкой, болью в голове и в поясничной области, затрудненным дыханием, иногда — тошнотой, рвотой, диареей, изнуряющим сухим кашлем», — рассказала «Газете.Ru» врач-пульмонолог ФНКЦ ФМБА России Анна Сотникова.
При этом думать, что при поражении легких на 100% человек совсем перестает дышать не стоит, подчеркнула терапевт-пульмонолог Марина Казакова:
«Процент поражения легких, который показывает КТ, не говорит о том, что эти участки легкого не участвуют в газообмене. Кроме того, полное поражение легких все же довольно редко встречается на фоне потока случаев заражения».
Основным фактором, влияющим на степень тяжести болезни, являются генетические маркеры. По словам Анны Сотниковой, сейчас выявлена только одна часть генома человека, которая увеличивает риск попасть в реанимацию при коронавирусе примерно на 60%. Это фрагмент третьей хромосомы длиной около 50 тыс. пар.
«Помимо этого, тяжелую переносимость болезни могут обеспечить сопутствующие заболевания у пациента — сердечно-сосудистые и онкологические заболевания, хроническая почечная недостаточность, обструктивная болезнь легких, инсульт, застойная сердечная недостаточность, астма, хронические заболевания печени, а также высокая вирусная нагрузка, которой не избежать при продолжительном тесном контакте с зараженным или носителем вируса», — пояснила медик.
Наиболее распространенным способом лечения таких пациентов является подключение к аппарату искусственной вентиляции легких.
«В таких случаях пациентов вводят в медицинскую кому, чтобы они спокойно умирали. Или выживали. В целом помочь тут может только ИВЛ», — заявил «Газете.Ru» ЛОР-врач, пульмонолог высшей категории Сергей Пурясев.
В особенно тяжелых случаях применяется также плазма переболевших пациентов с антителами, прошедшая патогеноредукцию, то есть обработку свободными радикалами, отметила Анна Сотникова. «Помимо этого, назначается множество препаратов и другие виды комплексной терапии, так что универсального средства от COVID-19 пока нет», — сказала она.
Терапевт-пульмонолог Марина Казакова, в свою очередь, также выделила метод ЭКМО — экстракорпоральной мембранной оксигенации. Его воздействие заключается в том, что при помощи специального оборудования врачи создают искусственную циркуляцию крови, которую насыщают кислородом и очищают от углекислого газа. По своей сути, аппарат выполняет функцию легких, пока врачи пытаются помочь пораженным органам.
По словам врачей, в 56–70% случаев ЭКМО помогает даже тем, кого не может спасти ИВЛ. Однако, согласно справке Минздрава, по всей России аппаратов ЭКМО всего 137, поэтому чаще всего в больницах прибегают к помощи ИВЛ.
«ЭКМО начинает применяться у пациентов, у которых газообмен с помощью ИВЛ уже невозможно исправить. В порядке эскалации терапии этот метод находится на вершине пирамиды: когда никакие другие способы не помогают, приходит его очередь», – рассказывал порталу «Медвестник» главный анестезиолог-реаниматолог МЧС России Даниил Щелухин.