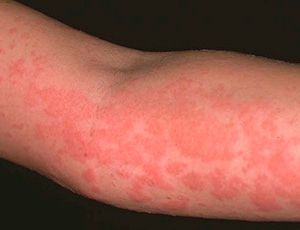
если у ребенка аллергия на лекарство что делать
Лекарственная аллергия
Аллергия — это крайне неприятная и опасная реакция иммунной системы, которая возникает в ответ на самые разные вещества. Лекарственная аллергия может доставить немало неприятностей пациентам и врачам. Предугадать развитие патологической реакции на рядовое лекарство практически невозможно, а последствия могут оказаться весьма серьезными для организма. Особенно сложно бороться с аллергией, если лекарство не было назначено врачом.
По статистике, в 9 случаях из 10 эта патология развивается на фоне приема аспирина либо препаратов, содержащих сульфаниламиды. На третьем месте — антибиотики. Несмотря на обширные исследования до сих пор не удается выявить истинную частоту побочной реакции — чаще всего пациенты не обращаются за помощью, а симптомы проходят самостоятельно. В то время как аллергия указана в качестве побочного эффекта в инструкциях практически всех лекарственных препаратов.
Выделяют два принципиально разных типа аллергических реакций:
При немедленной реакции симптомы включают в себя высыпания, зуд, отеки. Замедленная характеризуется более широким спектром клинических проявлений, а в результатах лабораторных анализов крови возникают диагностируемые изменения.
Симптомы заболевания
Лекарственная аллергия очень редко переходит в хроническую форму, чаще развиваются острые реакции
Если симптомы проходят самостоятельно или на фоне приема антигистаминных препаратов — это не значит, что можно пренебрегать консультацией врача. Особенно если аллергия развилась у ребенка.
Самый опасный симптом, который требует неотложной помощи — это анафилактический шок. Так называется состояние, при котором возникают спазмы мышц, развивается удушье, появляется отек легких и мозга. Чтобы устранить угрозу жизни, требуются противошоковые мероприятия, которые могут проводить только квалифицированные медики.
При появлении первых симптомов лекарственной аллергии рекомендуется следовать такому алгоритму действий:
Диагностика и причины лекарственной аллергии
Диагностика начинается с определения конкретного препарата, провоцирующего развитие аллергии. В некоторых случаях это очевидно, и бывает достаточно сбора анамнеза. Иногда потребуется провести ряд аллергопроб. В любом случае диагностика не занимает много времени.
Чтобы помочь врачу с постановкой диагноза, стоит подготовить ответы на такие вопросы: какие препараты пациент принимал до развития аллергии, были ли ранее подобные эпизоды, какие лекарства пациент принимает давно, а какие — назначены недавно. Важно точно описать симптомы и зафиксировать их длительность.
Причины лекарственной аллергии простые и понятые — развитие патологического ответа на вещество, входящее в состав медикамента.
Лечение лекарственной аллергии
Лечение напрямую зависит от тяжести симптомов, течения основного заболевания и списка провокаторов заболевания. Схема терапии разрабатывается индивидуально для каждого пациента. В первую очередь требуется исключить прием медикаментов-провокаторов. Если неизвестно, какой именно препарат вызывает аллергическую реакцию, то рекомендована временная отмена всех лекарств.
Первая медицинская помощь заключается в промывании желудка (актуально, если лекарство было принято недавно) и приеме сорбентов. Пациент должен находиться под присмотром медиков, чтобы избежать развития осложнений. При наличии типичных аллергических проявлений (высыпания, зуд) назначают стандартные антигистаминные — обычно их подбирают по переносимости и в зависимости от опыта предыдущего приема.
Если симптомы аллергии усиливаются, а прием антигистаминных не оказывает ожидаемого эффекта, назначают внутримышечные инъекции гормональных препаратов. Чаще всего достаточно однократного введения. При необходимости, повторить инъекцию можно через 6-8 часов. Лечение продолжают либо до появления устойчивой положительной динамики, либо до исчезновения основных аллергических симптомов.
В некоторых случаях имеет смысл применять глюкокортикостероиды длительного действия. Если на фоне терапии сохраняется недомогание, назначают внутривенные капельницы с физраствором, начинают применение системных кортикостероидов внутривенно. Дозировку рассчитывают в зависимости от массы тела и тяжести состояния. Глюкокортикостероиды редко применяют перорально — только в случаях, когда требуется длительная терапия (такое случается при развитии ряда редких синдромов).
Описанные выше методики применяются в ситуациях, когда нет выраженной угрозы здоровью. При развитии анафилактического шока требуются специфические противошоковые мероприятия. После оказания экстренной помощи пациента можно транспортировать в больницу. Медицинский контроль требуется в течение минимум недели. Кроме лечения необходимо вести контроль функций сердца, почек и печени.
Неотложные мероприятия и госпитализация требуются пациентам с такими симптомами:
Особенно внимательными должны быть пациенты, у которых уже развивались осложнения на фоне аллергической реакции.
Лечение аллергической реакции сложное и предусматривает целый ряд мероприятий. Назначить терапию может только квалифицированный специалист — а лечение должно происходить под контролем.
Неотложная медицина: аллергия на лекарства
Аллергия составляет от 5 до 10% всех неблагоприятных реакций, возникающих в результате применения лекарственных средств [1]. Распространенность лекарственной аллергии колеблется от 1 до 30% и обусловлена широким повсеместным использованием медикаментов
Аллергия составляет от 5 до 10% всех неблагоприятных реакций, возникающих в результате применения лекарственных средств [1]. Распространенность лекарственной аллергии колеблется от 1 до 30% и обусловлена широким повсеместным использованием медикаментов, синтезом новых лекарств-ксенобиотиков на фоне эпидемии аллергических болезней в XXI в. [2].
Лекарственная аллергия может встречаться в любом возрасте, но чаще у пациентов от 20 до 50 лет и у женщин (65–75% случаев). У пациентов, страдающих какой-либо патологией, лекарственная аллергия возникает чаще, чем у здоровых людей, причем определенную роль играет форма заболевания (например: при гнойничковых заболеваниях кожи нередко наблюдаются реакции на йодиды, бромиды и половые гормоны; при рецидивирующем герпесе — на салицилаты; при заболеваниях системы крови — на барбитураты, препараты мышьяка, соли золота, салицилаты и сульфаниламиды; при инфекционном мононуклеозе — на ампициллин) [3]. Среди лекарственных средств, являющихся причиной аллергической реакции, чаще встречаются антибиотики (особенно пенициллинового ряда) — до 55%, нестероидные противовоспалительные средства (НПВС) — до 25%, сульфаниламиды — до 10%, местные анестетики — до 6%, йод- и бромсодержащие препараты — до 4%, вакцины и сыворотки — до 1,5%, препараты, влияющие преимущественно на тканевые процессы (витамины, ферменты и другие средства, влияющие на метаболизм), — до 8%, другие группы медикаментов — до 18% [4].
Истинная аллергическая реакция — это непереносимость лекарственных средств, обусловленная иммунными реакциями (табл. 1). Псевдоаллергические реакции на медикаменты по клинической картине сходны с истинной аллергией, но развиваются без участия иммунных механизмов (например, рентгеноконтрастные средства, полимиксины, местные анестетики и другие разные лекарственные средства могут напрямую стимулировать высвобождение медиаторов тучными клетками). Нередко на одно лекарственное средство возникают аллергические реакции разных типов (комбинированная сенсибилизация) [5].
Для диагностики лекарственной аллергии важно правильно собрать анамнез. Необходимо выяснить, какие лекарственные средства пациент принимал до появления аллергической реакции. При этом учитывают все лекарства (в том числе и ранее применявшиеся и не вызывавшие нежелательных реакций), а также продолжительность их приема, пути введения. Уточняется время, прошедшее между приемом лекарственного средства и развитием реакции. Выясняется наличие сопутствующих аллергических заболеваний, предшествующих аллергических реакций на лекарства, пищевые продукты и другое. Обращают внимание на отягощенный семейный аллергологический анамнез и сопутствующие заболевания пациента, которые могут иметь значение в формировании истинной или псевдоаллергической реакции на медикаменты.
Среди всех форм лекарственной аллергии особую роль играют острые аллергические заболевания (ОАЗ), так как они характеризуются быстрым непредсказуемым течением, риском развития жизнеугрожающих состояний (летальный исход при анафилактическом шоке колеблется от 1 до 6%) и требуют оказания неотложной терапии. При появлении признаков аллергии больные, как правило, обращаются в скорую медицинскую помощь (СМП). В настоящее время отмечается рост вызовов бригад СМП по поводу ОАЗ [6].
По прогнозу и риску развития жизнеугрожающих состояний ОАЗ подразделяются на легкие (аллергический ринит, аллергический конъюнктивит, локализованная крапивница) и тяжелые (генерализованная крапивница, отек Квинке, анафилактический шок).
Неотложная терапия острых аллергических заболеваний (рис. 1):
В настоящей статье анализируются данные многоцентрового рандомизированного исследования больных ОАЗ на догоспитальном этапе (СМП), проведенного в 17 городах России и Казахстана (Владикавказ, Ессентуки, Железногорск, Кимры, Кисловодск, Кокшетау, Курск, Москва, Нефтеюганск, Норильск, Одинцово, Орджоникидзе, Пермь, Пятигорск, Северодвинск, Тверь, Усть-Илимск) и ретроспективного клинического исследования лечения больных ОАЗ в стационарах Москвы и Кокшетау.
Объектом исследования были больные ОАЗ, обратившиеся на СМП (n = 911) и госпитализированные в стационар (n = 293). На догоспитальном этапе лекарственная аллергия отмечалась у 181 (19,9%) пациента, в стационаре — у 95 (32,4%). Характеристика пациентов с лекарственной аллергией, принявших участие в исследовании, представлена в таблице 2.
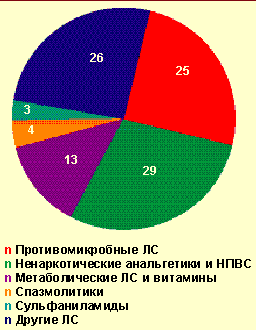 |
| Рисунок 2. Лекарственные средства, вызвавшие легкие острые аллергические заболевания на догоспитальном этапе, % |
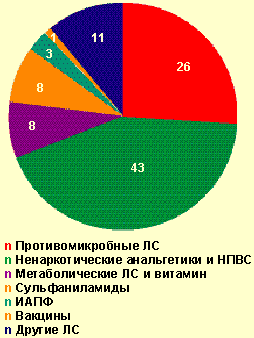 |
| Рисунок 3. Лекарственные средства, вызвавшие тяжелые острые аллергические заболевания на догоспитальном этапе, % |
Из общего числа больных, госпитализированных по поводу тяжелого ОАЗ, лекарственная аллергия встретилась в 32,4% случаев. В стационаре генерализованная крапивница отмечалась в 33,7% случаев, отек Квинке — 34,7%, сочетание генерализованной крапивницы с отеком Квинке — 23,2%, анафилактический шок — 8,4%. Причинами анафилактического шока у госпитализированных больных (8 случаев) были следующие медикаменты: ампициллин (в/м), ципрофлоксацин (цифран, табл.), левамизол (декарис, табл.), стоматологический анестетик (неуточненный), анальгин (табл.), аскорбиновая кислота (табл.), но-шпа (в/м), эуфиллин (в/в). Тяжелая лекарственная аллергия вызывалась ненаркотическими анальгетиками и НПВС в 34,7% случаев (анальгин, аспирин, цитрамон и др.), антимикробными препаратами — в 22,1% (из них пенициллинового ряда — 28,6%) и другими медикаментами (рис. 4). Медиана длительности купирования всех проявлений лекарственной аллергии составила 3 дня [min, max, 25%, 75% — 0,3; 17; 2; 6], однако 6 пациентов (6,3%) были выписаны с остаточными явлениями (бледная сыпь, кожный зуд). Длительность стационарного лечения больных тяжелой лекарственной аллергией составила медиану 7 дней [min, max, 25%, 75% — 1; 29; 4; 9], а пациентов с тяжелыми ОАЗ, вызванными другими причинами, — 6 [1; 19; 4; 9] соответственно. Выявленные различия статистически недостоверны (p > 0,05), но значимы на практике.
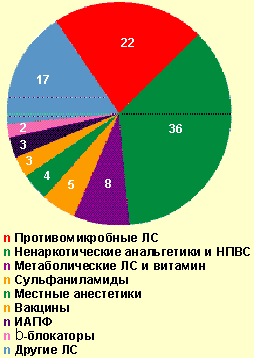 |
| Рисунок 4. Лекарственные средства, вызвавшие тяжелые острые аллергические заболевания в стационаре, % |
Из всего вышесказанного можно сделать вывод, что наиболее часто причиной развития острой лекарственной аллергии становятся самые распространенные фармакологические препараты (ненаркотические анальгетики и НПВС — у каждого третьего больного, антибиотики — у каждого четвертого), причем у половины пациентов развиваются тяжелые острые аллергические заболевания (генерализованная крапивница, отек Квинке, анафилактический шок).
Таким образом, аллергия на лекарства играет существенную роль в структуре причин острых аллергических заболеваний на догоспитальном и госпитальном этапах и представляет собой актуальную медико-социальную проблему.
Литература
А. В. Дадыкина, кандидат медицинских наук
А. Л. Верткин, профессор, доктор медицинских наук
К. К. Турлубеков, кандидат медицинских наук
ННПОСМП, МГМСУ, Москва
Аллергия лекарственная у детей
Иногда аллергия может быть вызвана применением лекарственных препаратов. Лекарственная аллергия бывает острого типа, возникающая иногда мгновенно или в течение часа после попадания лекарств в организм (анафилактический шок, острая крапивница, отек Квинке, приступы бронхиальной астмы, острая гемолитическая анемия).
Также различают аллергию подострого типа (возникает в первые сутки после введения лекарства) и затяжную (развиваются в течение нескольких суток после введения медикамента).
Причины и симптомы лекарственной аллергии
К особенностям лекарственной аллергии относится, прежде всего, внезапное приступообразное начало, часто с тяжелыми общими симптомами; в отдельных случаях отмечается лихорадочная реакция.
Особенностью кожных проявлений при лекарственной аллергии является полиморфизм, то есть высыпания могут быть пятнистыми, пузырчатыми, узелковыми и др. Кожные проявления могут осложниться развитием гнойных процессов.
Причиной лекарственной крапивницы чаще всего бывает пенициллин. При первом курсе пенициллинотерапии крапивница может возникнуть через 5-6 дней, а может и через 20-50 дней после начала лечения антибиотиком. А вот при повторном курсе пенициллинотерапии высыпания обычно проявляются сразу же после введения препарата. При этом острая лекарственная крапивница может принимать хроническое течение даже после отказа от дальнейшего использования пенициллина. Причиной ее развития может стать и употребление в пищу продуктов, содержащих в своем составе даже минимальное количество антибиотика.
Также в результате приема препаратов может возникнуть узловатая эритема. Она появляется в толще кожи разгибательных поверхностей голеней, реже на бедрах и предплечьях. Представляет собой симметрично расположенные болезненные при ощупывании, плотные узлы полушаровидной формы размером до нескольких сантиметров в диаметре. Цвет кожи над узлами вначале ярко-красный, позже сменяется на синюшный или зеленовато-желтый. Причиной развития узловатой эритемы чаще всего бывают сульфаниламидные препараты. Заболевание развивается обычно на 1-2-й неделе лечения данными препаратами. При повторном приеме сульфаниламидов узловатая эритема рецидивирует.
Диагностика и лечение лекарственной аллергии
Диагноз тех или иных заболеваний, вызванных лекарственными препаратами, устанавливает только врач. При необходимости он проводит и дифференциальную диагностику (путем постановки кожных проб, лабораторных и микроскопических исследований и т. д.). Врач также назначает лечение, исходя из индивидуальных особенностей больного и его болезни.
В первую очередь при лечении аллергии на лекарства необходимо облегчить симптомы больного. Такие симптомы, как сыпь, крапивница, зуд практически всегда можно снять с помощью антигистаминных препаратов, а иногда и с помощью кортикостероидов.
Для лечения легкого кашля обычно выписывают бронхолитики, которые расширяют дыхательные пути. Для борьбы с более серьезными анафилактическими симптомами, таких как: затруднение дыхания или потеря сознания, зачастую используют адреналин.
Если у человека серьезная аллергия на определенные антибиотики, врач может выписать альтернативные антибиотики.
Если у вас есть аллергия на лекарства, вы всегда должны консультироваться с врачом-аллергологом, приступая к любому лечению, даже перед походом к стоматологу.
Что нужно знать о детской аллергии?
По статистике, аллергия — одно из самых распространенных заболеваний, каждый третий человек в мире сталкивается с ее проявлениями. У детей она бывает намного чаще, чем у взрослых. Рассказываем, почему начинается аллергия, как она проявляется и что с этим можно сделать.
Что это
Аллергия — это аномальная реакция иммунной системы на безвредные вещества. В обычном состоянии иммунитет защищает от патогенных микроорганизмов или других опасных белков, которые проникают в организм. Но если иммунная система слишком остро реагирует, то она может воспринимать обычные продукты, пыльцу или другие белки как агрессора.
Аллергия начинается не сразу. При первом контакте с веществом, которое показалось подозрительным, клетки иммунитета распознают и запоминают его — это сенсибилизация. И в следующий раз, когда это же вещество попадает в организм, начинается аллергическая реакция.
В место проникновения приходят защитные клетки — иммуноглобулины Е, которые начинают отражать мнимую атаку. Выделяются вещества, которые вызывают отек и воспаление, а затем повреждение окружающие ткани. От того, насколько сильно отреагирует иммунная система, зависят проявления аллергической реакции.
«В семье, где кто-то из родителей страдает аллергией, — говорит Ольга Сидорович, — риск появления малыша с любым аллергическим заболеванием увеличивается до 60%. Это может быть пищевая аллергия, атопический дерматит, аллергический ринит, бронхиальная астма. Со временем респираторные проявления могут присоединяться к кожным».
Вещества, которые вызывают такую реакцию иммунитета — аллергены. Чаще всего иммунная система реагирует на:
Но вызвать аллергию может любой белок, с которым сталкивается иммунная система.
Аллергические реакции не обязательно сохраняются на всю жизнь. Иногда со временем иммунная система перестает так реагировать, в таком случае говорят, что ребенок перерос аллергию.
Аллергия на другие продукты, например, орехи или рыбу, может сохраниться во взрослом возрасте.
Как проявляется
Симптомы могут проявляться по-разному и зависят от места проникновения аллергена и особенностей реакции организма. Различают несколько видов аллергии.
Контактная: крапивница, экзема, отек Квинке, при котором поражается кожа, подкожная клетчатка и слизистые оболочки. Появляется сыпь разной формы и размера, кожные зуд, шелушения. При крапивнице появляются розоватые пятна, приподнятые над кожей, а при отеке Квинке отекают веки, шея и все лицо.
Пищевая: после употребления в пищу аллергена могут быть как кожные высыпания, так и расстройства желудочно-кишечного тракта.
Инсектная аллергия, возникает после контакта с насекомыми или продуктами их жизнедеятельности, например, с медом.
Атопический дерматит. Это отдельное заболевание, которое не всегда связано с аллергией. Периоды чистой кожи могут быть не связаны с питанием, тогда аллергия здесь ни при чем. Чаще проявляется у детей, но в некоторых случаях впервые возникает у взрослых. Обычно начинается после нервно-эмоциональных перенапряжений и стрессовых ситуаций или обострения хронического заболевания.
«При атопическом дерматите нарушается выработка белка — филаггрина, — объясняет Ольга Сидорович, — своеобразного „цемента“ между клетками кожи. Он отвечает за ее прочность, создавая хороший барьер от внешних воздействий. При недостатке филлагрина кожа становится сухой и поврежденной, она не может сохранять влагу и пропускает через себя бактерии и аллергены».
При атопическом дерматите нужен постоянный уход за кожей. Важно использовать специальные средства — эмоленты, которые будут обеспечивать увлажнение кожи.
Анафилактический шок. Это самое опасное проявление аллергии, которое крайне редко встречается. Он развивается в течение нескольких минут после повторного попадания аллергена в организм. Становится трудно дышать, начинается одышка, судороги и потеря сознания. При анафилактическом шоке нужно как можно скорее оказать медицинскую помощь.
У ребенка может развиться несколько видов аллергии, особенно, без лечения или если сохраняется контакт с аллергенами. Такое развитие заболевания называется аллергическим маршем.
«Часто бывает, что сначала у ребенка развивается аллергия на пищевые продукты в виде кожных высыпаний, — говорит Николай Смирнов, — затем эта аллергия может смениться в уже более старшем возрасте на аллергический ринит. Если это состояние не лечится и не контролируется, то могут возникать эпизоды бронхиальной астмы в виде одышки и эпизодов затрудненного дыхания».
Акне новорожденных и себорейные корочки у малышей не относятся к аллергическим заболеваниям. Это гормональная адаптация новорожденного и такие проявления проходят самостоятельно. В этом случае кормящей маме не нужна строгая диета.
«Акне новорожденных возникает на второй–третьей неделе жизни, — поясняет Ольга Сидорович, — и часто самостоятельно разрешается в течение 1–3 месяцев. Себорейный дерматит у младенцев чаще всего временное состояние. Появляются типичные корочки на голове и в области подгузника. В этом случае нужны смягчающие и отшелушивающие средства».
Как предотвратить
Если у ребенка есть наследственные риски, например, родители — сами аллергики, то есть несколько способов уменьшить вероятность развития аллергических заболеваний.
Не создавать стерильные условия после рождения. Не надо кипятить воду для купания и запрещать ребенку тянуть в рот «грязные» игрушки с пола. Риск развития аллергии уменьшается, если ребенок рождается в семье, где уже есть домашнее животное. Кроме этого, дети, которые растут и развиваются не в городских, а в сельских условиях, также реже болеют.
«У детей, которые на первом году жизни растут в окружении естественных бактериальных и вирусных стимулов, втом числе животных: коней, свиней, собак и кошек, — рассказывает Николай Смирнов, — а также контактируют с окружающей средой, иммунная система начинает работать по правильному пути. Она правильно реагирует на внешние стимулы. А у детей, которые растут и развиваются в чистых городских условиях, иммунная система часто начинает реагировать на безопасные вещи, домашнюю пыль, пищевые или бытовые аллергены».
Разнообразить питание ребенка. Разнообразие пищевых стимулов в раннем возрасте снижает риск пищевой аллергии. Но при этом, лучше исключить молоко из питания матери, если ребенок на грудном вскармливании.
«У детей с риском развития аллергии на арахис и куриные яйца, — советует Николай Смирнов, — есть рекомендация по более раннему введению прикорма этими продуктами. Не стоит откладывать, нужно вводить в рацион уже с четырехмесячного возраста».
Не ограничивать ребенка от контакта с другими людьми. У младших детей в семье аллергия развивается реже. Они постоянно в контакте с вирусами и бактериями, которые приносит старший ребенок.
«В этих случаях мы говорим родителям, чтобы они не помещали детей под стеклянный колпак, — говорит Николай Смирнов, — инфекционные заболевания положительно влияют на развитие иммунной системы по правильному пути. Уменьшается риск развития аллергии. Важно понимать, что невозможно от всего ограничиться, а для иммунной системы полезно тренироваться».
Естественные роды и грудное вскармливание тоже уменьшают риск развития аллергии.
«Во время прохождения ребенка через родовые пути, происходит обсеменение кожных покрововов и слизистых, — напоминает Николай Смирнов, — это формирует пленку, которая защищает от аллергии, как и грудное вскармливание. В соответствии с рекомендациями ВОЗ, первые полгода после рождения ребенку важно находиться исключительно на грудном вскармливании».
Кроме этого, риск аллергии увеличивается при:
Что делать
Если ребенок — аллергик, дома должен быть запас антигистаминных препаратов, которые назначил врач. Это нужно на случай резкого обострения заболевания. Если у ребенка уже была тяжелая аллергическая реакция, то важно иметь под рукой эпипен или анапен — адреналин в шприц-ручке. Если нет возможности купить такой препарат, то можно взять в аптеке адреналин в ампуле и шприц, но важно уметь ими правильно пользоваться.
«Эпипены рекомендуем иметь при инсектной аллергии, — предупреждает Николай Смирнов, — когда укус пчелы или осы может вызвать жизнеугрожающее состояние. Или при тяжелой аллергической реакции, например, на арахис».
При тяжелой аллергической реакции на какое-то вещество, важно полностью исключить его из окружения ребенка. Например, нельзя держать дома орехи для других детей или взрослых. Могут подействовать даже следы аллергена.
Если избавиться от аллергена не так просто, например, при пыльцевой аллергии, то нужно максимально уменьшить контакт:
Если эти меры не помогают, нужно обратиться к аллергологу за консультацией. Он назначит лекарства, которые уменьшают проявления аллергии.
Основной способ лечения аллергии, когда нельзя избавиться от раздражающего вещества — АСИТ или аллерген-специфическая терапия. Она «учит» иммунную систему не реагировать на аллерген
«Если есть аллергия, например, на березу, — рассказывает Николай Смирнов, — то проводим лечение аллергенами, которые позволяют трансформировать иммунную реакцию по благоприятному для нас пути. Вырабатывается толерантность и ребенок может спокойно контактировать с этими веществами».
Этот метод доказал свою эффективность и безопасность, но у него есть ограничения. АСИТ нельзя использовать при тяжелой бронхиальной астме, обострении заболевания или если нет эффекта на первом году лечения. АСИТ проводится в течение трех–пяти лет и не используется у детей младше пяти–шести лет.
«В основном этот метод используется для лечения аллергии на домашних животных, — рассказывает Николай Смирнов, — пылевых клещей или пыльцевой аллергии. Идут исследования лечения аллергии на арахис».