Как сделать скг на глазах
Причины возникновения синдрома красного глаза и как его лечить
В офтальмологии существует понятие синдрома красного глаза (СКГ). Это не самостоятельная болезнь, а констатация наличия определенных ярко выраженных симптомов, которые относятся к разным заболеваниям. В данном случае определяющим свойством является краснота белка глаза в результате расширения кровеносных сосудов. Эта патология может характеризовать состояние пациента до постановки истинного диагноза.
Патологическое состояние, при котором глаз вокруг радужной оболочки приобретает красный оттенок, видны сосуды. Подобная симптоматика крайне распространена, не существует принадлежности к полу, возрасту и роду занятий. Под данным синдромом могут скрываться как легкие воспаления, так и тяжелые инфекции глаз.



Важно! Определить самостоятельно причину СКГ трудно. Даже банальный конъюнктивит может иметь вирусную, инфекционную или грибковую природу, а следственно требует разного лечения.
Совершенно понятно, что синдром диагностируется одним взглядом без вспомогательных инструментов. Однако для выявления истинного диагноза, который стал причиной покраснения глаз, придется пройти ряд обследований:


СКГ – это не заболевание, а сигнал организма о протекающих патологических процессах. Зрение – очень важный инструмент, во многом определяющий качество жизни человека. Поэтому не стоит рисковать, и скорее обратиться к врачу за диагностикой и лечением.
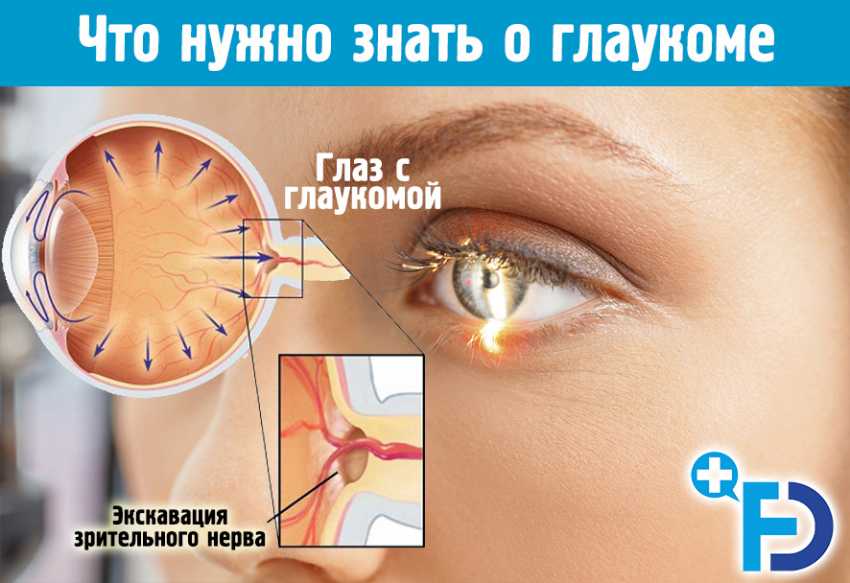
Глаукома. Что нужно знать о глаукоме
Глаукома – это заболевание зрительного нерва нервного пучка, который передает изображения от сетчатки в мозг. В большинстве случаев глаукомы нормальное давление жидкости внутри глаза, называемое внутриглазным давлением (ВГД), медленно возрастает, оказывая прямое давление на волокна зрительного нерва.
Если не проводить лечения, болезнь может привести к потере зрения, а по мере отмирания волокон – даже к полной слепоте.
Внутри глаза постоянно секретируется жидкость, необходимая для питания внутреннего содержимого глаза. В норме эта жидкость попадает вначале в заднюю камеру, затем вытекает через зрачок в переднюю камеру глаза. Далее через систему тончайших дренажных канальцев вокруг внешнего края радужки – трабекулярную сеть попадает в склеральный синус и по системе «водоворотных» вен всасывается в общий венозный ток. Благодаря этой жидкости хрусталик, радужка и роговица постоянно смачиваются и получают питание.
Как видим – система замкнута. И состоит из двух частей: продуцирующей (секретирующей) и путей оттока.
Существует 2 основных типа глаукомы: открытоугольная (о/у) и закрытоугольная (з/у). При наиболее частом типе глаукомы – открытоугольной глаукоме – водянистая влага слишком медленно вытекает из глаза. При гораздо более редком типе – закрытоугольной глаукоме – дренажные канальцы могут быть полностью перекрыты.
Речь идет об угле, под которым радужка сходится с роговицей. В первом случае угол широкий и открытый, каким он и должен быть, и входы в канальцы открыты. Но они забиты изнутри, как сточная труба под раковиной. Около 90% больных имеют глаукому этого типа. Во втором случае угол между радужкой и роговицей не так открыт и широк, как нужно, и, когда зрачок расширяется слишком сильно или слишком резко, внешний край радужки накрывает дренажные канальцы.
Открытоугольная глаукома развивается постепенно. Это хроническое, долговременное заболевание. Оно прогрессирует очень медленно, по мере того как канальцы засоряются все больше и больше, давление в глазу растет.
Это происходит без боли и неудобств. Лишь через многие годы могут наступить зрительные расстройства, и обычно они так незначительны и ограничены периферией, что могут оставаться незамеченными, пока не наступит значительное и необратимое повреждение зрительного нерва, и поле зрения значительно сузится.
Обычно очень заметны затуманенное зрение, сильные головные или глазные боли, тошнота и рвота, видение ореолов вокруг источников света в темноте, более характерные симптомы для з/у глаукомы.
В о/у глаукоме, как и многих других заболеваниях, угрожающих зрению, повинен возраст. Но почему это происходит у пожилых людей, неизвестно.
Закрытоугольная глаукома – это редкое нарушение строения. Заболевание может начаться, когда зрачок расширяется некоторыми лекарствами, при входе в темное помещение, например в кинозал.
Глаукома поражает оба глаза, но ВГД часто повышается сначала в одном глазу.
Есть и другие виды глаукомы. Вторичная глаукома может возникнуть в результате травмы глаза, воспаления или опухоли, при которых нарушен отток водянистой влаги. Такая глаукома может быть хронической или острой. Неоваскулярная глаукома может возникнуть у людей с заболеваниями сосудов сетчатки, особенно диабетической ретинопатией. Врожденная глаукома встречается у новорожденных. Это очень редкое наследственное заболевание, являющееся результатом неправильного или неполного развития дренажных канальцев глаза в период внутриутробного развития.
Многие считают, что высокое ВГД означает глаукому, но известны случаи, когда при высоком ВГД глаукомы нет. У женщин вообще ВГД выше, чем у мужчин, но глаукома встречается не чаще. С другой стороны, у людей с нормальным ВГД встречаются повреждения зрительного нерва, связанные с глаукомой.
По одним наблюдениям, от 25 до 50% больных с глаукомными повреждениями зрительного нерва имеют нормальное ВГД. По другим сведениям, такая глаукома с нормальным давлением – редкость.
Некоторые исследователи полагают, что глаукома может быть связана с определенными отклонениями в состоянии здоровья некоторых людей. Так, швейцарские ученые отметили, что больные глаукомой имеют более низкое систолическое (верхнее) давление, чем здоровые. Есть также версия, что причиной нарушения зрения может быть повышенное содержание глутамата – аминокислоты, в высоких концентрациях вредной для зрительного нерва. Предполагается, что заболевание начинается с увеличения количества жидкости в глазу. Повышенное давление разрушает некоторые клетки сетчатки, высвобождая глутамат в токсичной концентрации.
Больше всего глаукома поражает людей старше 60 лет. Однако велика вероятность начала этого грозного заболевания начиная с 40 лет. Помимо возраста фактором риска является наследственность, наличие болезни среди родственников, хотя механизм наследования неясен. Из других факторов назовем травмы глаз, диабет, регулярное использование кортикостероидов (особенно глазных капель), повышающих ВГД. В специальных исследованиях показано повышение ВГД под влиянием высокого кровяного давления и курения. Отрицательную роль могут сыграть также высокая близорукость и дальнозоркость. Профессиональный риск заболевания имеется у музыкантов-духовиков. Дело в том, что при игре на духовых инструментах от натуги повышается внутриглазное давление. Это достаточно серьезная проблема для профессионалов, которым нужно репетировать ежедневно по нескольку часов.
Часто глаукома развивается одновременно с катарактой просто потому, что обе болезни связаны с возрастом. Следующим фактором сочетанности данной патологии является то, что глаукома резко нарушает физиологию глаза, тем самым приводя к нарушению обменных процессов в хрусталике и, следовательно – развитию катаракты. Однако удаление катаракты может изменить ВГД как в сторону понижения, так и в сторону повышения, которое может стать постоянным.
Тесты распознавания глаукомы
Первый тест распознавания глаукомы – это тонометрия, то есть измерение ВГД. Может делаться с помощью контактного тонометра Маклакова, чрезкожного тонометра, или безконтактного (воздушного) тонометра, или других устройств, измеряющих сопротивление глаза давлению.
Обычно «нормальным» считается давление от 16 до 26 мм рт. ст. Мы уже отмечали, что у женщин оно несколько выше, чем у мужчин; у азиатов немного ниже, чем у европейцев.
Другой стандартный тест – офтальмоскопия, позволяющая увидеть, не поврежден ли зрительный нерв. Поврежденный нерв имеет центральную экскавацию (вдавление в центре зрительного диска) и выглядит обесцвеченным.
Врач также может использовать специальный метод исследования – гониоскопию, чтобы детально рассмотреть дренажную систему глаза, в частности угла передней камеры.
При гониоскопии на глаз накладывается специальная линза, что дает возможность врачу оценить угол, где радужка сходится с роговицей, и выяснить, какой тип глаукомы имеет место.
Если давление высокое или зрительный нерв выглядит ненормально, врач может использовать специальные тесты на глаукому: периметрию. Периметрия – это тест, дающий полную карту поля зрения. Он полезен тем, что обнаруживает малейшие изменения периферического зрения, когда глаукома только начинается. Наиболее показательным является квантитативная периметрия, т.е. тестирование проводится с помощью компьютера, зажигающего вспышки света на чашеобразной поверхности, а проверяемый должен нажимать клавишу всякий раз, когда он считает, что видит свет.
Недостаток перечисленных тестов в том, что ВГД меняется в зависимости от времени суток.
Для своевременного обнаружения глаукомы после 40 лет нужно проходить проверку раз в три – пять лет. Если у вашего пациента есть родственники, страдающие глаукомой, была в прошлом травма глаза, ваш пациент принимает стероиды, то у врача надо бывать чаще.
Если диагноз уже поставлен, нужно проверять ВГД еженедельно, пока оно не снизится до безопасного уровня, после этого – несколько раз в год.
Нужно также проверять поле зрения один-два раза в год, чтобы убедиться, что нет изменения.
Глаукома диагностируется и подлежит лечению, когда давление в обоих глазах выше 30 мм рт. ст., зрительный нерв имеет вдавленную форму и карта поля зрения обнаруживает характерные аномалии. Нередко признаки бывают менее определенными, и тогда решение о лечении принимается с учетом дополнительных обстоятельств в каждом конкретном случае.
Лечение глаукомы
Главная цель лечения – снижение ВГД путем уменьшения количества жидкости либо увеличения ее оттока. Проводится данный подход к лечению в случае высокого ВГД. Наиболее распространенным видом лечения считается консервативная терапия. Однако при неэффективности приходится прибегать к оперативному вмешательству. И основным лечением при всех видах глаукомы является ретино- и нейропротекция.
При открытоугольной глаукоме это достигается лекарствами, чаще всего глазными каплями. Разрабатывается эффективная лазерная терапия. Иногда применяется микрохирургия.
Что касается ретино- и нейропротекции, то это достигается применением антиагрегантов, вазоселекторов, ноотпропов и очень важное значение придается специальным витаминным комплексам и антиоксидантам.
Препараты для лечения глаукомы
Группы препаратов, используемые для лечения глакомы. Необходимо отметить, что схема лечения всегда подбирается индивидуально, и больной должен постоянно находится под контролем врача. Лечение глаукомы необходимо проводить со дня постановки диагноза и всю оставшуюся жизнь. Более того, лекарственные препараты могут со временем потерять свою эффективность, тогда будут назначены другие.
Из лекарств чаще всего назначают β-блокаторы, снижающие ВГД путем подавления секреции водянистой влаги. Данная группа представлена большим количеством препаратов, и все они отличаются процентным составом действующего вещества и консервантом. Учитывая, что при длительном применении данной группы препаратов у пациента высокий риск развития синдрома сухого глаза, поэтому в перспективе таким пациентам необходимо назначать препараты искусственной слезы. Наиболее целесообразным является назначение арутимола – препарата, который содержит увлажняющее вещество (поливидон) в своем составе. Режим инстилляций данной группы препаратов прост: достаточно двукратного ежедневного их применения.
Следующая группа – это миотики, снижающие ВГД путем изменения напряжения мышц, закрывающих зрачок и тем самым растягивающих трабекулярную сеть. Преимущественно это пилокарпина гидрохлорид, который применяется тоже в каплях. Максимальный режим закапывания миотиков – четыре раза в день.
Третья группа – это ингибиторы карбоангидразы, применяются в форме таблеток и глазных капель. Данная группа также сокращает выработку внутриглазной жидкости, однако имеет другой механизм по сравнению с β-блокатоторами. Режим закапывания не более двух раз в сутки. Могут применяться в качестве моно- и комбинированной терапии.
Применяются также аналоги простагландинов. Механизм действия этих препаратов заключается в активации альтернативного пути оттока внутриглазной жидкости (увеосклерального тока). Преимуществом этой группы является более удобный режим применения – один раз в сутки. Наиболее эффективно применять данные препараты в комбинации с b-блокаторами.
Побочные эффекты лекарст от глаукомы
К сожалению, лекарства от глаукомы часто дают неприятные и даже опасные побочные эффекты.
Миотики, сужая зрачки, затуманивают зрение и нарушают ночное видение. Они могут вызывать близорукость, слезоточение, боли в лобной части головы и в глазных яблоках, аллергические реакции.
Ингибиторы карбоангидразы дают свой набор побочных эффектов: сонливость, потерю аппетита, кожный зуд и жжение. Что еще хуже – они нередко связаны с образованием камней в почках и апластической анемией (болезнью клеток крови).
При длительном применении простагландинов также наблюдаются побочные эффекты. Среди них наиболее заметны: изменение цвета радужной оболочки в сторону ее потемнения за счет увеличения числа пигментных клеток в радужной оболочке. Следующее – это стимуляция роста ресниц. Представьте ситуацию, если человек нуждается в применении данного препарата на один глаз! Более того, эта группа препаратов имеет достаточно высокую стоимость, и не каждый пациент может позволить себе их приобрести.
В том случае, когда консервативная терапия не помогает, при о/у глаукоме врачи прибегают к лазерной терапии как к последнему средству. Недавние исследования показали, что на ранней стадии этого типа глаукомы лазерная терапия может быть наилучшим способом лечения. Благодаря ей, ускоряется отток жидкости из глаза. Однако, как показали исследования, через 2 года после лечения лазером применение лекарств требовалось в 56% случаев, после же медикаментозного лечения – в 70% случаев. Кроме того, отверстия, проделанные лазерным лучом в трабекулярной сети для оттока жидкости, снова могут закрыться, и, поскольку лазер можно применять лишь однократно, понадобится лекарственная терапия или традиционная микрохирургия.
Через 5 лет после микрохирургической операции у 75% больных ВГД в норме и осложнений нет. Риск потери зрения 5%, инфекций – 1%. Возможно возникновение катаракты. У более молодых людей отверстие может постепенно зарасти, и давление снова поднимется. Но операцию можно делать по несколько раз на одном глазу.
Применяется также процедура лазерной иридотомии. После временного подавления болезни с помощью лекарств делается маленькое отверстие в радужке для лучшего оттока жидкости. Часто это единственный способ обеспечить дренаж при перекрытых или неправильно сформированных канальцах. Операция эффективна на ранних стадиях острой з/у глаукомы. Врожденная глаукома лечится труднее.
После таких операций глаз выглядит обычно вполне нормально. Отверстия очень маленькие, практически незаметные. Дренаж, создаваемый при трабекулэктомии, скрыт под верхним веком; чтобы его увидеть, веко нужно специально оттянуть.
В крайних случаях, если все это неэффективно, могут применяться две процедуры: вживление искусственного пластикового дренажа или сокращение выработки водянистой влаги путем частичного разрушения цилиарного тела заморозкой или лазером. Методы лечения глаукомы постоянно совершенствуются, регулярно появляются и новые лекарства.
К факторам риска относятся: высокое кровяное давление и курение. Поэтому следует принять меры к снижению давления и необходимо бросить курить. Есть предположения, что при глаукоме, как и при других болезнях глаз, полезны антиоксиданты, содержащиеся в зеленых и желтых или красных овощах: брокколи, шпинате, моркови. «В последнее время появилась теория, согласно которой одним из факторов, провоцирующих развитие глаукомы, является повреждающее действие свободных радикалов. Поэтому для профилактики и лечения начальных стадий глаукомы, в комплексе с основным лечением, рекомендуется назначать так называемые антиоксиданты. Они содержаться в оливковом, арахисовом и подсолнечном масле, однако для того, чтобы получать суточную норму, лучше принимать специально разработанный витаминно-антиоксидантный комплекс «Окювайт Лютеин», который прекрасно себя зарекомендовал в нашем центре», – отмечает С.А. Рыков, доктор медицинских наук, профессор, руководитель ЦМХГ (г. Киев), президент Украинской ассоциации офтальмологов.
Ольга ПЕТРУНЯ
к.м.н., доцент кафедры офтальмологии
Луганского государственного медицинского университета
Синдром красного глаза: мифы и реальность

Ключевое значение в механизме возникновения СКГ отводят повышению проницаемости сосудистой стенки. К этому приводит выброс в кровеносное русло вазоактивных веществ: гистамина, брадикинина, интерлейкинов 1, 2, 6, 8, тромбоксана А2. Часто СКГ наблюдается в относительно безобидных случаях (переутомление, субконъюнктивальное кровоизлияние), поэтому относятся к нему без должного внимания.
Основными причинами развития СКГ являются:
Между тем СКГ может быть достоверным признаком заболевания, при котором необходима экстренная специализированная медицинская помощь. Постоянно красные глаза, которые воспринимаются как следствие усталости, могут оказаться симптомом самых различных общих заболеваний организма (поражения желудочно-кишечного тракта, сахарный диабет, авитаминозы, анемии, хронические инфекции и глистные инвазии). Краснота и сухость глаз, ошибочно воспринимаемые как результат несоблюдения режима труда за компьютером, могут быть первым признаком синдрома Шегрена – серьезного системного заболевания соединительной ткани. Многие привыкли считать постоянно красные глаза симптомом конъюнктивита, который вполне можно вылечить в домашних условиях без консультации врача. Однако конъюнктивиты далеко не так безобидны, как может показаться на первый взгляд. Особую опасность представляют те виды, которые имеют тенденцию к распространению воспалительного процесса на роговицу. Они чреваты крайне тяжелыми осложнениями, вплоть до потери зрения. Спектр СКГ охватывает ряд заболеваний.
Блефариты
Воспаление ресничного края век, которое характеризуется длительным хроническим течением, сопровождается зудом, ощущением тяжести век, быстрой утомляемостью глаз, их повышенной чувствительностью к яркому свету. Различают простой (чешуйчатый), язвенный, мейбомиевый и ангулярный блефариты. Причины, вызывающие блефариты, многочисленны и разнообразны.
Ячмень
Острое гнойное воспаление сальной железы края век, расположенной у корня ресницы, вследствие инфицирования (чаще стафилококком).
Халязион
Плотное округлое образование в толще хряща века, которое возникает вследствие хронического пролиферативного воспаления мейбомиевой железы. Образование халязиона связано с закупоркой выводного протока мейбомиевой железы, приводящей к ее растяжению различной степени. В редких случаях небольшие халязионы могут самостоятельно рассасываться. При присо-единении патогенной инфекции происходит нагноение халязиона. От ячменя последний отличается длительным и хроническим течением, отсутствием острых воспалительных явлений.
Субконъюнктивальное кровоизлияние
Это ограниченное скопление крови в пространстве между склерой и конъюнктивой, характеризуется бессимптомным течением, редко возникает зрительный дискомфорт, ощущение постороннего тела в глазу. Основными причинами появления симптомов данного заболевания являются повышение артериального давления, механическое повреждение конъюнктивы, изменение реологических свойств крови, травмы головы и глаза, ятрогенное воздействие.
Конъюнктивит
Воспаление слизистой оболочки глаза, состоящей из соединительнотканной основы, покрытой эпителием. Конъюнктивиты могут быть экзогенного (острые и хронические, бактериальные, вирусные, грибковые, вызываемые физическими и химическими факторами, аллергические и токсико-аллергические) и эндогенного происхождения (при общих заболеваниях, аутоаллергические, при синдроме сухого глаза). Несмотря на многообразие этиологических факторов, клиническая картина конъюнктивита характеризуется рядом общих признаков: гиперемией, инфильтрацией, наличием отделяемого. Хотелось бы обратить внимание, что за последние несколько лет участились случаи заболевания трахомой – хроническим инфекционным заболеванием конъюнктивы, вызываемым хламидиями. Основным морфологическим признаком трахомы является хроническое воспаление конъюнктивы с пролиферацией и гиперплазией ее аденоидной ткани и с образованием фолликулов, которые впоследствии в процессе распада и перерождения всегда замещаются рубцовой тканью. В случае отсутствия адекватного лечения трахома характеризуется неблагоприятным прогнозом. Раннее выявление, своевременная и полноценная терапия приводят к полному излечению. В запущенных случаях болезнь протекает с осложнениями, приводящими к понижению зрения и необходимости применения различных видов хирургического лечения, вплоть до пластики век и пересадки роговицы с пожизненной инвалидизацией пациента.
Эписклерит
Воспаление поверхностных (наружных) рыхлых слоев склеры, обильно снабженных кровеносными сосудами. Склерит – воспаление среднего и внутреннего слоев склеры, бедных собственными кровеносными сосудами. Этиология эписклеритов и склеритов разнообразна: они развиваются вследствие различных острых и хронических инфекционных заболеваний (туберкулез, сифилис), нарушений обмена (подагра, коллагенозы). В развитии заболевания большое значение имеет аллергический фактор. По характеру процесса эписклерит и склерит представляют собой гранулематозное воспаление.
Кератит
Воспаление роговой оболочки, сопровождающееся ее помутнением и понижением зрения. Этиология кератитов разнообразна. Наибольшее значение имеет инфекция. Возбудители могут проникать в роговицу как экзогенным, так и эндогенным путем. Экзогенные кератиты вызываются различными микроорганизмами (стафилококками, стрептококками, пневмококками, палочкой Коха-Уикса, вирусами и патогенными грибами). Эндогенные кератиты развиваются при хронических инфекционных заболеваниях организма (туберкулез, сифилис, бруцелез, герпетическая болезнь, лепра и т. д.), а также вследствие нарушения обмена веществ, при гипо-, авитаминозах и лекарственной аллергии. Развитию кератитов способствуют хронические заболевания век, конъюнктивы и слезных путей, а также химические, физические и механические травмы, ношение твердых и мягких контактных линз. Воспалительный процесс в роговице сопровождается светобоязнью, слезотечением, блефароспазмом, нередко болью. Осложнения кератита возникают вследствие перехода воспалительного процесса с роговицы на другие оболочки глаза – радужку, цилиарное тело.
Увеит
Это воспаление сосудистой оболочки глаза. К СКГ относится воспаление переднего отдела сосудистой оболочки – ирит и иридоциклит. Они могут быть инфекционными и инфекционно-аллергическими, аллергическими неинфекционными, при системных и синдромных заболеваниях, посттравматическими, при патологических состояниях организма и нарушениях обмена. В развитии иридоциклитов значительную роль играет нарушение в организме иммунных механизмов защиты. Основные общие симптомы: боль в глазу, слезотечение, светобоязнь, понижение остроты зрения.
Острый приступ глаукомы
Это внезапное и резкое повышение внутриглазного давления. Часто острый приступ может возникнуть на фоне хронически протекающей глаукомы в связи со стрессом, переохлаждением, повышенными физическими нагрузками, длительной работой с наклоном головы. Иногда приступ возникает без какой-либо видимой причины. Основным симптомом является резкая боль в глазу, которая отдается головной болью (чаще всего в области лба и виска на стороне пораженного глаза) и может сопровождаться тошнотой, рвотой, неприятными ощущениями в области сердца и брадикардией, общей слабостью. Указанные признаки затрудняют установление диагноза, поэтому иногда больному не оказывают срочную, необходимую при остром приступе глаукомы медицинскую помощь. Начинают лечение совсем других заболеваний, что может только ухудшить состояние.
Дакриоцистит
Воспалительный процесс в слезном мешке, развивающийся на фоне облитерации или стеноза носослезного канала. Дакриоцистит проявляется постоянным слезотечением, слизисто-гнойным отделяемым из глаз, гиперемией, отеком слезного мясца, конъюнктивы и полулунной складки, припухлостью слезного мешка, локальной болезненностью, сужением глазной щели. У взрослых приводящий к дакриоциститу стеноз или облитерация носослезного канала может возникать в результате отека окружающих тканей при ОРВИ, хроническом рините, синусите, полипах полости носа, аденоидах, переломах костей носа и орбиты, повреждениях слезных точек и канальцев в результате ранения век и других причин. Застой слезной жидкости приводит к потере ее антибактериальной активности, что сопровождается размножением в слезном мешке патогенных микроорганизмов (чаще – стафилококков, пневмококков, стрептококков, вирусов, реже – туберкулезной палочки, хламидий и другой специфической флоры). Стенки слезного мешка постепенно растягиваются, в них развивается острый или вялотекущий воспалительный процесс – дакриоцистит. Секрет слезного мешка теряет свою абактериальность, прозрачность и превращается в слизисто-гнойный. Предрасполагающими факторами развития дакриоцистита являются сахарный диабет, снижение иммунитета, профессиональные вредности, резкие перепады температур.
Синдром сухого глаза
Хроническое заболевание, проявляющееся уменьшением продукции слезной жидкости. Жалобы чаще всего на зуд, жжение, ощущение инородного тела за веком, светобоязнь, слезотечение. Причин возникновения данного заболевания очень много, например: сухой воздух в помещении, возрастные изменения (продукция слезной жидкости начинает уменьшаться, а состав меняется, из-за чего она хуже увлажняет поверхность глаза), прием некоторых лекарств (антигистаминные средства, антидепрессанты, некоторые препараты для снижения давления и нарушений сердечного ритма, длительный прием оральных контрацептивов), ношение контактных линз, изменение режима питания с недостаточным поступлением в организм жиров (нарушает состав слезной жидкости), гормональные изменения в организме (женщины в периоде менопаузы). Стоит обратить внимание, что в связи со стремительным развитием компьютерных технологий очень часто синдром сухого глаза наблюдается у детей, поскольку они много времени проводят за гаджетами, и у людей, работа которых непосредственно связана с компьютером.
На сегодняшний день в рамках реформы системы здравоохранения первым врачом, к которому обращается пациент, является семейный врач. Именно он назначает лечение при заболеваниях, относящихся к СКГ. Что должно настораживать врача при лечении таких пациентов? Это такие моменты:
В связи с этим при возникновении СКГ необходима консультация специалиста. В зависимости от сопутствующей симптоматики лечащими врачами могут быть офтальмолог, терапевт, инфекционист, аллерголог, ревматолог и др. Для успешной терапии необходим своевременный осмотр офтальмолога, специализирующегося на воспалительных заболеваниях глаза. В нашем Институте на базе 3-го отделения (отделение воспалительных заболеваний глаза и микрохирургического лечения их последствий) функционирует единственный в Украине увеальный центр, который специализируется на лечении пациентов с инфекционными и аутоиммунными поражениями глаз. Главная задача врача – выявить причину заболевания. В данном случае причинами могут быть хронические очаги инфекции в придаточных пазухах носа либо проблемы с зубами, лечение в таких случаях проводится параллельно с оториноларингологом либо стоматологом.
В последние несколько лет участились случаи выявления туберкулезной этиологии заболевания. Возбудитель туберкулеза передается воздушно-капельным, алиментарным и контактным путем. Иммунитет при туберкулезе относительный и нестерильный, поддерживается в организме жизнеспособными маловирулентными бактериями, которые в определенных условиях могут стать источником заболевания. Туберкулезные поражения глаза отличаются большим полиморфизмом, зависящим от различной вирулентности возбудителя, состояния резистентности к нему больного, а также той или иной степени выраженности аллергического компонента. В зависимости от клинической картины и течения заболевания выделяют 2 самостоятельные группы. Первая – это метастатический (гематогенно-диссеминированный) туберкулез глаз, при котором в сосудистом тракте глаза образуется туберкулезная гранулема. Вторая группа – туберкулезно-аллергические поражения глаз, параспецифические реакции оболочек глазного яблока, возникающие вследствие наличия в организме туберкулезной инфекции, приводящей к резкому повышению специфической чувствительности тканей глаза и развитию в них неспецифического аллергического воспалительного процесса. При метастатическом туберкулезе глаз основной путь распространения возбудителей туберкулеза – гематогенный. Циркулирующие в кровеносном русле микобактерии могут быть занесены в ткани глаза в любом периоде развития туберкулезной инфекции, чаще во вторичном. Микобактерии туберкулеза первоначально оседают, как правило, в слое сосудов среднего калибра хориоидеи (сосудистая оболочка глаза), где могут вызвать не заболевания, а абортивное латентно протекающее воспаление. Из этого слоя сосудов воспаление может распространяться на хориокапиллярный слой хориоидеи, сетчатку, другие ткани и среды глаза. Форма метастатического туберкулеза глаза зависит от локализации туберкулезного процесса в глазном яблоке, степени его выраженности и проявлений сопутствующего перифокального воспаления, обусловленных состоянием общего и специфического иммунитета, а также уровнем сенсибилизации тканей глаза. При туберкулезно-аллергических поражениях глаз заболевание развивается у больных, организм и ткани глаза которых сенсибилизированы к туберкулезному антигену. Последний попадает в сенсибилизированные ткани глаза гематогенным путем, как правило, из отдаленных, не потерявших активность очагов туберкулезной инфекции, имеющихся в организме (чаще всего из лимфатических узлов). Различают следующие метастатические туберкулезные заболевания глаз: туберкулез конъюнктивы, роговицы, склеры, передние увеиты. К туберкулезно-аллергическим заболеваниям глаз относят фликтенулезные конъюнктивиты, кератиты, кератоконъюнктивиты, эписклериты, иридоциклиты. Поскольку достоверный диагноз туберкулезного увеита в обычной поликлинической практике устанавливается относительно редко, больные перед поступлением в специализированные лечебные учреждения получают широкий спектр препаратов (антибиотики, сульфаниламиды, противовоспалительные средства). Начав применять не тот препарат, вы можете потерять драгоценное время и запустить заболевание, что, в свою очередь, может привести к нежелательным последствиям для зрения вплоть до его потери. Лечение туберкулеза – процесс длительный и зависит от многих факторов, например: вирулентности возбудителя, чувствительности его к антибиотикам, состояния иммунитета, сроков и методов терапии. Следует отметить, что короткие курсы антибактериальной терапии устраняют только острые проявления заболевания и не приводят к стойкой ремиссии. Лечение проводится одновременно фтизиатром.
Увеиты очень часто наблюдаются при ревматических болезнях, при этом воспаление глаза является первым симптомом общего заболевания, которое может впоследствии привести к инвалидности при несвоевременно установленном диагнозе и неадекватном лечении. К числу ревматических относят множество заболеваний, в основе которых лежит системное или местное поражение соединительной ткани, а наиболее частым клиническим проявлением является суставной синдром. Увеиты часто возникают при ревматизме, синдроме Бехчета, ревматоидном артрите, синдроме Фелти, ювенильном ревматоидном артрите и болезни Стилла, болезни Бехтерева, болезни Рейтера. Ревматический ирит и иридоциклит варьирует по интенсивности и поражает сначала один глаз; второй вовлекается в процесс в среднем через год. Обычно это не связано с активностью артрита или его рецидивами. При наступлении ремиссии увеита трудно гарантировать отсутствие рецидивов заболевания в дальнейшем. Лечение проводится совместно с ревматологом.
А теперь перейдем к самому интересному: как же лечить заболевания, которые относят к СКГ? Как показывает практика, когда пациент замечает покраснение глаз, в первую очередь он идет не к врачу. Есть два варианта: либо он занимается самолечением (ведь на сегодняшний день есть широкий доступ к интернету, где можно найти много информации), либо идет в аптеку (спрашивает совета у провизора). Провизоры всегда выбирают препарат, который окажет максимально быстрый эффект. Но не стоит забывать, что осложнения после такого лечения могут быть очень тяжелыми. Часто рекомендуют использовать сосудосуживающие средства, которые лишь на некоторое время замаскируют заболевание, последствия при этом будут катастрофическими. Очень популярными являются кортикостероиды, которые в чистом виде назначать противопоказано из-за риска ухудшения состояния, их обязательно нужно комбинировать с антибиотиком. Перед началом применения антибиотикотерапии необходимо сделать посев из конъюнктивы для выявления патогенной флоры и ее чувствительности к антибактериальным препаратам. При тяжелом течении используют системную антибактериальную терапию. В таком случае лучше назначить нестероидные противовоспалительные средства с целью купировать признаки воспаления, уменьшить проявления отека и болевого синдрома. В некоторых случаях показано применение мидриатиков (препаратов, расширяющих зрачок), они используются у пациентов с иридоциклитом для профилактики развития осложнений. Антигистаминные средства назначают при аллергической природе заболевания в форме капель. В случае системных проявлений аллергии показан пероральный прием или внутримышечное введение. Растворы антисептиков используют для промывания конъюнктивальной полости. Ведущую роль в лечении занимает этиотропная терапия, проводимая для устранения клинических проявлений основного заболевания. Хирургические вмешательства эффективны при травматических повреждениях глазного яблока и дакриоцистите (дакриоцисториностомия). В раннем детском возрасте рекомендовано зондирование носослезного канала.
Из вышеизложенного можно сделать вывод, что лечение заболеваний, которые относятся к СКГ, должно быть комплексным. Самое главное – выявить причину, чтобы терапия было адекватной и в полном объеме. Начав неправильное лечение, вы можете потерять драгоценное время и запустить заболевание, что, в свою очередь, может привести к нежелательным последствиям для зрения, вплоть до его потери. Для успешного лечения пациента необходимы комплексное обследование, консультация офтальмолога и других специалистов в зависимости от симптоматики.
Медична газета «Здоров’я України 21 сторіччя» № 23 (444), грудень 2018 р.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Зазвичай лікарі у своїй практиці приймають пацієнтів із декількома захворюваннями. Поєднання різних патологій та феномен їхнього взаємообтяження потребують застосування принципово інших підходів до терапії. Зокрема, за супутніх хвороб печінки та нирок багато препаратів є протипоказаними для використання або потребують іншого дозування й курсу прийому. 28-29 жовтня на науково-практичній конференції «Коморбідність у клініці внутрішньої медицини» провідні фахівці України широко охопили увагою системні зміни всього організму за ураження одного органа, а також на основі власного досвіду навели альтернативні шляхи успішного ведення пацієнтів із супутніми станами.
24 листопада відбулася фахова школа «Ведення пацієнтів із респіраторними захворюваннями під час пандемії COVID-19». Чимало уваги було приділено проблемам уражень легень при коронавірусній хворобі, диференціальній діагностиці та терапевтичній тактиці. Провідний науковий співробітник ДУ «Національний інститут фтизіатрії і пульмонології ім. Ф. Г. Яновського НАМН України» (м. Київ), доктор медичних наук Ярослав Олександрович Дзюблик представив доповідь, присвячену особливостям диференційної діагностики первинної вірусної та бактеріальної пневмонії.