Калькуляэктомия что это такое
Рак прямой кишки
Рак прямой кишки – что это такое?
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
Характер роста опухоли может быть:
По гистологической картине новообразование бывает:
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
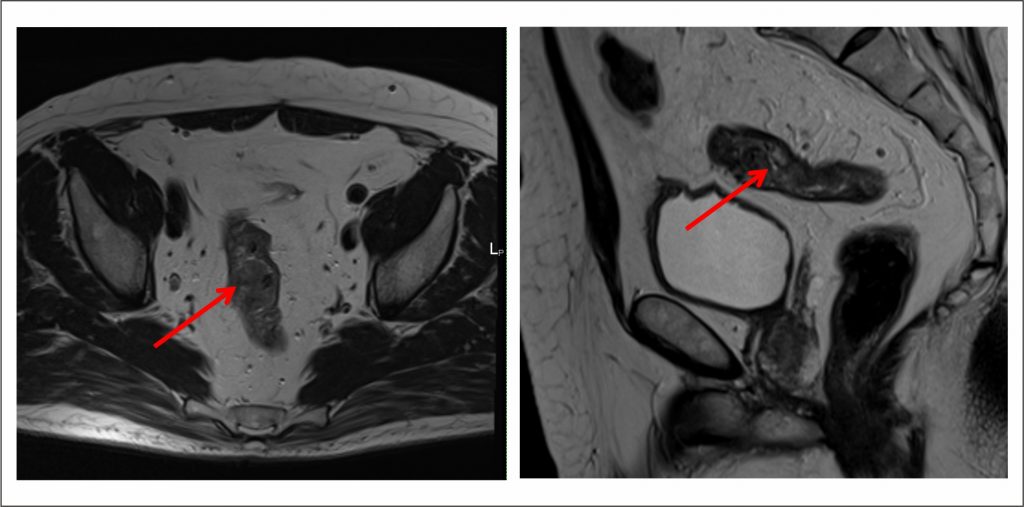
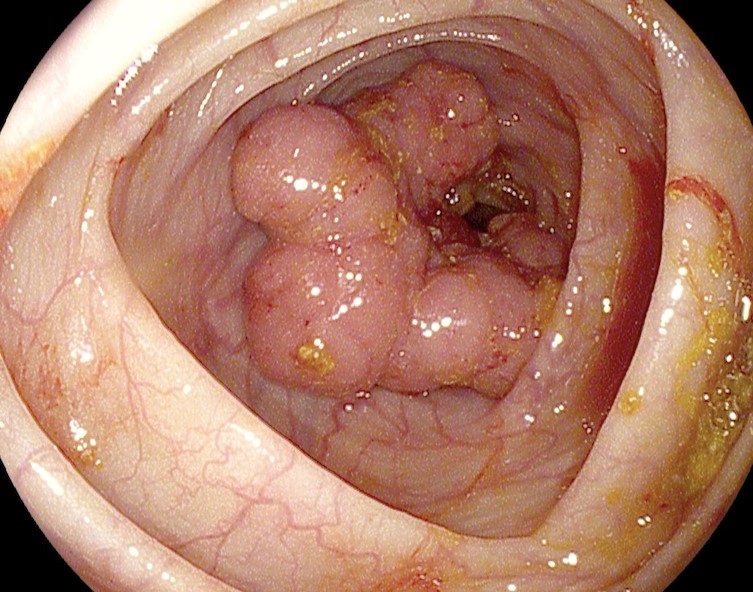
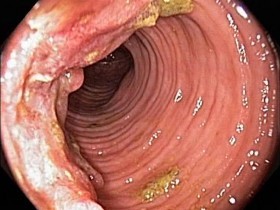
Как выглядит рак прямой кишки – фото
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Рис.1. Схема расположения операционной бригады, точки введения троакаров.
Рис.2. Пересечение подвздошной и поперечно-ободочной кишки аппаратом ENDO-GIA-30.
Рис.3. Интракорпоральная техника формирования анастомоза. Этапы операции.
Рис. 4. Формирование анастомоза конец в конец.
Рис. 5. Погружение анастомоза в брюшную полость.
Техника лапароскопической правосторонней гемиколэктомии при раке ободочной кишки.
Впервые в мире лапароскопическую правостороннюю гемиколэктомию выполнил Jacobs в 1990 году. Техника лапароскопических резекций ободочной кишки включает стандартные этапы: интракорпоральную мобилизацию и деваскуляризацию с последующей резекцией и формированием анастомоза.
Большинство исследователей предпочитают экстракорпоральный способ наложения межкишечного соустья, что объясняется простотой техники, удобством и быстротой исполнения. При этом мобилизованный участок кишки выводится через минилапаротомный разрез длиной 5-6 см на брюшную стенку и накладывается анастомоз обычным способом.
Посмотреть видео операций в исполнении профессора Вы можете на сайте «Видео операций лучших хирургов мира».
Обезболивание
Операции проводятся под эндотрахеальным наркозом.
Положение пациента на операционном столе
Пациент укладывается на спину с приподнятыми и разведенными ногами. Операционный стол наклоняется влево. При мобилизации илеоцекального угла стол дополнительно вращается в положение Тренделенбурга (с опущенным головным концом стола 12 градусов), а при работе на поперечно-ободочной кишке – в положение Фовлера.
Расположение операционной бригады
Хирург и ассистент с видеокамерой располагаются слева от больного. Ассистент встает справа или слева от больного (ближе к головному краю операционного стола (рис.1). Для удобства можно использовать 2 монитора.
Введение троакаров
Для выполнения лапароскопической правосторонней гемиколэктомии обычно используется 4-5 троакаров (рис. 7.1):
Техника операции
Интракорпоральная техника
При доброкачественных заболеваниях операция начинается с мобилизации слепой и восходящей кишки по правому латеральному каналу, оттягивая правый фланг ободочной кишки медиально и вверх.
Продолжая дальнейшее выделение дистальной части восходящей и печеночного изгиба ободочной кишки, тупым и острым путем выделяется и пересекается печеночно-ободочная связка. Затем отодвигается двенадцатиперстная кишка и правый мочеточник. Одновременно с сальником выделяется поперечно-ободочная кишка на нужном участке.
Постепенно обнажается забрюшинное пространство. На данном этапе следует быть очень внимательным, чтобы не повредить расположенные рядом органы (правый мочеточник, почка и др.).
Мобилизуется брыжейка правого фланга ободочной кишки. Пересекаются одним из описанных способов подвздошно-ободочная, правая и нисходящая ветвь средней ободочной артерии.
Определяются уровни пересечения подвздошной и поперечно-ободочной кишок, которые выделяются в пределах жизнеспособных участков. Уровень анастомозирования определяется по нескольким признакам, важнейшим из которых является визуально прослеживаемая пульсация краевых сосудов. В этом месте кишка пересекается аппаратом ENDO-GIA-30-60 (рис.2).

Рис. 6. Формирование анастомоза конец в бок.
Рис.7. Формирование илео-трансверзоанастомоза аппаратом GIA-55.
Рис.8. Прошивание аппаратом ТА-60 с последующей резекцией препарата.
Рис. 9. Формирование анастомоза конец в бок циркулярным степлером.
Рис.10. Ушивание культи поперечно-ободочной кишки аппаратом ТА-60.
В правом подреберье рассекается брюшная стенка, извлекается резецированный препарат, предварительно помещенный в специальный пластиковый контейнер. Внимательно осматриваются все лигированные и коагулированные сосуды. После этого рана и троакарные проколы послойно ушиваются.
Экстракорпоральная техника
После мобилизации правого фланга ободочной кишки рассекается брюшная стенка в правом подреберье или по срединной линии. В рану выводятся мобилизованные отделы ободочной и дистальная часть подвздошной кишок вместе с опухолью. Выполняется резекция с ручным или аппаратным формированием анастомоза.
Варианты экстракорпорального формирования анастомоза
Ручной шов (конец в конец)
Формируется 2-рядный или однорядный анастомоз. Внутренний ряд (при 2-рядном шве) формируется непрерывным швом рассасывающейся нитью на атравматичной игле, наружный – узловым серо-серозным швом. Несоответствие диаметра просветов подвздошной и поперечно-ободочной кишок ликвидируется надсечением в косом направлении противобрыжеечной стенки подвздошной кишки. Наложение данного вида ручного анастомоза требует меньше всего времени (рис.4). Сформированный анастомоз погружается в брюшную полость (рис. 5).
Ручной шов (конец в бок)
Культя поперечно-ободочной кишки погружается 2-рядным швом. Выполняется колотомия вдоль тении длиной примерно 2 см, и вшивается терминальный отдел подвздошной кишки (рис.6).
Ручной шов (бок в бок)
Культя подвздошной и поперечно-ободочной кишок ушивается ручным обвивным швом и дополнительно погружается 2-мя полукисетными швами (возможно прошивание культи линейным степлером). Анастомоз накладывается на расстоянии 4-8см от края культи. Рассечение поперечно-ободочной кишки для формирования анастомоза целесообразнее осуществлять по taenia libera, так как кишечная стенка в данном месте отличается наибольшей прочностью. Предпочтение обычно отдается 2-рядному анастомозу. Первый (внутренний) ряд формируется непрерывным швом рассасывающейся атравматичной нитью, второй (наружный) ряд – узловым серо-серозным швом. После этого культя подвздошной и поперечно-ободочной кишок фиксируется к противолежащей кишке несколькими серо-серозными швами для предотвращения инвагинации в область анастомоза с развитием непроходимости. На заключительном этапе операции тщательно ушивается «окно» брыжейки.
АППАРАТНЫЙ ШОВ (бок в бок, с использованием линейных свивающих аппаратов).
Наибольшее распространение получила двухаппаратная методика. Терминальные отделы подвздошной и поперечно-ободочной кишок сопоставляют бок в бок антиперистальтически. В их просвет вводятся бранши аппарата GIA-60, выполняется прошивание с одновременным пересечением стенок (рис.7). В поперечном направлении на намеченном уровне резекции накладывается аппарат ТА-60(90), выполняется одновременное прошивание подвздошной и поперечно-ободочной кишок (рис.8). Удаляемая часть кишечника срезается по бранше аппарата.
Аппаратный шов (конец в бок; с использованием линейного и циркулярного степлеров).
В просвет поперечно-ободочной кишки вводится основная часть циркулярного степлера СЕЕА-21(25), острой частью перфорируется боковая стенка поперечно-ободочной кишки в области taenia libera на расстоянии 8-10 см от края. На терминальный отдел подвздошной кишки накладывается кисетный шов и затягивается после введения в просвет головки аппарата СЕЕА-21. Адаптируется головка с основной частью циркулярного степлера, выполняется прошивание (рис. 9).
После этого терминальная часть поперечно-ободочной кишки ушивается аппаратом ТА-60 (рис.7.10).
Особенности правосторонней гемиколэктомии при раке
Принципы онкологического радикализма требуют максимального удаления брыжейки ободочной кишки, сальника, забрюшинной клетчатки единым блоком с опухолью. Должны быть ликвидированы параколические, промежуточные, базальные и главные лимфатические узлы. Удаление единого блока включает в себя понятие мезоколонэктомию – удаление кишки с клетчаткой и лимфоузлами в едином фасциальном футляре. Все манипуляции инструментов с опухолью должны быть минимизированы. Следует проводить также профилактику троакарных метастазов: промывание ран растворами антисептиков и цитостатиков; выполнение минилапаротомии, адекватной размерам опухоли; извлечение препарата в специальном пластиковом пакете и др.
Операция начинается не с мобилизации правого фланга ободочной кишки по правому латеральному каналу, а с высокого лигирования магистральных сосудов. Сначала выделяются и клипируются подвздошно-ободочная артерия и вена, затем – правые ободочные сосуды. Затем единым блоком снизу вверх непосредственно за куполом слепой кишки рассекается париетальная брюшина. Объем лимфодиссекции соответствует локализации опухоли: при раке восходящей, правого изгиба и начального отдела поперечной ободочной кишки выполняется парааортальная лимфодиссекция, а при поражении слепой кишки нами дополнительно удаляется подвздошная клетчатка справа. Рассекается брюшина по правому латеральному каналу, и по преренальному листку fascia retroperitonealis выделяется брыжейка ободочной кишки, полностью удаляя предфасциальную клетчатку. Если диссекция тканей выполняется в нужном слое, то данный этап проходит практически бескровно. Пересекается печеночно-ободочная и желудочно-ободочная связки, удаляется большой сальник. При интраперитонеальной резекции препарат извлекается в специальном пластиковом контейнере. Если используется экстракорпоральный способ анастомозирования, то необходимо надежно изолировать рану от контакта с опухолью (для этого мы обычно используем стерильный пластиковый пакет). При местнораспространенной опухоли после окончания операции брюшная полость промывается раствором антисептика или цитостатика (5-FU; митоцин и др.).
На собственном же опыте мы убедились, что адекватную лимфодиссекцию легче выполнить при мобилизации правых отделов толстой кишки по латеральному каналу снизу вверх, с выделением, скелетизацией правого мочеточника, аорты и нижней полой вены.
При таком способе мобилизации правого фланга толстой кишки полностью сохраняются принципы футлярности и зональности (мезоколонэктомия). Лигирование магистральных сосудов проводится максимально высоко. Пересечение приводящей и отводящей кишок также целесообразно проводить экстракорпорально с использованием сшивающих аппаратов. Учитывая тот факт, что для извлечения удаляемого препарата необходимо производить адекватный размерам опухоли разрез, выполнение заключительных этапов технически проще и удобнее производить внеабдоминальным доступом.


Список опубликованных работ по теме лапароскопической правосторонней гемилэктомии
Эктомия
Эктомия (греч. ἐκτομή — вырезание, усечение) — резекция (лат. resectio — усечение), эксцизия (лат. excisio — вырезание, иссечение) или экстирпация (лат. extirpatio — вырывание с корнем), то есть, как правило, полное удаление органа или чётко определенной анатомической части тела.
Содержание
Медицинские показания
Обычно эктомия производится, если орган поражен опухолью (особенно если опухоль — злокачественная). Также эктомия производится при острых или хронических воспалениях (например, тонзиллит миндалин) или при наличии показаний к бесплодию (вазектомия или кастрация).
Название операции эктомии конкретных органов и частей тела
Примечания
См. также
Ссылки
Полезное
Смотреть что такое «Эктомия» в других словарях:
эктомия — сущ., кол во синонимов: 25 • аппендэктомия (2) • вырезание (15) • гастроэктомия (3) … Словарь синонимов
эктомия — (ectomia; греч. ektome вырезание, иссечение, удаление) хирургическая операция: удаление тканей или органа; термин употребляется чаще как терминоэлемент, сочетающийся с наименованием соответствующей ткани или органа, напр. тонзиллэктомия удаление… … Большой медицинский словарь
ЭКТОМИЯ — Составная часть слова, означающая удаление, в особенности хирургическое удаление … Толковый словарь по психологии
-ЭКТОМИЯ — ( ectomy) суффикс, обозначающий хирургическое удаление какого либо органа или его части. Например: аппендэктомия (appеndicectomy) хирургическое удаление аппендикса; простатэктомия (prostatcctomy) хирургическое удаление предстательной железы … Толковый словарь по медицине
ЭКТОМИЯ — [от греч. ektome вырезание, иссечение, удаление] хирургическая операция: удаление тканей или органа … Психомоторика: cловарь-справочник
-Эктомия (-Ectomy) — суффикс, обозначающий хирургическое удаление какого либо органа или его части. Например: аппсндэктомия (appcndicectomy) хирургическое удаление аппендикса; простатэктомия (prostatcctomy) хирургическое удаление предстательной железы. Источник:… … Медицинские термины
спланхнэктомия — (splanchnectomia) 1) (анат. nervus splanchnicus чревный нерв + эктомия) хирургическая операция: иссечение чревных нервов; 2) (спланхн + эктомия) производимая в эксперименте на лабораторном животном хирургическая операция удаления какого либо… … Большой медицинский словарь
Приложение. Некоторые проблемы упорядочения современной медицинской терминологии — Изложенная выше многовековая история возникновения и развития медицинской терминологии, имеющей множество разноязычных источников, а также приведенные примеры сложных отношений между этимологией, структурой и семантикой терминов, вероятно,… … Медицинская энциклопедия
Спланхнэктоми́я — (splanchnectomia) 1) (анат. nervus splanchnicus чревный нерв + Эктомия) хирургическая операция: иссечение чревных нервов; 2) (Спланхн + Эктомия) производимая в эксперименте на лабораторном животном хирургическая операция удаления какого либо… … Медицинская энциклопедия
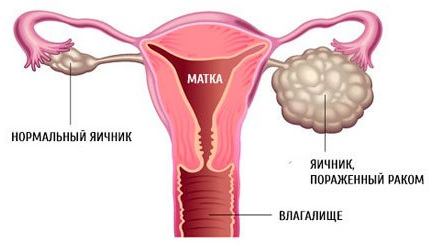
Операция по удалению рака яичников
Основным методом лечения при раке яичника является операция, цель которой — максимальное удаление злокачественной опухоли. Хирургическое вмешательство может быть самостоятельным методом лечения (например, при опухоли I A стадии), или выступать в качестве этапа комплексных мероприятий.
Оперативное лечение показано на всех стадиях болезни, от операции при раке яичника, выполненной в полном объеме, напрямую зависит прогноз заболевания. На первом этапе проводится, если возможно, полная или оптимальная циторедуктивная операция, в ходе которой удаляются видимые злокачественные образования, в том числе расположенные на внутренних органах. Целью циторедукции («цито» — клетка, «редукция» — сокращение) является уменьшение количества клеток опухоли. Различают циторедукцию:
Чем меньше объема раковых клеток остается перед началом второго этапа лечения — химиотерапии, тем лучше результат. При невозможности проведения оптимальной циторедукции на первом этапе лечения назначается химиотерапия.
Авторская методика лечения
Важным этапом при диагностике и удалении рака яичников является лапароскопия — малоинвазивная операция, во время которой оценивается характер процесса и степень его распространения на другие структуры малого таза. Возможны ситуации, когда на месте предполагаемой до лапароскопии локализованной опухоли обнаруживается более обширный процесс. Поэтому в ходе ревизии органов таза и брюшной полости важно оценить состояние поверхности диафрагмы и брюшины, прорастание капсулы, вовлечение в процесс второго яичника и придатков, наличие спаек между тканями и опухолью.
Также в ходе лапароскопии можно взять смывы из брюшной полости и жидкость при наличии асцита для морфологического исследования. Нередко атипичные клетки обнаруживаются в выпоте или в асцитической жидкости, при этом видимых образований в зоне малого таза может не оказаться.
В ходе лапароскопии берется биопсия из видимых очагов патологии, затем изъятые частицы ткани отправляются на гистологическое исследование. Этот метод является наиболее эффективным для точного определения стадии болезни и морфологии злокачественных клеток, на основе его результатов подбирается тактика дальнейшего лечения.
При лапароскопии также можно удалить первичную опухоль, при необходимости провести операцию в полном объеме, с выполнением пангистерэктомии, экстирпацией большого сальника — оментэктомия, и удалением парааортальной клетчатки. Удаление матки с двусторонней сальпингэктомией и овариэктомией оправдано, поскольку даже при локализации злокачественной опухоли с одной стороны у 20% пациенток остаются скрытые метастазы, из которых в дальнейшем снова развивается опухоль. Необходимость удаления сальника и лимфоузлов объясняется тем, что в эти структуры легко метастазируют злокачественные клетки; не удаленные, они станут причиной появления новых очагов.
У женщин, вступивших в период менопаузы, радикальная операция при раке яичников выполняется в один этап, поскольку эти пациентки, как правило, имеют различные сопутствующие заболевания. Проведение одной операции вместо двух сопровождается меньшей нагрузкой на организм.
Подход к лечению рака яичника у пациенток репродуктивного возраста
Если перед хирургическим вмешательством выявлена опухоль неясного происхождения, то проводится лапароскопия, в ходе которой выполняется ревизия внутренних органов, берутся смывы с поверхности брюшины, после чего опухоль с пораженной стороны удаляется вместе с придатками. Затем проводится биопсия второго яичника и рядом расположенной брюшины, дугласового пространства, большого сальника и расположенных вокруг аорты лимфоузлов, поскольку эти зоны подвержены метастазированию. Таким образом оценивается зона распространения раковых клеток.
Если при гистологическом анализе наличие злокачественного образования яичника не будет подтверждено, что встречается у 90-95% пациенток, то хирургическое лечение на этом заканчивается. Но женщина должна находиться под наблюдением гинеколога. Такой подход позволяет сохранить репродуктивную функцию женщины. Поскольку лапароскопия была проведена через несколько небольших разрезов на передней брюшной стенке, то следы на коже со временем станут незаметными. Через три дня пациентка выписывается из клиники, а спустя 10-14 дней считается трудоспособной.
В случае, если наличие злокачественного процесса будет подтверждено гистологически, дальнейшая тактика лечения обговаривается на консилиуме врачей, куда входят хирург-гинеколог, онколог, химиотерапевт, морфолог. При отсутствии показаний к химиотерапии через 4-5 дней после лапароскопии проводится повторная операция, но в полном объеме: пангистерэктомия с экстирпацией большого сальника, при необходимости также показана лимфаденэктомия. При повторном вмешательстве я также использую лапароскопический доступ.
При желании женщины сохранить функцию репродукции может быть проведена односторонняя аднексэктомия с резекцией другого яичника. В этом случае также рекомендовано удаление большого сальника и лимфаденэктомия. Однако при выборе этой методики перечень показаний довольно ограничен:
Онкологический диагноз подтверждается лишь у 5-10% пациенток, поэтому на первом этапе я всегда стремлюсь провести у молодых женщин при подозрении на рак яичников органосохраняющую операцию.
Как проводится операция — основные этапы
На ранних этапах опухоли яичников операция проводится с обязательным стадированием в объеме.
При заболевании III-IV стадии операции по удалению рака яичников предшествует 2-3 курса неоадъювантной химиотерапии, хирургическое вмешательство проводится после ответа на лечение. После оперативного лечения назначается адъювантная химиотерапия.
Преимущества лапароскопии
Операцию по удалению опухоли яичников, независимо от стадии болезни, я всегда провожу лапароскопическим методом. Использование современного видеоэндоскопа позволяет выполнять все манипуляции под визуальным контролем с максимальной точностью. Полученное изображение зоны вмешательства передается в режиме реального времени на монитор под большим увеличением, что повышает эффективность и безопасность операции.
При удалении клетчатки, окружающей органы таза, в которой множество лимфатических и кровеносных сосудов, я использую аппарат Thunderbeat (Япония), одним из его достоинств является возможность использования ультразвуковой и биполярной энергии. За счет этого удается добиться в ходе операции абсолютно сухого поля, что также повышает безопасность и результативность вмешательства. Благодаря использованию современных технологий можно провести адекватный гемостаз даже в отечной ткани.
Отсечение сальника выполняется в бессосудистой зоне холодным способом с помощью специальных ножниц. Использование аппарата дозированного лигирующего воздействия на ткани — LigaSure (Швейцария) — при пангистерэктомии дает возможность надежно и быстро проводить диссекцию связочного аппарата, заваривать сосуды, что сокращает длительность операции, исключает кровотечение и риск постоперационных осложнений. Извлечение удаленного материала проводится с использованием специального контейнера; предварительное погружение препарата позволяет избежать контакта частиц опухоли с краями разреза. Помимо безопасного оперирования, лапароскопия при удалении опухоли яичника также обеспечивает:
Благодаря щадящей технике лапароскопии начало адъювантного лечения становится возможным спустя 10-14 дней после операции по удалению опухоли яичников. По сравнению с открытым оперативным вмешательством, когда для восстановления требуется не менее двух месяцев, лапароскопический доступ предпочтительней. Прежде всего, раннее начало химиотерапии влияет на прогноз, после операции при раке яичника методом лапароскопии он благоприятнее, поскольку в случае неполного уничтожения микрометастаз в ходе хирургического вмешательства химиотерапия в ближайшие сроки уничтожает оставшиеся клетки опухоли. Таким образом можно предотвратить развитие рецидива.
Прогноз
Выживаемость после операции при раке яичников зависит от стадии заболевания, среди пациенток, приступивших к лечению на 1 стадии, пятилетний порог преодолевают 60-90% женщин. На II стадии выживаемость составляет 40-50%, на III — лечение оказывается успешным лишь для 11% пациенток. И только 5% женщин, обратившихся за врачебной помощью на IV стадии, имеют шансы прожить пять лет после оперативного вмешательства.
Также прогноз выживаемости при раке яичника зависит от морфологической структуры опухоли, ее дифференцировки. Например, более благоприятными по прогнозу являются высокодифференцированные опухоли, серозный или муцинозный рак. Однако основная роль в излечении отведена используемым при лечении методикам. Операция в полном объеме, современные технологии при лечении и главное — опыт врача, способного безошибочно определить стадию болезни и назначить адекватную терапию — те составляющие, без которых выздоровление невозможно.
На моем счету более 800 лапароскопических операций, проведенных по поводу онкогинекологической патологии. Одним из основных принципов в лечении для меня является индивидуальный подход к каждой пациентке. При планировании тактики лечения я учитываю и особенности течения болезни, и сопутствующие заболевания, и пожелания, касающиеся сохранения репродуктивной функции. Опыт, накопленный за более чем 20-летнюю работу, позволяет мне проводить операции максимально бережно и эффективно. Результаты лечения обобщены в научных работах и монографиях, которые публикуются в различных рецензируемых отечественных и зарубежных изданиях.