Кальцинаты в головном мозге у ребенка что это
Кальцинаты в головном мозге у ребенка что это
Иногда на рентгенограммах можно обнаружить обызвествления и инородные тела. Обызвествления в черепе детей могут быть физиологическими и патологическими. Физиологические располагаются на уровне сосудистых сплетений боковых желудочков, в шишковидной железе, серповидном отростке. У детей раннего возраста они встречаются редко и появляются постепенно с возрастом.
К патологическим обызвествлениям относятся опухолевые и неопухолевые. Из опухолей часто обызвествляются краниофарингиомы (70—85%), тератомы, хордомы, дермоиды; из глиальных опухолей — олигодендроглиомы, пинеаломы. При краниофарингиомах известковые массы находятся выше турецкого седла и несколько кзади. Локализация очень типична и не вызывает диагностических затруднений.
К неопухолевым относятся посттравматические, постинфекционные, паразитарные и дизонтогенетические обызвествления.
Дизонтогенетические обызвествления наблюдаются при внутричерепных ангиомах, энцефалотригеминальном ангиоматозе, туберозном склерозе. Ангиоматозные сосуды выглядят как нежные червеобразные обызвествления. При энцефалотригеминальном ангиоматозе обнаруживаются двуконтурные линейные тени обызвествлений, располагающиеся по ходу мозговых извилин, преимущественно в заднетеменных и затылочных областях мозга. Множественные, округлые и тяжистые обызвествления в поверхностных отделах мозга наблюдаются при туберозном склерозе.
К посттравматическим обызвествлениям у новорожденных и грудных детей относятся кефалогематомы. По верхнему контуру кефалогематомы обызвествляется твердая мозговая оболочка в виде тонкой полоски-скорлупы, позже известь можно найти и в толще бывшей гематомы. Иногда кефалогематома оссифицируется и имеет вид костной опухоли.
При эпидуральных гематомах наряду с участками обызвествления наблюдаются истончения внутренней костной пластинки, а иногда — образование участков рассасывания кости. Если ребенок перенес тяжелую черепно-мозговую травму, протекавшую с субдуральным или внутримозговым кровоизлиянием, то при возникновении гематом могут образоваться обширные обызвествления, плоские в виде серпа или полулуния. Субдуральная гематома представляет собой инкапсулированное скопление крови в субдуральном пространстве. Гематома плоская и чаще всего односторонняя. При внутримозговых гематомах наблюдаются единичные множественные «коралловые» петрификаты.
Черепно-мозговая травма, перенесенная в раннем детском возрасте, при которой были отмечены переломы костей и подоболочечные гематомы, может привести к образованию участков рассасывания кости.
Подобные изменения можно наблюдать уже через 3—4 нед после травмы. Костные дефекты в результате рассасывания костей образуются, если травма произошла в возрасте до 3 лет. Это объясняется особенностями кровоснабжения костей черепа в этом возрасте.
К постинфекционным относятся обызвествления у детей раннего возраста после менингоэнцефалита, туберкулезного менингита, абсцесса мозга. Они могут быть единичные и групповые, крапчатого пли кораллового строения.
Паразитарные обызвествления у детей раннего возраста встречаются при токсоплазмозе и цитомегалии. Известковые включения в черепе при токсоплазмозе обнаруживаются у 40—50% больных, а при микроскопическом исследовании — у 85%. Петрификаты бывают множественные, полиморфные и располагаются в разных отделах мозга: теменно-затылочной, височно-лобной, мозжечке, сосудистых сплетениях. Размеры их колеблются от 2 до 10 мм в диаметре, форма — в виде узелков, палочек, черточек, гроздей. В связи с тем что при токсоплазмозе часто поражается орган зрения, кальцификаты можно обнаружить и в пораженном глазу. При цитомегалии обызвествления такие же, как при токсоплазмозе.
У новорожденных иногда можно обнаружить так называемый лакунарный череп. На краниограммах в области костей свода видны крупные овальные истончения, разделенные костными перегородками, напоминающие лакуны.
Лакунарный череп возникает в результате повышения внутричерепного давления или глубоких расстройств костеобразования во внутриутробный период. После рождения процесс не прогрессирует.
Лакунарный череп следует отличать от лакунарного остеопороза. Последний встречается у здоровых новорожденных и в клинике известен как «мягкий череп». Кости свода черепа при пальпации податливы, голова не увеличена в размерах. На краниограммах выражены ячеистые просветления на фоне нормальной картины свода черепа, рисунок костных перегородок между лакунами отсутствует. В возрасте 2—3 мес очаги лакунарного остеопороза исчезают.
Лейкоэнцефалопатия c церебральной кальцификацией и кистами
Мальчик 10 лет, весом 23 кг, рожденный от неродственного союза (роды прошли без осложнений); жалуется на головные боли пульсирующего характера на протяжении 1 года, преимущественно в лобной и затылочной областях, почти непрерывные; боли усиливались при кашле и мешали пациенту спать и учиться. Мальчик был госпитализирован после обострения головной боли, что сопровождалось неоднократной рвотой и парциальными приступами в виде клонических подергиваний мышц левой половины лица. Объективное исследование не обнаружило отклонений от нормы.
Офтальмолог: не выявлено телеангиэктазий, экссудатов, ретинопатии, атрофии зрительного нерва или каких-либо других патологических признаков. Неврологическое исследование: ребенок в сознании, ориентирован, умеренно повышен мышечный тонус, оживленные глубокие сухожильные рефлексы, нерезко выраженный двусторонний положительный симптом Гордона, а также легкая ригидность мышц шеи и положительный симптом Кернига. Определяются мозжечковые симптомы: дисметрия (нарушение координации движений из-за утраты чувства расстояния, соразмерности и точности движений – прим.авт.), интенционный тремор, атактическая походка.
В анамнезе: туберкулезный лимфаденит в возрасте 2х лет, проводилось лечение противотуберкулезными препаратами.
Общий анализ крови, СОЭ, показатели функции почек и печени, уровни кальция, фосфата в плазме крови, щелочной фосфатазы, рентгенограмма грудной клетки и УЗИ органов брюшной полости были в пределах нормы.
Серологические тесты не подтвердили эхинококкоз, токсоплазмоз, цистицеркоз, криптококкоз, цитомегаловирусную и ВИЧ-инфекцию.
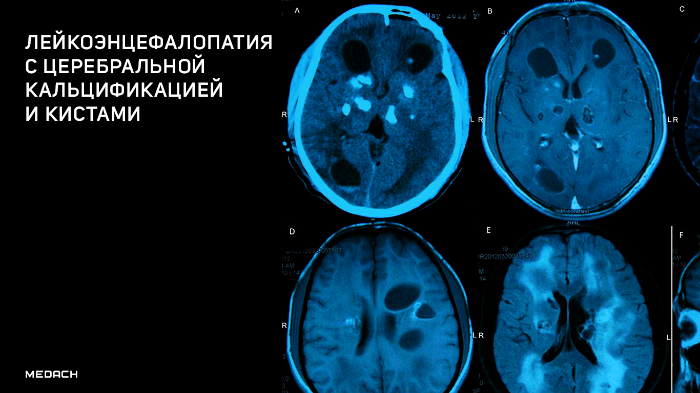
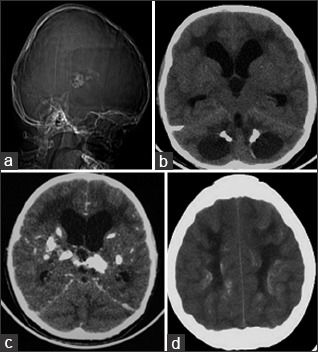
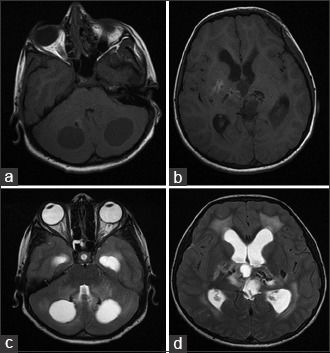
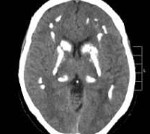
Компьютерная томография показала признаки лакунарного черепа (определялись группы круглых, овальных или пальцевидных вдавлений на внутренней поверхности свода черепа, разделенные ребристыми выростами нормальной костной ткани в самых толстых частях лобной, теменной и верхней затылочной костей – характерный признак внутриутробного повышения внутричерепного давления или нарушения костеобразования – прим.пер.), а также обширные области интракраниальных кальцинатов, которые распространялись билатерально на глубокия* ядра мозжечка, границу белого и серого вещества, таламусы, область базальных ядер и капсулы.
а: на топограмме, которая проводится для разметки сканирования, хорошо видны лакунарный череп и интракраниальные кальцинаты.
b: КТ без контрастного усиления показала двусторонние кальцинаты в зубчатом ядре мозжечка;
с: несимметричная двусторонняя обширная кальцификация в области базальных ядер и внутренней капсулы, таламусов и
d: границы серого и белого вещества
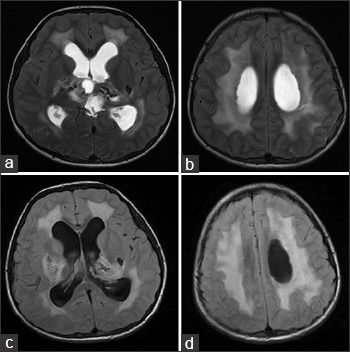
На МРТ головного мозга определялись обширные области гиперинтенсивного в Т2ВИ и FLAIR сигнала, которые затрагивали перивентрикулярные области белого вещества, оставляя интактными U-волокна и мозолистое тело с кистозными включениями и признаками обструктивной гидроцефалии. Обнаруженные ранее на КТ кальцинаты были гипоинтенсивны в Т2- и Т1ВИ и показывали «выпадение» МР-сигнала в GRE.
Клиническая и рентгенологическая картины были классическими для лейкоэнцефалопатии с кальцинатами и кистами (LCC, также называемая синдром Лабруна – прим.авт.), которая осложнилась развитием обструктивной гидроцефалии.
Нейрохирургическая команда рекомендовала установку вентрикуло-перитонеального шунта, но родственники пациента отказались от инвазивных процедур. Пациенту было назначено лечение вальпроевой кислотой и ацетазоламидом, которые давали симптоматический эффект.
Сочетание обширных церебральных кальцинатов, изменений белого вещества мозга и кист были описаны Labrune с соавт. в 1996 году под названием LCC. Это крайне редкое состояние, всего в литературе было описано около 10 случаев; оно встречается у детей и взрослых; время появления симптоматики до 59 лет. Классическая для этой патологии клиника прогрессирующего неврологического дефицита у ребенка предполагает огромный список дифференциальных диагнозов, однако существуют характерные рентгенологические признаки, которые позволяют поставить диагноз почти безошибочно.
При дифференциальной диагностике стоит помнить о таких паразитарных инфекциях, как эхинококкоз, нейроцистицеркоз, криптококкоз.
При нейроцистицеркозе имеются множественные кистозные включения с вариабельной* точечной кальцинацией; желатинозные псевдокисты и паренхиматозные кальцинаты описаны у ВИЧ-инфицированных больных при криптококкозе, однако результаты серологических исследований не подтверждали этих нозологий, тем более, для них не характерны проявления лейкоэнцефалопатии (поражения белого вещества).
У нашего пациента наблюдалось повышенное внутричерепное давление и связанный с кистой масс-эффект, которые являются основными проявлениями LCC.
Данные нейровизуализации тесно связаны с патогенезом. Типично заболевание проявляется двусторонними асимметричными кальцификатами в подкорковых ядрах и ядрах мозжечка, диффузным поражением белого вещества, множественными кистами разного размера с признаками накопления контраста в их стенках, и, изредка, кровотечением в кисты или паренхиму мозга. МР-ангиография обычно без отклонений от нормы, перфузионное исследование определяет гиперперфузию в стенках кист, что вместе с возможными кровотечениями наталкивает на мысль о сосудистых нарушениях.
МР-спектроскопия, которая была проведена в некоторых случаях LCC, не выявила лактата и показала снижение пиков холина и NAA в областях пораженного белого вещества; эти изменения соответствуют содержанию воды в областях лейкоэнцефалопатии, в то время как от демиелинизирующего процесса ожидается высокий уровень холина. Возможно, отек белого вещества мозга связан с нарушениями ГЭБ. При проведении МР-спектроскопии содержимого кист типичных метаболитов для паренхимы мозга в них выявлено не было. При гистологическом исследовании в большинстве случаев обнаруживались волокна Розенталя (также встречающиеся при болезни Александера). Эти волокна, связанные с мутациями в гене, кодирующем глиальный фибриллярный кислый белок. (GFAP) представляют собой цитоплазматические включения в астроцитах, которые содержат белок промежуточной нити GFAP и небольшие белки теплового шока. Накопление волокон Розенталя может препятствовать нормальной функции астроцитов.
Помимо волокон Розенталя, наиболее частыми находками являются бледность миелина, ангиоматозные изменения сосудов мозга, микрокальцинаты и отложения гемосидерина.
Этиология заболевания в настоящее время не ясна. Кроме мутаций в гене GFAP, сообщалось также о связи мутаций в гене SNORD118 с данной нозологией.
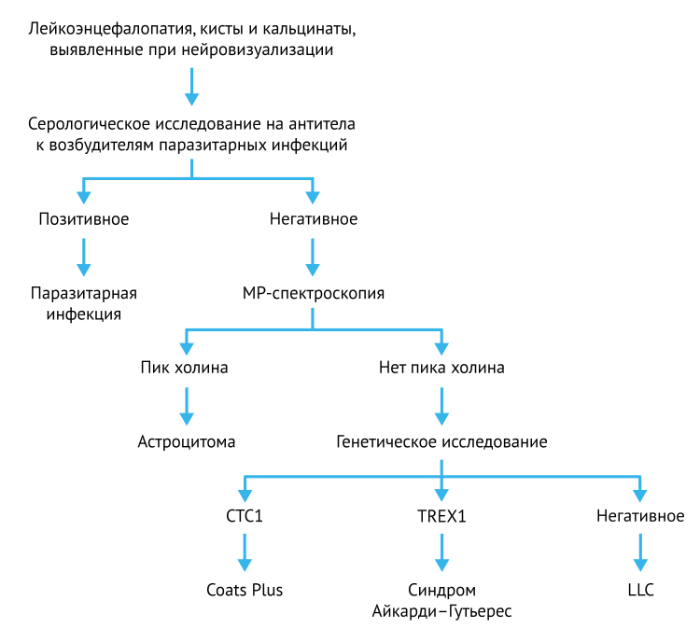
Для окончательного подтверждения диагноза может проводиться биопсия, однако в большинстве случаев от этой инвазивной процедуры бывает больше вреда, чем пользы. Потому диагностика и дифференциальная диагностика в большей мере опираются на данные нейровизуализации, на основании данных которой можно сразу отсеять несколько схожих генетически обусловленных патологий.
Так, болезнь Фара, синдром Стерджа-Вебера и MELAS могут обусловливать интракраниальные кальцификаты, но без лейкоэнцефалопатии и кист. Синдром Кокейна представляет собой внутричерепные кальцификаты и диффузную лейкоэнцефалопатию, но без кист. Болезнь Гиппель-Линдау приводит к кистам мозжечка, но без кальцификатов и лейкоэнцефалопатии. Болезнь Александера представляет собой лейкоэнцефалопатию и кисты, но без кальцификации. Метахроматическая лейкодистрофия и адренолейкодистрофия приводят к диффузному поражению белого вещества мозга без кист и кальцификации.
Только LCC, Coats Plus синдром, синдром Айкарди-Гутьера, внутричерепная паразитарная инфекция и некоторые астроцитомы могут проявляться лейкоэнцефалопатией, кальцификатами и кистами. Coats Plus является системным заболеванием, связанным с мутацией гена CTC1. О внутричерепной паразитарной инфекции следует говорить после серологического подтверждения. Синдром Айкарди-Гутьера связан с мутацией TREX1. Астроцитомы предполагают повышение пика холина при МР-спектроскопии.
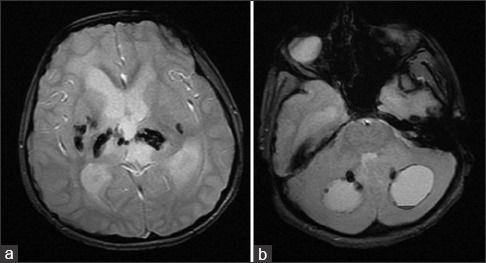
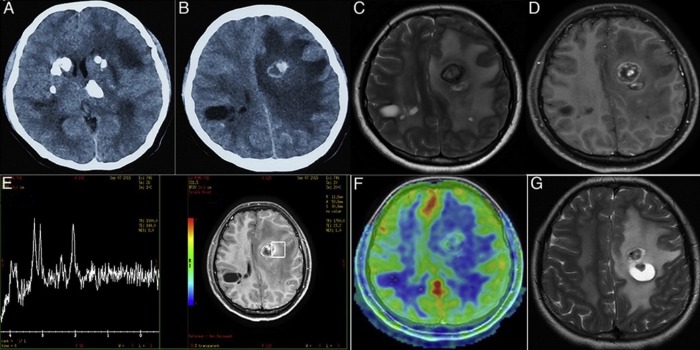
Аксиальные КТ-сканы (A, B) показывают двусторонние кальцинаты в области таламусов и хвостатых ядер, а также множественные кисты в обеих гемисферах мозга. Т2ВИ томограмма (С) показала диффузный патологический МР сигнал от белого вещества при сохранном сером веществе мозга. МРТ после введения контрастного препарата (D) показала, что киста в левой лобной доле демонстрирует неоднородное кольцевидное контрастное усиление.
МР-спектроскопия (E): с нижение пиков NAA и холина в областях измененного белого вещества. Перфузионная МРТ (F) показала гиперперфузию в стенке кисты. Т2ВИ через 5 месяцев после болезни (G): крупная киста левой лобной доли уменьшилась, а меньшая по размеру киста левой лобной доли, наоборот, увеличилась.
Miao Wang и соавт. предложили следующую схему диагностики для случаев сочетания поражения белого вещества с интрацеребральными кальцификатами и кистами.
Источники:
Гипокальциемии у детей. Клиническое наблюдение
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; сентябрь-октябрь; 2018; стр. 32-42.
Е.В. Тозлиян, к.м.н., педиатр-эндокринолог, генетик, ОСП «НИКИ педиатрии им. академика Ю.Е. Вельтищева» ФГБОУ ВО РНИМУ имени Н.И. Пирогова МЗ РФ, г. Москва
Ключевые слова: дети, гипокальциемия, витамин D
Keywords: children, hypocalcemia, vitamin D
В детском возрасте (особенно на первом году жизни) заболевания (или состояния), связанные с нарушением фосфорно-кальциевого обмена, встречаются довольно часто.
Физиология фосфорнокальциевого обмена
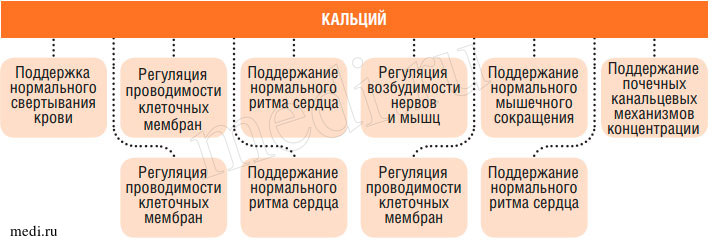
Ионы кальция регулируют ряд важнейших физиологических и биохимических процессов, в частности, нейромышечное возбуждение, свертывание крови, поддержание целостности мембран и транспорт через мембраны, многие ферментативные реакции, внутриклеточное функционирование гормонов и нейромедиаторов (рис. 1).
Рис. 1. Роль кальция в организме
В сыворотке крови кальций в трех формах:
Роль фосфора в организме не менее важная.
Фосфор выполняет важную роль в транспорте кислорода, энергетическом обмене, обеспечении целостности скелета, мышечной сократимости. Концентрации кальция и фосфора во внеклеточной жидкости взаимосвязаны: любые изменения внеклеточной концентрации одного из ионов приводят к обратному изменению концентрации другого.
Также нельзя забывать о роли магния в организме:
Магний выполняет важную роль в построении ряда энзимов, кофактор биохимических реакций, в активации секреции паратгормона, в костном метаболизме и обмене кальция, мышечной сократимости.
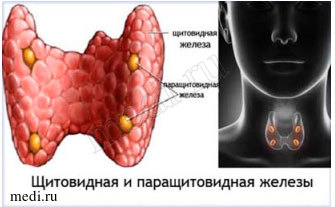
Рис. 2. Регуляция фосфорно-кальциевого обмена (анатомическое расположение щитовидной и околощитовидных желез)
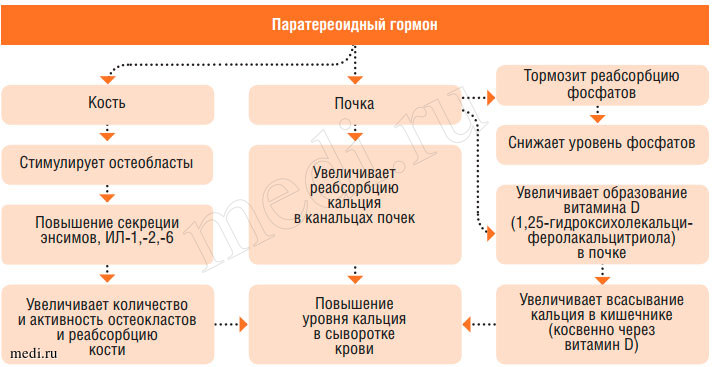
Рис. 3. Регуляция фосфорно-кальциевого обмена (эффекты паратиреоидного гормона)
Рис. 4. Регуляция фосфорно-кальциевого обмена (эффекты паратиреоидного гормона)
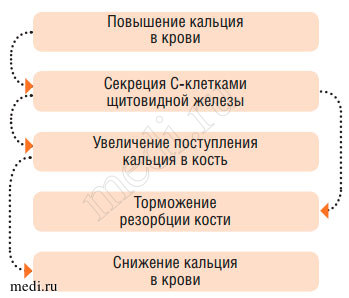
Рис. 5. Регуляция фосфорно-кальциевого обмена (эффекты кальцитонина)
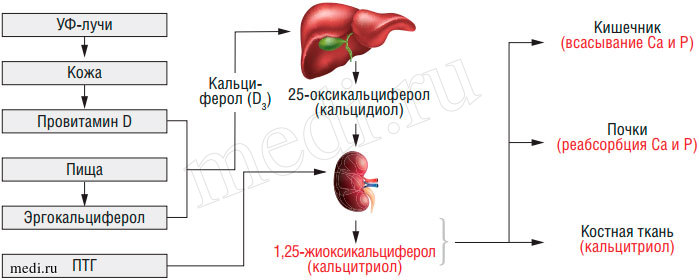
Рис. 6. Метаболизм витамина D3 в организме
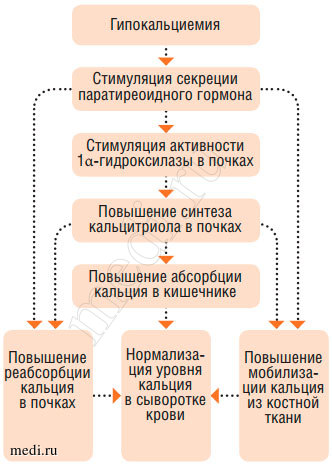
Механизм всасывания кальция в кишечнике связан с синтезом энтероцитами кальций-связывающего белка (СаСБ), одна молекула которого транспортирует 4 атома кальция. Синтез СаСБ индуцируется кальцитриолом через генетический аппарат клеток, т. е. по механизму действия 1,25(OH)2D3 аналогичен гормонам. В условиях гипокальциемии витамин D временно увеличивает резорбцию костной ткани, усиливает всасывание кальция в кишечнике и реабсорбцию его в почках, повышая тем самым уровень кальция в крови. При нормокальциемии он активирует деятельность остеобластов, снижает резорбцию кости и ее кортикальную порозность. В последние годы показано, что клетки многих органов имеют рецепторы к кальцитриолу (активному метаболиту витамина D), который тем самым участвует в универсальной регуляции ферментных внутриклеточных систем. Активация соответствующих рецепторов через аденилатциклазу и цАМФ мобилизует кальций и его связь с белком-кальмодулином, что способствует передаче сигнала и усиливает функцию клетки, и соответственно, всего органа.
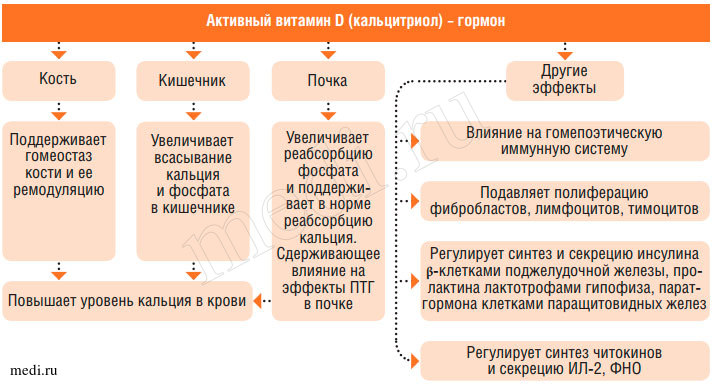
Витамин D стимулирует реакцию пируват-цитрат в цикле Кребса, обладает иммуномодулирующим действием, регулирует уровень секреции тиреотропного гормона гипофиза, прямо или опосредованно (через кальциемию) влияет на выработку инсулина поджелудочной железой (рис. 7).
Рис. 7. Эффекты активного метаболита витамина D (кальцитриола) в организме
На гомеостаз кальция и фосфора, кроме трех вышеописанных (витамин D, паратгормон, кальцитонин), оказывает влияние множество других факторов:
Болезнь Фара
Болезнь Фара — идиопатическая симметричная кальцификация церебральных структур: подкорковых ганглиев, коры полушарий, мозжечка. Может протекать бессимптомно, клинически проявляется экстрапирамидными расстройствами (гиперкинезами, паркинсонизмом), мозжечковыми нарушениями, интеллектуальным снижением. Диагностируется по данным церебральной КТ при исключении вторичного характера кальцинированных очагов по результатам биохимических, ультразвуковых, ПЦР исследований. Лечение симптоматическое с применением средств, улучшающих тканевый обмен, цитопротекторов, препаратов леводопы, антиконвульсантов.
МКБ-10
Общие сведения
Болезнь Фара включает случаи первичного идиопатического отложения кальция в мозговых структурах, вторичные формы церебрального кальциноза в рамках данной патологии не рассматриваются. Первые подробные описания заболевания сделаны в 1930 году немецким невропатологом К.Т. Фаром. Болезнь Фара является редкой нозологией, распространённость составляет менее 1 случая на 1 млн. населения. Гендерные различия в заболеваемости выражаются соотношением мужчин и женщин 2:1. Патология проявляется в любом возрастном периоде, чаще в 30-60 лет. Прижизненно выявляется лишь в 1-2% случаев, что объясняется наличием бессимптомных вариантов течения, диагностикой заболевания под видом иных нейродегенеративных процессов (болезни Паркинсона, сенильной хореи).
Причины болезни Фара
Патогенез
Формирующие болезнь патогенетические механизмы окончательно не определены. Предполагаются генетически детерминированные сдвиги церебрального метаболизма, становящиеся причиной отложения в мозговых тканях избытков кальция. Выраженная кальцификация подкорковых образований становится причиной дезорганизации лобно-субкортикальной системы, регулирующей произвольные движения и обеспечивающей когнитивные функции (память, мышление, внимание).
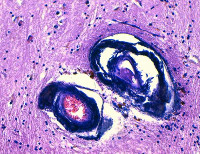
Морфологически кальцификаты обнаруживаются симметрично в различных структурах: коре мозга, белом веществе, подкорковых ганглиях, внутренней капсуле, мозжечке, стенках мелких артерий, реже вен. Характерно наличие периваскулярных мелких кальциевых конгломератов. Наиболее массивная кальцификация выявляется в подкорковых отделах. Микроскопически кальцификаты отличаются типичной структурой, представленной нитями толщиной 140-400 мкм. Они зачастую содержат минеральные комплексы с включениями железа, меди, алюминия, фосфора, свинца, цинка, кобальта.
Классификация
В практической неврологии болезнь Фара подразделяется на две клинические формы, отличающиеся возрастом манифестации, типом преобладающей симптоматики:
Симптомы болезни Фара
В типичных случаях болезнь дебютирует появлением утомляемости, неуклюжести движений, шаткости ходьбы, изменений речи, непроизвольных двигательных актов или ночных мышечных спазмов. Основу клинических проявлений составляют экстрапирамидные нарушения. В молодом возрасте это различные гиперкинезы: атетоз — непроизвольные червеобразные движения в пальцах кистей, хореоатетоз — сочетание атетоза с быстрыми насильственными движениями в конечностях, торсионная дистония — тонические мышечные спазмы, придающие телу неестественные позы. У взрослых наблюдается вторичный паркинсонизм: амимия лица, брадикинезия, замедленные скованные движения, шаркающая походка, постуральный тремор.
Симптоматика паркинсонизма зачастую сочетается с мозжечковой атаксией (дискоординация, несоразмерность движений, нистагм), пирамидной недостаточностью (слабость в конечностях, повышенные сухожильные рефлексы, патологические стопные знаки). Возможна дизартрия, дисфагия, недержание мочи. Эпилептические пароксизмы более характерны для ювенильной формы заболевания, могут отмечаться у взрослых.
Сопровождающие болезнь Фара когнитивные нарушения характеризуются снижением памяти на текущие и прошлые события, замедленным мышлением, неустойчивым вниманием, угасанием способности к аналитической и синтетической интеллектуальной деятельности. Прогрессирование расстройств когнитивной сферы у детей приводит к олигофрении, во взрослом возрасте — к развитию корково-подкорковой деменции с элементами агнозии, апраксии, алексии. Однако часть больных ювенильной формой остаются интеллектуально сохранными.
Диагностика
Основным диагностическим методом, позволяющим неврологу достоверно установить наличие очагов кальциноза в мозговых тканях, является КТ головного мозга. Интенсивность очагов на томограммах отражает уровень концентрации кальция. МРТ головного мозга значительно хуже визуализирует кальцификаты, но позволяет оценить сопутствующие дегенеративные процессы. С целью подтверждения идиопатического характера патологии проводится целый ряд дополнительных обследований:
Диагноз болезнь Фара правомочен после исключения вторичного характера церебральной кальцификации, наблюдающейся при эндокринных (гипопаратиреоз, псевдогипопаратиреоз, гипотиреоз), сосудистых (атеросклероз, амилоидоз сосудов), инфекционных (краснуха, цистицеркоз, токсоплазмоз, цитомегалия) заболеваниях. Дифференциальная диагностика проводится также с болезнью Галлервордена-Шпатца, туберозным склерозом.
Лечение болезни Фара
Поскольку патогенез заболевания остаётся неясным, терапия имеет преимущественно симптоматический характер. С целью улучшения обменных процессов применяются стимуляторы тканевого метаболизма (ацетилкарнитин, глютаминовая кислота, комплекс L-цитруллин+малат, никотинамид), цитопротекторы (рибофлавин, янтарная кислота, мельдоний). При симптомах паркинсонизма предпочтительно назначение фармпрепаратов леводопы, при гиперкинезах — холинолитиков, бензодиазепинов. Наличие эпилептических приступов служит показанием к лечению современными антиконвульсантами (леветирацетамом). В комплексной терапии применяется лечебная физкультура, водолечение, когнитивные тренинги.
Прогноз и профилактика
Клинически проявленная болезнь Фара рассматривается как хроническое нейродегенеративное заболевание. Прогноз выздоровления неблагоприятный, однако, при должном уровне поддерживающей симптоматической терапии состояние пациентов длительное время остаётся удовлетворительным. Субклинический вариант не сказывается на здоровье и когнитивных способностях больного, может быть случайной находкой при проведении компьютерной томографии. Специфические меры, позволяющие предупредить развитие болезни, не разработаны.