Кальциноз почек что это такое
Нефрокальциноз
Нефрокальциноз (греч. nephros почка + кальциноз) — диффузное отложение солей кальция в ткани почек, сопровождающееся воспалительно-склеротическими изменениями и почечной недостаточностью.
Различают первичный Н., возникающий в ранее не измененных почках, и вторичный Н., при котором инкрустируется солями некротизированная ткань почек.
Первичный Н. развивается при заболеваниях, сопровождающихся различными нарушениями фосфатно-кальциевого обмена с гиперкальциемией, в т.ч. при поражении костей (остеогенная нефропатия), в связи с чрезмерным поступлением кальция в организм, недостаточным извлечением его из крови или патологическим осаждением в тканях. Н. встречается при врожденных и приобретенных заболеваниях почек, когда нарушена деятельность канальцев (различные тубулопатии) в отношении кальций-фосфорного гомеостаза. Наиболее часто Н. развивается при гипервитаминозе D, саркоидозе, гиперпаратиреозе, остеопорозе, гипофосфатазии, оксалозе, цистинозе.
Вторичный Н. развивается при ишемическом кортикальном некрозе почек, радиационном нефросклерозе, отравлении солями ртути, злоупотреблении сульфаниламидами, фенацетином, тиазидовыми, антраниловыми, этакриновыми диуретинами, при применении амфотерицина В. Способствуют развитию Н. почечные и внепочечные нарушения кислотно-щелочного равновесия с гиперкальциемией, иногда также с гиперкальциурией.
Усиленный приток кальция к почкам сопровождается накоплением его внутри клеток почечного эпителия. Когда концентрация внутриклеточного кальция достигает определенного предела, наступает дистрофия клеток, отложения кальция перемещаются в интерстициальное пространство или в просвет канальцев. Формирующиеся при этом цилиндры закупоривают канальцы, что способствует их дилатации и атрофии. Солевые депозиты в интерстиции вызывают лимфопролиферативную реакцию с последующим нефросклерозом. Н. предрасполагает к камнеобразованию и инфицированию, в связи с чем нередко возникают пиелонефрит и гидронефроз. При первичном Н. поражается вначале проксимальный отдел нефрона; дистальный отдел и клубочек вовлекаются в процесс позднее. При вторичном Н. кальций откладывается одновременно и в дистальном отделе нефрона.
Клинические проявления при Н. обычно сочетаются с симптомами основного заболевания и сопутствующей им гиперкальциемии. Наблюдаются общая слабость, утомляемость, анорексия, тошнота, рвота, жажда, сухость кожи, зуд, запор, боль в суставах и их деформация, кератоконъюнктивит, психические нарушения, атаксия, судорожные припадки, укорочение продолжительности систолы на ЭКГ, обусловленные преимущественно интоксикацией кальцием. На поражение почек с нарушением транспорта веществ в канальцах и потерей чувствительности их к антидиуретическому гормону указывают полиурия, изостенурия (см. Диурез), полидипсия. Могут наблюдаться тупые боли в поясничной области и приступы почечной колики, связанные с отхождением конкрементов (см. Мочекаменная болезнь). Мочевой осадок бывает стойко измененным и содержит много лейкоцитов, бактерий, эритроцитов, солевых цилиндров. Протеинурия, отеки и артериальная гипертензия появляются позднее, когда уже могут быть выявлены клинические и лабораторные признаки почечной недостаточности.
Кальциноз
Кальциноз – это заболевание, которое характеризуется выпадением из жидкостей организма солей кальция и отложением их в тканях. В медицине заболевание известно также под следующими названиями: обызвествление, кальцификация и известковая дистрофия. Развивается оно под воздействием изменения уровня кислотности и белкового состава крови, нарушения в крови регуляции уровня кальция, а также местных ферментативных и неферментативных факторов. Обменная активность клеток повышается, синтез белка, ДНК и РНК увеличивается, ряд ферментных систем активизируются – именно эти факторы и приводят к обызвествлению.
Симптомы кальциноза
Симптомы кальциноза – мелкие узелки, которые появляются в толще кожи. На ощупь они плотные, болезненные, а кожа над ними имеет нормальный цвет и структуру. В дальнейшем эти узелки могут выходить на поверхность, в этом случае на их месте образовываются свищи, постоянно выделяющие массу кашеобразной консистенции. Такое состояние причиняет больным сильное беспокойство. Распространившиеся по телу известковые узелки могут затруднять суставную подвижность, что приводит к искривлениям позвоночника или формы таза, отсутствию движения в пальцах рук, а также коленных, голеностопных и тазобедренных суставах.
Лечение кальциноза
Лечение кальциноза заключается в приеме лекарственных препаратов в тщательно подобранной дозировке. Назначать терапию должен только опытный, высококвалифицированный специалист, в противном случае нередки случаи отравления и тяжелых осложнений. В нашей клинике больные находятся под наблюдением грамотных врачей, которые в дополнение к медикаментозной терапии порекомендуют комплекс лечебной гимнастики, назначат физпроцедуры, массаж и соответствующую диету. Иногда может потребоваться хирургическое вмешательство, необходимость которого определяет специалист.
Консультация и прием врача
Более подробную информацию Вы можете узнать по телефонам указанным на сайте или обратиться в наш Медицинский Центр. Мы работаем Без Выходных с 8.00 до 22.00 по адресу: г.Москва ВАО (Восточный Административный Округ) Сиреневый Бульвар 32А
Кальциноз почек что это такое
а) Терминология:
1. Аббревиатура:
• Нефрокальциноз (НК)
2. Синонимы:
• Медуллярный нефрокальциноз, кортикальный нефрокальциноз
3. Определение:
• Кальцификация паренхимы почки
1. Общая характеристика:
• Важнейшие диагностические критерии:
о Наличие кальцификатов в паренхиме почки
• Локализация:
о Медуллярный НК (95%): кальцификация почечных пирамид
о Кортикальный НК (5%): кальцификаты в корковом веществе и по ходу центральных бертиниевых перегородок (колонн)
о Как корковая, так и медуллярная: встречается редко
• Размер:
о Почки часто имеют нормальные размеры и контуры
2. УЗИ при нефрокальцинозе:
• Серошкальное ультразвуковое исследование:
о Медуллярный нефрокальциноз:
— Диффузно повышенная эхогенность почечных пирамид ± акустическое затенение
— Нарушение нормальной кортико-медуллярной дифференциации
— Медуллярные кольца: гиперэхогенный ободок, окаймляющий почечные пирамиды.
— Медуллярная губчатая почка: гиперэхогенность почечных пирамид вне зависимости от наличия медуллярного неф-рокальциноза
— Некротический папиллит — отторгающиеся сосочки, визуализируемые в виде гиперэхогенных структур без акустического затенения в области пирамид:
Кальцифицированные отторгающиеся сосочки с дистальным акустическим затенением
Сближение прилежащих чашечек
Кистозные полости в почечных пирамидах
о Кортикальный нефрокальциноз:
— Гиперэхогенное корковое вещество ± акустическое затенение
о При сравнении УЗИ и КТ при индуцированном нефрокальцинозе у кроликов, УЗИ показало более высокую чувствительность (96% против 64%), а КТ-большую специфичность (96% против 85%)
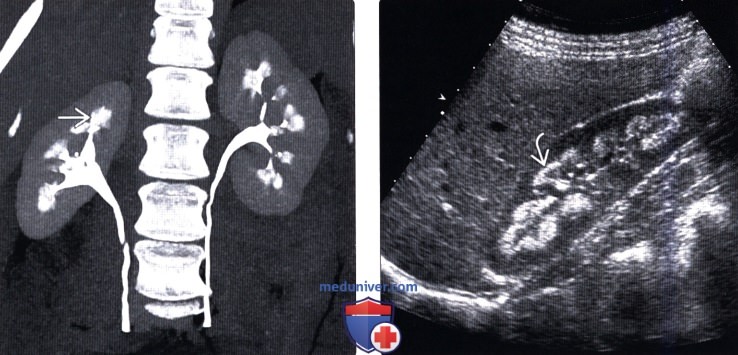
(Правый) На продольном УЗ срезе правой почки визуализируются гиперэхогенные пирамиды с нарушением нормальной кортико-медуллярной дифференциации. Обратите внимание на гиперэхогенный ободок, окаймляющий пирамиды.
3. Рентгенологические данные при нефрокальцинозе:
• Рентгенография:
о Медуллярный НК: точечная, крупнозернистая или сливная кальцификация пирамид
о Кортикальный НК:
— Диффузные затенения в почечной паренхиме
— Тонкий периферический кальцифицированный ободок, часто переходящий на перегородочное корковое вещество
— 2 тонкие, параллельные кальцифицированные линии (трамвайные пути)
— Точечная кальцификация, представляющая собой некротизированные канальцы коркового вещества (встречается наиболее редко)
• ЭУГ:
о Медуллярная губчатая почка (МГП):
— Легкая степень — внешний вид линейных «штрихов кистью» в почечных пирамидах вследствие попадания контраста в расширенные канальцы
— Средняя или тяжелая степень → при затекании контраста в кистозные расширения собирательных трубочек, они приобретают вид «букета цветов» и «гроздьев винограда»
— Плюсы: высокочувствительный метод визуализации расширенных собирательных трубочек
— Минусы: воздействие контраста и ионизирующего излучения; низкая чувствительность визуализации мелких конкрементов и нефрокальциноза; не используется в рутинной практике
4. КТ при нефрокальцинозе:
• КТ без контрастирования:
о Медуллярный НК: точечная, крупнозернистая или сливная кальцификация пирамид:
— Гиперпаратиреоз и почечный канальцевый ацидоз (ПКА) 1 типа — обычно диффузная, равномерная кальцификация:
Интенсивная сливная кальцификация мозгового вещества: часто встречается при почечном канальцевом ацидозе
— Медуллярная губчатая почка — часто асимметричная, сегментарная или односторонняя кальцификация:
Характерно наличие скоплений кальцификатов в сосочках
Высокая чувствительность для конкрементов, но низкая чувствительность для эктазии канальцев
Часто сочетается с медуллярным НК, который, однако, не является обязательным критерием диагностики МГП
— Некротический папиллит → грубо кальцинированные некротизированные сосочки (обычно при анальгетической нефропатии)
о Кортикальный НК: тонкая полоска или «трамвайные пути» кальцификатов коркового вещества с небольшими перпендикулярными расширениями в бертиниевы колонны
• КТ с контрастированием:
о МГП при КТ-экскреторной урографии (КТ-ЭУГ) = внешний вид «штрихов кистью» при легкой степени; появление симптома «букета цветов» или «гроздей винограда» в более тяжелых случаях:
— КТ-ЭУГ: высокочувствительный метод выявления конкрементов, медуллярных кист и дилатации собирательных канальцев; воздействие контраста и ионизирующего излучения
— Прогрессирующее поражение — деформация сосочков и чашечек
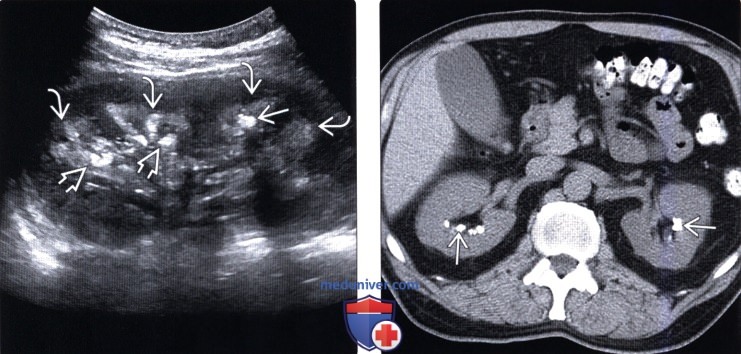
(Правый) Аксиальный КТ срез почек без контрастирования, визуализируются множественные конкременты в верхушках почечных пирамид с обеих сторон. Более крупные отложения кальция в почечных сосочках и неравномерная, асимметричная их локализация служат признаком медуллярной губчатой почки — одной из причин медуллярного нефрокальциноза.
в) Дифференциальная диагностика нефрокальциноза:
1. Конкремент почки:
• Однородный гиперэхогенный очаге выраженным задним акустическим затенением
2. Эмфизематозный пиелонефрит:
• Скопление газа в паренхиме почки в сочетании с «грязным затенением»
3. Гиперэхогенное мозговое вещество другой этиологии:
• Аутосомно-рецессивная поликистозная болезнь почек
• Гиперурикемия: подагра, синдром Леша-Нихена, гликогенозы (гиперэхогенное мозговое и корковое вещество)
• Гипокалиемия: первичный альдостеронизм, синдром псевдо-Бартерра
• Медуллярный нефросклероз
• Амилоидоз
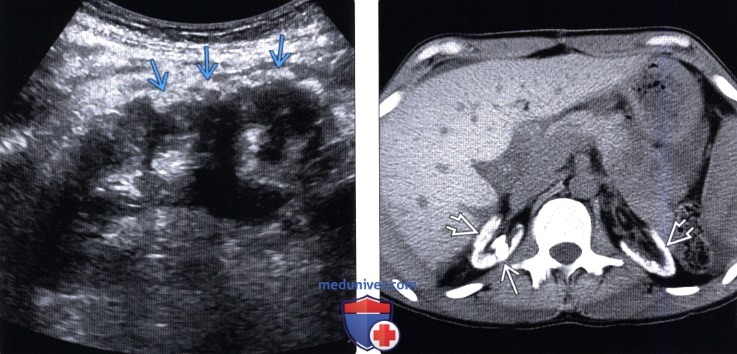
(Правый) Аксиальный КТ срез через почки без контрастирования, визуализируются атрофированные, повышенной плотности почки в результате оксалоза. Визуализируются также крупные, повышенной плотности конкременты в правой почке.
2. Микроскопия:
• Отложение кальция в интерстиции, эпителии канальцев, по ходу базальных мембран
• Отложение кальция в просвете канальцев
д) Клинические особенности:
1. Проявления:
• Наиболее распространенные симптомы:
о Обычно бессимптомное течение
о МГП может осложняться ИМПТ, гематурией, уролитиазом
2. Демография:
• Возраст:
о Любой
• Пол:
о М>Ж
3. Эпидемиология:
о Заболеваемость: 0,1-6%
о МГП: 0,5-1% в общей популяции:
— Причина МКБ приблизительно у 18% женщин и 12% мужчин
ж) Список использованной литературы:
1. Koraishy FM et al: СТ urography for the diagnosis of medullary sponge kidney. Am J Nephrol. 39(2): 165-70, 2014
2. Lee H: Nephrocalcinosis. In Kim S: Radiology Illustrated: Uroradiology. 2nd ed. Berlin: Springer. 528-49, 2012
3. Aziz S et al: Rapidly developing nephrocalcinosis in a patient with end-stage liver disease who received a domino liver transplant from a patient with known congenital oxalosis. J Ultrasound Med. 24(10): 1449-52, 2005
4. Kim YG et al: Medullary nephrocalcinosis associated with long-term furosemide abuse in adults. Nephrol Dial Transplant. 16(12):2303-9, 2001
5. Schepens D et al: Images in nephrology. Renal cortical nephrocalcinosis. Nephrol Dial Transplant. 15(7)4080-2, 2000
6. Dyer RB et al: Abnormal calcifications in the urinary tract. Radiographics. 18(6):1405-24, 1998
7. Toyoda K et al: Hyperechoic medulla of the kidneys. Radiology 173(2):431-4, 1989
Редактор: Искандер Милевски. Дата публикации: 14.11.2019
Причины и лечение кальцификации
Кальций – макроэлемент, участвующий в обменных процессах, является строительным материалом для крепких костей и зубов. Избыточное поступление минерала на фоне нарушения усвоения приводит к его отложению в мягких тканях, внутренних органах и кровеносных сосудах. Такой патологический процесс получил название кальциноз. Кальцификация продолжительное время может протекать бессимптомно и привести к необратимым последствиям в организме.
Классификация кальцификации
Кальцификация – патологический процесс, для которого характерно отложение кальция. В зависимости от локализации макроэлемент может накапливаться и поражать:
В зависимости от этиологии кальцификация бывает 3 типов:
Также кальциноз может быть системным, поражая все органы человека или местным, с локализацией в одном органе или системе.
Причины кальцификации
Отложение кальция в мягких тканях, внутренних органах происходит в результате нарушения метаболизма, что приводит к нарушению усвоения важного макроэлемента для человеческого организма. Чаще всего, сбои в обменных процессах вызваны эндокринными патологиями, болезнями почек инфекционного и аутоиммунного характера, нарушением выработки ферментов при печеночных патологиях и заболеваний поджелудочной железы.
К нарушению обмена кальция может привести недостаточное поступление магния и избыток витамина Д, которые принимают непосредственное участие в усвоении организмом макроэлемента.
Кальцификация отдельного органа может развиваться при образовании кист, опухолей доброкачественного и злокачественного характера, дистрофии тканей.
Процесс образования кальциевых конгломератов также затрагивает соединительную и хрящевую ткань, атеросклеротические бляшки, погибшие паразитирующие микроорганизмы, импланты.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Известковые отложения в ходе плановых осмотров специалистами или при инструментальном исследовании могут обнаруживаться на зубах, костях, сосудах, мышечных и нервных волокнах. Скопление макроэлемента на тканях органов приводит к нарушению их функционирования.
При поражении сердечной мышцы и сосудистой системы, у больного появляется болевой синдром в грудине, руке, шее, спине, который сохраняется продолжительное время. Также происходит нарушение кровотока, что приводит к скачкам артериального давления, появлению чувства холода в конечностях.
При поражении почек нарастают симптомы интоксикации, нарушается диурез, кожные покровы становятся сухими, вялыми. При кальцификации органов пищеварительного тракта, нарушается их работа, что приводит к возникновению тошноты, рвоты, чувства тяжести в абдоминальной области, запоров.
При поражении и скоплении большого количества кальция в головном мозге больной испытывает частые приступы головной боли и головокружения, скачки внутричерепного давления, нарушение координации движения, ухудшение памяти, проблемы со зрением и слухом. По мере прогрессирования болезни возможны обмороки.
Вместе с этим кальциноз приводит к снижению работоспособности, постоянной вялости и усталости, слабости, снижению массы тела.
Диагностика
Для подтверждения диагноза используется рентгенологическая диагностика. Данный метод позволяет определить характер и размер отложений, а также степень поражения органа, в котором локализуется кальциевый конгломерат. В качестве дополнительных методов исследования назначается:
Для выявления причины кальцификации тканей назначаются дополнительные исследования, в виде общеклинического и биохимического анализа крови. Последний способ позволяет определить уровень кальция, фосфора и магния в крови. При нарушении функций почек назначается общеклинический и бактериологический анализ мочи для оценки работоспособности почек.
Для исключения злокачественного характера новообразований в пораженном органе назначается биопсия тканей. Данный метод предполагает забор биологического материала и его исследования под микроскопом в лабораторных условиях. Биопсия помогает также дифференцировать доброкачественное и злокачественное новообразование.
Лечение
Для лечения кальциноза назначается терапевтический курс, который поможет справиться с заболеванием-первопричиной. Так, если к избыточному отложению кальция привело воспаление инфекционной природы, назначаются антибактериальные препараты.
При нарушении усвоения кальция назначаются медикаменты, содержащие магний, который является антагонистом кальция. Достаточное поступление магния с продуктами питания и медикаментозными препаратами позволяет растворить конгломераты и вывести избыток кальция из организма. В ходе лечения важно принимать диуретики, которые помогут ускорить процесс выведения макроэлемента.
В процессе усвоения кальция принимает участие витамин Д, избыточное поступление которого также отрицательно сказывается на состоянии организма. Поэтому в ходе лечения необходимо соблюдать специальную диету, которая исключает употребление в большом количестве продуктов питания, богатых кальцием и витамином Д. К таким относят рыбу жирных сортов, листовую зелень, молочные продукты, яичный желток, орехи.
При неэффективности консервативных методов лечения, а также образовании конгломератов больших размеров назначается их оперативное удаление. Выбор метода хирургического вмешательства проводится в зависимости от размеров скоплений кальция, а также их локализации.
Кальциноз в период беременности
Отложение кальция во время вынашивания ребенка чаще всего диагностируется в конце третьего триместра гестационного периода. С медицинской точки зрения такой процесс допустим и связан с видоизменением плаценты.
Если кальцификация диагностируется на более ранних сроках, это может привести к преждевременному созреванию плаценты. Как правило, кальциноз у беременных связан с употреблением большого количества продуктов, богатых кальцием, инфекционными процессами и метаболическими нарушениями.
Избыток макроэлемента в организме беременной женщины также опасен, как и его недостаток. Может стать причиной травм ребенка и матери в период родоразрешения.
Профилактика
Чтобы предупредить кальцификацию мягких тканей и внутренних органов следует особое внимание уделить правильному питанию. Важно обеспечить достаточное поступление всех минералов и витаминов в организм, чтобы предупредить развитие патологий различной этиологии.
Также людям с врожденными и приобретенными заболеваниями сердечно-сосудистой системы, почек, эндокринными патологиями важно регулярно проходить плановые осмотры у специалистов, что поможет своевременно предупредить развитие осложнений.
Лечение различных заболеваний стоит проводить только под контролем специалиста и в соответствии с его рекомендациями. Некоторые группы лекарственных препаратов, в том числе для снижения уровня холестерина в крови, артериального давления, а также антибактериальные и гормональные средства могут привести к повышению уровня кальция в организме и нарушению его обмена.
Для предупреждения кальциноза следует вести активный образ жизни, который помогает восстановить нормальный метаболизм, отказаться от употребления алкогольных напитков и табакокурения.
Кальцификация тканей – патологический процесс, связанный с высокой концентрацией кальция в организме. Поражает сердечно-сосудистую, нервную, опорно-двигательную, пищеварительную и мочевыделительную системы. Для предупреждения болезни необходимо правильно питаться и вести здоровый образ жизни. В качестве терапии назначается курс медикаментозных препаратов для устранения причины патологического процесса и нормализации уровня кальция и магния в крови.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Кальциноз почек что это такое
а) Терминология:
1. Синонимы:
• Медуллярный нефрокальциноз, кортикальный нефрокальциноз
2. Определение:
• Рентгенопозитивные диффузные отложения кальция в почечной паренхиме
2. Рентгенологические признаки нефрокальциноза:
• Рентгенография:
о Мелкая точечная кальцификация в почечных пирамидах
о Крупная сливная кальцификация
о Точечная или по типу «трамвайной линии» кальцификация коркового вещества
• Внутривенная пиелография:
о Медуллярный нефрокальциноз: кальцификация в почечных пирамидах на нативных рентгенограммах
о Можно визуализировать линейную исчерченность и кистозные полости в сосочках у пациентов с губчатой почкой
3. КТ при нефрокальцинозе:
• Бесконтрастная КТ:
о Точечная или сливная кальцификация в почечной паренхиме
о Кольцевидный рисунок из-за относительно повышенной кальцификации в кортико-медуллярном сегменте
4. МРТ при нефрокальцинозе:
• Кальцификация имеет низкую ИС на Т1-ВИ и Т2-ВИ
• Участки плотной кальцифицированной паренхимы, не накапливающие контраст
5. УЗИ при нефрокальцинозе:
• Исследование в режиме серой шкалы:
о Медуллярный нефрокальциноз: эхогенные почечные пирамиды:
— Может быть представлен в виде кольца с повышенной эхогенностью по периферии пирамиды
— Наличие задней тени варьирует в зависимости от количества и плотности кальцификаций
о Кортикальный нефрокальциноз:
— Гиперэхогенное по периферии корковое вещество с акустической дорожкой
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Бесконтрастная КТ
• Рекомендации по протоколу визуализации:
о Выявление нефрокальциноза на рентгенограммах оптимизировано техникой низкого напряжения
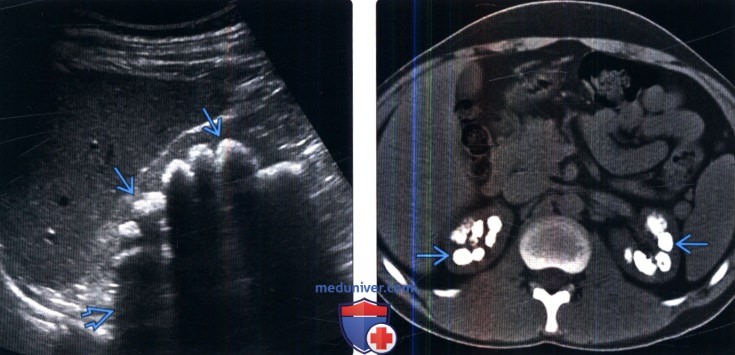
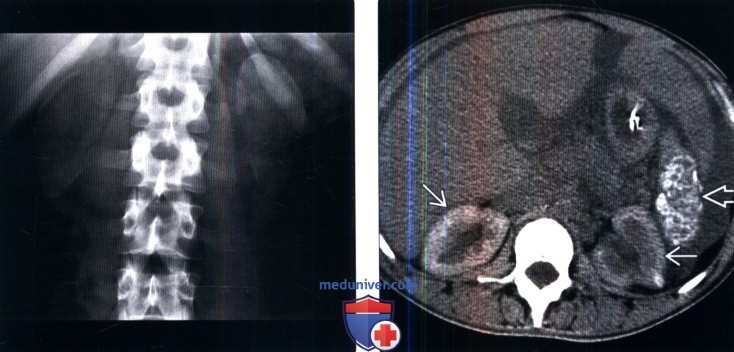
(Справа) Бесконтрастная КТ, аксиальная проекция: у этого же пациента выявлены распространенные плотные кальцификаты в мозговом веществе обеих почек. Медуллярный нефрокальциноз, вызванный гиперпаратиреозом и ацидозом почечных канальцев, обычно очень плотный (в отличие от губчатой почки).
в) Дифференциальная диагностика нефрокальциноза:
1. Технические артефакты:
• Бесконтрастная КТ: остаточный контраст
2. Папиллярный некроз почки:
• Чаще при аналгетической нефропатии
• Криволинейный, кольцевидный или треугольный кальцификат в некротизированных сосочках
• Кальцификаты расположены по дуге, соответствующей положению верхушек сосочков
• Может быть неотличим от нефрокальциноза
3. Туберкулез почки:
• Очаговая аморфная кальцификация в почке в очагах казеозной инфекции
• Диффузная: плотная кальцификация по всей аутонефрэктомической почки («пластинчатая» почка)
4. Внелегочная инфекция, вызванная Pneumocystis carinii или Mycobacterium avium-intracellulare у пациентов с СПИДом:
• Возможно наличие как кортикальной, так и медуллярной точечной кальцификации
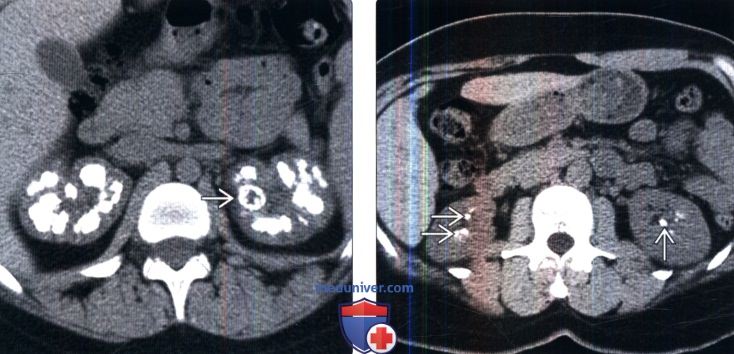
(Справа) Бесконтрастная КТ, аксиальная проекция: у пациента с медуллярной губчатой почкой обнаружены множественные очаговые кальцификации в мозговом веществе обеих почек. Медуллярная губчатая почка обычно приводит ко многоочаговой, но не диффузной кальцификации мозгового вещества около верхушек почечных пирамид.
2. Макроскопические и хирургические признаки:
• Зависят от этиологии нефрокальциноза
3. Микроскопия:
• Отложение кальция в интерстиции, клетках канальцевого эпителия, вдоль базальных мембран:
о Кроме того, отложение кальция в просвете канальцев
(Справа)Бесконтрастная КТ, аксиальная проекция: у молодой женщины с серповидноклеточной анемией и кортикальным нефрокальцинозом выявлены диффузная кальцификация коркового вещества обеих почек и диффузная кальцификация атрофированной селезенки с хроническим инфарктом.
д) Клинические особенности:
1. Клиническая картина нефрокальциноза:
• Наиболее частые признаки/симптомы:
о Чаще протекает бессимптомно
о Другие признаки/симптомы:
— Боль в боку, гематурия при наличии связи с уролитиазом
• Клинический профиль: кортикальный нефрокальциноз:
о Острый кортикальный некроз:
— Острое повреждение сосудов (шок, отслойка плаценты)
— Нефротоксичные препараты (этиленгликоль, анестезия метоксифлураном, амфотерицин В)
о Хронический гломерулонефрит
о Синдром Альпорта: наследственный нефрит и нервная глухота
• Клинический профиль: медуллярный нефрокальциноз:
о Скелетная деоссификация:
— Первичный и вторичный гиперпаратиреоз
— Метастазы в костях
— Пролонгированная иммобилизация
о Увеличение всасывания кальция в кишечнике:
— Саркоидоз
— Молочно-щелочной синдром
о Губчатая почка
о Гипероксалурия:
— Наследственный тип (оксалоз)
— Приобретенный: вторичный по отношению к заболеваниям тонкой кишки или бариатрической хирургии
о Ацидоз почечных канальцев первого типа (дистальный):
— Первичный или вторичный по отношению к другим системным заболеваниям (синдром Шегрена, системная красная волчанка и др.)
— Дистальный каналец не способен секретировать ионы водорода
— Метаболический ацидоз с pH мочи более 5,5
— Ацидоз почечных канальцев второго типа (проксимальный) никогда не вызывает нефрокальциноз
2. Демография:
• Возраст:
о Любой
• Эпидемиология:
о Заболеваемость: 0,1-6%
о Губчатая почка: встречают в 0,5% экскреторных урограмм
3. Течение и прогноз:
• Зависит от основной причины развития нефрокальциноза
4. Лечение нефрокальциноза:
• Методы, риски, осложнения:
о Медуллярный нефрокальциноз часто осложняется уролитиазом
о Пациентам с гиперпаратиреозом рекомендуют резекцию паращитовидных желез:
— Даже если сывороточный кальций в пределах нормы, особенно при наличии камней в почках:
У пациентов с гиперпаратиреозом распространенность мочекаменной болезни повышается в четыре раза
е) Диагностическая памятка:
1. Следует учесть:
• Очаговые области дистрофической кальцификации в объемном образовании или локализации инфекции не рассматривают как нефрокальциноз
2. Советы по интерпретации изображений:
• Объемный плотный медуллярный нефрокальциноз обычно служит результатом ацидоза почечных канальцев первого типа
• Односторонний или сегментарный медуллярный многоочаговый нефрокальциноз: губчатая почка
ж) Список использованной литературы:
1. Shavit L et al: What is nephrocalcinosis? Kidney Int. ePub, 2015
2. Koraishy FM et al: CT urography for the diagnosis of medullary sponge kidney. Am J Nephrol. 39(2):165-70, 2014
3. Fabris A et al: Medullary sponge kidney: state of the art. Nephrol Dial Transplant. 28(5):111 1-9,2013
4. Hida T et al: MR imaging of focal medullary sponge kidney: case report. Magn Reson MedSci. 1 1 (1):65-9, 2012
5. Venkatanarasimha N et al: Imaging features of ductal plate malformations in adults. Clin Radiol. 66(11):1086-93, 2011
6. Eddington H et al: Vascular calcification in chronic kidney disease: a clinical review. J Ren Care. 35 Suppl 1:45-50, 2009
7. Bobrowski AEetakThe primary hyperoxalurias. Semin Nephrol. 28(2): 152-62, 2008
8. Heher EC et al: Adverse renal and metabolic effects associated with oral sodium phosphate bowel preparation. Clin J Am Soc Nephrol. 3(5)4 494-503, 2008
9. Muthukrishnan J et al: Distal renal tubular acidosis due to primary hyperparathyroidism. Endocr Pract. 14(9): 1 133-6, 2008
10. Suh JM et al: Primary hyperparathyroidism: is there an increased prevalence of renal stone disease?. AJR Am J Roentgenol. 191 (3):908—1 1,2008
11. Diallo O et al: Type 1 primary hyperoxaluria in pediatric patients: renal sonographic patterns. AJR Am J Roentgenol. 183(6)4 767-70, 2004
12. Chen MY et al: Abnormal calcification on plain radiographs of the abdomen. Crit Rev Diagn Imaging. 40(2-3):63-202, 1999
13. Dyer RB et al: Abnormal calcifications in the urinary tract. Radiographics. 18(6)4405-24, 1998
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 4.10.2019

