Кальциноз створок аок что это
Механизм развития, диагностика и лечение кальциноза аорты
Механизм развития и причины
Заболевание распространяется не только на стенки аорты, но и на аортальный клапан сердца. Согласно статистическим данным, каждый пятый порок клапанного аппарата провоцируется кальцинозом. Эту приобретенную патологию аортального клапана еще называют истинным стенозом.
Кальциноз аорты приводит к изменению структуры клапана, срастанию створок, что и провоцирует его недостаточность. Такое явление приводит к тому, что в процессе тока крови из левого желудочка в аорту происходит резкий перепад давления. В полости желудочка давление крови повышенное, однако в устье аорты оно резко снижается. Из-за этого полость желудочка теряет эластичность, а его стенки гипертрофируются. Такое явление становится причиной ослабления функций левого желудочка и уменьшения объема выброса крови из него. Гемодинамическая перегрузка, от которой страдает левый желудочек, распространяется на предсердие и на сосуды малого круга кровообращения.
Из-за накопления кальция в организме у человека может развиться обызвествление не только аортального, но и митрального клапана. В данном случае кальций наслаивается на фиброзное кольцо клапана. У многих людей с кальцинозом не отмечается нарушений функций клапана, однако существует риск развития митральной регургитации, когда во время систолы возникает кровяной поток из левого желудочка в левое предсердие.
Причины чрезмерного накопления кальция в крови такие:
Симптоматика и степени кальцификации
Увеличение концентрации свободного кальция в крови служит провоцирующим фактором не только для кальциноза клапанов сердечного аппарата, но и для развития таких патологий, как недостаточность сердца, инфаркт, инсульт. При этом симптоматика кальцификации сочетается с признаками сопутствующих заболеваний.
Степени развития обызвествления сердечных клапанов
| Степень заболевания | Признаки патологии митрального клапана | Признаки патологии аортального клапана |
|---|---|---|
| Компенсированная | Возрастание уровня кальция в крови, обызвествление створок. Ткани уплотнены, наблюдается небольшое ухудшение гемодинамики | Возникают трудности с раскрытием створок, но механизмы компенсации левого желудочка держат ситуацию под контролем. При физической нагрузке возможны незначительные сердечные боли, которые возрастают с течением заболевания |
| Субкомпенсированная | Одышка при физической активности, тахикардия, аритмия, влажный кашель (иногда со сгустками крови), осиплость голоса | Одышка при физической активности, сердечные боли. Со временем признаки дыхательной недостаточности и сужения аорты возникают в покое |
| Декомпенсированная | Развивается редко – при долгом игнорировании симптомов или лавинообразном прогрессировании патологии. Ярко выраженная слабость, одышка при незначительной физической активности. Кашель с алой мокротой, бледность кожи. Требует экстренной медицинской помощи | Признаки увеличения объема обоих желудочков. Выраженная недостаточность сердца. Состояние крайне опасно |
Кальциноз аортального клапана
Продолжительное время ощутимого дискомфорта пациенты не ощущают. Признаки патологии проявляются при стенозе отверстия клапана аорты до половины его прохода. Прогрессирование недостаточности сердца сопровождается:
Сочетание сердечных болей и астматических приступов весьма неблагоприятно. При отсутствии лечения кальциноз аортального клапана способен вызвать кровотечение в нижних отделах пищеварительного тракта. При выраженном сужении отверстия клапана у пациентов преклонного возраста может произойти внезапная остановка сердца.
Обызвествление митрального клапана
При застое крови в легочном круге кровообращения, вызванном кальцификацией митрального клапана, возникает дыхательная недостаточность, сопровождающаяся характерными симптомами. При серьезном поражении наблюдаются хрипы и одышка в состоянии покоя (для ее облегчения необходимо сесть, опустив ноги), а также отек легких, характеризующийся:
Иногда при выдохе появляется розоватая пена. В подобном случае больного следует удобно усадить, открыв в помещении все окна, и наложить на ноги жгуты. Можно поднести к носу ватку, смоченную в спирте и предложить мочегонные средства. Дальнейшая терапия должна проводиться исключительно в стационаре. Кальциноз митрального клапана по симптоматике схож с признаками кардиосклероза, ревматизма, гипертонии, поэтому нередко обызвествление остается без лечения, провоцируя развитие недостаточности и стеноза митрального клапана.
Причины заболевания
К основным причинам, вызывающим кальциноз клапанного аппарата сердца, относят:
Дополнительными факторами риска, усугубляющими нарушение обменных процессов и провоцирующими развитие кальциноза клапанов, считают:
Часто кальциноз клапанов сердца сочетается с атеросклерозом.
Симптомы известкового образования
Несмотря на то, что кальциноз достаточно часто встречается, его прижизненная диагностика затруднена. При этой патологии нет специфических признаков, поэтому ее принимают за ревматизм, постинфарктный кардиосклероз, последствия воспалительного процесса и гипертонии.
К клиническим симптомам, которые могут встречаться при обезыствлении клапанов сердца, относятся:
Изменения проводимости миокарда объясняются тем, что створки клапанов переходят в перегородку между желудочками, в которой расположены клетки проводящей системы. Кальциноз клапанов может сопровождаться также и воспалительной реакций тканей, которая распространяется на соседние участки сердца.
Наиболее частой клинической формой кальциноза аорты является прогрессирующий стеноз клапана. Он сопровождается такими симптомами:
Осложнениями стеноза бывает острая недостаточность кровообращения (сердечная астма, кардиогенный шок, отек легочной ткани), эндокардит, ишемия головного мозга (транзиторные атаки или инсульт), полные блокады проведения импульсов, тяжелая стенокардия и инфаркт миокарда.
Диагностические мероприятия
Диагностировать кальциноз клапанов сердца крайне сложно, особенно 1 степень его развития. Медики пытаются визуализировать полости сердечной мышцы. К наиболее эффективным методам относят:
Достовернее и чаще кальциноз клапанов сердца выявляется при помощи электронно-оптического усилителя и рентгенотелевидения.
В настоящее время аортальный стеноз вследствие возникшего сужения аортального клапана является основным показанием для его протезирования во развитых странах, в том числе и в Красноярске. Несмотря на то, что происходит снижение количества случаев ревматической болезни сердца, из-за старения населения и возникновения атеросклероза у этой группы пациентов, кальциноз клапана стал самой частой проблемой сердечных клапанов в западных странах. Он выявляется приблизительно у 25% взрослых старше 65 лет, из которых 2-3% имеют клинически значимый аортальный стеноз. Даже кальциноз клапана легкой степени ассоциируется с неблагоприятными исходами, и соотноситься с 50% увеличением риска заболеваний сердечно-сосудистой системы. Не существует известных методов лечения, которые замедляют прогрессирование заболевания, и хирургическая замена клапана является единственным эффективным методом лечения аортального стеноза. Более 85000 замена аортального клапана операции делаются в Соединенных Штатах, и более 275000 выполняются по всему миру. Это число, как ожидается, утроится к 2050 году. Указанные выше статистические данные подчеркивают тяжесть заболевания аортального клапана и необходимости понимания ее механизмов, раннее выявление как клинически, так и с использованием неинвазивной эхокардиографии.
Кальциноз аортального клапана является прогрессирующим заболеванием, которое начинается с начальными изменениями в клеточной биологии створки клапана, которые развиваются подобно атеросклеротическому поражению аорты, как и склероз, и в конце концов приводит к кальцификации клапана, вызывая обструкцию оттока крови из выходного тракта левого желудочка. Хотя кальциноз аортального клапана по данных эхокардиографии прогрессирует с возрастом, он не всегда является неизбежным следствием старения. Дело в том, что кальциноз аортального клапана традиционно считался дегенеративным явлением, за длительные годы жизни человека происходят многочисленные механические воздействия на изначально нормальный клапан. Это вызывает оседание кальция на поверхности створки аортального клапана. Однако эволюционирующая концепция, что кальциноз аортального клапана активно регулируется, а значит процесс нельзя охарактеризовать просто как «старение» или «дегенерация». Прогрессивный процесс кальцификации включает в себя накопление липидов, увеличивая количество ангиотензин-превращающего фермента, активность воспаления, неоваскуляризацию и деградацию внеклеточного матрикса.
Надо учесть, что факторы риска кальциноза аортального клапана аналогичны таковым, которые относятся к появлению атеросклероза: возраст, пол, гиперхолестеринемия, сахарный диабет, курение, почечная недостаточность, гипертония. Более того, в патоморфологических исследованиях из извлеченных при протезировании стенотических аортальных клапанов человека были выявлены поражения, похожими на те, что и в атеросклеротических бляшках, которые содержат воспалительные клетки и при отложениях холестерина. Большое значение повышенного уровня холестерина подтверждается исследованиями на ЭхоКГ, демонстрирующих, что у больных с семейной гиперхолестеринемией развиваются поражения аортального клапана в виде кальцификации, которые усиливаются с возрастом. Кроме того, доклинические исследования показали атеросклеротические поражения створок аортального клапана как при атеросклерозе у кроликов и мышей с высоким уровнем холестерина. Из того, что кальциноз створок аортального клапана и атеросклероз может возникать подобным механизмом, то некоторые кардиологи считают, что статины могут включаться в потенциальную терапия для лечения кальциноза аортального клапана. Действительно, ретроспективные исследования с использованием эхокардиографии продемонстрировали уменьшение в прогрессировании заболевания, когда пациенты принимали статины. Кроме того, исследования на животных подтвердили, что лечение статинами сдерживает кальцификацию клапана. Большие проспективные клинические испытания, однако четко не показало, замедление прогрессирования кальциноза аортального клапана у пациентов, получавших высокие дозы статинов. Это может быть из-за позднего внедрения статинов в терапию, после того, ка кальцификация аортального клапана прогрессирует в необратимую стадию.
Аортальный клапан состоит из эндотелиальных клеток и интерстициальных клеток, которые поддерживают здоровье клапаном и их изменения важны в развитии порока сердца. Клапанные интерстициальные клетки, вероятно, опосредуют развитие кальциноза клапана. Какие биологические сигналы аортального клапана запускают активацию, дифференцировку, или патологические изменения пока неясны. Однако, мы знаем, что при кальцинозе аортального клапана, его интерстициальные клетки дифференцируются в миофибробласты и остеобласто-подобные клетки, которые в конечном итоге отвечает за отложение кальция. Патологические триггеры включают гемодинамические напряжения сдвига соединительной ткани, напряжение активных форм кислорода (АТФ), воспалительные цитокины и факторы роста, и физиологический дисбаланс, такие как метаболический синдром, сахарный диабет, терминальная стадия почечной недостаточности, и дисбаланс кальция или фосфата. Клеточные и молекулярные факторы, участвующие в развитии стеноза аортального клапана, однако, остаются в значительной степени неясными. Неблагоприятный прогноз и повышение смертности после появления симптомов дают обоснование для будущих исследований в достижении лучшего понимания процесса заболевания, которые могут привести к эффективным терапевтическим стратегиям для предотвращения кальциноза аортального клапана. В этой статье мы обсуждали современное понимание патофизиологии, факторы риска, клеточные механизмы, диагностики и клинического ведения кальциноза аортального клапана, и описывает направления дальнейших исследований жизненно важное значение для диагностики, лечения, что потенциально предотвращало бы это заболевание.
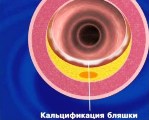
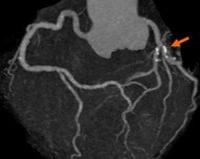
Кальциноз коронарных артерий
Кальциноз коронарных артерий — это отложение солей кальция в стенке сосудов, которые приносят артериальную кровь к миокарду. Болезнь длительное время характеризуется бессимптомным течением. Клинические проявления (боль в сердце, слабость, головокружения) возникают спустя несколько лет от начала кальцификации. Для диагностики коронарного кальциноза назначают инструментальные методики визуализации: электронно-лучевую и мультиспиральную КТ, внутрикоронарное УЗИ, коронарографию. Лечебные мероприятия включают терапию основного заболевания, коронарное стентирование, прием статинов и гормональных препаратов.
МКБ-10
Общие сведения
Кальциноз коронарных (венечных) артерий — независимый фактор риска развития острого коронарного синдрома. Точная распространенность этого состояния неизвестна. По данным выборочных исследований доказано, что среди здоровых женщин в возрасте после 40 лет кальциноз сосудов сердца встречается в 11,2% случаев. Среди мужчин распространенность патологии выше. Коронарный кальциноз часто сочетается с кальцинозом аорты и артерий внутренних органов.
Причины
В современной кардиологии ведутся дискуссии по поводу этиологических факторов кальциноза. Установлено, что отложение кальциевых солей может начинаться у людей молодого возраста (20-30 лет), не имеющих никаких сердечно-сосудистых болезней. Причины подобных бессимптомных изменений не установлены. У пациентов среднего и старшего возраста кальцификацию артерий связывают с атеросклеротическими изменениями сосудов.
Факторы риска
Среди факторов риска кальциноза выделяют необратимые и обратимые. К необратимым относят мужской пол, пожилой возраст и наличие в семье случаев сердечно-сосудистой патологии. Среди обратимых (управляемых) выделяют дислипидемию, воспалительные изменения сосудистой стенки, несбалансированное питание с дефицитом нутриентов. Гиповитаминоз Д считается одним из основных управляемых факторов, поскольку при недостатке холекальциферола нарушаются процессы кальциевого обмена.
Патогенез
Ученые считают, что кальциноз коронарных артерий — активный и обратимый процесс, который по механизму развития схож с реакциями костеобразования. Основную роль в отложении кальциевых солей в сосудах играют белки костного матрикса, которые по направленности действия подразделяются на 2 группы: ингибиторы и индукторы кальцификации. Эти протеины находятся в костной ткани, стенках артерий, липидных бляшках.
К индукторам кальциноза относят костную щелочную фосфатазу и костные метаболические белки. Они повышают концентрацию кальция, других минеральных соединений в интиме коронарных артерий, усиливают локальный воспалительный процесс. Среди ингибиторов кальцификации выделяют остеопонтин, остеопротегерин и фетуин-А. Кальциноз артерий провоцируется нарушением равновесия между этими группами регуляторных белков.
Симптомы
Кальциноз сосудов продолжительное время протекает бессимптомно. Клинические признаки кальцификации возникают в случае обширного поражения коронарных артерий, сопровождающегося ишемией миокарда. Симптомы также появляются при присоединении других сердечно-сосудистых заболеваний. Типичный возраст манифестации симптоматики — 45-50 лет. Патогномоничных признаков кальциноза коронарных сосудов не существует.
Чаще всего больные испытывают различные по характеру боли в прекардиальной области — ноющие, колющие, сжимающие. Болевой синдром провоцируется физической нагрузкой, сильными эмоциональными переживаниями. Реже боли ощущаются покое. Длительность болевых ощущений составляет от нескольких минут до часов и даже дней. Иногда больные описывают свои симптомы как давление и дискомфорт за грудиной.
Отмечаются неспецифические признаки: повышенная утомляемость, снижение работоспособности. При одновременном поражении других артерий беспокоит головокружение, снижается память — это последствия хронической гипоксии мозга. Кальциноз коронарных артерий зачастую сочетается со сниженной плотностью костной ткани и остеопорозом. Это обуславливает дополнительные проявления: беспричинные боли в костях и суставах, снижение физической активности.
Осложнения
Кальциноз венечных артерий — предиктор развития сердечно-сосудистых кризов. В ходе наблюдений обнаружено, что влияние кальцификации сосудов наиболее заметно у больных со средним риском инфаркта по шкале SCORE. Согласно исследованиям, около 20% пациентов после обнаружения кальциевых бляшек в сосудах переводятся в группу высокого и очень высокого риска. У таких людей риск смерти от сердечных причин увеличивается до 10% и больше.
Кальцификация атеросклеротических бляшек значительно повышает вероятность их разрыва под давлением крови. Покрышка бляшки в месте ее соединения с нормальной стенкой артерии становится очень тонкой и уязвимой. При нарушениях целостности бляшки липидные конгломераты могут закупоривать просвет одной из коронарных артерий, что приводит к некрозу участка миокарда.
Диагностика
Стандартный физикальный осмотр с аускультацией сердца малоинформативен для выявления коронарного кальциноза. В начале обследования врач-кардиолог назначает общеклинические анализы крови и мочи для быстрого скрининга состояния организма, исключения воспалительных заболеваний и патологий системы кроветворения. Диагностика кальциноза венечных артерий включает следующие методы:
Лечение кальциноза коронарных артерий
Консервативная терапия
Учитывая неясные этиопатогенетические механизмы развития заболевания, возникают трудности с подбором медикаментозного лечения. Зачастую кальциноз диагностируется на этапе присоединения других кардиологических болезней, поэтому терапия подбирается с учетом полного диагноза. В зависимости от степени поражения сердца назначают антиангинальные, гиполипидемические, антиаритмические препараты.
Хирургическое лечение
Для устранения крупных кальцификатов применяются методы интервенционной кардиологии — малоинвазивные хирургические вмешательства. Наилучшие результаты показывает коронарное стентирование — расширение просвета пораженной артерии с помощью специальных сетчатых имплантов. Методика отличается коротким реабилитационным периодом и минимальной травматичностью.
Экспериментальное лечение
Хотя утвержденных кардиологических протоколов лечения кальциноза коронарных артерий пока нет, но в медицинской литературе опубликованы результаты многочисленных исследований этой проблемы. Существует теория об эффективности статинов для уменьшения объема кальцинированных бляшек. Эта гипотеза получила подтверждение в двойных слепых плацебо-контролируемых испытаниях.
Женщинам после 50 лет с выявленным венечным кальцинозом рекомендованы препараты эстрогенов. Половые гормоны оказывают кардиопротективное действие, нормализуют кальциевый обмен и предотвращают дальнейшее повреждение коронарных сосудов. Активно обсуждается эффективность растительных и витаминных препаратов для улучшения метаболизма миокарда.
Прогноз и профилактика
Коронарный атеросклероз не опасен для пациентов, у которых нет других факторов риска, поэтому в подобных случаях прогноз обычно благоприятен. Благодаря методам малоинвазивной кардиохирургии удается устранить участки кальциноза и улучшить прогноз у страдающих сочетанными поражениями сердечно-сосудистой системы. Меры профилактики идентичны таковым, что применяются для предотвращения атеросклероза, другой кардиососудистой патологии.
Пороки аортального клапана у взрослых: современная патология и показания к операции
Докт. мед. наук, профессор, кардиохирург, отдел сердечно-сосудистой хирургии РКНПК
В развитых странах кальцинированный аортальный порок является третьей по частоте встречаемости нозологической формой после артериальной гипертонии и ишемической болезни сердца [1].
Знание этиологии процесса, приведшего к аортальному пороку, может в значительной степени влиять как на хирургическую тактику, так и на протокол послеоперационного лечения пациентов и, в итоге, на прогноз отдаленного периода. Поэтому на всех этапах лечения следует стремиться ответить на вопрос об этиологии первичного процесса, вызвавшего дисфункцию клапана. Иногда этот ответ может дать только хирург, визуально оценивающий характер поражения клапана уже во время операции. В любом случае выяснение этиологии, даже с предположительным заключением, чрезвычайно важно.
Оценивая собственный опыт и опубликованные данные коллег из других российских клиник, нужно подчеркнуть, что и сегодня в кардиохи-рургических стационарах доминируют аортальные пороки ревматической этиологии, хотя и не так отчетливо, как в статистике полувековой давности. Эта цифра не превышает 30-40%. Однако если принять во внимание, что только за период с 1993 по 1998 г. в России частота кардиальной формы ревматизма возросла в 7 раз [2], то в будущем следует вновь ожидать увеличения числа пациентов с ревматическими клапанными пороками.
К этому же типу «дегенеративных» пороков с выраженной кальцификацией примыкает группа пациентов с врожденной двухстворчатой конфигурацией аортального клапана. Для нас это оказалось неожиданным, но число таких пациентов возрастает по мере увеличения числа оперированных пожилых больных.
Чистая или доминирующая аортальная недостаточность встречается значительно реже, чем стеноз. При комбинированном поражении наиболее частой причиной является ревматический вальвулит, приводящий к сморщиванию и укорочению створок аортального клапана. Значительную роль играет инфекционный эндокардит, формирующий аортальную недостаточность либо на нативном клапане, либо изменяя естественное течение таких аномалий, как двухстворчатый или пролабирующий аортальный клапан. И все-таки, несмотря на то, что ревматизм является наиболее частой причиной аортальной недостаточности и при данной нозологии не является абсолютно доминирующим процессом, другие причины аортальной недостаточности в совокупности значительно более разнообразны, чем при аортальном стенозе. Все это многообразие может быть разделено на три патоморфологичес-кие группы:
• аортальная недостаточность с изменением только полулунных створок (ревматизм, инфекционный эндокардит, двухстворчатый клапан, пролапс створок);
• аортальная недостаточность в результате патологии восходящей аорты при анатомически неизмененных створках (синдром Марфа-на, синдром Элерса-Данлоса, сифилитический аортит, анкилозирую-щий спондиллит, расслаивающая аневризма восходящей аорты);
• аортальная недостаточность при анатомически сохраненных аорте и аортальных створках (вторичный пролапс при дефекте межжелудочковой перегородки, гипертоническая болезнь).
Показания к операции
Симптомокомплексы, характерные для того или иного клапанного порока, определяют современную лечебную тактику в значительно большей степени, чем собственно характер поражения аортальных створок. Поэтому любая попытка обозначить диагноз состояния, обосновать показания к хирургическому вмешательству и хирургическую тактику только на данных топической диагностики (диаметр отверстия, величина пролабиро-вания створок, величина перепада давления на клапане, наличие или отсутствие признаков кальциноза и т.п.) не свидетельствует в пользу всесторонне проведенного клинического анализа состояния конкретного пациента.
Поэтому в настоящей публикации мы специально приводим данные O’Keefe et al., [17], которым удалось проследить группу из 50 пациентов, ожидающих операцию баллонной дилатации стенозированного аортального клапана. Средний возраст пациентов превышал 70 лет, выживаемость без операции к 3-му году наблюдения составила лишь 25%. В то же время в рандомизированной группе больных без аортальной патологии показатель выживаемости составил 77%. Если учесть, что сегодня летальность при аортальном протезировании минимальна, то эти данные должны убедительно доказывать кардиологам необходимость оперативного пути лечения таких пациентов.
В своей практике мы, естественно, особенно настороженно относимся к выбору решения у пациентов с «малыми» симптомами и, тем более, у пациентов с бессимптомным течением. Известно, что клинические проявления и жалобы могут отсутствовать даже при выраженном тяжелом аортальном стенозе с площадью отверстия менее 0,8 см3 и со снижением фракции изгнания до 25-30% [18].
Допплеровская ЭхоКГ позволяет практически с такой же точностью, как зондирование левого желудочка, установить величину перепада давления. Понимая условность и многофакторную зависимость этого показателя, мы считаем его величину в 40-50 мм рт. ст. достаточным основанием для более детального обследования пациента и поиска аргументов в пользу операции.
При наличии сопутствующей коронарной патологии, требующей хирургической коррекции, или сопутствующих пороков митрального клапана критерии для ревизии и вмешательства на аортальном клапане могут быть значительно более либеральными и часто определяются индивидуальным решением оперирующего хирурга.
Постоянный плановый контроль состояния необходим всем пациентам с симптомами аортального порока и обязателен каждые 12 мес, чтобы не упустить время возможного выполнения хирургических вмешательств.
1. Jund B. et al. // Eur. Heart J. 2002. V. 23. P. 1253.
2. Болезни сердца и сосудов // Патологическая анатомия / Под ред. Пальце-ваМ.А., Аничкова Н.М. Т. 2.Ч. 1. Гл. 11. М., 2001. C. 8.
3. Lindroos M. et al. //J. Amer. Coll. Cardiol. 1993. V. 21. P. 1220.
4. Iivanainen A.M. et al. // Amer. J. Cardiol. 1996. V. 78. P. 97.
5. Stewart B.F. et al. //J. Amer. Coll. Cardiol. 1997. V. 29. P. 630.
6. Nystrom-Rosander С et al. // Scand. J. Infect. Dis. 1997. V. 29. P. 361.
7. Juvonen J. et al. // J. Amer. Coll. Cardiol. 1997. V. 29. P. 1054.
8. Passik C.S. et al. // Mayo Clin. Proc. 1987. V. 62. P. 119.
9. Davies M.I. Butterworths. L., 1980.
10. Subramanian R. et al. // Mayo Clin. Proc. 1984. V. 59. P. 683.
11. Subramanian R. et al. // Mayo Clin. Proc. 1985. V. 60. P. 247.
12. Peterson M.D. et al. //Arch. Pathol. Lab. Med. 1985. V. 109. P. 829.
13. David T.E.//J. Heart Valve Dis. 1999. V. 8. P. 495.
14. Roberts W.C. et al. // Amer. J. Cardiol. 1973. V. 31. P. 557.
15. Roberts W.C. et al. // Circulation. 1967. V. 36. P. 449.
16. Pritzker M.R. et al. // Ann. Intern. Med. 1980. V. 93. P. 434.
17. O’Keefe J.H. et al. // Mayo Clin. Proc. 1987. V. 62. P. 986.
18. Corabello B. // J. Heart Valve Dis. 1995. V. 4. Suppl. 11. P. 132.
19. Rahimtoola S.H. //J. Amer. Coll. Cardiol. 1989. V. 14. P. 1.
Статья опубликована в журнале Атмосфера. Кардиология