Кальций в легких что это
Бронхолитиаз
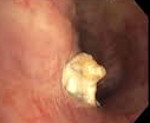
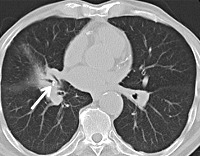
Бронхолитиаз – это заболевание респираторного тракта, обусловленное присутствием в бронхах кальцифицированных экзогенных или эндогенных инородных тел (бронхолитов). Проявляется пароксизмальным кашлем с кровохарканьем и откашливанием конкрементов, рецидивирующими воспалительными процессами дыхательных путей, бронхиальной обструкцией. Основными методами диагностики являются лучевое исследование органов грудной клетки, бронхоскопия. Назначается консервативная терапия антибиотиками и отхаркивающими средствами в сочетании с бронхосанацией. При необходимости осуществляется хирургическое вмешательство.
МКБ-10
Общие сведения
Бронхолитиаз встречается редко и составляет 0,1-0,2% всех заболеваний бронхолёгочной системы. На территории Европы эта патология у 50-80% пациентов связана с перенесённым туберкулёзом бронхов и (или) внутригрудных лимфатических узлов. В США основной причиной образования бронхолитов является гистоплазмоз. Конкременты обнаруживаются в различных отделах трахеобронхиального дерева, но в большинстве случаев располагаются в крупных – долевых и сегментарных бронхах. Локализация патологического процесса в правых отделах респираторной системы наблюдается в 2,5-3 раза чаще, чем в левых. Большинство (40-50%) выявляемых при бронхоскопии бронхолитов относится к категории трансмуральных.
Причины бронхолитиаза
Возникновение болезни обусловливают появляющиеся в воздухоносных путях конкременты. Они состоят преимущественно из солей кальция, могут быть разного размера, иметь шпоры и выступы. По происхождению эти образования подразделяются на эндогенные и экзогенные. Бронхолиты внешнего происхождения представляют собой подвергшиеся оссификации аспирированные инородные тела. Сюда же относятся кальцифицированные эндобронхиальные инфекционные гранулёмы и колонии грибов. Эндогенные конкременты образуются при прорыве в бронх содержимого обызвествлённого лимфатического узла, кальцификация которого является исходом гранулёматозных инфекций – туберкулёза, гистоплазмоза, кокцидиоза.
Патогенез
Чаще всего бронхолитиаз развивается в результате попадания в просвет бронха петрификатов из расположенного рядом кальцифицированного лимфатического узла. Под влиянием неспецифического воспаления или активизации специфического процесса частично разрушается его капсула. Дыхательные движения и сердечная пульсация обусловливают сдавление лимфоузла и перфорацию бронха его окостеневшим содержимым. Петрификаты проваливаются в бронхиальный просвет или остаются вмурованными в стенку органа.
Кроме петрификатов в воздухоносные пути из лимфатических узлов попадают казеозные массы, которые впоследствии обрастают солями кальция и превращаются в бронхолиты. Так же происходит оссификация инородных тел и грибных шаров. Бронхиальная стенка травмируется во время перфорации, повреждается острыми краями эндобронхиальных конкрементов. Нарушается целостность кровеносных сосудов различного калибра, что приводит к возникновению кровохарканья или лёгочного кровотечения. Бронхолит может частично или полностью обтурировать бронх, вызвать вентильное вздутие соответствующего участка лёгкого или его ателектаз.
Классификация
В зависимости от локализации в современной пульмонологии выледяют право-, лево- или двусторонний бронхолитиаз. Встречаются одиночные и множественные конкременты, вызывающие частичную или полную обтурацию просвета бронха. Большое клинико-диагностическое значение имеет эндоскопическая классификация болезни, согласно которой бронхолитиаз подразделяется на три вида:
Симптомы бронхолитиаза
В ряде случаев заболевание может длительно протекать бессимптомно. Однако чаще патология проявляется длительным сухим или продуктивным кашлем. Патогномоничным признаком является присутствие конкрементов в выделяемой мокроте, но этот симптом наблюдается редко. Процесс миграции петрификатов в бронхи из кальцифицированных лимфатических узлов сопровождается бронхиальной коликой. Пациент испытывает резкие интенсивные боли в соответствующей половине грудной клетки. Появляется или усиливается и изменяется кашель. Он становится приступообразным, пароксизм заканчивается кровохарканьем.
Нарушение дренажной функции бронхов из-за обтурации просвета конкрементами провоцирует возникновение вторичных гнойно-воспалительных заболеваний дыхательной системы. Развиваются и рецидивируют гнойные бронхиты, пневмония, абсцесс лёгкого. Манифестация нагноительного или воспалительного процесса сопровождается фебрильной или гипертермической лихорадкой, усилением кашля. Мокрота становится жёлто-зелёной, иногда с неприятным гнилостным запахом. Появляются симптомы общей интоксикации, одышка. Заболевание также может протекать под маской астматического бронхита с характерными приступами затруднённого дыхания, сухим кашлем.
Осложнения
Бронхолитиаз очень часто осложняется кровохарканьем. Это состояние развивается при травмировании стенки бронха или грануляций острыми краями конкремента. Самым грозным жизнеугрожающим осложнением является лёгочное кровотечение (иногда – массивное). Описаны случаи молниеносной смерти больных бронхолитиазом при прорыве крови в респираторные пути через образовавшийся между бронхом и лёгочной артерией свищ. На следующем по частоте месте находятся рецидивирующие пневмонии, абсцессы, бронхоэктазии. Длительное травмирование стенки трахеобронхиальной трубки бронхолитом иногда провоцирует опухолевый рост.
Диагностика
В диагностическом поиске при подозрении на бронхолитиаз принимают участие пульмонологи, а при сопутствующем туберкулёзе – фтизиатры. При опросе особое внимание уделяется уточнению наличия в анамнезе гранулёматозных инфекций, аспирации инородных предметов. Аускультация позволяет обнаружить ослабление или усиление дыхания в проекции вторичного воспалительного процесса лёгкого, выслушать характерные для инфекционного обострения сухие и влажные хрипы. Основными методами выявления данной патологии являются:
Лечение бронхолитиаза
Тактика ведения пациента зависит от количества бронхолитов, их локализации и подвижности, наличия осложнений. Описаны случаи самопроизвольного излечения больных бронхолитиазом, когда единичные подвижные эндобронхиальные камешки выкашливались с мокротой. К пациентам с мелкими немногочисленными бронхолитами можно применять выжидательную тактику с регулярным наблюдением и санациями трахеобронхиального дерева. Обязательно назначение антибактериальной терапии во время обострения инфекционного процесса. Больных с активной формой туберкулёза лечат противотуберкулёзными препаратами.
Осложнённый кровохарканьем, окклюзией дыхательных путей бронхолитиаз является показанием для хирургического вмешательства. Немногочисленные подвижные камни, расположенные эндобронхиально, можно извлечь при помощи бронхоскопа. Для удаления интра- и трансмуральных конкрементов выполняется бронхотомия. При значительной рубцовой деформации бронхов, бронхоэктазах, нагноительных процессах осуществляется резекция лёгкого, лоб- или пневмонэктомия.
Прогноз и профилактика
Прогноз при своевременном выявлении и адекватной терапии болезни благоприятный. После бронхоскопического извлечения конкрементов, экономных резекций лёгкого наступает полное выздоровление. Без лечения всегда присутствует риск возникновения массивного лёгочного кровотечения. Длительно текущие нагноительные процессы, бронхостеноз постепенно приводят к хронической дыхательной недостаточности. Профилактика бронхолитиаза сводится к полному и своевременному лечению гранулёматозных инфекций, наблюдению за пациентами, перенёсшими туберкулёз или гистоплазмоз.
Причины и лечение кальцификации
Кальций – макроэлемент, участвующий в обменных процессах, является строительным материалом для крепких костей и зубов. Избыточное поступление минерала на фоне нарушения усвоения приводит к его отложению в мягких тканях, внутренних органах и кровеносных сосудах. Такой патологический процесс получил название кальциноз. Кальцификация продолжительное время может протекать бессимптомно и привести к необратимым последствиям в организме.
Классификация кальцификации
Кальцификация – патологический процесс, для которого характерно отложение кальция. В зависимости от локализации макроэлемент может накапливаться и поражать:
В зависимости от этиологии кальцификация бывает 3 типов:
Также кальциноз может быть системным, поражая все органы человека или местным, с локализацией в одном органе или системе.
Причины кальцификации
Отложение кальция в мягких тканях, внутренних органах происходит в результате нарушения метаболизма, что приводит к нарушению усвоения важного макроэлемента для человеческого организма. Чаще всего, сбои в обменных процессах вызваны эндокринными патологиями, болезнями почек инфекционного и аутоиммунного характера, нарушением выработки ферментов при печеночных патологиях и заболеваний поджелудочной железы.
К нарушению обмена кальция может привести недостаточное поступление магния и избыток витамина Д, которые принимают непосредственное участие в усвоении организмом макроэлемента.
Кальцификация отдельного органа может развиваться при образовании кист, опухолей доброкачественного и злокачественного характера, дистрофии тканей.
Процесс образования кальциевых конгломератов также затрагивает соединительную и хрящевую ткань, атеросклеротические бляшки, погибшие паразитирующие микроорганизмы, импланты.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Известковые отложения в ходе плановых осмотров специалистами или при инструментальном исследовании могут обнаруживаться на зубах, костях, сосудах, мышечных и нервных волокнах. Скопление макроэлемента на тканях органов приводит к нарушению их функционирования.
При поражении сердечной мышцы и сосудистой системы, у больного появляется болевой синдром в грудине, руке, шее, спине, который сохраняется продолжительное время. Также происходит нарушение кровотока, что приводит к скачкам артериального давления, появлению чувства холода в конечностях.
При поражении почек нарастают симптомы интоксикации, нарушается диурез, кожные покровы становятся сухими, вялыми. При кальцификации органов пищеварительного тракта, нарушается их работа, что приводит к возникновению тошноты, рвоты, чувства тяжести в абдоминальной области, запоров.
При поражении и скоплении большого количества кальция в головном мозге больной испытывает частые приступы головной боли и головокружения, скачки внутричерепного давления, нарушение координации движения, ухудшение памяти, проблемы со зрением и слухом. По мере прогрессирования болезни возможны обмороки.
Вместе с этим кальциноз приводит к снижению работоспособности, постоянной вялости и усталости, слабости, снижению массы тела.
Диагностика
Для подтверждения диагноза используется рентгенологическая диагностика. Данный метод позволяет определить характер и размер отложений, а также степень поражения органа, в котором локализуется кальциевый конгломерат. В качестве дополнительных методов исследования назначается:
Для выявления причины кальцификации тканей назначаются дополнительные исследования, в виде общеклинического и биохимического анализа крови. Последний способ позволяет определить уровень кальция, фосфора и магния в крови. При нарушении функций почек назначается общеклинический и бактериологический анализ мочи для оценки работоспособности почек.
Для исключения злокачественного характера новообразований в пораженном органе назначается биопсия тканей. Данный метод предполагает забор биологического материала и его исследования под микроскопом в лабораторных условиях. Биопсия помогает также дифференцировать доброкачественное и злокачественное новообразование.
Лечение
Для лечения кальциноза назначается терапевтический курс, который поможет справиться с заболеванием-первопричиной. Так, если к избыточному отложению кальция привело воспаление инфекционной природы, назначаются антибактериальные препараты.
При нарушении усвоения кальция назначаются медикаменты, содержащие магний, который является антагонистом кальция. Достаточное поступление магния с продуктами питания и медикаментозными препаратами позволяет растворить конгломераты и вывести избыток кальция из организма. В ходе лечения важно принимать диуретики, которые помогут ускорить процесс выведения макроэлемента.
В процессе усвоения кальция принимает участие витамин Д, избыточное поступление которого также отрицательно сказывается на состоянии организма. Поэтому в ходе лечения необходимо соблюдать специальную диету, которая исключает употребление в большом количестве продуктов питания, богатых кальцием и витамином Д. К таким относят рыбу жирных сортов, листовую зелень, молочные продукты, яичный желток, орехи.
При неэффективности консервативных методов лечения, а также образовании конгломератов больших размеров назначается их оперативное удаление. Выбор метода хирургического вмешательства проводится в зависимости от размеров скоплений кальция, а также их локализации.
Кальциноз в период беременности
Отложение кальция во время вынашивания ребенка чаще всего диагностируется в конце третьего триместра гестационного периода. С медицинской точки зрения такой процесс допустим и связан с видоизменением плаценты.
Если кальцификация диагностируется на более ранних сроках, это может привести к преждевременному созреванию плаценты. Как правило, кальциноз у беременных связан с употреблением большого количества продуктов, богатых кальцием, инфекционными процессами и метаболическими нарушениями.
Избыток макроэлемента в организме беременной женщины также опасен, как и его недостаток. Может стать причиной травм ребенка и матери в период родоразрешения.
Профилактика
Чтобы предупредить кальцификацию мягких тканей и внутренних органов следует особое внимание уделить правильному питанию. Важно обеспечить достаточное поступление всех минералов и витаминов в организм, чтобы предупредить развитие патологий различной этиологии.
Также людям с врожденными и приобретенными заболеваниями сердечно-сосудистой системы, почек, эндокринными патологиями важно регулярно проходить плановые осмотры у специалистов, что поможет своевременно предупредить развитие осложнений.
Лечение различных заболеваний стоит проводить только под контролем специалиста и в соответствии с его рекомендациями. Некоторые группы лекарственных препаратов, в том числе для снижения уровня холестерина в крови, артериального давления, а также антибактериальные и гормональные средства могут привести к повышению уровня кальция в организме и нарушению его обмена.
Для предупреждения кальциноза следует вести активный образ жизни, который помогает восстановить нормальный метаболизм, отказаться от употребления алкогольных напитков и табакокурения.
Кальцификация тканей – патологический процесс, связанный с высокой концентрацией кальция в организме. Поражает сердечно-сосудистую, нервную, опорно-двигательную, пищеварительную и мочевыделительную системы. Для предупреждения болезни необходимо правильно питаться и вести здоровый образ жизни. В качестве терапии назначается курс медикаментозных препаратов для устранения причины патологического процесса и нормализации уровня кальция и магния в крови.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Кальцинаты в легких
Здравствуйте! В 2016 году на кт были обнаружены многочисленные кальцинаты в легких. Повторные кт 2017 и 2019 года без динамики. В анамнезе хронический бронхит. В 1995, 2002, 2007, 2013 перенес пневмонию. В сентябре 2019 года в общем анализе крови были повышены лейкоциты, температура 37,3 и хрипы. Терапевт назначил лечение в том числе вильпрофен. В ноябре ситуация повторилась. Пульмонолог назначил клацид и консультацию фтизиатра. Фтизиатр назначил т спот и пцр. Т спот положительный, пцр отрицательный. По кт рентгенолог, которого привлек фтизиатр, увидел мелкие плотные очаги и немногочисленные кальцинаты в обоих легких и дал заключение: остаточные изменения, вероятно после диссеменированного туберкулеза легких и вглу (или микобактериоза). Рентгенологи, которые делали кт, писали заключение множественные кальцинаты без динамики. На момент обращения к фтизиатру, Общий анализ крови, после клацид, в норме, лейкоциты норма, соэ норма, только моноциты 0,8. Вес постоянно стабильный, сильного кашля, болей в груди, отдышки, ночной потливости нет, мокроты мало и без крови. Фтизиатр собирается поставить диагноз туберкулез легких и внести в реестр туберкулезных больных с сообщением по месту работы и жительства, либо предлагает пройти дообследование у них в клинике. подскажите, пожалуйста, насколько законно ставить диагноз туберкулез в данном случае и вносить в реестр, если кальцинаты были обнаружены в 2016 году случайно, динамики нет, пцр отрицательный. Насколько корректно было назначать т спот, если он не показывает закрытую форму и открытую. А кальцинаты в легких явно дают понять, что т спот априори будет положительным.
Хронические болезни: Хронический бронхит
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.