Камень лмс справа что это
Медицинские интернет-конференции
Языки
Лечение рецидивных стриктур лоханочно-мочеточникового сегмента
Попков В.М., Понукалин А.Н., Хотько Д.Н.
Резюме
Ключевые слова
Статья
Введение. Несмотря на хорошо разработанные показания к операции, а также успешное лечение возможных осложнений, результаты оперативного восстановления проходимости лоханочно-мочеточникового сегмента (ЛМС) могут быть оценены как удовлетворительные. В 15-18% случаев наблюдаются рецидивы стриктур и требуются повторные операции или различные эндоскопические вмешательства. Частота первичных нефрэктомий при гидронефрозе колеблется в пределах 18-30%, а при повторных операциях более 50%. [2.7].
Повторные вмешательства при рецидивных стриктурах ЛМС представляют собой сложные технически и травматичные операции. Объясняется это как значительным рубцовым перипроцессом, так и следствием перенесенных операций, пиелонефритом, мочевых затеков, которые вызывают грубые рубцово-склеротические изменения в стенке мочеточника и окружающей его клетчатки. По литературным данным эти осложнения имеют место в 68% случаев [6]. Выделение лоханки и мочеточника сопровождается значительной кровопотерей, усугубляющейся при дополнительной мобилизации почки. Особую опасность представляет собой нарушение кровоснабжения верхней трети мочеточника, и его последующий некроз, приводящий к несостоятельности анастомоза.
Причиной рецидива стриктур ЛМС могут быть: неадекватная резекция измененного участка мочеточника, малая спатуляция его, а также плохая герметичность пиелоуретрального анастомоза. Большую роль в успехе пластической операции играет хорошее дренирование чашечно-лоханочной системы [5].
При выборе вида вмешательства есть приверженцы и эндоскопических методик и открытых операций, и всё же предпочтения к тому или иному вмешательству должно решаться строго индивидуально для каждого больного [5].
Цель исследования – провести сравнительную оценку отдельных открытых и эндоскопических операций при рецидивных стриктурах ЛМС.
Материалы и методы. Всего с 2005 по 2014 гг. в клинике урологии находились на лечении 250 пациентов со стенозом ЛМС. Диагноз ставился как на основании стандартного рентгеноурологического обследования, так и с применением мультиспиральной компьютерной томографии, для выявления возможных конкрементов полостей почек или мочеточника, динамической нефросцинтиграфии, дуплексного исследования с целью определения функционального состояния почек. Мужчин было 128 (51,3%), женщин – 122 (48,7%), средний возраст – 45,5 лет. Органосохраняющее лечение с применением различных пластических операций и эндоскопических методик выполнено у 212 (85%) больных. Первичная нефрэктомия осуществлена у 38 (15%) пациентов. Показанием к ней являлась терминальная стадия гидронефроза. В 56% случаев нефрэктомия выполнялась у больных старше 45 лет. Односторонняя обструкция ЛМС наблюдалась у 217 пациентов, двухсторонняя – у 15, единственной почки – 10. Сочетание обструкции ЛМС с наличием конкрементов в ЧЛС выявлено у 73 (29,3%) пациентов.
Из 231 больного с гидронефрозом у 48 (20,1%) пациентов после неудачных первичных восстановительных операций возникли рецидивы ЛМС. Из 48 пациентов 11(23%) ранее оперированы в клинике урологии СГМУ, остальные 37 в других лечебных учреждениях. 27 (57,5%) пациентов имели нефростому.
Причины приведшие к рецидиву ЛМС были следующие:
Сочетание рецидива стриктуры ЛМС с вторичными камнями наблюдалось у 22 (43,7%) больных. У одной пациентки с предшествующей пластикой ЛМС причиной послужило камнеобразование на нитях, которыми выполнялась предыдущая пластика.
Во вторую группу вошли 20(41,6%) пациентов, которым выполнялись эндоскопические коррекции стриктур мочеточника: уретероскопия, ретроградное бужирование ЛМС (8), уретероскопия, рассечение стриктуры ЛМС (2), антеградное бужирование через нефростому (7), антеградная пиелоскопия, эндопиелотомия (3). При всех эндоскопических коррекциях устанавливался стент дренаж.
Рис. 1. Первый ряд п-образные швы
Рис. 2. Второй ряд – обвивной непрерывный шов
Считаем, что данный способ формирования лоханочно-мочеточникового соустья является наиболее анатомичным, так как соединяются однородные по типу ткани, осуществляется их точное сопоставление, создается высокая герметичность, прочность за счет двурядности шва. Это предупреждает развитие мочевых затеков и способствует адекватному восстановлению мочевой дорожки в послеоперационном периоде.
Клинический пример. Больной П., 26 лет поступил в клинику с жалобами: на периодические тупые, тянущие боли в поясничной области справа. В 2001 году, в ГБ г. Пенза, впервые выявлен гидронефроз справа. В том же 2001 году больному выполнялась телелапороскопия, ревизия ЛМС справа. В последующем в 2003 году там же по месту жительства выполнялась люмботомия, уретеропиелолиз справа, перевязка добавочного сосуда и тогда же установлен диагноз – аномалия развития верхних мочевых путей, ретрокавальный мочеточник. В последующем наблюдался амбулаторно. В 2012 году в связи с ухудшением самочувствия направлен в институт уронефрологии СГМУ для оперативного лечения. При обследовании диагноз уточнен: Врожденная аномалия развития верхних мочевых путей. Ретрокавальный мочеточник справа. Послеоперационная стриктура ЛМС. Гидронефроз справа. Киста правой доли печени.
Рис. 3. На компьторной томографии видна расширенная лоханка правой почки и киста в правой доли печени
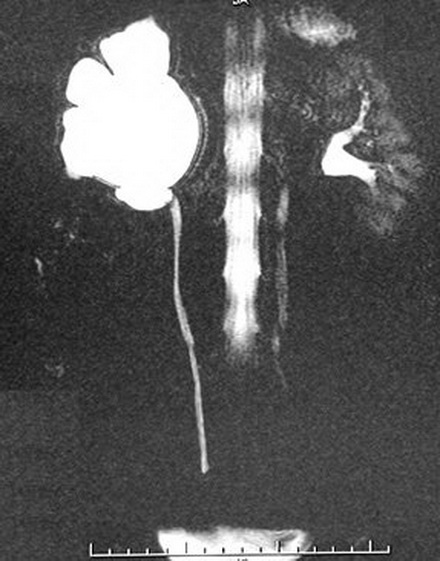
Рис. 4. На ретроградной уретеропиелограмме видна девиация правого мочеточника в верхней трети, повторяющая контур нижней полой вены
По описанной методике выполнена релюмболапаротомия справа. Удаление эхинококковой кисты печени с формалинизацией ее ложа. Иссечение стриктуры ретрокавально расположенного мочеточника с антевазальной пластикой по Хайнс- Андерсену с применением двухрядного шва, нефростомия, установка стент-дренажа. Течение послеоперационного периода без особенностей. Стент-дренаж удалён через 1,5 мес. Ретенции мочевых путей нет, функция почки при динамической нефросцинтиграфии отмечено повышение ренального индекса с 30% (до операции) до 42% (после операции).
Заключение. Сравнительный анализ различных методов лечения показывает, что необходим индивидуальный подход к применению эндоскопических методов коррекции рецидивных стриктур ЛМС и при отсутствии эффекта целесообразен пересмотр тактики в сторону открытых оперативных вмешательств.
При повторных операциях на ЛМС целесообразно применять трансабдоминальный доступ к почке, который позволяет менее травматично выполнить мобилизацию всей почки, лоханки и верхней трети мочеточника из рубцов от предыдущей операции. Выделенная из рубцов почка становится подвижной и при необходимости её можно сместить, чтобы пиелоуретральный анастомоз был осуществлён без натяжения.
Применение двурядного шва ЛМС позволяет уменьшить количество осложнений за счет, высокой прочности и герметичности анастомоза. Это значительно повышает эффективность повторных операций на ЛМС. Внедренные в клинику новых оперативных вмешательств при рецидивных стриктурах ЛМС позволили снизить чистоту нефрэктомий, в нашей клинике, с 56% до 14,4%.
Гидронефроз и стриктуры мочеточника
Определение и классификация гидронефроза
Гидронефроз – это функциональное нарушение чашечно-лоханочной системы почки. В результате стеноза усложняется отток мочи и повышается гидростатическое давление. Такие изменения приводят к трансформации паренхимы, ухудшают работу почки. Различают три стадии: начальную, раннюю, терминальную. Нарушение чаще встречается у женщин.
Этиология и патогенез гидронефроза
Различают врожденный и приобретенный гидронефроз. Патология всегда сопровождается сужением ЛМС (лохано-мочеточникового сегмента), аномалию могут вызывать следующие факторы.
Сдавление и пульсовое воздействие со стороны добавочного нижнесегментарного артериального сосуда.
Отклонение в развитии семенных и почечных вен.
Сегментарная дисплазия ЛМС.
Педункулит из-за вытекания мочи в почечный синус.
К провоцирующим факторам относятся: подвижность почки, аномальная работа парапельвикальной клетчатки, дисфункция почечных кровеносных сосудов.
Клиническая картина гидронефроза
Различает два этапа. Первый характеризуется образованием обструкции ЛМС, симптоматика невыражена. Для второго характерны основные признаки почечной недостаточности:
тупая боль в области поясницы;
наличие крови в моче;
При обострении возможна картина почечной колики. Специфичным симптомом для гидронефроза является выбор больного спать на животе, поскольку перераспределение внутрибрюшного давления облегчает отток мочи.
Диагностика гидронефроза
Для постановки диагноза пациентам проводят клинико-лабораторные исследования. Кроме анализов мочи и крови используют инструментальные методы. Если необходима операция, обязательно проводят гистологический анализ пораженной ткани.
Физикальный осмотр
На ранних стадиях малоинформативен, заметить нарушение при пальпации и перкуссии возможно на последних этапах болезни.
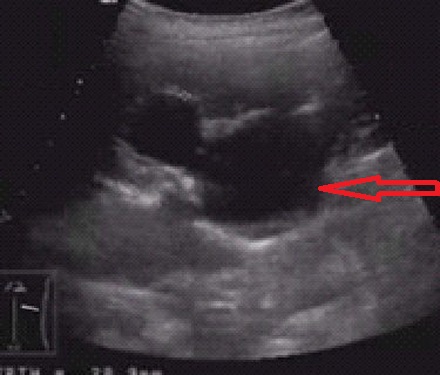
Ультразвуковое исследование
Ультразвуковое исследование. Диалатация чашечно-лоханочной системы.
При подозрении на данную патологию исследования проводят полипозиционно, оценивают состояние почки, лоханок, мочеточника, сосудов. Для корректного диагноза используют сравнение со здоровой почкой.
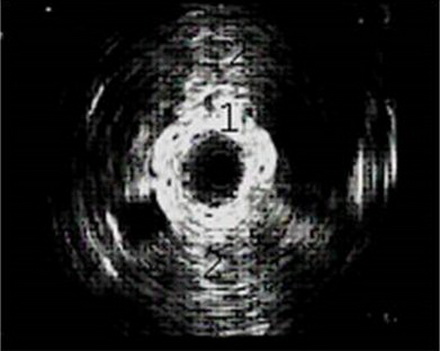
Эндолюминальная эхосонограмма зоны лоханочно-мочеточникового сегмента.
1. Стенка мочеточника.
2. Склероз парауретеральной клетчатки
Состояние парауретеральной клетчатки показывает эндолюминальный датчик, который заводят через мочеточник. Для оценки функциональных возможностей используют фармакоэкографию с мочегонными препаратами.
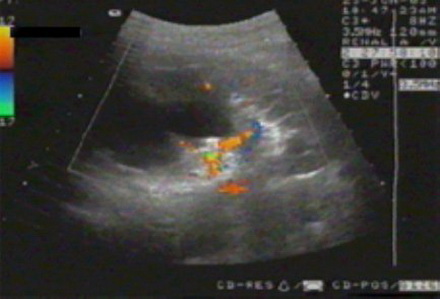
Эходоплерография сосудов почек.
Эходопплерограмма. Снижение интенсивности кровотока в области истонченной паренхимы верхнего и среднего сегментов почки.
Исследование актуально для оценки гемодинамических отклонений. Патология приводит к трансформации органа и растяжению артериальных и венозных сосудов. По их размерам можно судить о стадии и корректно выбирать лечение.
Рентгенологические методы обследования
Если нет противопоказаний, то рентгенологические исследования с контрастом являются приоритетными в диагностике гидронефроза.
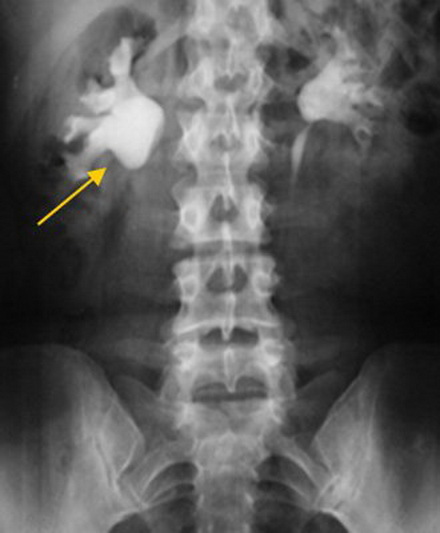
Экскреторная урограмма. Стеноз лоаночно-мочеточникового сегмента, гидронефроз справа.
Благодаря рентгеноконтрастным препаратам метод дает оценку экскреторным функциям почек. Он эффективен на начальных стадиях заболевания, по мере нарастания патологии диагностическая эффективность снижается.
Применяется для обследования мочевых путей, показывает их структурное состояние, но не отражает функционального.
Применяется при непереносимости йодсодержащих контрастов. Актуальна для пациентов со значительным угнетением почечной функции. Результативность исследования повышает видеозапись.
Антероградная чрескожная пиелография.
Назначается, когда уретеропиелография невозможна и когда почка не выделяет контрастное вещество.
Диагностирует нарушения в развитии почек и сосудов. Для уровазального конфликта характерна патология наполнения ЛМС. Метод позволяет оценить трансформацию органа и прилегающих сосудов.
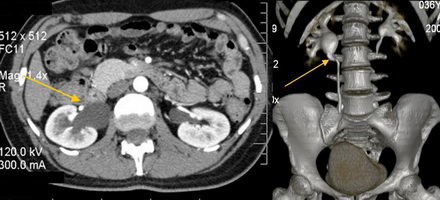
Мультиспиральная компьютерная томография. 3D реконструкция. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Исследование неинвазивно и с высокой точностью показывает структурные изменения мочеполовой системы. На основании снимков проводится трехмерная реконструкция, что позволяет увидеть объем поражения и протяженность деформированного участка мочеточника. Не отражает функциональных изменений.
Магнитно-резонансная урография. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Современный и наиболее информативный метод. Используется магнитно-резонансная урофагия с контрастом и без. В результате получают динамические изображения, которые демонстрируют все этапы эвакуации жидкости. Для более четкой визуализации мочевых путей используют фармакологические агенты. При большом количестве томографических срезов возможна 3D-реконструкция изображения.
Радионуклидные исследования
Для диагностики используют динамическую нефросцинтиграфию, в ходе которой оценивают транспорт радиоактивного вещества. Выделяют три сегмента исследования, каждый со своим временным течением. Первый отражает кровенаполнение почечных сосудов, второй – транспорт через клетки эпителия проксимальных канальцев, третий – уродинамику верхних мочевых путей. Метод показывает функциональные изменения, не дает информации о структурных деформациях.
Лечение гидронефроза
Сложность обнаружения патологии на начальных стадиях делает основным методом лечения реконструктивную операцию.
Подготовка к операции
Предусматривает комплекс мер по устранению патологических состояний и нормализации физиологических отклонений, что позволяет увеличить резерв функциональных возможностей почек. Для ликвидации воспалительного процесса используют НПВС, антигистамины, антибиотики. Для оздоровления соединительной ткани назначают солкосерил и вобэнзим.
Для снижения функциональной дегенерации назначают β2-адреномиметик гинипрал, на начальных стадиях это позволяет избежать операции. Также выполняется дренирование нефростомой или катетером-стентом.
Реконструктивные операции
Показаниями являются прогрессирование патологии, разрушение ткани, ведущее к функциональной и структурной гибели почки, сопутствующий гнойный пиелонефрит, состоявшееся почечное кровотечение.
Уретеропиелопластика (операция Андерсена-Хайнса) предусматривает резекцию больной зоны мочеточника и лоханки и создание пиелоуретерального анастомоза. Успешность операции обусловлена правильным определением зоны афункционального участка, резекция проводится на 5-6 мм дистальней пораженной ткани..
При стенозе ЛМС и наличии добавочного сосуда выполняется резекция, которая позволяет привести в соответствие просвет сосуда и паренхимы.
Важной частью вмешательства является эффективное дренирование, различают: нефростомию, установку мочеточникового катетера, катетера-стента. Важно предупредить воспалительные осложнения и внешнее инфицирование.
Включают два вида вмешательства: антеградную чрескожную эндопиелотомию и баллонную дилатацию. Операции показаны при небольших изменениях лоханки и отсутствии добавочного сосуда из-за высокого риска кровотечения. Эффективность составляет 72% против 89% открытого метода.
Сочетают в себе методы предыдущих двух. Позволяют проводить резекцию и наложение анастомоза, при этом характеризуются малой травматичностью и уменьшают сроки госпитализации
Послеоперационное ведение
Для нормального отведения мочи устанавливается катетер Фоли № 12-14. Чтобы уменьшить отек, назначают НПВС и уросептики. Для улучшения питания тканей используют венорутон, трентал. Для восстановления слизистой применяют вобэнзим и солкосерил. Длительность терапии в каждом случае определяется индивидуально, но ее срок составляет не менее 10 дней.
Антибиотики назначают после удаления дренажа с целью предупредить формирования мультирезистентной флоры, исключением является стойкое воспаление в первые сутки после операции.
После нефростомии обязательно проводят антеградную рентгенотелевизионную уроскопию и пиеломанометрию для проверки состоятельности верхних мочевых путей.
Заключение
Правильная диагностика и выбор метода коррекции определяют успешность терапии. Не менее важны предоперационная подготовка и послеоперационное обследование, оно позволяет определить успешность вмешательства, на ранних стадиях скорректировать осложнения.
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
ПИЕЛОПЛАСТИКА: эффективное лечение гидронефроза, стриктуры лоханочно-мочеточникового сегмента (ЛМС)
Клиника обладает лучшим опытом реконструктивных операций, ежегодно лечение у нас проходят 250 больных гидро- и уретерогидронефрозом
Лапароскопическая реконструкция мочеточника и лоханки заменила открытую операцию. Новое пособие не имеет кровопотери, не оставляет послеоперационных швов. Срок госпитализации не превышает 4-6 дней.
Показана больным стенозом ЛМС, гидронефрозом до 65 лет.
Абсолютные показания к операции – двусторонний гидронефроз и угроза почечной недостаточности
Лапароскопическая пиелопластика наиболее эффективна при отсутствии значимого расширения чашечек и сохранной функции почки.
От хирургического вмешательства можно воздержаться у больных пожилого возраста в случае нормальной функции второй почки, стабильной функции больной почки, а также – высоких операционно-анестезиологических рисков.
Лапароскопическую пиелопластику в клинике урологии Первого МГМУ выполняют доктора наук с хирургической практикой не менее 20 лет
Наиболее ответственный этап заключается в формировании уретеропиелоанастомоза – правильного соединения лоханки и мочеточника после хирургического удаления суженного участка и расширенной, не способной к сокращению, части лоханки. Для того, чтобы создать герметичное и функциональное соустье между органами, накладывают от 12 до 20 (а иногда и более) швов тонким, как волос, шовным рассасывающимся материалом.
Микрохирургическую точность обеспечивает современная эндоскопическая техника Karl Storz, а также широкоформатная оптика Hopkins II.
Для тока мочи, минуя зону заживления, в верхние мочевые пути устанавливают специальный дренаж. В нашей клинике используют полиуретановые катетеры-стенты датской фирмы СOOK. Они позволяют сформировать упругие и атравматичные завитки для фиксации стента в почке и мочевом пузыре. С таким катетером пациент может вести обычный образ жизни. Дренаж удаляют спустя месяц под местной анестезией.
Вследствие того, что мышцы органов таза расслаблены наркозом и не могут некоторое время обеспечивать отток мочи, непосредственно перед операцией в мочевой пузырь заводят еще один дренаж – простой катетер. Он так же необходим для контроля количества выделяемой мочи.
По завершению операции в зону вмешательства устанавливают третий – страховой дренаж. Через него оттекает раневое отделяемое: слизь и остатки крови.
Страховой дренаж и уретральный катетер удаляют спустя 2-3 суток.
Время операции зависит от индивидуальных анатомических особенностей и состояния верхних мочевых путей пациента. Как правило, лапароскопическая пластика лоханочно-мочеточникового сегмента занимает около 2 часов. Больной находится под эндотрахеальным наркозом, его дыхательную функцию поддерживает наркозный аппарат.
Лечение сужения ЛМС, гидронефроза цена – гражданам России бесплатно по каналу высокотехнологичной медицинской помощи
По каналу платных медицинских услуг стоимость лечения гидронефроза и сужения ЛМС методом лапароскопической пиелопластики – около 130 тысяч рублей. Это существенно меньше, чем в других российских и зарубежных клиниках.
Стриктура лоханочно-мочеточникового сегмента
Стриктурами лоханочно-мочеточникового сегмента (ЛМС) называют любые патологические сужения просвета верхних мочевых путей.
 Что является причиной развития стриктур лоханочно-мочеточникового сегмента?
Что является причиной развития стриктур лоханочно-мочеточникового сегмента?
Стриктуры лоханки и мочеточника могут быть врождённым и приобретёнными. Приобретенные возникают из-за перенесенных воспалительных заболеваний верхних мочевых путей, из-за хронического цистита с забросом мочи в мочеточник, из-за повреждения стенки мочеточника камнем, как осложнение специфических инфекций (туберкулёз), а также как осложнение лучевой терапии или полостных операций и манипуляций. Стриктуры также могут быть вызваны онкологическими процессами и последствиями лучевой терапии.
Как проявляется стриктура ЛМС?
Клиническая картина складывается из симптомов нарушения оттока мочи и его последствий. Больные жалуются на боли в пояснице, почечные колики, уменьшение количества выделяемой мочи, мутный цвет мочи с примесью крови.
Как диагностируется стриктура лоханочно-мочеточникового сегмента?
Диагностика начинается с общего осмотра и сбора жалоб. Из дополнительного исследования назначают КТ мочевыделительной системы с контрастированием и обязательной отсроченной фазой, УЗИ, МРТ.
Какие методы лечения стриктур ЛМС используют в клинической практике?
Единственный метод лечения стриктуры мочеточника – хирургический. При отсутствии повреждений и нарушения функции почек выполняют реконструктивные операции, направленные на удаление проблемного участка и восстановление оттока мочи. Выполняют: наложение обычного анастомоза, операцию Боари (анастомоз между мочеточником и мочевым пузырём), заместительную лоскутную пластику, пластику мочеточника фрагментом кишки. Если имеется тяжелое поражение почечной ткани с утратой функции почки, проводят удаление почки с мочеточником.
Вариантов стриктур ЛМС существует много, именно поэтому существует большое количество вариантов хирургического лечения. Специалисты нашего Центра отделения андрологии и урологии проведут диагностику и предложат оптимальный вид операции.
Стриктура лоханочно-мочеточникового сегмента
1. Общие сведения
Прежде чем перейти к сути вопроса, нелишне вспомнить, что такое почечная лоханка, что такое мочеточник, почему их рассматривают как единый сегмент и, наконец, какую именно проблему называют змеиным словом «стриктура» (лат., «узел-удавка», однокоренное с «боа-констриктор»).
Почка как естественный фильтр устроена довольно сложно; не вдаваясь в подробности, скажем лишь, что образующиеся после очистки крови отходы (моча) перед эвакуацией в мочевой пузырь скапливается в особых анатомических структурах, – малых и больших почечных чашечках, которые выходят в лоханку. В свою очередь, лоханка – это расположенный в вогнутой (внутренней) части почечного «боба» своеобразный пуп или, если угодно, распределительный портал, через который в почку входит кровоснабжающая артерия, выходит кровоотводящая вена и крепится мочеточник. Мочеточник же представляет собой достаточно длинный (22-28 см у взрослого) соединительный шланг неравномерной толщины (от 3-4 мм до 1 см в сечении), по которому моча поступает в коллектор-пузырь, и уже оттуда по мере накопления выводится через уретру из организма. Попутно заметим, что уретра и уретер – не одно и то же; это даже не синонимы, хотя в интернете можно встретить и такое употребление. Уретрой называют собственно мочеиспускательный канал, нижний отдел мочевыводящего тракта, пролегающий от мочевого пузыря до наружного выхода. Уретер – латинское название мочеточника. В норме эта система работает бесперебойно и беспрерывно, выводя до 2-2,5 л мочи в сутки. Однако всем известно, как много проблем может возникнуть с почками и насколько эти проблемы, как правило, серьезны.
Стриктура мочеточника – сужение просвета и, соответственно, затруднение пассажа мочи. Поскольку чаще всего это случается в зоне соединения мочеточника и почки, говорят о стриктуре лоханочно-мочеточникового сегмента. Вообще, ряд специалистов рассматривают эту анатомическую «конструкцию» как единую систему.
2. Причины
Описываемая стриктура может быть следствием врожденной аномалии развития или приобретенным пороком мочевыводящей системы, однако ни на клинической картине, ни на терапевтической стратегии эта этиологическая разница не отражается. К основным причинам приобретенных стриктур относятся фиброз (рубцевание вследствие перенесенных воспалительных процессов, травм, медицинских манипуляций) и мочекаменная болезнь (миграция почечных конкрементов). Сужение просвета мочеточника может быть обусловлено также перегибом вследствие опущения почки (нефроптоз) и некоторыми другими причинами (растущая опухоль и т.п.).
3. Симптомы и диагностика
Возможные симптомы при лоханочно-мочеточниковой стриктуре включают боли внизу живота (порой очень интенсивные), нередко с иррадиацией в соседние зоны, учащенное мочеиспускание с чувством неполного опорожнения пузыря (в зависимости от причин и сопутствующих заболеваний, в моче может появиться кровь или гной), тошнота и/или рвота, нарушения нормальной дефекации (встречаются как поносы, так и запоры), а также общее недомогание и выраженный дискомфорт, логически и интуитивно связываемый пациентами с мочевыводящей системой. В случае полной стриктуры (облитерации) отток мочи исключен вообще, клинические проявления нарастают стремительно, приводя в конце концов к жизнеугрожающему состоянию, известному в неотложной медицине под названием «острая задержка мочи».
Следует отметить, что стриктуры лоханочно-мочеточникового сегмента являются одной из основных причин уретерогидронефроза – тех или иных вариантов растяжения, расширения мочеточника и почечной чашечно-лоханочной системы, – что, в свою очередь, является достаточно серьезным состоянием с массой вероятных осложнений, и потому подлежит обязательному урологическому лечению.
Диагностическим стандартом в урологии, в том числе при обследованиях по поводу или подозрению на стриктуру лоханочно-мочеточникового сегмента, являются контраст-рентгеновские методы (прежде всего, обзорная и экскреторная урография). По мере необходимости и по показаниям могут назначаться уроцистоскопия, катетеризация, УЗИ органов мочевыводящей системы, МРТ, лабораторные анализы и др. Однако инструментальному обследованию, разумеется, предшествует тщательный осмотр, сбор жалоб и анамнеза: хотя бы минимальные сведения нужны даже в тех случаях, когда пациент поступает на «Скорой» в порядке оказания неотложной помощи.
4. Лечение
Если стриктура обусловлена смещением лоханочного камня, есть некоторая вероятность, что его миграция продолжится и он будет исторгнут из организма, так сказать, естественным образом. В таких случаях применяют различные медикаментозные средства уролитического, спазмолитического, анальгезирующего действия, по показаниям антибиотики (при наличии сопутствующего инфекционно-воспалительного процесса). В некоторых случаях эффективной оказывается особая лечебная физкультура, физиотерапевтические процедуры. Однако это именно вероятность, и срабатывает она далеко не всегда; если же стриктура является врожденной, обусловлена фиброзными изменениями в тканях и/или привела к острой задержке мочи, консервативное лечение (не говоря уже о «народных методах») неэффективно. Современная урохирургия при малейшей возможности избегает полномасштабных полостных вмешательств, отдавая предпочтение малоинвазивным эндоскопическим и лапароскопическим операционным технологиям; даже в случаях мочекаменной болезни могут оказаться достаточными современные методы дистанционного (чрескожного) или эндоскопического удаления конкрементов (при незначительном блокирующего размере камня). Однако следует понимать, что ни операция, ни паллиативное консервативное лечение не устраняют этиопатогенетические причины приобретенной стриктуры (хронический фиброзирующий воспалительный процесс в урогенитальной системе, мочекаменная болезнь и т.п.); даже при самом успешном исходе вмешательства и, казалось бы, полном выздоровлении предстоит тщательное обследование и лечение именно причин сужения – иначе риск рецидива весьма высок.
Что касается собственно лоханочно-мочеточниковой стриктуры, то при первом появлении описанной выше симптоматики (или любой ее части) обратиться к урологу, безусловно, следует как можно скорее.




 Что является причиной развития стриктур лоханочно-мочеточникового сегмента?
Что является причиной развития стриктур лоханочно-мочеточникового сегмента?