Карбамазепин или депакин что лучше
Выбор препаратов вальпроевой кислоты в терапии эпилепсии: оригинальный препарат или генерик?
Эпилепсия является одним из наиболее распространенных заболеваний центральной нервной системы (ЦНС). Ежегодный рост заболеваемости эпилепсией составляет от 40 до 70 человек на 100 тыс. населения, при этом приблизите
Эпилепсия является одним из наиболее распространенных заболеваний центральной нервной системы (ЦНС). Ежегодный рост заболеваемости эпилепсией составляет от 40 до 70 человек на 100 тыс. населения, при этом приблизительно у 1/3 пациентов заболевание является пожизненным. По данным ВОЗ, более 75% из 40 млн больных эпилепсией в мире не получают адекватного лечения. Длительность фармакотерапии эпилепсии составляет в среднем от двух до пяти лет, однако около 40% больных вынуждены получать лечение пожизненно. В России 8,65% больных эпилепсией находятся в состоянии ремиссии, у 48,1% пациентов регистрируется более 12 приступов в год. Политерапию получают 41,18% пациентов; 18,05% не получают лекарственной терапии, остальным же проводится лечение одним препаратом. Сплошные популяционные исследования по разным регионам России показывают, что доля пациентов без припадков от общего числа больных, получавших антиконвульсантную терапию, составляет 13–28%, в то время как при правильной тактике лечения она должна составлять 50–80% [2].
На протяжении последних лет наблюдается увеличение количества новых противоэпилептических препаратов (ПЭП), из которых многие уже широко применяются на практике. ПЭП уделяется большое внимание со стороны компаний-производителей, учитывая их большой удельный вес среди других препаратов на фармацевтическом рынке. Этому есть несколько причин:
Фармакоэкономические аспекты терапии эпилепсии
Эпилепсия является серьезной социально-экономической проблемой, приводящей к значительным экономическим потерям в обществе. Цена лекарства является действительно важным фактором в подборе лечения для определенных групп населения. Стоимость лекарств и расходы на лечение становятся все более важными факторами для врачей первичной медико-санитарной помощи при лечении эпилепсии. Независимое исследование, выполненное в нескольких европейских странах, определило, что прямые и непрямые расходы на лечение индивидуальных больных эпилепсией возрастают прямо пропорционально частоте припадков у них [1].
Именно пациенты с рецидивами приступов берут на себя большую часть прямых медицинских расходов. Больные, не восприимчивые к лечению, требующие постоянной терапии, частых посещений врача и непрерывного медицинского ухода, составляют примерно 75% всех прямых расходов, относящихся к эпилепсии. В популяции больных, резистентных к лечению, прямые расходы еще выше у пациентов, страдающих эпилепсией и имеющих сопутствующие болезни, такие как олигофрения, церебральный инсульт, депрессия [1].
Основой хорошей клинической эффективности является оптимальный контроль эпилептических приступов соответствующим ПЭП, используемым в дозе, максимально контролирующей приступы, но не приводящей к появлению побочных эффектов. Эти две характеристики — оптимальный контроль приступов и отсутствие побочных эффектов — определяют ценность препарата и являются критерием правильности лечения. Обе характеристики связаны с биодоступностью, из которой вытекают биоэквивалентность и терапевтическая эквивалентность ПЭП [5]. Это совпадает с фармакоэкономической эффективностью: увеличившийся процент ремиссий позволяет сэкономить дополнительные средства за счет меньшего количества амбулаторных визитов к специалистам и снижения койко-дней [1].
Терапия эпилепсии: оригинальные препараты и генерики
В настоящее время широко обсуждается проблема назначения оригинальных и генериковых препаратов в терапии эпилепсии. При регистрации препаратов-генериков допускаются отклонения в биодоступности ±20%, по сравнению с оригинальными препаратами. Однако в отношении ПЭП даже незначительное изменение биодоступности может привести не только к возобновлению, но и к повышению частоты и тяжести приступов [2, 3, 5, 6, 7].
Предыдущие клинические наблюдения указывают, что замена оригинального препарата генериком, содержащим ту же лекарственную субстанцию, может в некоторых случаях приводить к возобновлению эпилептических припадков или развитию токсических эффектов препарата. Это возникает вследствие того, что биодоступность и связанная с ней биоэквивалентность генериков отличаются от оригинальных препаратов и/или их оценка произведена недостаточно полно или правильно [5, 8, 9, 17].
В настоящее время во всем мире для контроля над судорожными и бессудорожными припадками у детей и взрослых наиболее широко применяются препараты вальпроевой кислоты (ПВК). Вальпроевая кислота используется в клинической практике для коррекции и парциальных, и генерализованных (эпилептических) приступов [3, 4]. Эффективность вальпроатов является 100% подтвержденной при контроле за абсансами, миоклоническими и тонико-клоническими судорогами при первично генерализованных формах эпилепсии, а также при парциальных приступах с вторичной генерализацией [4].
На данное время в России ПВК зарегистрированы под следующими торговыми наименованиями: оригинальный препарат Депакин (производитель — Sanofi-Winthrop Industrie, Франция) и его пролонгированные формы Депакин Хроно и Депакин Хроносфера; генерики Конвулекс (производитель Gerot Pharmazeutika GmbH, Австрия), Апилепсин (производитель KRKA d.d., Словения), Конвульсофин (владелец регистрационного удостоверения AWD.pharma GmbH & Co.KG, Германия) и ряд генериков, произведенных в Индии: Энкорат (производитель Sun Pharmaceutical Industries Ltd, Индия) и Вальпарин ХР (производитель Torrent Pharmaceuticals Ltd, Индия).
Данные исследований
Мы проанализировали доступные данные исследований зарубежных и отечественных авторов, посвященные проблеме замены ПВК в терапии эпилепсии.
Данные зарубежных авторов оказались достаточно противоречивыми. С одной стороны, в открытых рандомизированных исследованиях, проведенных у 64 больных, которые в течение 4 недель принимали оригинальный препарат ПВК, а в дальнейшем в течение 4 недель генерик, не было выявлено разницы в частоте приступов, концентрации препарата в плазме при использовании обоих препаратов [5, 18]. С другой стороны, исследования FDA в 1998 году продемонстрировали разность в биодоступности препаратов ПВК [5]. В исследованиях Mattson (2002) генерик ПВК вызывал больше побочных эффектов со стороны желудочно-кишечного тракта в сравнении с оригинальным препаратом пролонгированного действия [5, 16]. Замена оригинального препарата ПВК генериком вызвала снижение концентрации препарата в крови и появление приступов после 3-летнего бесприступного периода [5, 14].
Исследование П. Н. Власова с соавт. (2007) показало повышение обращаемости пациентов к окружному эпилептологу после перевода с оригинального препарата ПВК (Депакина Хроно) на генерики препарата (Конвулекс, Вальпарин ХР, Энкорат) в связи с неблагоприятными побочными действиями генериков (крапивница, диспептические явления, учащение приступов) [2].
Интерес представляет исследование динамики пароксизмального синдрома, ЭЭГ-параметров и показателей фармакокинетики у больных эпилепсией на фоне замены лекарственных форм пролонгированного высвобождения с Депакина Хроно на Конвулекс ретардированной формы (Т. А. Рогачева, Т. С. Мельникова, А. С. Петрухин с соавт.) [6]. В исследовании принял участие 21 пациент с различными формами эпилепсии, в возрасте от 18 до 46 лет. По результатам исследования, замена лекарственных форм пролонгированного высвобождения вальпроата натрия Депакина Хроно на Конвулекс (ретард) вызывает неблагоприятные изменения в течении пароксизмального синдрома. При этом изменения показателей биоэлектрической активности головного мозга регистрировались уже после трех дней приема Конвулекса в ретардированной форме и проявлялись усилением медленноволнового спектра дельта-, тета- и альфа-диапазонов, трансформацией медленноволновой активности в разрядную (к 14 дню терапии) с дальнейшим увеличением дизритмии и нарастанием разрядной активности. У всех больных после смены препаратов обнаруживались изменения максимальной концентрации их в сыворотке крови, которые имеют прямую зависимость с изменениями ЭЭГ-показателей. По мнению авторов, результаты проведенного исследования подтверждают существенные отличия в биоэквивалентности между исследуемыми препаратами, которые проявляются выраженными изменениями на ЭЭГ у большинства пациентов и утяжелением течения пароксизмального синдрома. Данные авторов свидетельствуют об отсутствии клинической эквивалентности между препаратами Депакин Хроно и Конвулекс (ретард), что может иметь существенное клиническое значение.
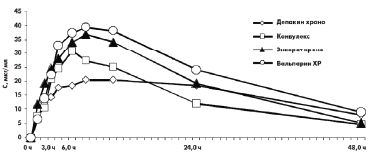
В исследовании А. В. Соколова и соавт. (2006) убедительно доказаны достоверные отличия фармакокинетических показателей различных форм ПВК с контролируемым высвобождением активного вещества [7]. Согласно полученным данным, наиболее адекватным по фармакокинетическим характеристикам оказался Депакин Хроно, динамика концентрации и режим дозирования которого полностью соответствовали заявленным фирмой-производителем. Фармакокинетические параметры других препаратов — Конвулекс, Вальпарин ХР и Энкорат Хроно — существенно отличались: они быстрее всасывались, скорость достижения максимальной концентрации в плазме крови (Сmax) была более высокой, препарат быстрее выводился из организма. Проведение терапевтического лекарственного мониторинга выявило их неэквивалентность Депакину Хроно, и, как следствие, были даны рекомендации по уменьшению разовой/суточной дозы и более частому приему ПЭП. При этом для Конвулекса разовая доза должна составлять 410 мг вместо 500 мг, а очередная доза препарата должна быть принята через 8,23 ч, а не через 12 ч, как заявлено в аннотации. Концентрации различных вальпроатов после приема однократной дозы представлены на рис.
Соответственно, в наблюдениях реально повышенная разовая доза препарата и высокий уровень Сmax приводили к развитию побочных явлений, а быстрое падение концентрации и выведение препарата обусловливало срыв медикаментозной ремиссии [2, 7].
Ретроспективное исследование Ю. Б. Белоусова и А. Б. Гехт с соавт. показало фармакоэкономические преимущества при применении Депакина Хроно [1]. Общее количество припадков снижалось в среднем с 48 до 1,5 в год, что было самым низким показателем среди всех исследуемых ПЭП. Высокую эффективность авторы связывают, в первую очередь, с фармакоэкономическими свойствами: если больной забывает принять таблетку, при приеме Депакина Хроно его пролонгированное 12-часовое действие позволяет избежать пикового снижения концентрации и, соответственно, эпилептических приступов, чего невозможно добиться от ретардированной формы карбамазепинов. Это позволяет снизить количество визитов к специалистам и госпитализаций минимум в 2 раза, что значительно экономит средства.
Таким образом, данные отечественных исследований свидетельствуют о более высокой частоте возникновения неблагоприятных побочных реакций при переводе с оригинального ПВК на генерик.
Диагноз: эпилепсия. Что назначить: оригинальный препарат или генерик?
В случае назначения лечения пациенту с впервые диагностированной эпилепсией необходимо принять решение: назначить оригинальный препарат или генерик? У больных с впервые диагностированной эпилепсией лечение можно начинать с использования оригинального препарата или генерика, подобранного в соответствии с общими принципами адекватного контроля приступов без проявления побочных эффектов. В большинстве случаев контроль над приступами достигается при использовании средних дозировок препарата [5, 10, 13, 16] и вероятность колебаний концентрации ПЭП в крови не имеет такого большого значения, как, например, в случае значения концентрации препарата в плазме на уровне верхней или нижней терапевтической. То же характерно и в случае длительно текущей эпилепсии с хорошим контролем приступов при помощи средних дозировок препарата. Учитывая то, что результат лечения оценивается клинически на основании уровня концентрации препарата в крови, правильно воспроизведенный генерик — это препарат, концентрация которого в крови соответствует терапевтической, принятой и для больных с впервые выявленной эпилепсией, и для больных с хронической эпилепсией. В таких ситуациях врач может руководствоваться при назначении препарата экономическими принципами, основываясь на том, что генерик отвечает всем установленным требованиям для регистрации [5].
Однако существуют ситуации, когда генерик назначать нежелательно, так как имеется риск ухудшения клинической картины, например, при выборе препарата для больных с высоким риском ухудшения состояния. Это следующие категории пациентов:
Заключение
Результаты анализа затрат на лечение эпилепсии указывают на то, что существует следующая зависимость: стоимость лечения тем ниже, чем лучше контроль приступов. Следовательно, оптимальный контроль над приступами (с минимальным количеством побочных проявлений) — самый важный элемент, снижающий стоимость терапии. Замена одного препарата другим (оригинального генериком и наоборот или одного генерика другим) может иметь опасные последствия для течения эпилепсии (рост частоты приступов и/или побочных проявлений). Эти последствия влекут за собой непредвиденные прямые затраты, связанные с дополнительными визитами к врачу, лабораторными исследованиями, госпитализацией.
Необходимо помнить о следующих категориях пациентов с риском ухудшения клинической картины при замене оригинального ПЭП на генерик. Это больные с резистентной эпилепсией с оптимально контролируемыми приступами без побочных проявлений при приеме ПЭП; пациенты с длительной ремиссией приступов на фоне приема низких доз препарата или в период снижения принимаемой дозы; пациенты с измененной фармакокинетикой ПЭП [5].
Фармацевты не должны заменять один препарат другим без разрешения врача, а врач, в свою очередь, должен сообщить больному о возможных последствиях замены.
По вопросам литературы обращайтесь в редакцию.
Д. В. Марушкин, кандидат медицинских наук, доцент
Л. Г. Раевская
ВолГМУ, Волгоград
НОРМОТИМИКИ: ПРОТИВОСУДОРОЖНЫЕ ПРЕПАРАТЫ КАК СТАБИЛИЗАТОРЫ НАСТРОЕНИЯ
Нередко перед пациентами после рекомендованных врачом назначений и прочтении инструкции к препарату возникает тревожащий вопрос «Мне назначили противосудорожный препарат. У меня эпилепсия?». В этот момент очень важно грамотно объяснить широкое действие противосудорожного препарата. Ведь чаще всего, если не всегда, в психиатрии они используются с иными целями, одна из которых – достижение состояния эутимии, или как говорят пациенты – ровного комфортного настроения без колебаний и резких перепадов.
Почему противосудорожные препараты нормализуют настроение?
Чтобы понять применение противосудорожных препаратов в сфере нарушений настроения и эмоций, следует обратиться к известной нейробиологической гипотезе, которая носит сложное название «феномен амигдалярного киндлинга». Киндлинг от английского кindle — зажигать; амигдала — зона головного мозга, отвечающая за эмоциональные реакции. Сущность процесса заключается в том, что различные химические, психологические и другие раздражители, воздействуя на амигдалу и лимбическую систему, которая отвечает за регуляцию вегетативного, поведенческого, инстинктивного, в том числе эмоционального поведения, накапливаются в этих зонах мозга и, доходя до сверхпорогового уровня, как бы разряжаются. Именно эта разрядка и приводит к эмоциональным всплескам, если мы говорим только о нарушениях эмоций. Подобный процесс происходит и при развитии эпилептических приступов. Именно поэтому противосудорожные препараты одинаково эффективны как при эпилепсии, так и при нарушениях настроения, эмоций и поведения.
Противосудорожные препараты со свойством стабилизации настроения носят различные синонимичные названия: стабилизаторы, нормотимики, тимоизолептики.
Противосудорожные препараты, которые являются одновременно стабилизаторами настроения: препараты вальпроевой кислоты (конвулекс, депакин), карбамазепин (финлепсин), ламотриджин, окскарбамазепин (трилептал), топирамат, габапентин, прегабалин, левитерацитам.
Карбамазепин — препарат, обладающий противотревожным, антидепрессивным эффектом и слабым антиманиакальным эффектом, что делает его универсальным стабилизатором настроения. Карбамазепин в контексте влияния на настроение повышает психическую активность, улучшает настроение, смягчает раздражительность и вспыльчивость, эффективен при депрессии с тревогой, усталостью, плаксивостью, вялостью.
Кроме стабилизации настроения, препарат эффективен при:
Окскарбамазепин — препарат, отличающийся более слабым седативным эффектом по сравнению со схожим по структуре карбамазепином, чаще применяется при маниакальных состояниях.
Эсликарбамазепин — активная форма окскарбамазепина. В настоящее время проводятся исследования как потенциального стабилизатора настроения.
Препараты вальпроевой кислоты — эффективны при лечении острой маниакальной фазы, при профилактике возникновения рецидива, менее эффективны при депрессивных состояниях. При смешанных состояниях, когда депрессия вплетается в манию, вальпроаты обладают большей эффективностью. Возможные побочные явления (сонливость, тошнота, аллергические реакции) носят строго временный характер.
Ламотриджин — препарат с доказанной эффективностью в отношении депрессивных фаз при БАР, но менее эффективен, и даже не одобрен, при маниакальных состояниях.
Топирамат — противосудорожный препарат, который обладает слабыми тимостабилизирующими свойствами и применяется в качестве вспомогательного средства при биполярном аффективном расстройстве, которое сопровождается бессонницей, тревогой, повышением массы тела, злоупотреблением ПАВ.
Габапентин и прегабалин — препараты с незначительным нормотимическим действием, особенно эффективные при тревоге, бессоннице и боли. Если и назначаются пациентам с БАР, то только с целью облегчить состояние.
Таким образом, наиболее часто используемые с подтвержденной эффективностью стабилизаторы настроения — карбамазепин и вальпроаты, которые, кроме того, не влияют на память и когнитивные функции. В результате при лечении сохраняется умственная работоспособность, профессиональная активность, у детей не ухудшаются показатели обучения. Показательно, что карбамазепин и вальпроаты эффективны в отношении любого заболевания, в структуре которого развиваются нарушения настроения (биполярное расстройство, шизофрения, невроз, депрессия и т.д.).
Побочные эффекты
Подбор оптимальной дозировки должен осуществляться непосредственно врачом. Побочные эффекты, являющиеся неотъемлемой частью любой медикаментозной терапии, развиваются в ответ на прием препарата, носят временный характер и корректируются вместе с дозой лекарства врачом. К их числу относятся тошнота, сонливость, вялость, мышечная слабость, смазанность речи, головокружение, двоение в глазах. Важное условие во избежание неприятного опыта применения препарата – постепенное наращивание дозы под контролем врача клиники.
На этапе подбора дозы препарата важно регистрировать такие симптомы как:
Возникновение данных явлений — свидетельство достаточного фармакологического действия.
Во избежание негативных эффектов можно снизить дозу нормотимика и добавить другой препарат с тем же эффектом. В таком случае будет достигнута стабилизация настроения и исключены побочные эффекты. При этом следует учитывать, что назначение любого психотропного препарата, в особенности нормотимиков носит персонифицированный характер. И несмотря на стремительное развитие психофармакологии, лечение стабилизаторами настроения, так необходимых в стратегии ведения пациентов с любой психической патологией, становится не строгой научной тактикой, а индивидуальным искусством доктора.
Тактика ведения и дополнительные возможности терапии больных эпилепсией
Пособие для врачей
Москва 2006
Министерство Здравоохранения и социального развития РФ ГОУ ВПО «Российский Государственный медицинский университет» Росздрава Кафедра неврологии и нейрохирургии лечебного факультета с курсом ФУВ
Авторы:
профессор, д. м. н. Г.Н. Авакян
д. м.н. А.В. Анисимова
д. м. н. О.Л. Бадалян
к. м. н. С.Г. Бурд
к. м. н. Л.А. Медведева
к. м. н. О.М. Олейникова
к. м. н. М.И. Стойко
Под редакцией академика РАМН, профессора Е.И. Гусева
Рецензенты:
профессор, д.м.н. И.Д. Стулин (Заведующий кафедрой неврологии лечебного факультета МГМСУ)
профессор, д.м.н. М.А. Лобов (Руководитель отдела детской неврологии МОНИКИ им. М.Ф. Владимирского)
Данное пособие содержит описание современных представлений о классификации эпилепсии, тактике врача при подборе противоэпилептических препаратов, механизмах действия антиконвульсантов, возможностях комбинированной терапии, а также роли немедикаментозных методов в комплексной терапии эпилепсий.
ВВЕДЕНИЕ
Бурное развитие нейрофармакологии, синтез новых высокоэффективных антиконвульсантов, кардинальный пересмотр многих принципов лечения эпилепсий, позволило отнести их в настоящее время к курабельным заболеваниям [А.С. Петрухин, 1998]. Между тем сохраняются значительные трудности при лечении эпилепсий, а эффективность терапии не превышает 70-75% во всем мире. В связи с этим все большее значение на современном этапе при лечении придается комплексной терапии с использованием новых медикаментозных средств, а также нетрадиционным методам воздействия. Современный подход к проблеме эпилепсии предусматривает решение широкого круга вопросов, основным из которых является достижение максимального терапевтического эффекта. Вместе с тем, эффективное лечение не должно являться конечным этапом оказания помощи больным эпилепсией. В первую очередь рассматриваются вопросы социальной адаптации, тактики ведения и вопросы качества жизни больных эпилепсией.
Как указывает Комитет экспертов ВОЗ (1995), более 75% из 40 миллионов больных эпилепсией не получают адекватного лечения [M.S. Yerby, 2000].
Согласно классификации (Приложение 1), все эпилептические припадки подразделяются по характеру на парциальные (фокальные или локально обусловленные) и генерализованные. При парциальных эпилептических припадках начальные клинические и электроэнцефалографические проявления свидетельствуют о вовлечении в эпилептический процесс одной области одного полушария головного мозга. Среди парциальных эпилептических припадков выделяют простые, протекающие при сохранном сознании, и сложные парциальные припадки, характеризующиеся нарушением сознания. Генерализованные эпилептические припадки, при которых начальные клинические и ЭЭГ-характеристики свидетельствуют о вовлечении в эпилептический процесс обоих полушарий мозга.
В свою очередь, эпилепсии подразделяются на идиопатические, симптоматические и криптогенные (Приложение 1).
Современный уровень знаний об этиологии и патогенезе заболевания, а также классификация эпилепсий и эпилептических синдромов способствует стандартизации терминологии, унификации диагноза эпилепсий, определяет тактику ведения пациентов и предполагаемый прогноз, с учетом нозологической формы.
В данном пособии представлены некоторые аспекты тактики ведения больных и дополнительные возможности медикаментозной и немедикаментозной терапии эпилепсий, в том числе описана методика комплексной патогенетической терапии эпилепсии с использованием сочетания антиконвульсантов (депакина и карбамазепина) и антиоксиданта (мексидола).
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ МЕТОДА
ПОКАЗАНИЯ.
В настоящее время считается целесообразным начинать терапию противоэпилептическими препаратами при наличии в анамнезе двух и более неспровоцированных эпилептических припадков.
Показаниями для назначения депакина являются все формы эпилепсий.
Показаниями для применения мексидола являются когнитивные расстройства различного генеза, вегетативно-сосудистые расстройства, острая интоксикация антипсихотическими средствами и др.
ПРОТИВОПОКАЗАНИЯ.
Противопоказания к назначению антиконвульсантов разнятся в зависимости от выбранного препарата.
Противопоказаниями к применению депакина являются: гиперчувствительность, нарушение функции печени и/или почек, гепатит в т. ч. в семейном анамнезе, геморрагический диатез, беременность (I триместр), кормление грудью.
Противопоказания к использованию мексидола: гиперчувствительность, острые нарушения функции печени и почек, беременность, кормление грудью.
МАТЕРИАЛЬНО-ТЕХНИЧЕСКОЕ ОБЕСПЕЧЕНИЕ
В лечении эпилепсий применяются, главным образом, противоэпилептические средства, терапия которыми проводится непрерывно в течение нескольких лет, а иногда и всей жизни больного [В.А. Карлов,1996].
Механизм действия противосудорожных средств, предотвращающих распространение возбуждения нейронов, не до конца установлен. Противосудорожные средства делятся на препараты со стабилизирующим эффектом на возбудимые мембраны клеток и препараты, изменяющие функциональную активность нейронов, что сопровождается ингибирующим воздействием на распространение судорожной активности путем блокады синаптической передачи.
При тщательном подборе дозы возможно эффективное лечение эпилепсии с использованием одного антиконвульсанта. Второй препарат назначают только в том случае, если эффективность первого недостаточна, несмотря на необходимую концентрацию его в крови, либо, если первый из выбранных препаратов вызывает непереносимые побочные эффекты. Терапевтическая широта действия у всех противосудорожных препаратов небольшая, поэтому важен тщательный индивидуальный подбор дозы для обеспечения максимальной терапевтической эффективности при минимальных побочных реакциях. С целью подбора индивидуальных терапевтических доз по возможности следует определять концентрацию препарата в плазме или сыворотке крови.
В связи с удобством применения предпочтение отдается препаратам, которые принимаются 1-2 раза в сутки. Однако это не всегда возможно, так как побочные эффекты проявляются при максимальной концентрации препарата в крови, которая создается после однократного приема большой дозы. К дозозависимым побочным эффектам противосудорожных средств относятся: общее седативное действие, нистагм, атаксия, а также психические изменения, такие как флюктуация сознания, потеря памяти и депрессия. Кроме того, противосудорожные средства могут вызывать некоторые изменения настроения и поведения. В этой связи большинство противосудорожных средств предпочтительно принимать 2 раза в день.
Фармакотерапию следует начинать с препарата первой очереди выбора, которая зависит от формы эпилепсии и типа припадка (таблица 1).
Таблица 1. Препараты выбора в зависимости от типа припадка
| Тип припадка | Препараты 1 ряда | Препараты 2 ряда |
| Парциальные: | ||
| Простые | Карбамазепин | Ламотриджин |
| Сложные | Вальпроат, Фенитоин | Клобазам |
| Вторично- генерализованные | Вальпроаты Топирамат | Ацетазоламид Фенобарбитал |
| Генерализованные: | ||
| Тонико-клонические | Вальпроаты | Ламотриджин |
| Тонические | Карбамазепин | |
| Клонические | Топирамат Фенитоин | Клобазам Фенобарбитал |
| Типичные абсансы | ||
| Атипичные абсансы | Вальпроаты | Ацетазоламид |
| Атонические | Этосуксимид | Клоназепам Клобазам |
| Тонические | Фенобарбитал | |
| Миоклонические | Вальпроат | Фенобарбитал Ацетазоламид Клоназепам |
При генерализованных эпилепсиях препаратом выбора являются препараты вальпроевой кислоты (депакин, конвулекс, конвульсофин) (таблица 2). При парциальных эпилепсиях препаратами выбора являются карбамазепины и вальпроаты (таблица 3).
Таблица 2. Торговые названия, международные наименования и номера государственной регистрации препаратов
Таблица 3. Препараты выбора при парциальной эпилепсии
| Действующее вещество | Препарат | Суточная доза для взрослых | Показания | Побочные эффекты |
| Карбамазепин | Тегретол Финлепсин Тимонил Стазепин | 400-1200 мг за 1-3 приема | Очаговые и генерализованные приступы. Не эффективны при абсансах | Сонливость, тошнота, диплопия, пошатывание |
| Фенитоин | Дифенин Дилантин Гидантоин Фенидан | 150-300 мг за 1-2 приема | Очаговые и генерализованные приступы. Не эффективны при абсансах | Сонливость, нарушение координации и речи. Набухание десен, оволосение, угревая сыпь |
| Производные вальпроевой кислоты | Депакин Конвулекс Орфирил Эргенил | 600-1800 мг за 1-3 приема | Очаговые и генерализованные приступы, а также абсансы | Редко сонливость, тремор, прожорливость Выпадение волос, запоры |
| Ламотриджин | Ламиктал | 200-400 мг за 2 приема | Очаговые и вторично-генерализованные приступы | Головокружение, сыпь |
| Топирамат | Топамакс | 200-400 мг за 2 приёма | Очаговые и генерализованные приступы | Снижение веса, редко нефролитиаз |
При неэффективности терапии препаратами первого выбора, назначенными в эффективных дозах, к терапии следует присоединять препараты следующей очереди выбора.
Препараты последнего поколения
Наиболее широко применяемыми из новых антиконвульсантов в России являются ламотриджин (ламиктал, ламитор), топирамат (топамакс), габапентин (нейронтин) и леветирацетам (кеппра) (таблица 2).
Еще одним из перспективных направлений в комплексном лечении эпилепсии является применение блокаторов кальциевых каналов, однако, данная проблема требует дальнейшего изучения.
Тактика применения препаратов при парциальной эпилепсии
2. При недостаточном эффекте уточняют форму эпилепсии и тип приступа, проверяют регулярность приема препарата, рассчитывают достижение максимально переносимой дозы с учетом массы тела.
3. Как правило, у 70% больных правильно подобранная монотерапия, обеспечивает адекватный контроль припадков.
6. В целом при парциальных припадках ряд препаратов (вальпроевая кислота и ее производные, карбамазепин, фенитоин, фенобарбитал) обладают достаточной эффективностью, однако фенобарбитал и фенитоин не являются препаратами выбора вследствие побочных явлений.
7. При резистентности к карбамазепинам и вальпроатам или плохой их переносимости применяют новые ПЭП (топирамат, леветирацетам, окскарбазепин, тиагабин, ламотриджин) в качестве дополнительной терапии или монотерапии (если таковая предусмотрена зарегистрированными для данного препарата показаниями)
9. Только при неэффективности правильно подобранной монотерапии возможна политерапия.
10. Политерапия целесообразна после не менее чем двух последовательных попыток применения препаратов в режиме монотерапии. При плохой переносимости первого назначенного в режиме монотерапии препарата вторая монотерапия обязательна.
11. В то же время, при хорошей переносимости и неэффективности терапевтических доз первого адекватно назначенного в режиме монотерапии препарата возможен переход на комбинированную терапию (два препарата).
12. Длительное лечение двумя препаратами осуществляют исключительно при невозможности адекватной монотерапии. Лечение тремя препаратами целесообразно только при неэффективности терапии двумя адекватными препаратами.
13. Резкая отмена противоэпилептических препаратов угрожает жизни пациентов.
14. Частота приема ПЭП обычно определяется их периодом полувыведения.
15. Следует стремиться к минимально возможной при лечении конкретным препаратом частоте приема (не более 2-3 раз в день).
17. Время приема препарата определяется как особенностями заболевания (временем развития припадков и т.д.), так и характеристиками препарата (в том числе, побочными эффектами).
18. Однако во избежание резких колебаний концентрации препарата в крови может быть предпочтительнее двукратный его прием.
19. У пожилых пациентов метаболизм ряда ПЭП снижен. В сравнении с пациентами молодого возраста, аналогичные дозы ПЭП создают более высокую их концентрацию в крови у пожилых. Это обусловливает необходимость начала лечения пожилых пациентов с малых доз препарата и тщательного их титрования. Начальная доза ПЭП у пожилых пациентов должна быть на 30-50% меньше.
20. В лечении парциальной эпилепсии у пожилых необходимо учитывать заболевания, вызвавшие эпилепсию, сопутствующую патологию, взаимодействие ПЭП с другими средствами, принимаемыми больным вследствие соматических расстройств, возможную гипоальбуминемию и возрастные особенности абсорбции лекарств.
21. Следует учитывать возможность взаимодействия ПЭП и других параллельно принимаемых препаратов.
22. Не следует назначать фенобарбитал из-за седативного влияния и индукции ферментов печени.
Показано, что при назначении большинства противоэпилептических препаратов их побочным эффектом является повышение щелочной фосфатазы и развитие остеопороза. Для предотвращения этого явления больным эпилепсией показано назначение витамина D. Фолиевая кислота применяется для снижения риска тератогенеза.
ДОПОЛНИТЕЛЬНЫЕ НЕТРАДИЦИОННЫЕ МЕТОДЫ ЛЕЧЕНИЯ ЭПИЛЕПСИИ