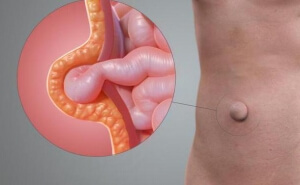
Кила что это за болезнь у человека
Гидраденит
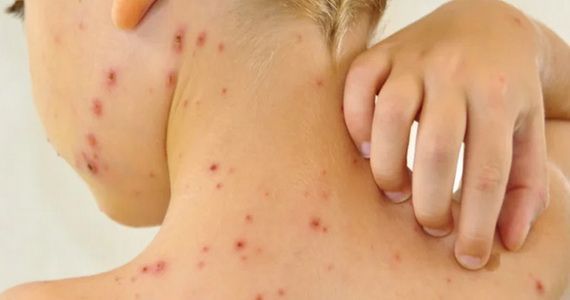
Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита
У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
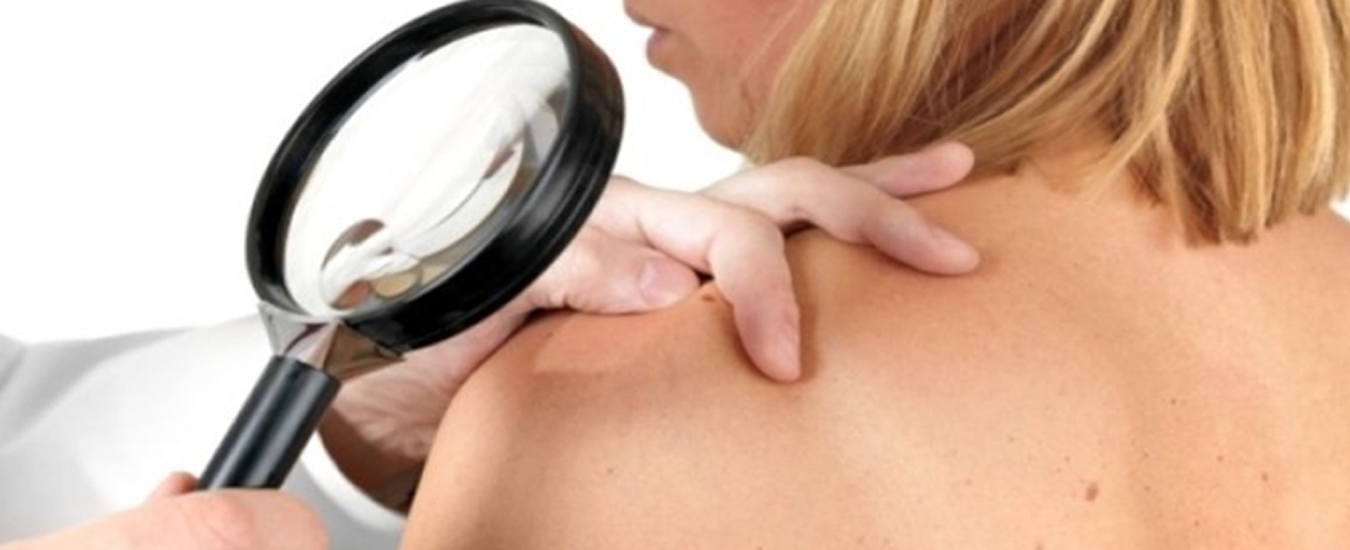
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
Бактериальные инфекции кожи: какие бывают, как лечить
Большинство инфекций вызывают стрептококки и стафилококки. Они живут в окружающей среде, заселяют кожу, слизистые оболочки рта, носа, половых органов. В 9–12% случаев воспаление провоцируют коринебактерии, палочки лепры, туберкулёза, кампилобактеры.
Здоровая кожа не пропускает микробов. Этому препятствуют строение эпидермиса, рН пота и себума, антисептические свойства секрета сальных желёз. При нарушении защиты возникают гнойничковые высыпания.
Как происходит заражение кожи инфекцией
Проникновению микроорганизмов способствуют:
Бактериальное заражение часто осложняет состояние ран и ожогов, зудящих дерматозов, аллергических болезней.
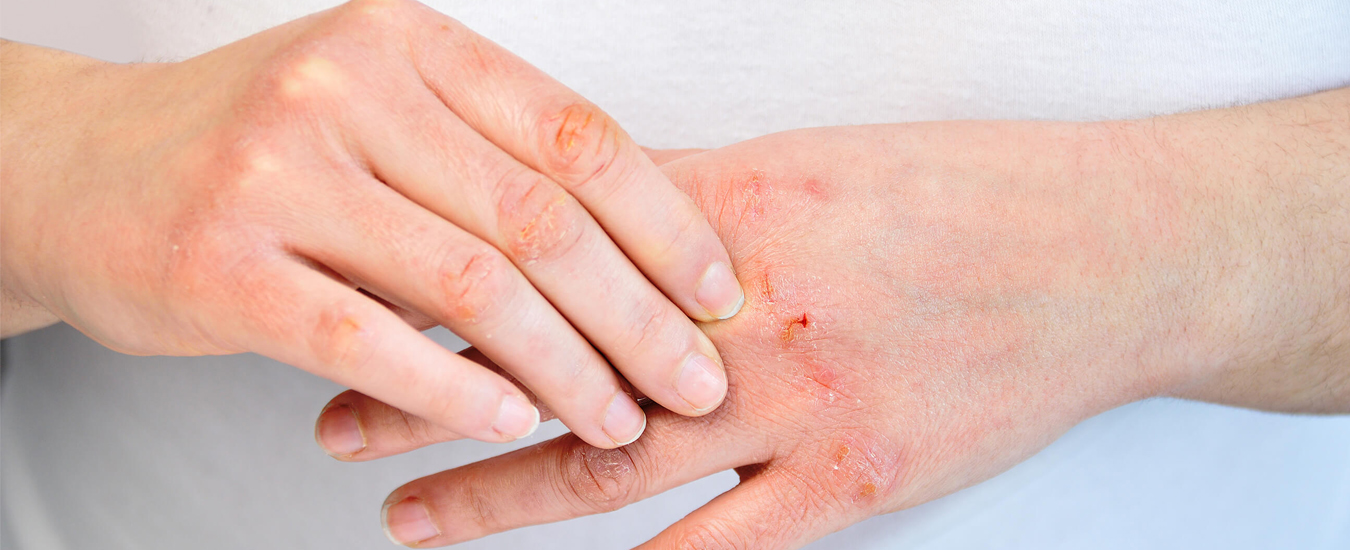
Поверхностные бактериальные инфекции кожи
Фолликулит
— воспаление волосяного мешочка: гнойничок вокруг волоса, покраснение окружающего участка.
Пузырчатка новорождённых
— тяжёлая заразная болезнь, когда воспалительные пузыри покрывают всё тело малыша, образуют корки и язвы.
Импетиго
— на фоне покраснения возникают безболезненные волдыри с мутным содержимым. Потом пузыри ссыхаются до желтоватых корок, оставляют эрозии.
Импетиго часто возникает у детей и молодых женщин. Локализация: лицо, под волосами головы, конечности. Когда присоединяется стафилококк, корки становятся зеленоватыми или кровянистыми. Болезнь быстро распространяется в коллективе. Заподозрив её, надо изолировать ребёнка, а ранку забинтовать.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
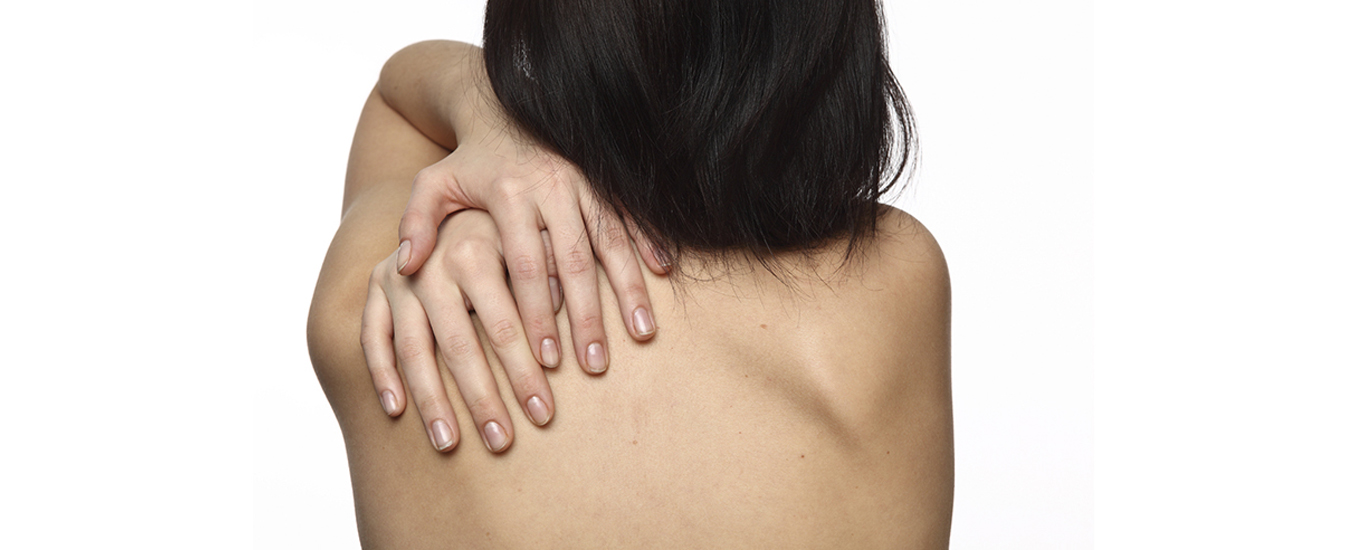
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Особенности инфекций кожи лица
Кровоснабжение органов головы, лица, оболочек мозга тесно связано. Неправильное лечение, выдавливание прыщей опасно разносом бактерий по крови, лимфе. Можно добиться увеличения площади поражённого участка, таких грозных осложнений, как менингит, абсцессы и флегмоны, воспаление глаз.
Прежде чем решиться на косметические процедуры — чистку, пилинг, мезотерапию — пройдите обследование у дерматолога, чтобы установить причину гнойничковой сыпи и пролечиться.
Лечение бактериальных инфекций кожи
Должно начинаться с ранних стадий, проходить под контролем специалиста. В ряде случаев достаточно местного лечения антибактериальными мазями, протирания антисептиками. Распространённые высыпания, глубокие пиодермии, требуют назначения системных антибиотиков. При хроническом течении врач может посоветовать аутогемотерапию, иммунные препараты.
Хирургическое лечение проводят, если гнойник не вскрывается самостоятельно или надо избежать грубого рубца. Для восстановления тканей применяют лазерную коагуляцию, физиотерапию.
Важно выявить, пролечить сопутствующие болезни, исключить неблагоприятные внешние воздействия на кожу, подобрать питание.
Профилактика
Соблюдайте следующие правила:
Записывайтесь на консультацию дерматолога вовремя. Врач поможет выявить причину воспаления, сделать нужные анализы, подобрать лечение, подходящее виду и стадии пиодермии.
Муковисцидоз: что за болезнь, как проходит лечение?
Симптомы муковисцидоза
Специалисты выделяют несколько форм заболевания: кишечную, легочную и смешанную.
К основным симптомам заболевания обычно относят:
Симптомы муковисцидоза зависят от формы болезни. Муковисцидоз легких сильно снижает иммунитет, а поскольку слизистые пробки легко поражаются бактериями стафилококка или синегнойной палочки, люди постоянно страдают от повторяющихся бронхитов и пневмоний.
Основные признаки муковисцидоза легких 1 :
Кишечная форма муковисцидоза характеризуется ферментной недостаточностью, нарушением всасывания полезных веществ в кишечнике. В результате нехватки ферментов стул становится «жирным», могут активно размножаться бактерии, в результате чего накапливаются газы, что приводит к выраженному метеоризму. Стул учащается, а объем каловых масс может в несколько раз превышать возрастную норму.
Причины муковисцидоза
Скопление слизи создает благоприятные условия для размножения условно-патогенной флоры, поэтому резко возрастает риск возникновения гнойных осложнений и сопутствующих заболеваний. При муковисцидозе у взрослых значительно страдает репродуктивная функция.
Диагностика муковисцидоза
Для диагностики муковисцидоза могут понадобиться как лабораторные, так и генетические обследования. Генетические исследования обладают высокой информативностью и позволяют заподозрить развитие болезни почти сразу после рождения. На данный момент обнаружить заболевание можно еще до рождения ребенка при неонатальном скрининге.
Для того, чтобы с уверенностью говорить о наличии у человека муковисцидоза, врач должен диагностировать следующие показатели 1 :
Лечение муковисцидоза
Лечение муковисцидоза должно быть комплексным и направленным на основные симптомы болезни: борьбу с инфекционными заболеваниями, очищение бронхов от мокроты, восполнение недостающих ферментов поджелудочной железы.
Часть терапии обязательно должна быть направлена на поддержку бронхолегочной системы, предупреждение осложнений от повторяющихся бронхитов и пневмоний. При развитии инфекционных заболеваний показано лечение антибиотиками. Обязательно используют методы и средства, которые способствуют разжижению мокроты и ее свободному удалению из бронхов и легких. Муколитики – препараты, разжижающие мокроту, используют длительными курсами, делая небольшие перерывы.
Диета при муковисцидозе – это не временные ограничения, а пожизненный образ питания. В рационе человека должно быть большое количество белка, получаемого из нежирного мяса, качественной рыбы, творога и яиц. Желательно, чтобы диета была высококалорийной, но необходимо ограничить количество поступающих жиров животного происхождения, трансжиров и грубой клетчатки, которая раздражает воспаленные стенки желудочно-кишечного тракта.
При развитии непереносимости лактозы из рациона исключают молоко. Из-за сухости слизистых оболочек и нарушения секреции слизи рекомендуется повышенный питьевой режим, особенно в жаркие месяцы.
Препарат Креон ® при муковисцидозе
Также в линейке Креон ® есть специальная форма – Креон ® Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.
Подробнее о Креон ® Микро можно прочитать здесь.
Вентральная или рубцовая грыжа: почему возникает и как ее вылечить
Что такое вентральная грыжа?
В каких случаях чаще всего возникают вентральные грыжи? Почему это происходит?
Вентральная грыжа может возникнуть после любого оперативного вмешательства на брюшной полости. Риск ее образования повышает тяжесть течения болезни, а также сопутствующие заболевания.
Основными факторами, которые приводят к появлению вентральной грыжи, является снижение уровня белка в крови, а также дефицит VIII фактора свертывания крови, ожирение, перитонит, астма и другие заболевания органов дыхания (поскольку они приводят к постоянному большой нагрузки на переднюю брюшную стенку).
Весомую роль в образовании вентральных грыж играет прием некоторых медикаментов (в частности, длительная терапия стероидными гормонами). Кроме того, повторные операции и инфекции в области послеоперационной раны также значительно увеличивают вероятность появления рубцовой грыжи.
Большая часть вентральных грыж возникает на фоне нарушения послеоперационного режима и несоблюдения рекомендаций врача (поднятие тяжестей, чрезмерная физическая нагрузка, несоблюдение диеты, неправильное ношение бандажа и т.п.).
Как лечат вентральные грыжи?
Вентральную килу лечат только хирургически, причем операция должна быть проведена как можно раньше. Что касается хирургического лечения грыжи, то его выбор зависит от многих факторов, в частности от размера, локализации и симптоматики грыжи.
Маленькие грыжи часто являются болезненными и имеют высокий риск защемления, что является неотложным состоянием и требует оперативного лечения в кратчайшие сроки. Ущемленную килу в течение первых нескольких часов можно попробовать осторожно вправить в брюшную полость. Однако безопасно вправить ущемленную килу не всегда возможно. В случае удачной попытки операция проводится в плановом порядке, но не ранее, чем через сутки со времени ее вправление.
Большие грыжи реже защемляються, однако больше беспокоят своим внешним видом и нередко существенно ограничивают человека в движениях. В таком случае операцию также не стоит откладывать.
Что происходит во время операции?
В ходе операции грыжевой мешок выделяется из окружающих тканей, рассекается, его содержание упражняется в брюшную полость. Если грыжевые ворота (то есть само отверстие, через которое грыжа выходит из брюшной полости) имеют размер не более двух сантиметров, то они обычно ушиваются специальным швом с наложением краев раны один наверх другого (образованием так называемой дубликарутры).
Если же грыжевые ворота больше, чем 2 см, то в большинстве случаев для укрепления шва используется синтетический сетчатый имплант, который помещается под мышцами брюшной стенки и обеспечивает формирование прочного рубца, в свою очередь уменьшает риск рецидива грыжи, то есть повторного ее образования в том же месте.
Можно ли избавиться от вентральной грыжи без разрезания живота?
Можно с минимальными разрезами. В некоторых случаях прибегают к малоинвазивной методике, или лапароскопии. Ее успешно применяют для лечения относительно небольших вентральных грыж при отсутствии значительного спаечного процесса в брюшной полости.
В данном случае операция выполняется с внутренней стороны на закрытой брюшной полости с помощью специальных инструментов, введенных через маленькие разрезы в боковых стенках живота. Грыжевое содержимое поэтапно освобождается от спаек и упражняется в брюшную полость, а грыжевые ворота закрываются специальной легкой многослойной сеткой.
С одной стороны такая сетка покрыта веществом, которое предотвращает ее срастание с кишечником, другой же стороной она плотно прилегает к брюшной стенки и фиксируется специальным устройством.
Эта методика является самой современной и наиболее высокотехнологичной. А главное, она является наименее болезненной для пациента и позволяет в кратчайшие сроки восстановиться после операции и вернуться к привычной жизни.
Сколько времени длится реабилитация после операции?
Через двое суток после лапароскопической операции пациент может возвращаться домой. В течение четырех недель ему не рекомендуется поднимать грузы свыше 5 кг, нужно воздержаться от физических нагрузок, а также не посещать сауну и бассейн. После хирургического лечения вентральной грыжи необходимо в течение месяца носить бандаж. За это время имплантат окончательно зафиксируется в организме.
И грыжа больше вас не потревожит
Паховая грыжа (в простонародье, кила) – болезнь широко распространенная. Она встречается в любом возрасте, не поддается консервативному лечению, а при отсутствии врачебной помощи может закончиться довольно печально.
Паховая грыжа (в простонародье, кила) – болезнь широко распространенная. Она встречается в любом возрасте, не поддается консервативному лечению, а при отсутствии врачебной помощи может закончиться довольно печально.
В брюшной стенке каждого человека уже с момента рождения имеются «слабые» или «неполноценные» места – паховый канал, пупок, апоневроз белой линии живота. Именно через них при определенном стечении обстоятельств под кожу могут выпячиваться внутренние органы, то есть, появляется грыжа.
Проблемные места в брюшной стенке имеются у всех, но для возникновения грыжи этого недостаточно. Главная причина болезни – слабость соединительной ткани. Она бывает врожденной (серьезное наследственное заболевание) или приобретенной в результате чрезмерных физических нагрузок, беременности и родов – это тоже вызывает ослабление соединительной ткани.
Чем опасны грыжи?
Думается, что сама по себе грыжа – «безобидное» заболевание, но однажды она может дать осложнения. Осложнения довольно серьёзные. При отсутствии должного лечения грыжи велика вероятность, что исход их будет крайне неблагоприятным.
Наиболее опасное осложнение – ущемление грыжи: сдавление органов, находящихся в грыжевом мешке, в области грыжевых ворот. Развитию ущемления грыжи, как правило, предшествует чрезмерная физическая нагрузка, сильный кашель, интенсивное занятие спортом. При этом грыжа перестает вправляться, появляются различной интенсивности боли в области грыжевого выпячивания, а затем и по всему животу. Ущемление грыжи может сопровождаться тошнотой и рвотой.
Если в течение 1-2 часов пациенту не оказать медицинскую помощь, его состояние начнет быстро ухудшаться. В стенке ущемленных органов нарушится кровоснабжение, что может привести к омертвению тканей, разрыву стенки полого органа, перитониту и даже летальному исходу.
В такой ситуации для спасения жизни пациента необходима экстренная операция, результат которой во многом зависит от своевременности диагностики и лечения. Оперативное вмешательство проводится под общим наркозом.
Лечение: вчера и сегодня
К сожалению, ни сама по себе, ни под воздействием гимнастики, лекарств и бандажей грыжа не исчезнет.
Длительная консервативная терапия грыжи приводит к её увеличению. Пациент упускает то время, когда хирургическое лечение грыжи будет наиболее эффективно, а вероятность рецидива – минимальной.
Нехирургическое «лечение» бандажами представляет лишь исторический интерес, и в настоящее время не используется. Ношение бандажей, конечно, препятствует выхождению внутренних органов в паховую грыжу через грыжевые ворота в грыжевой мешок, но не ликвидирует ее и не спасает от осложнений (ущемление, невправимая грыжа, острая кишечная непроходимость). К тому же, ношение бандажа часто затрудняет последующее оперативное вмешательство.
Как исключение консервативная терапия считается допустимой лишь у пожилых пациентов с гигантскими грыжами. Она назначается потому, что риск оперативного вмешательства и анестезии выше возможной пользы для больного. В таких случаях пациентам назначается пожизненное ношение эластических бандажей.
На сегодняшний день единственным методом лечения грыжи, который даёт хорошие результаты, является хирургический (операция).
Традиционные хирургические методы лечения грыжи – «натяжные». Их суть: закрытие грыжевых ворот собственными тканями больного путем их послойного сшивания, стягивания. При этом хирург пытается устранить грыжевой дефект за счёт тех самых ослабленных тканей, из-за которых и образовалась грыжа. Парадокс? В общем, да. Частота рецидивов грыж после этих операций достигает 14%. Также недостатками подобных операций являются выраженный болевой синдром в первые дни после операции (вследствие натяжения тканей) и длительные сроки физической реабилитации, которые могут достигать более 3-4 месяцев. По этим причинам данный способ пластики грыжи сейчас практически не используется.
В последние годы в связи с широким внедрением в хирургию новых технологий и применением современных пластических и шовных материалов значительно улучшилось качество выполняемых грыжесечений, уменьшилось количество рецидивов и послеоперационных осложнений.
На сегодняшний день «золотым стандартом» в лечении паховых грыж является ненатяжная методика Lichtenstein. Она может применяться при любых паховых грыжах вне зависимости от размеров, формы, а также возраста и пола пациента.
Преимущество этой операции заключается в том, что ослабленные ткани в области грыжи укрепляются специальным сетчатым имплантом, который берёт на себя всю нагрузку. Сетчатый имплант изготовлен из специальной полимерной нити, которая биологически инертна и абсолютно безвредна для организма. Ткани во время такой операции не стягиваются (что исключает болевой синдром после операции), а надёжно укрепляются сетчатым протезом, что позволяет пациенту быстро восстановиться и вернуться к нормальному образу жизни через 1-2 дня.
С помощью методики Lichtenstein грыжевой дефект в тканях закрывается навсегда. Число рецидивов заболевания после такой операции менее 1%. Больные после «ненатяжной» герниопластики могут быть отпущены домой уже на следующий день после хирургического вмешательства. Они практически не нуждаются в приеме обезболивающих препаратов и быстро выходят на работу.
Резюме
Грыжи не уменьшаются и не излечиваются при применении консервативной терапии. Поэтому чем раньше Вы обратитесь к хирургу, тем выше шанс, что избавление грыжи будет успешным и малотравматичным. При своевременном обращении лечение грыжи проводится в условиях стационара одного дня, используются современные методики с применением сетчатых имплантов, что практически на 100% гарантирует отсутствие рецидива болезни.
На правах рекламы