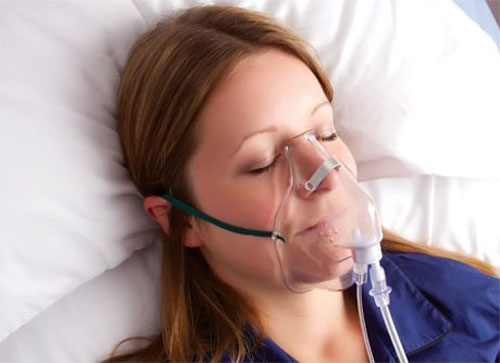
Кислородная маска для дыхания для чего
Что такое кислородная терапия и как выбрать кислородную маску
В критических ситуациях кислородная терапия может быть как спасительной, так и опасной для жизни. Поэтому, прежде чем купить кислородные маски оптом, вы должны знать, как и когда правильно подавать кислород.
Зачем назначается кислородная терапия?
Кислород доставляется пациентам с гипоксемией (низким уровнем кислорода в крови). Кислород проходит через легкие и в итоге попадает в кровь. Оттуда он разносится по всему телу, снабжая кислородом все ткани и клетки.
Пациентам с гипоксемией не хватает кислорода для доставки по всему телу, что, в свою очередь, вызывает повреждение различных органов.
Вы можете проверить наличие гипоксемии:
1. Глядя на пациента (посинение губ, посинение кончиков пальцев рук / ног).
2. Проверьте, сориентирован ли пациент или смущен.
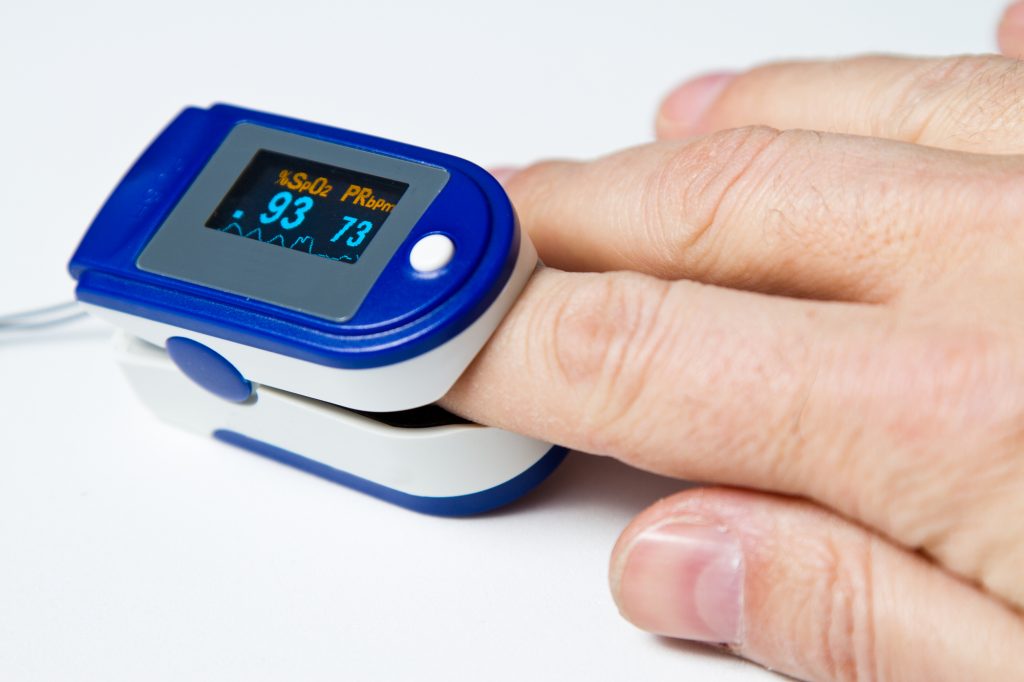
3. Пульсоксиметром/SpO2 (у здоровых взрослых стремится к >96%).
Если вы заметили симптомы гипоксемии, следует связаться с медицинской бригадой и обсудить начало кислородной терапии. Как и любое другое лекарство, кислород должен назначаться врачом, но вы должны быть в состоянии определить потребности в кислороде, не дожидаясь медицинской бригады.
Как проводится кислородная терапия?
Кислород доставляется через маски, прикрепленные к кислородному баллону.
Виды кислородных масок
1. Носовые. Идеальны для стабильных пациентов, которым требуется низкий поток кислорода с низкой или средней концентрацией. Вы можете установить скорость потока от 1 до 4 литров в минуту, что дает около 24-40% кислорода. Повышение скорости потока более 6 л / мин приведет к повреждению носового прохода пациента.
Одним из преимуществ использования назальных канюль является то, что они позволяют пациентам нормально есть, пить и разговаривать.
Вы не сможете точно измерить количество доставленного кислорода, так как оно во многом зависит от того, как часто пациент дышит. По этой причине назальные канюли не подходят пациентам в критической стадии или другим людям, нуждающимся в контролируемой кислородной терапии, например пациентам с ХОБЛ.
2. Обычная. Дает более значительный объем кислорода, чем носовая канюля, при этом наиболее распространенная скорость потока составляет 5-10 л / мин. В определенных случаях вы можете увеличить скорость потока до 15 л / мин, и это обеспечит концентрацию кислорода около 70%.
Как и в случае с носовыми канюлями, не получится точно контролировать количество кислорода, поскольку пациент также будет вдыхать комнатный воздух. Однако это также является преимуществом, так как смешивание воздуха в помещении с кислородом сохраняет носовые проходы пациента влажными.
Маски Вентури идеальны, если вы хотите точно измерить доставку кислорода. Эти маски очень похожи на обычную лицевую маску с добавлением «клапана Вентури». Когда кислород проходит через клапан, он увеличивает свою скорость и позволяет определенному проценту воздуха проходить через отверстия в клапане. Приобрести Маска Вентури вы можете через оптовый магазин товаров медицинского назначения gipermed.ru.
Открывая маску Вентури, вы заметите разные клапаны разного цвета. Каждый клапан обеспечивает разную концентрацию кислорода в пределах 24-60% при расходе 10 л / мин. Поскольку вы можете выбрать концентрацию, вы можете точно измерить количество кислорода, доставляемого вашему пациенту. Это делает его идеальным для пациентов с ХОБЛ, которым для дыхания требуется определенный процент кислорода в организме.
Как проводится оксигенотерапия: алгоритмы и методы
Оксигенотерапия – это популярный способ лечения различных заболеваний, который предполагает применение кислорода. При этом он используется даже здоровыми людьми – жителями мегаполисов, воздух которых сильно загрязнён. Данный метод терапии может проводиться как в домашних, так и стационарных условиях для людей самого разного возраста: от грудничков и до пациентов преклонных лет. Для этой цели используются различные виды смесей, концентрация кислорода в которых составляет от 40% до 95%. При самостоятельном оздоровлении можно применять концентратор кислорода для домашнего использования. Заказать его по приемлемой цене и с гарантией качества вы можете у нас.
Показания, противопоказания и возможные осложнения
На сегодняшний день оксигенотерапия – это один из популярных способов, позволяющий повысить уровень кислорода в крови и тканях организма человека. Чаще всего показаниями к её проведению являются:
При этом есть некоторые противопоказания. Проконсультироваться по их поводу следует с опытным специалистом. Но в целом оксигенотерапию нельзя использовать в том случае, если наблюдается резко сниженная вентиляционная функция лёгких, например:
Что касается побочного эффекта, то применение кислорода в высокой концентрации может привести к токсическому воздействию на ткани. Помимо этого, длительное вдыхание холодной и сухой газовой смеси может привести к высыханию слизистых оболочек, задержке секрета, увеличению его вязкости, спазму бронхов и др. При наличии хронических заболеваний лёгких и прочих проблемах следует проконсультироваться с врачом и сдать все необходимые анализы.
Используемые аппараты
Лечебные учреждения, где проводится оксигенотерапия, оснащаются кислородными баллонами с концентрацией кислорода 99% и специальными газовыми хранилищами. Из них смесь распределяется по специализированным и реанимационным палатам. Для проведения кислородной терапии в медицинских учреждениях используются катетеры (специальные трубки для носовых проходов), кювезы (для устранения асфиксии у грудничков), ротовые и носовые маски, аппараты для искусственной вентиляции лёгких и барокамеры. Широко применяются также специальные палатки в виде тента, которым герметизируется часть пространства. Его подвешивают над кроватью пациента, а свободные края заправляются под матрас. Внутрь подаётся кислород, а воздушная смесь, которую выдыхает больной, поступает в генератор.
В домашних условиях обычно используются специальные газовые баллончики, которые можно купить в любой аптеке. Дышать при этом нужно через специальную маску. Такой баллончик позволяет устранить симптом укачивания, облегчить синдром похмелья, преодолеть бессонницу и не только. Широкое распространение приобрели кислородные подушки в виде прорезиненного мешка. Один из его углов оканчивается трубкой, которая перекрывается краном. Но ввиду неплотного прилегания воронки подушки имеют невысокую эффективность.Так же из минусов при использовании балонов можно отметить их дороговизну и небольшой ресурс, кислородв балоне достаточно быстро закзанчивается.
В последнее время большую популярность стал приобретать медицинский концентратор кислорода, который может использоваться амбулаторно или на дому. Эти приборы позволяют вырабатывать медицинский, стерильный, увлажненный кислород в неограниченном количестве и способны работать 24 часа в сутки при необходимости. Просты в использовании и обслуживании.
Методики оксигенотерапии
Существуют ингаляционные и неингаляционные способы введения кислородной смеси. В первом случае используются кислородные маски, носовые катетеры (назальные канюли) и специальные трубки. Смесь газов поступает в организм посредством дыхательных путей. Что касается второго вида, то он объединяет собой все другие пути введения кислорода, например подкожный, внутривенный и т. д.
Вне зависимости от выбранного способа на первом этапе нужно убедиться в исправности используемого оборудования и наличии всех расходных материалов: марлевых салфеток, лейкопластыря, влажных шариков и т. п. Также требуется врачебный контроль, в частности, нужно проверить давление и пульс пациента.
Следующий этап – это непосредственно подготовка оборудования и подача кислорода. К примеру, для этого вставляется носовой катетер или надевается маска. Причём первый тщательно стерилизуется и смазывается, а наружный его конец тщательно фиксируется на виске и щеке. Что касается маски, то её накладывают на лицо и тщательно закрепляют на затылке с помощью фиксаторов. По завершении процедуры требуется уход за пациентом. При этом важно соблюдать меры предосторожности, кислородный концентратор должен находиться на достаточном удалении от приборов отопления, солнечных лучей и источников огня.
Для чего нужен кислородный баллончик для дыхания
Многие врачи считают, что кислородный баллончик для дыхания должен находиться в каждой аптечке. Иногда его использование нужно для проведения реанимационных действий либо исполнения интенсивной терапии при разных симптомах. Такие меры помощи помогают человеку побороть кризис и дождаться помощи врачей.
Кислородный баллончик для дыхания – это специальный аэрозольный баллончик, который наполнен кислородно-воздушной смесью. Соотношение кислорода и азота разное у различных компаний-производителей баллончиков.
Для чего нужен кислородный баллончик для дыхания:
При продолжительной астме использование кислородного баллончика поможет пациенту получать достаточное количество кислорода. Кроме того, использование кислородных баллончиков поднимает общий тонус человеческого организма и гарантирует прилив энергии, жизненных сил, улучшает внимание, концентрацию и снижает головные боли.
Кислородный баллончик компенсирует вредные влияния окружающей среды и плохой экологии на человеческий организм, восстанавливает необходимое количество кислорода в организме, а также может использоваться как основной компонент при приготовлении кислородного коктейля. Такая смесь не является лекарственным средством и не вызывает привыкания.
Кислородный баллончик для дыхания используется также для проведения индивидуальной лечебной терапии. Популярное данное средство в косметологических салонах для проведения оздоровительных процедур, улучшения состояния кожи и в барах, где продаются кислородные коктейли. Это полезные напитки с натуральным пенообразователем и жидкой основой.
Кислородные баллончики можно применять для профилактики жителям больших городов. После проведения кислородной терапии внешний вид человека становится лучше, повышается настроение и самочувствие, появляется энергия и сила для работы.
Кислородные баллончики для облегчения состояния больных раком легких
В некоторых случаях врачи советуют использовать кислородный баллончик для дыхания. При раке легких он является незаменимым. При таком заболевании его симптомы часто вызывают дополнительные осложнения, среди которых отмечаются чувство удушения и нехватка воздуха.
Устранить данные симптомы заболевания можно с помощью кислородного баллончика. Его использование дает возможность снять основные приступы и дарит больному нужные жизненные силы.
Ограничения в использовании кислородного баллончика
Когда лучше не использовать кислородный баллончик для дыхания? Противопоказания к использованию подходящего кислородного баллончика, как и побочные действия от него, отсутствуют. Средство имеет эффективное действие, при этом оно безопасное и не причиняет вреда человеческому здоровью.
Возраст пациента также не считается ограничением к применению баллончика, он доступен как пожилым людям, так и детям. Кислородный баллончик может рекомендоваться даже новорожденным при заболеваниях легких и бронхов.
Как пользоваться кислородными баллончиками
Каждый баллончик с кислородом сопровождается инструкцией, из которой можно узнать, как пользоваться кислородными баллончиками:
Сначала необходимо удалить защитную пленку с баллончика.
Далее подсоединить маску к верхней части аппарата.
Определить число вдохов поможет сама ситуация, в которой придется использовать баллончик. Необходимо вдыхать смесь кислорода соответственно с показаниями:
Для профилактики, повышения тонуса и улучшения иммунитета нужно делать 5-10 вдохов два раза в день – утром и вечером.
Чтобы избавиться от депрессии и стресса, а также справиться с хроническими заболеваниями, нужно делать до 15 вдохов по три раза с перерывом в 10 минут.
В экстренных случаях необходимо делать до 20 вдохов с небольшим перерывом.
При использовании кислородного баллончика следует помнить, что данный газ поддерживает горение, поэтому использовать его нельзя возле открытого огня либо возле легковоспламеняющихся веществ.
Если баллончик используется для ингаляций через маску у пациента с инфекционными заболеваниями, то после каждого сеанса ее необходимо промыть в теплой воде с мылом и обработать раствором антисептика.
На что необходимо обратить внимание
Кислородный баллончик для дыхания может продаваться в различных видах. Вы можете приобрести один экземпляр либо набор, который позволит сэкономить хорошую сумму. Стоимость зависит от объема и марки кислородного баллончика, а также от способа вдыхания кислорода.
У баллончика может быть предусмотрена маска, которая предназначена для использования одним человеком. Для группы людей лучше купить бесконтактную емкость.
Любой человек может купить нужные приборы для кислородной терапии, и провести ингаляцию самостоятельно. В продаже обычно есть кислородные баллончики высотой в 30 см с кислородом и азотом. Баллончик имеет распылитель для вдыхания газа через рот или нос.
Преимущества использования кислородного баллончика
Кислородный баллончик не только полезный, но и полностью безопасный. Это результативное средство для предоставления первой медицинской помощи и для лечения многих хронических заболеваний. Небольшие размеры баллончика позволяют носить его даже в маленькой женской сумочке. Использовать кислородный баллончик можно в любом удобном месте.
Небольшая емкость хранит в себе большой запас кислорода, который рассчитан на 100-150 вдохов (баллон 16 литров). Баллончик может заменить некоторые лекарственные средства, так как за несколько секунд может сильно улучшить самочувствие.
Кислородные баллончики в последнее время популярные, активно используются для избавления от неприятных симптомов хронических заболеваний, заболеваний органов дыхания и бессонницы. Кроме того, пользователи отмечают компактные размеры средства и его удобное использование.
Длительная и ситуационная кислородотерапия на дому
Время чтения: 6 мин.
Что такое сатурация, почему при разных заболеваниях нормы сатурации будут различаться, в каких случаях кислородотерапия помогает справиться с одышкой, в каких нет, что такое ситуационная кислородотерапия? Об этом рассказывает врач-анестезиолог-реаниматолог, эксперт Центра паллиативной помощи ДЗМ Варвара Брусницына.
Что такое кислородотерапия и кому она показана
Кислородотерапия — это метод лечения, при котором пациент получает воздушную смесь с повышенным содержанием кислорода.
В составе воздуха, которым мы дышим, помимо прочих газов 21% кислорода. И такого содержания кислорода нам вполне хватает для жизни.
Но существует такое состояние, при котором организм нуждается в большей концентрации кислорода для обеспечения жизнедеятельности. Оно носит название синдром дыхательной недостаточности и возникает в трех случаях:
Первые два варианта еще называют кислородным голоданием, или гипоксией, или гипоксической дыхательной недостаточностью. А третий вариант — гиперкапнической дыхательной недостаточностью (от слов «гипер» — сверх, больше, и «капнос» — дым).
В чем же заключается опасность синдрома дыхательной недостаточности? При кислородном голодании организм всеми возможными способами пытается насытиться недостающим кислородом: мы чаще дышим (одышка), учащается пульс, возникает тревога, повышенная утомляемость. Чем более выражена гипоксия, тем сильнее будут проявляться вышеописанные симптомы. А при гиперкапнической дыхательной недостаточности избыточное количество углекислого газа будет отравлять организм.
Если не лечить дыхательную недостаточность, меняется химический состав крови, что ведет к патологическим и необратимым изменениям в деятельности внутренних органов. Поэтому целью кислородотерапии будет поддержание кислорода крови на должном уровне. Вывод: кислородотерапия применяется при первых двух типах дыхательной недостаточности.
А при третьем типе не показана. Давайте рассмотрим, почему. Что нужно для того, чтобы мы нормально выдыхали избыток СО2? Полноценный выдох. А при некоторых заболеваниях (например, при хронической обструктивной болезни легких) полноценный выдох затруднен тем, что просвет бронхов сужен, например, отеком, мокротой. Эти препятствия затрудняют выдох. И тогда человек начинает выдыхать с усилием. Но во время сна или когда он устает от этих усилий, углекислый газ скапливается в организме. Поэтому главная задача лечения при таком состоянии — выведение углекислого газа, а не подача кислорода (дополнительный кислород не решит проблему избытка углекислого газа). Эту проблему решает неинвазивная вентиляция легких.
Важно помнить, что у пациентов паллиативного профиля при ХОБЛ или нейромышечных заболеваниях дыхательная недостаточность бывает смешанная (одновременно наблюдаются недостаток кислорода и избыток углекислого газа). И тогда может понадобиться и кислородотерапия, и неинвазивная вентиляция легких.
Заболевания, при которых бывает дыхательная недостаточность ( Currow JPSM 2010).
У пациентов паллиативного профиля одышка встречается чаще всего ввиду тяжести состояния.
Определение наличия дыхательной недостаточности
При дыхательной недостаточности пациент будет испытывать трудности с вдохом или выдохом, учащенное дыхание, утомляемость, тревогу, сердцебиение. Может отмечаться синюшность или гиперемия лица, синюшность конечностей.
Существуют специальные анализы крови, которые показывают снижение уровня кислорода или повышение содержания углекислого газа, а также — насколько хорошо организм компенсирует дыхательную недостаточность, что называется, «своими силами». Более доступным и неинвазивным методом диагностики является пульсоксиметрия, то есть определение насыщения крови кислородом (или сатурации). Нормальная сатурация — 95-99%. Следовательно, если она опускается ниже 95%, значит, у пациента дыхательная недостаточность.
Причем измерять сатурацию необходимо и в покое, и при физической нагрузке. Почему?
Представьте себе ситуацию, когда вы утром спешите на работу, увидели на остановке автобус и бежите к нему, чтобы успеть сесть. Зайдя в автобус, вы будете часто дышать, ведь при беге организм интенсивней, чем обычно, потреблял кислород, возник его дефицит — надо его восполнить, насытить организм кислородом. Вскоре ваше дыхание нормализуется, уровень кислорода в крови восстановится. А как будет обстоять дело у человека с дыхательной недостаточностью в аналогичной ситуации? Он также будет тяжело дышать, однако ему потребуется гораздо больше кислорода, чем вам. И даже если он будет дышать чаще и глубже, чем вы, все равно ему не хватит содержащегося в воздухе кислорода. Значит, ему понадобится кислородотерапия.
Даже если у такого человека сатурация в покое нормальная, обязательно нужно измерить ее после посильной для него физической нагрузки. Если выяснится, что после нагрузки сатурация серьезно падает, понадобится так называемая ситуационная кислородотерапия, то есть дополнительный кислород нужен на какую-то ситуацию, например, при нагрузке или во время сна.
Однако бывает и так, что дополнительное количество кислорода человеку нужно постоянно. Тогда ему показана длительная кислородотерапия (более 15 часов в день).
Я уже упоминала о том, что нормальные показатели сатурации — 95-99%. Это называется целевая сатурация. Однако надо учитывать, что при некоторых заболеваниях целевая сатурация будет другой. Когда у пациента есть риск гиперкапнии (то есть избыточного скопления углекислого газа в крови), целевая сатурация — 88-92%. Эти цифры были озвучены Британским торакальным сообществом. Кроме того, если врач поставит диагноз хронического легочного сердца, то целевой сатурацией будет 89-94%.
Когда противопоказан кислород
При нейромышечных заболеваниях кислород противопоказан. Рассмотрим причину этого на примере бокового амиотрофического склероза.
Это заболевание, при котором поражается нервная система (так называемый двигательный нейрон), что ведет к нарушению работы важнейших систем организма, в том числе и к ослаблению дыхания. Оно становится более поверхностным, вследствие чего часто снижается сатурация. Но несмотря на это кислород назначать нельзя.
Что организм делает, когда понимает, что дыхание стало поверхностным, а значит, и кислорода для организма мало? Конечно, мы начинаем чаще дышать. Хоть и поверхностно. Такая одышка позволяет организму жить и при сниженных цифрах сатурации. Если же назначается кислородотерапия, организм отменяет этот защитный механизм — одышку. И тогда нарастает концентрация углекислого газа в крови. Сознание человека угнетается. По этой причине кислородотерапия может серьезно навредить человеку с нейромышечным заболеванием.
В любом случае показания и противопоказания к кислородотерапии определяет врач.
О методах симптоматичнской терапии при БАС, применяемых лекарствах, их преимуществах и недостатках мы уже писали. Читайте статью специалиста по этому заболеванию, врача-невролога Льва Брылева «Жить лучше и дольше при БАС: доказанные методы».
Эффекты от кислородотерапии
Если кислородотерапия назначена по показаниям, человек отмечает улучшение самочувствия, уменьшение одышки, сердцебиения, он меньше утомляется.
Довольно часто родственники спрашивают, будет ли эффект от кислородотерапии, когда близкий — в терминальной стадии заболевания. Здесь ответ один: в терминальной стадии показаний нет: кислородотерапия способна оказать эффект только тогда, когда снижена сатурация, одышку кислород не лечит. Скорее, кислородотерапия способна оказать положительный психологический эффект.
Побочные эффекты
Они могут возникнуть, если кислородотерапия назначена не по показаниям. Однако чаще всего побочные эффекты связаны с неправильной техникой. Во-первых, это ранки слизистой полости носа от кислородной канюли. Чтобы избежать этого осложнения, нужно смазывать слизистую носа облепиховым маслом, чаще менять канюли. Со временем канюли дубеют. Если вы почувствовали, что они стали очень жесткими, их нужно поменять.
Другая проблема — сухость слизистых, чаще — в первое время использования кислорода. Чтобы избежать сухости, можно дополнительно опрыскивать полость носа физраствором, однако это, скорее, психологическая мера. Поскольку кислород из аппарата проходит через колбу с водой, воздух увлажнен, и сухость, скорее, связана с субъективными ощущениями пациента.
Как выбрать кислородный концентратор
Сначала нужно определиться, есть ли у пациента необходимость перемещаться по улице, используя кислородотерапию. Или пациент лежачий и за пределы квартиры не перемещается. В первом случае можно использовать портативные кислородные концентраторы. Они легкие и удобные. Однако необходимо помнить, что, во-первых, в них, как правило, не используется увлажнитель, а сухим воздухом дышать долго нельзя. Во-вторых, при максимальном потоке кислорода 5 л/мин они держат заряд максимум час, если нет дополнительной батареи.
Портативные кислородные концентраторы различаются по потоку кислородной смеси: бывают аппараты с импульсным и постоянным потоком. В портативных концентраторах с постоянным потоком кислород поступает из аппарата постоянно, в импульсных — короткими «пшиками». И если пациент, например, испытывает большую для него нагрузку, коротких «пшиков» может не хватить для нормального функционирования организма.
Стационарные кислородные концентраторы — массивные, тяжелые, все они — с постоянным потоком кислородной смеси. В составе всегда есть увлажнитель. Если пациент не мобилен, это идеальный вариант для него.
Стационарные кислородные концентраторы бывают на 5 и 10 литров.
Организация пространства
Итак, вы выбрали кислородный концентратор. Стационарный необходимо разместить в комнате так, чтобы на него сверху ничего не могло упасть. Накрывать его нельзя. Под аппарат лучше постелить коврик для йоги. Концентратор не должен стоять рядом со шторой, она может закрыть отверстие, в которое поступает воздух, и поток снизится. Домашних питомцев к аппарату тоже лучше не подпускать.
Концентратор не должен стоять вплотную к стене, как минимум — в 10 см от нее, иначе он может перегреться. Нельзя размещать аппарат рядом с отопительными приборами, плитой.
Пыль с поверхности концентратора можно протирать обычной влажной тряпкой.
Что касается расходных материалов, то колба-увлажнитель рассчитана на год, а канюли — на 3 месяца. Но если канюли стали очень жесткими раньше этого срока, лучше их заменить.
Основные страхи, связанные с кислородотерапией
Несмотря на то, что использование кислородных концентраторов на дому широко распространено, у многих людей остается страх, связанный с тем, что кислород взрывоопасен. Это действительно так, однако при соблюдении мер предосторожности этот риск сводится к нулю.
Также многие думают, что человек «подсядет на кислород». На это я всегда отвечаю, что пациенту нужен кислород в силу его заболевания. И если потребность в кислороде растет, это значит, что заболевание прогрессирует. Если же симптомы дыхательной недостаточности полностью проходят, то кислородотерапию врач отменит. Однако отмена — редкое явление у паллиативных пациентов.
Таким образом, кислородотерапия — метод лечения, который помогает тогда, когда есть конкретные показания. Общее правило гласит: кислород не лечит одышку, он помогает справиться со сниженным содержанием кислорода в крови. Но нужна кислородотерапия или нет, должна она быть длительной или ситуационной — это должен определять только врач. У пациентов паллиативного профиля показания к кислородотерапии чаще всего есть. И когда кислородный концентратор появляется у пациента дома, при условии соблюдений правил эксплуатации и правильной организации пространства, это значительно облегчает жизнь больному.
Вам может быть интересно:
Расходные материалы для респираторной поддержки: как ухаживать за ними дома. Что можно обрабатывать, а что нельзя? Как и с помощью чего дезинфицировать многоразовые изделия, как часто менять одноразовые?
Портативные источники кислорода. Как использовать кислородные концентраторы и баллоны.
Все о масках для неинвазивной вентиляции легких (НИВЛ). Виды масок, правила подбора, проблемы и осложнения при использовании маски, уход за маской.
Рекомендации для пациентов, получающих респираторную поддержку дома во время пандемии COVID-19. Что делать, если установлена трахеостома, как часто обрабатывать и менять расходники для устройств искусственной вентиляции легких.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
Использовано стоковое изображение от Depositphotos.