Кистозно медуллярная дисплазия почек что такое
Кистозно медуллярная дисплазия почек что такое
Нефронофтиз и медуллярная кистозная болезнь объединены сходством морфологической и клинической картины, различаясь лишь типом наследования и сроком начала заболевания. В обоих случаях обнаруживают утолщение и разрушение базальных мембран почечных канальцев, лимфоцитарную инфильтрацию интерстициальной ткани, атрофию и расширение дистальных канальцев.
Со временем развивается интерстициальный склероз и формируются кисты — главным образом, на границе коркового и мозгового вещества почек.
В отличие от нефронофтиза медуллярная кистозная болезнь наследуется аутосомно-доминантно, терминальная почечная недостаточность при ней наступает в зрелом возрасте, а внепочечные проявления отсутствуют. Выделяют медуллярную кистозную болезнь почек типов I и II.
В первом случае заболевание связывают с мутацией гена MCKD1, расположенного на 1-й хромосоме (сегмент 1q21). Ген, ответственный за медуллярную кистозную болезнь типа II, находится на 16-й хромосоме (сегмент 16р12) и был локализован при картировании генома с помощью анализа сцепления. У большинства больных медуллярной кистозной болезнью наблюдались гиперурикемия и подагрический артрит.
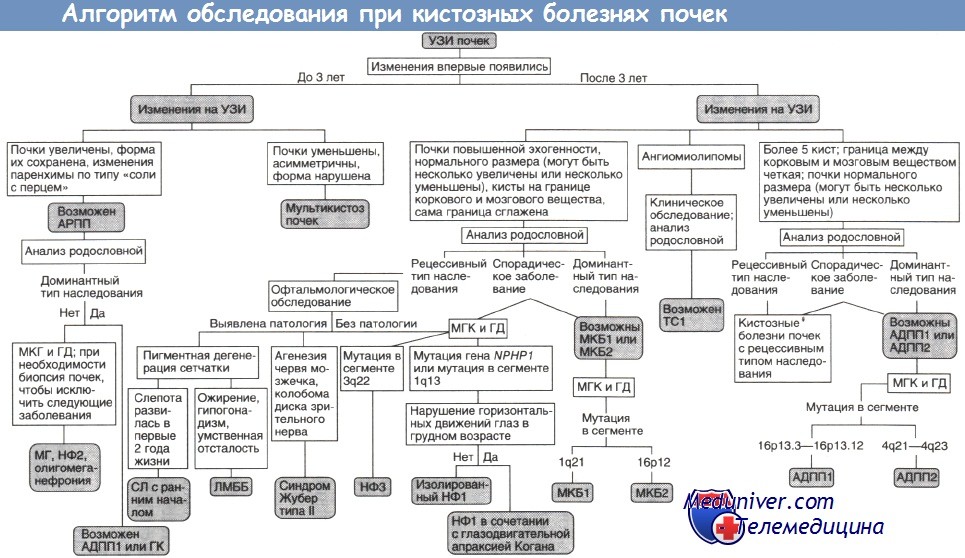
АРПП — аутосомно-рецессивный поликистоз почек;
ГД — генодиагностика (при необходимости ГД включают в МГК);
ГК — гломерулокистоз почек;
ЛМББ — синдромы Лоренса—Муна и Барде—Бидля;
МГ — синдром Меккеля—Грубера;
МГК — медико-генетическое консультирование;
МКБ1, МКБ2 — медуллярная кистозная болезнь типов I и II;
НФ1, НФ2, НФЗ — нефронофтиз типов I, II и III;
СЛ — синдром Сениора—Локен;
TC1 — туберозный склероз типа I.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Кистозная болезнь почек у детей
Общая информация
Краткое описание
Кистозная болезнь почек – это заболевание почек, характеризующееся наличием в паренхиме почек кист, разделенных как самой почечной тканью, так и соединительно-тканными прослойками [2].
Синонимы: цилиопатии, кистозные заболевания почек.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По состоянию функции почек:
Таблица 1. Международная классификация стадий хронических болезней почек ХБП (по K/DOQI, 2002) [3]:
Диагностика
II. МЕТОДЫ, ПОДХОДЫ, ПРОЦЕДУРЫ ДИАГНОСТИКИ И МЕТОДЫ ЛЕЧЕНИЯ
рост (см) х коэффициент
креатинин плазмы
(креатинин в мкмоль/л)
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
• Биохимический анализ крови – повышение креатинина и нарушение функций почек (падение СКФ менее 90 мл/мин).
Дифференциальный диагноз
| Заболевание | Наследование | Клинические проявления (помимо почечных кист) |
| Синдром Бардет-Бидл | АРТ | Тучность, гипогонадизм, дегенерация сетчатки, нарушенеи когнитивной функции, полидактилия, почечная дисфункция |
| Бронхио-ото-ренальный синдром (БОР) | АДТ (большая вариабельность экспрессии) | Бронхиальные кисты/фистулы, порок развития внешнего уха, околоушные впадинки (pits), нарушение слуха, почечная дисфункция |
| Синдром Жубера | АРТ | Гипоплазия мозжечка, задержка развития, неврологические симптомы, фиброзные изменения печени |
| Синдром Меккеля-Грубера | АРТ | Аномалии центральной нервной системы, полидактилия, фиброкистозное поражение печени |
| Синдром Жена (асфиксическая торакальная дистрофия) | АРТ | Сильно сжатая грудная клетка с дыхательной недостаточностью, аномалии скелета, полидактилия, врожденный фиброз печени |
| Синдром почечных кист и диабета | АДТ (большая вариабельность, часто спонтанные мутации) | Сахарный диабет молодого зрелого возраста, аномалии половых органов, гиперурикемия, нарушении функции печени |
Таблица 3. Характеристика аутосомно-рецессивного и аутосомно-доминантного поликистоза почек [2,5]
Кистозные заболевания почек
Кистозные поражения почек относятся к аномалиям структуры почечной ткани и диагностируются в 12-15% случаев среди всех урологических заболеваний. Частота их встречаемости составляет 1 на 250 новорождённых.
К наиболее распространенным кистозным поражениям почек относятся солитарные кистозные образования (простая киста почки), кистозные образования при АДПКБ, мультикистозная дисплазия. В один род эти виды пороков развития объединяет их общий эмбриофетальный морфогенез.
До недавнего времени кортикальные кистозные образования почек в детском возрасте считались редкими заболеваниями ввиду отсутствия чётких клинических симптомов, торпидностью течения и, как следствие, их низкой выявляемостью.
Прогрессирующий рост кистозных полостей со временем неизбежно приводит к значительным и порой необратимым изменениям в окружающей паренхиме.
Солитарная киста
Солитарная киста — одиночное кистозное образование круглой или овальной формы, исходящее из паренхимы почки и выступающее над её поверхностью. Диаметр кисты может достигать различных размеров. Содержимое её, как правило, серозное, изредка геморрагическое вследствие кровоизлияния в кистозную полость, или гнойное из-за воспалительного процесса. Крайне редко встречаются дермоидные кисты, содержащие дериваты эктодермы.
Клиническая картина и диагностика
Чаще всего кисты почек имеют бессимптомное течение и диагностируют при УЗИ. Иногда больные могут жаловаться на тупую боль в области почки, транзиторную гематурию и лейкоцитурию, в редких случаях при наличии кистозных полостей большого диаметра может отмечаться артериальная гипертензия. Осложнённое течение кисты (её нагноение) проявляется клиникой острого гнойного воспалительного процесса.
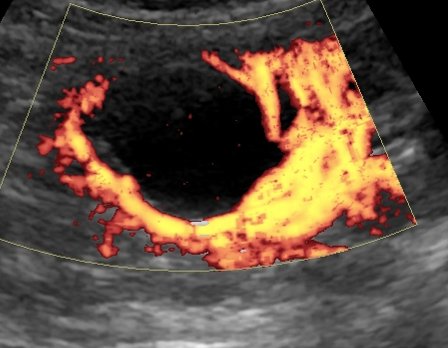
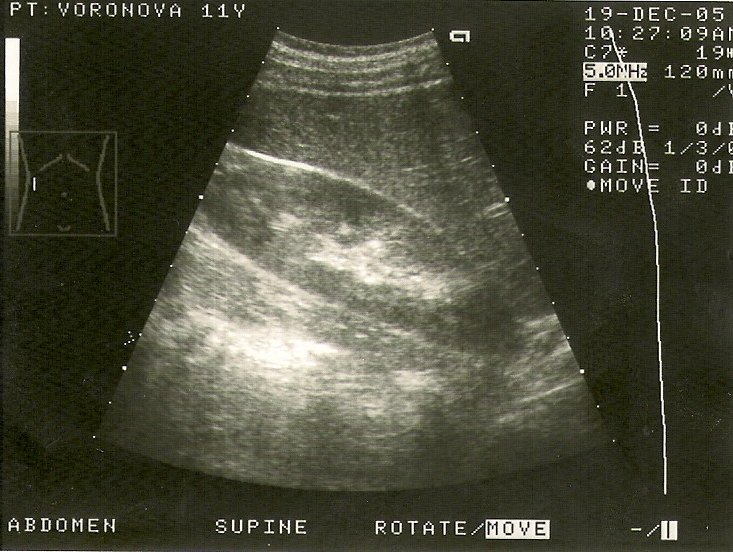
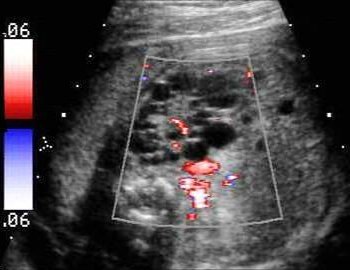
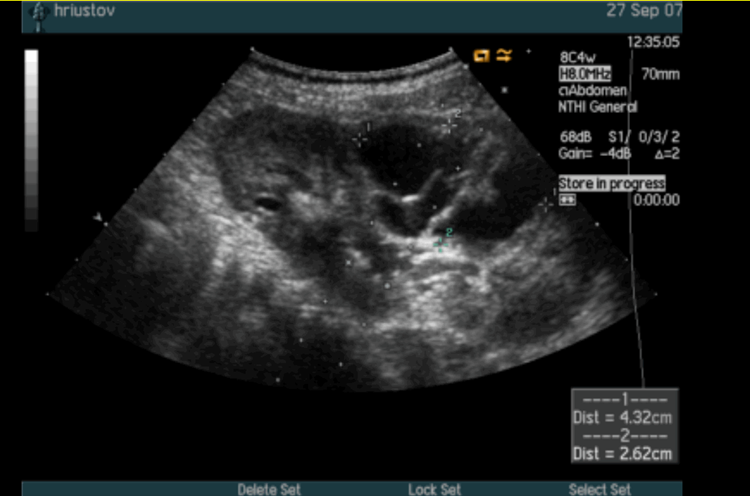
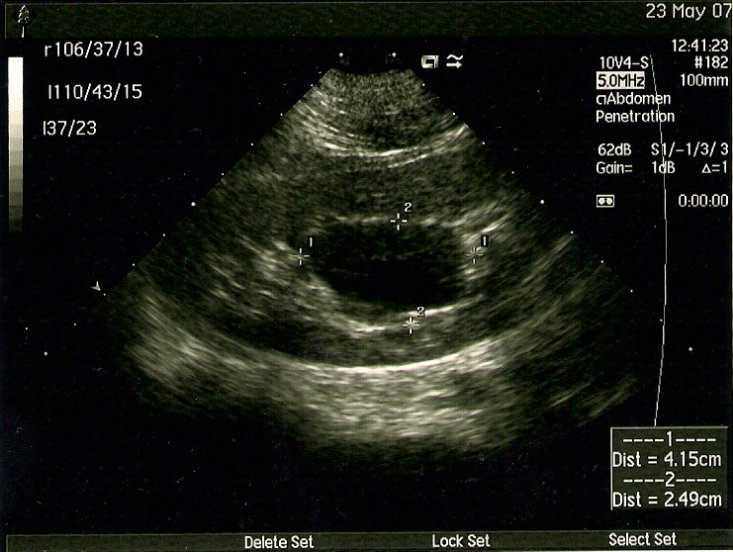
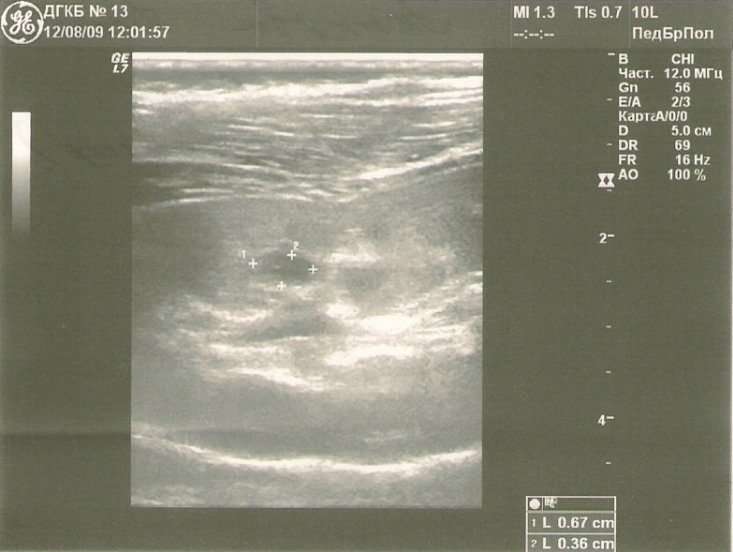
Основной метод диагностики — УЗИ с допплерографией, позволяющее локализовать кисту, определить её размеры, соотношение с коллекторной системой почки, и характер кровотока в паренхиме окружающей кистозную полость (рис. 1 а, б). С помощью УЗИ при диспансерном наблюдении у больных с солитарной кистой почки оценивают размеры кисты по мере роста ребёнка.
Рис. 1. Киста верхнего полюса почки. Ультразвуковая сканограмма. а) в В-режиме, б) энергетическое допплеровское картирование.
Экскреторная урография в настоящее время потеряла свою актуальность в диагностике кистозных поражений почки.
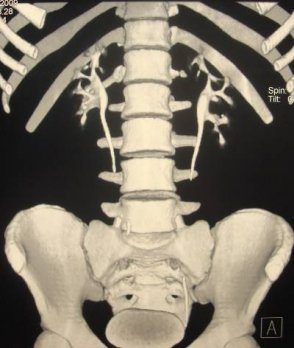
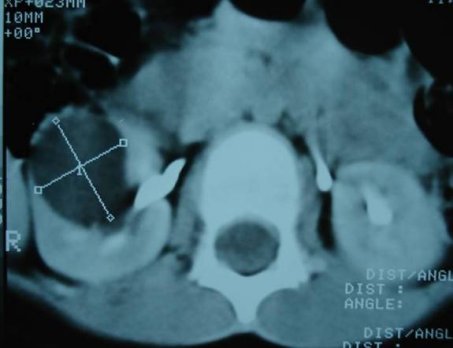
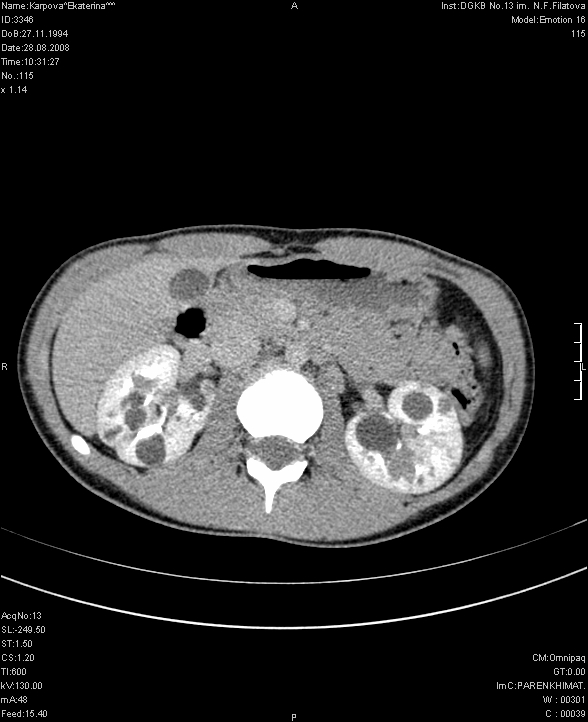
Для верификации диагноза в большинстве случаев используется мультиспиральная компьютерная томография с контрастированием, позволяющая четко определить локализацию, объем кистозного образования, его соотношение с полостной системой почки и магистральными сосудами, выявить сообщение с коллекторной системой, исключить опухолевый процесс (Рис. 2 а, б, в).
Рис. 2 а, б. Мультиспиральная компьютерная томография с 3D реконструкцией. Киста верхнего полюса левой почки; а) фронтальный срез паренхиматозная фаза, б) фронтальный срез экскреторная фаза.
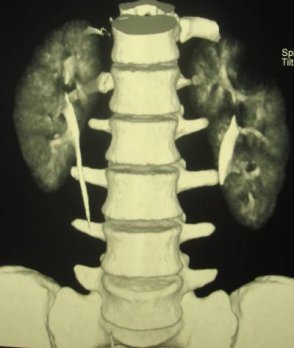
Рис. 2 в. Мультиспиральная компьютерная томография солитарной кисты правой почки, аксиальный срез, паренхиматозная фаза.
Лечение
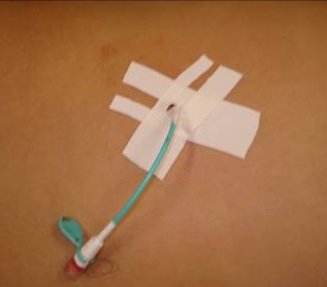
Лечение солитарных кист почек хирургическое. В настоящее время используются пункционный метод лечения с последующим склерозированием (Рис.3) и лапароскопический способ. Показаниями к оперативному вмешательству служат: быстрое увеличение размеров кисты, её диаметр более 30 мм, признаки сдавления соседних участков паренхимы с нарушением уро- и гемодинамики. Способ хирургической коррекции зависит от объема и локализации кистозной полости.
Рис. 3. Киста почки. Пункция и дренирование полости солитарной кисты.
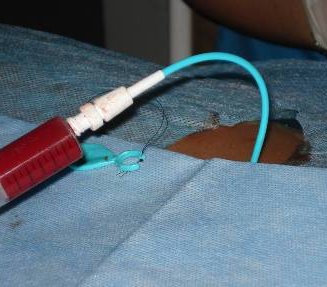
Пункция кист проводится под общей анестезией в положении больного на животе, с подложенным валиком.
При ультразвуковом наведении определяется место, наиболее оптимальное для выполнения пункции, глубина и траектория направления с таким расчетом, чтобы игла проходила, минуя чашечно-лоханочную систему, крупные сосуды и рядом расположенные органы. В большинстве случаев доступ выполняется по заднеподмышечной линии в 11 межреберье по верхнему краю нижележащего ребра, в момент полного выдоха пациента для предотвращения повреждения плеврального синуса.
Для выполнения манипуляции используются иглы с мандреном Ch 6-8–10, проводимые через специальный адаптер к насадке УЗ сканера. Весь процесс фиксируется на дисплее. При попадании иглы в полость кисты, возникает характерное ощущение провала, и на экране УЗ сканера фиксируется яркая светящаяся точка, соответствующая кончику пункционной иглы.
В дальнейшем игла извлекается, а кистозная жидкость эвакуируется с таким расчетом, чтобы дистальный отдел мандрена оставался в полости образования. Это позволяет в дальнейшем избежать попадание вводимого склерозанта в паранефральное пространство. В качестве склерозирующего вещества используется 96% спирт, вводимый объем составляет 75% от количества эвакуированной жидкости, длительность экспозиции 5 минут. Как правило, после воздействия склерозанта на эпителий капсулы эвакуируемая жидкость имеет геморрагическое окрашивание с примесью взвеси, что объясняется денатурацией белков кистозного содержимого и некрозом эпителия капсулы кисты.
Длительность манипуляции составляет 15±5 минут, длительность пребывания в стационаре от 3 до 10 дней (в среднем 6,5±3,5дня).
При кортикальном и субкортикальном расположении кист возможно использование одномоментной пункции, эвакуации содержимого с последующим введением склеропрепарата.
В случае интрапаренхиматозного и парапельвикального расположения кист рекомендуется выполнять пункцию с дренированием полости кисты и этапным склерозированием.
Предварительно на коже производится насечка остроконечным скальпелем, плотные слои и апоневроз раздвигаются зажимом типа «москит».
Через специальный адаптер ультразвуковой насадки проводился стилет-катетер для пункции полостных систем почки диаметром Ch № 8-10, в зависимости от возраста ребенка, и длинной 20-25 см с завитком типа pig tail, фиксирующимся специальной нитью.
После прокола капсулы кисты игла удаляется, нить подтягивается и завиток удерживается в кистозной полости. Для большей надёжности катетер фиксируется к коже с помощью нити пролен 4,0 и лейкопластыря.
В дальнейшем проводится 3-4 кратное склерозирование 96% этиловым спиртом с интервалом 2 дня и экспозицией 3-5 минут. Дренаж удаляется после сокращения кистозной полости и прекращения продукции содержимого.
Прогноз
Прогноз в отдалённые результаты после операции благоприятные (рис. 4 а, б, в)
Рис. 4. УЗИ – почки. а)интрапаренхиматозная киста правой почки до пункционного лечения; б) остаточная полость через 3 месяца, размерами 3х6 мм, в) результат пункционного лечения кисты почки через 6 месяцев ( отсутствие визуализации кистозного образования).
При локализации солитарных кист почек труднодоступных для пункционного лечения (верхний полюс почки) мы считаем целесообразным выполнение декортикации кисты эндоскопическим способом с последующей обработкой электрокоагуляцией эпителиальной кистозной выстилки. В зависимости от локализации кисты, для более адекватной визуализации полости и кисты и, соответсвенно, её обработки мы используем различный эндохирургический доступ: лапароскопический (через брюшную полость) или ретроперитонеоскопический (со стороны забрюшинного пространства). Эндохирургическа декортикация кисты выполняется через 3 троакарный лдоступ, без разрезов.
Способ надёжный, безопасный, минимально-травматичный.
Поликистоз почек
Поликистоз почек (поликистозная дегенерация, поликистозная болезнь) — наследственная аномалия, поражающая обе почки.
Патогенез
Развитие поликистоза связывают с нарушением эмбриогенеза в первые недели внутриутробной жизни, что приводит к несрастанию канальцев метанефроса с собирательными канальцами мочеточникового зачатка. Образующиеся кисты разделяются на гломерулярные, тубулярные и экскреторные. Гломерулярные кисты не имеют связи с канальцевой системой и поэтому не увеличиваются. Они встречаются у новорождённых и приводят к раннему развитию ХПН и скорой гибели ребёнка. Тубулярные кисты образуются из извитых канальцев, а экскреторные — из собирательных трубочек. Эти кисты неравномерно, но постоянно увеличиваются в связи с затруднением опорожнения.
При поликистозе почки значительно увеличены, деформированы за счёт многочисленных кистозных полостей различной величины. Скудные островки паренхимы сдавлены многочисленными, напряжёнными кистами.
Среди детей с поликистозом почек у 5% обнаруживают кистозные изменения печени, у 4% — селезёнки, реже — лёгких, поджелудочной железы, яичников.
Клиническая картина
Клиническое течение поликистоза почек зависит от выраженности и распространённости патологического процесса. У детей со злокачественным течением заболевание манифестирует уже в раннем возрасте и проявляется стойкой лейкоцитурией, транзиторной гематурией и протеинурией, гипоизостенурией. Нередко развивается артериальная гипертензия. Прогрессирующее течение заболевания приводит к быстрому развитию ХПН.
При относительно торпидном течении поликистоз проявляется в более старшем возрасте. Дети жалуются на тупые боли в пояснице, быструю утомляемость. При осложнённом течении выявляют признаки пиелонефрита и артериальной гипертензии. Тщательное изучение семейного анамнеза во многом облегчает постановку диагноза.
Диагностика
Поликистоз почек выявляют при помощи УЗИ, экскреторной урографии, МСКТ или ангиография.
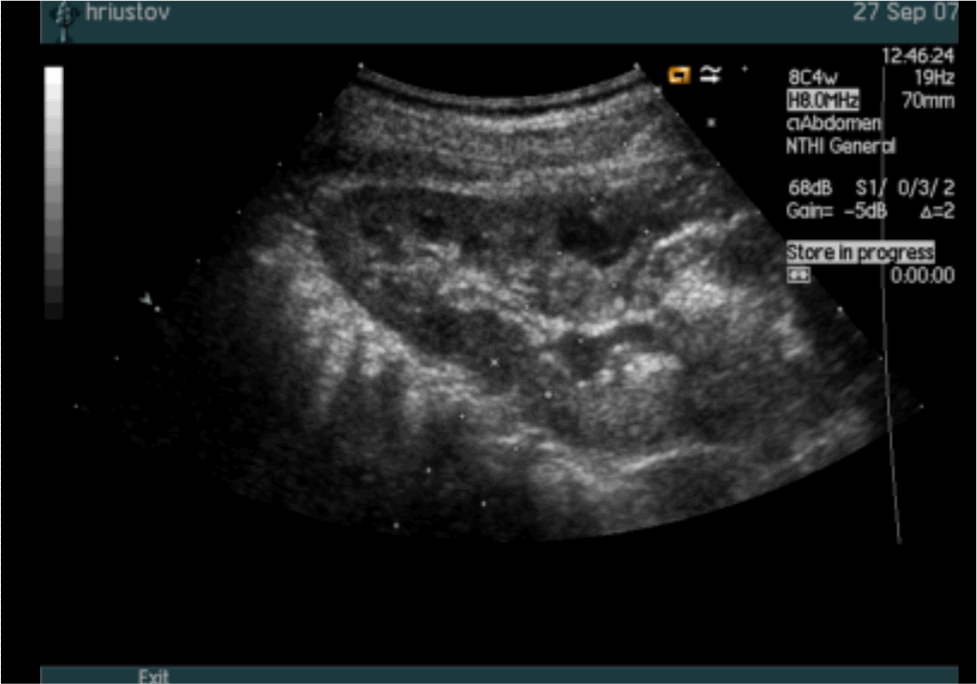
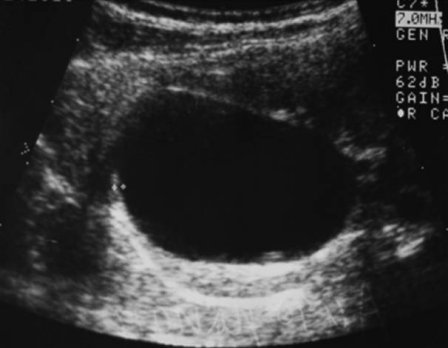
На эхограммах в проекции почечной паренхимы обеих почек выявляют множественные эхонегативные тени, как правило, округлой формы и не связанные с коллекторной системой почек (рис. 5). При подозрении на поликистоз почек необходимо провести УЗИ печени, поджелудочной железы, яичников.
Рис. 5. Ультразвуковая сканограмма. Множественные кисты в паренхиме почки. Коллекторная система не расширена. Поликистоз.
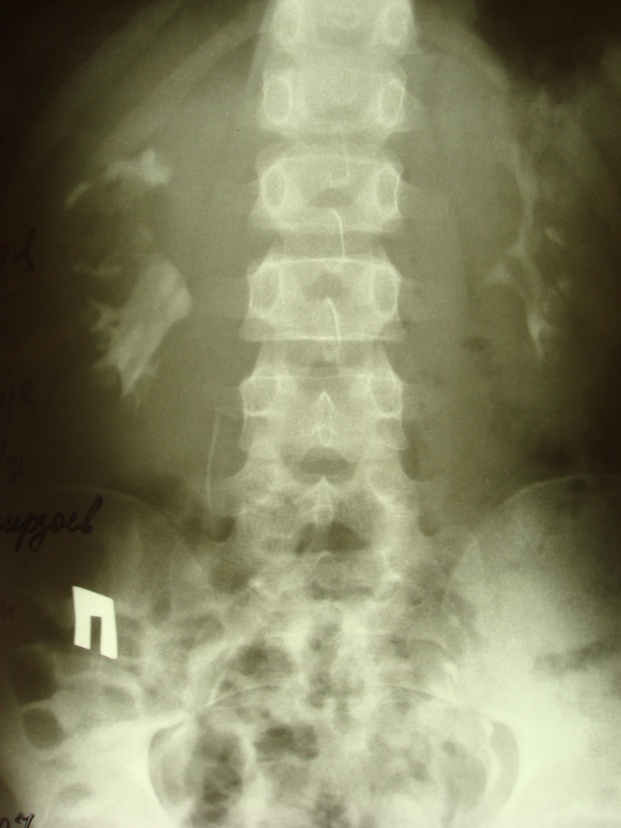
На урограммах при сохранённой функции определяют увеличенные почки, удлинение и раздвигание шеек чашечек с колбовидной деформацией последних. Однако нередко на ранних стадиях урографическая картина не показательна (рис. 6).
Рис. 6. Экскреторная урография. Поликистоз.
Рис. 7 а, б. МСКТ. а) фронтальный срез; б) аксиальный срез.
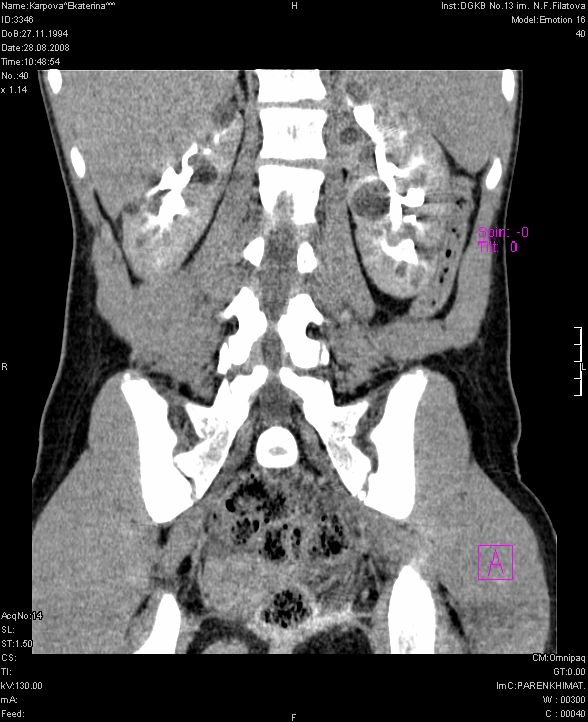
На компьютерной томографии с контрастированием (КТ ангиография) выявляют истончение и обеднение сосудистой сети, раздвигание артериальных ветвей. Нефрограмма слабая, разреженная, контур почки нечёткий, бугристый (Рис. 7)
В обязательном порядке детям выполняется статическая нефросцинтиграфия для определения объема функционирующей паренхимы.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить с другими кистозными поражениями почек и опухолью Вильмса. При этом необходимо иметь в виду, что поликистоз всегда характеризуется поражением обеих почек, в отличие от других кистозных аномалий. Отличить поликистоз от опухоли Вильмса позволяет компьютерная томография и ангиография. При наличии опухоли определяется увеличение только одного участка почки с повышением его васкуляризации.
Лечение
Поликистозная болезнь почек требует динамического наблюдения нефролога с обязательным проведением клинических, биохимических исследований крови и мочи и различных функциональных проб. Цели консервативного лечения — борьба с присоединяюшимся пиелонефритом, артериальной гипертензией, коррекция водно-электролитного баланса. В терминальной стадии ХПН используют заместительную терапию, гемодиализ и трансплантацию почки.
В случае быстрого увеличения кист в объёме возможно применение хирургического лечения — пункционное опорожнение кист с последующим склерозированием. как под ультразвуковым контролем, так и с помощью лапароскопической техники. Эта манипуляция уменьшает напряжение в кистозных полостях, улучшает кровообращение в сохранившихся участках паренхимы и стабилизирует состояние больного.
Прогноз
Прогноз при поликистозе зависит от клинического течения заболевания и тяжести сопутствующих осложнений (пиелонефрита, артериальной гипертензии, ХПН), хотя известны случаи и длительного (до 70 лет) выживания при доброкачественном течении заболевания.
Мультикистозная дисплазия
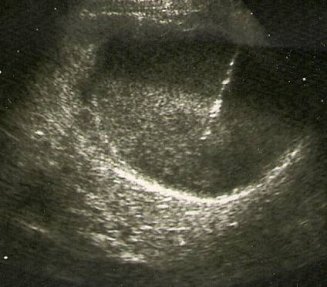
Мультикистозная дисплазия — аномалия, при которой почечная паренхима полностью замещена кистозными полостями. Мочеточник отсутствует или рудиментарен. При одностороннем поражении жалобы возникают лишь в случае роста кист и сдавления окружающих органов, что вынуждает выполнить нефрэктомию. Диагноз ставят с помощью УЗИ в сочетании с допплерографией (рис.8).
Рис. 8. УЗИ с допплерографией. Мультикистозная дисплазия левой почки.
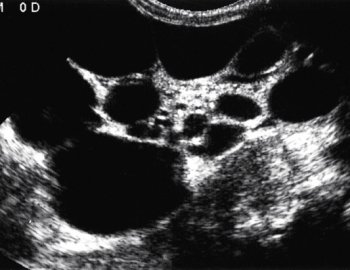
При экскреторной урографии даже на отсроченных снимках функция пораженного органа не выявляется. При цистоскопии устье мочеточника не визуализируется.
Мультилокулярная киста
Мультилокулярная киста — крайне редкая аномалия, характеризующаяся замещением участка почки многокамерной, не сообщающейся с лоханкой кистой. Остальная часть паренхимы не изменена и нормально функционирует. Порок диагностируют с помощью УЗИ (рис. 9).
Рис. 9. УЗИ в В-режиме. Мультилокулярная киста почки.
На урограммах определяют дефект паренхимы с оттеснением или раздвиганием чашечек. На ангиограммах определяется бессосудистый дефект наполнения.
Необходимость в лечебных мероприятиях возникает лишь при развитии осложнений (нефролитиаза, пиелонефрита); при этом выполняют сегментарную резекцию почки или нефрэктомию. Обе эти манипуляции в нашем отделении выполняются минимально-инвазивным способом – лапароскопически или ретропериттонеоскопически. С Видео-презентациями, посвящёнными лапароскопической нефрэктомии и ретроперитонеоскопической нефрэктомии, лапароскопической декортикации кисты почки или ретроперитонеоскопической декортикации кисты почки можно ознакомиться в разделе – современные технологии в нашем отделении.
Дисплазия почек у детей
Общая информация
Краткое описание
Протокол «Дисплазия почек у детей»
Код по МКБ-10: Q61.4 Дисплазия почки
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [А.В. Папаян, Н.Д. Савенкова, 1997]:
— простая очаговая дисплазия.
— медуллярная кистозная болезнь;
— апластическая кистозная дисплазия;
— гиперпластическая кистозная дисплазия;
Диагностика
Диагностические критерии
Жалобы и анамнез: повышение температуры, боли в области поясницы, дизурия, отставание в физическом развитии, головные боли, жажда, слабость, недомогание (В).
Физикальное обследование: отставание в физическом развитии, признаки соединительнотканной дисплазии, артериальная гипертония, сухость кожных покровов, полиурия, костные деформации.
Лабораторные исследования: бактериурия, лейкоцитурия, эритроцитурия, протеинурия (β2-микроглобулин) (А), снижение функции концентрирования, СКФ, анемия (В), гиперазотемия, метаболический ацидоз, гипокальциемия, гиперфосфатемия.
Инструментальные исследования:
Минимум обследования при направлении в стационар:
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Расчет скорости клубочковой фильтрации по формуле Шварца:
рост, см х коэффициент
креатинин крови, мкмоль/л
— постпубертатный период 48-62.
4. Определение общего белка, белковых фракций, С-реактивного белка.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
6. Определение калия/натрия, хлоридов, железа, кальция, магния, фосфора.
7. Исследование кислотно-основного состояния.
8. ИФА на внутриутробные, зоонозные инфекции.
9. Общий анализ мочи.
11. Посев мочи с отбором колоний.
12. Анализ мочи по Аддису-Каковскому.
13. Анализ мочи по Зимницкому.
14. УЗИ органов брюшной полости.
15. Допплерометрия сосудов почек.
17. Нефросцинтиграфия с DMSA.
Дополнительные диагностические мероприятия:
1. Исследование кала на скрытую кровь.
2. Рентгенография кисти.
4. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы).
5. Биопсия почки с гистологическим исследованием нефробиоптата.
Дифференциальный диагноз
Признак
Дисплазии почек
Хронический тубулоинтерстициальный нефрит
Часто диагностика случайная либо на стадии нарушения почечных функций
Дети младшего возраста
Дети старшего возраста
Повышается в раннем возрасте
Отставание в физическом развитии
Боли в пояснице, в области проекции почек редки
Нефрология «под микроскопом». Медуллярная кистозная болезнь почек
Резюме. 
Медуллярная кистозная болезнь почек — что это за состояние?
Понятие самостоятельной или ассоциированной болезни нередко является краеугольным в диагностике редких заболеваний почек (Иванов Д.Д., 2017). Это в определенной мере относится и к медуллярной кистозной болезни почек. Нефронофтиз и медуллярная кистозная болезнь почек — наследственные заболевания, которые приводят к образованию кист исключительно в мозговом веществе почек или на границе коркового и мозгового вещества и впоследствии к терминальной стадии болезни почек (Jaipaul N., 2017). Эти расстройства традиционно считаются составляющими комплекса NPH, поскольку они обладают многими общими клиническими и гистопатологическими признаками (Devarajan P. et al., 2015).
Как заподозрить медуллярную кистозную болезнь почек?
С морфологической точки зрения заболевания приводят к формированию триады: канальцевой атрофии, дезинтеграции базальной мембраны канальцев и интерстициальному фиброзу. Кистозному перерождению подвергаются собирательные трубочки, дистальные канальцы и петля Генле; кисты не связаны с клубочками. Размер кист составляет 1–10 мм. Важным признаком является наличие интерстициального фиброза. Макроскопически почки нормального или несколько уменьшенного размера. Заболевание характеризуется прогрессирующим интерстициальным фиброзом, поэтому также упоминается как аутосомно-доминантное интерстициальное заболевание почек (Autosomal dominant tubulointerstitial kidney disease — ADTKD).
Нефронофтиз и медуллярная кистозная болезнь почек объединены в одну группу также по клиническим признакам, включающим:
Основные отличия между нефронофтизом и медуллярной кистозной болезнью почек состоят в механизме наследования, периоде развития хронической почечной недостаточности и сопутствующих внепочечных проявлений заболевания (таблица).
Нефронофтиз наследуется аутосомно-рецессивным путем и приводит к развитию хронической почечной недостаточности в детстве, в то время как медуллярная кистозная болезнь почек наследуется аутосомно-доминантным путем и приводит к формированию хронической почечной недостаточности в возрасте 30–50 лет.
| Признаки | Нефронофтиз Фанкони | Медуллярная кистозная болезнь почек |
|---|---|---|
| Общие признаки | Наследственные заболевания, не имеющие различий по полу и расе, которые приводят к образованию кист исключительно в мозговом веществе почек или на границе коркового и мозгового вещества и впоследствии – к терминальной стадии болезни почек | |
| Общие клинико-лабораторные признаки | Полиурия, полидипсия, гипонатриемия, анемия | |
| Тип наследования | Аутосомно-рецессивный | Аутосомно-доминантный |
| Генетическая характеристика | 11 причинно-следственных генов (NPHP1–11, NPH1L), все из которых, по-видимому, кодируют белки, выраженные в первичных ресничках почечных эпителиальных клеток; следовательно, эти расстройства упоминаются как цилиопатии (Devarajan P. et al., 2015) | MUC1 (1-я хромосома), UMOD (16-я хромосома), REN (низкий ренин и ангиотензин) |
| Дебют заболевания | Детский возраст | Взрослые |
| Период развития терминальной стадии хронической почечной недостаточности | 1–3; 13; 19 лет в зависимости от генотипа | Тип 1 — в среднем 62, тип 2 — 32 года |
| Возможные экстраренальные проявления | Пигментный ретинит, окуломоторная апраксия, нистагм, птоз, фиброз печени, скелетные дефекты, снижение интеллекта, мозжечковая аплазия | Гиперурикемия (подагра) |
При нефронофтизе, который является причиной терминальной хронической почечной недостаточности у 15% детей, различают три клинических варианта:
Экстраренальные проявления нефронофтиза нередко классифицируют как самостоятельные синдромы. К ним относят:
Почечные гистологические особенности, сходные с таковыми при нефронофтизе, отмечают при синдромах:
При медуллярной кистозной дисплазии обычно существует семейная история гиперурикемии и прогрессирующего заболевания почек. Остается неуточненным вопрос эффективности гипоурикемической терапии у этих пациентов. Тем не менее пока не получено иных данных, гипоурикозурические препараты назначают до достижения целевых значений мочевой кислоты в пожизненном режиме. Пациенты с мутацией гена UMOD (более распространенная форма) — как правило, подростки или люди молодого возраста с подагрой и хронической болезнью почек с практически нормальным анализом мочи. У пациентов с мутациями MUC1 обычно отмечают позднее развитие гиперурикемии, что нередко ошибочно принимают за подагрическую нефропатию.
Помимо нефронофтиза, среди группы заболеваний, называемых цилиопатиями, рассматривают аутосомно-доминантный и аутосомно-рецессивный поликистоз почек, синдром Барде — Бидля, синдром Меккеля — Грубера, орально-лицевой синдром, торакальную дистрофию Жена и туберозный склероз.
Доминантные мутации в гене REN, кодирующем ренин, описаны недавно в семьях с гиперурикемией, анемией, прогрессирующей почечной недостаточностью и прогрессирующим интерстициальным фиброзом, то есть морфологическим субстратом медуллярной кистозной болезни.
Как классифицируют данное заболевание?
Различают следующие клинические варианты медуллярной кистозной болезни почек (Devarajan P. et al., 2015):
Как диагностировать болезнь, на какие нюансы в диагностике следует обратить внимание?
Диагностика заболевания базируется на первичной визуализации кист при ультразвуковом исследовании или магнитно-резонансной томографии. По возможности следует провести генетическое тестирование.
В отличие от нефронофтиза, медуллярная кистозная болезнь передается аутосомно-доминантно, развивается во взрослом возрасте, а наличие кист в мозговом слое при ультразвуковом исследовании не всегда удается документировать.
Каково же лечение и прогноз
для этих пациентов?
Лечение нефронофтиза и медуллярной кистозной дисплазии почек заключается в терапии ассоциированных расстройств и поддерживающем лечении болезни почек: коррекции проявлений сниженной функции почек, полиурии и хронической почечной недостаточности (Вороненко Ю.В. та співавт., 2015). Учитывая преимущественно канальцевый характер поражения нефрона, целесообразно назначение препаратов, обладающих ренопротекторным эффектом (блокаторы рецепторов ангиотензина II/ингибиторы ангиотензинпревращающего фермента), продлевающих функцию почек. Возможно, существует ниша для применения фитопрепаратов. В частности фитониринговый препарат Канефрон ® Н реализует свои эффекты также на уровне канальцев и обладает доказанной эффективностью при гиперурикемии и воспалительных заболеваниях почек.
Трансплантация почек эффективна, болезнь не развивается de nоvо в трансплантате.