Пунктировать это что медицина
Пункция сустава: особенности, показания, противопоказания
Помимо диагностических целей, пункция может выполняться и для терапии. Методика актуальна для удаления лишней суставной жидкости и доставки лекарственных препаратов непосредственно к месту поражения (это помогает снять отек, снизить боль, ускорить процесс регенерации). В рамках статьи будет рассмотрена пункция в диагностических целях.
Что такое синовиальная жидкость
Как выполняется процедура
Как подготовиться к процедуре
Пункция сустава и исследование синовиальной жидкости не требует специальной подготовки. Однако врач должен быть проинформирован о принимаемых лекарствах, особенно о тех, которые влияют на процессы свертывания крови (например, ацетилсалициловая кислота, клопидогрел, аценокумарол), и о гиперчувствительности к анестетикам. После обследования не требуется специальной реабилитации, и пациент может вернуться к нормальной деятельности. Процедура безболезненна, а на коже не остается шрамов и косметологических дефектов. После того, как действие местного наркоза пройдет, некоторое время в месте прокола может присутствовать ощущение, похожее на состояние отхода от зубной анестезии.
Исследование синовиальной жидкости сопряжено с низким риском осложнений. Если сразу после обследования ощущается дискомфорт и небольшая припухлость, можно наложить на исследуемую область прохладный компресс.
Однако, если проводить процедуру в учреждениях с плохой репутацией, нельзя на 100% исключить вероятность осложнений: сохраняется риск инфицирования. Он может проявляться в течение нескольких дней после процедуры в виде значительного отека, боли, тепла и покраснения в области исследуемого сустава. Также может наблюдаться внутрисуставное кровотечение или повреждение суставного хряща. В хорошей медицинской клинике такие побочные эффекты полностью исключены: врачи в совершенстве владеют технологией пунктирования. Процедура безопасна, ее назначают в том числе и детям.
Показания и противопоказания для диагностической процедуры
В их числе:
Противопоказаниями к пункции сустава и исследованию синовиальной жидкости являются:
Ревматическое заболевания системного характера. Причиной патологии является повышение концентрации мочевой кислоты в крови. Заболевание характеризуется аутовоспалительными особенностями и частыми острыми приступами. В большинстве случаев патология развивается в области большого пальца стопы, но также она может затрагивать руки, локти, колени.
Чем отличается пункция от биопсии?
Многие люди по незнанию путают между собой такие понятия как пункция и биопсия – эти медицинские процедуры могут казаться достаточно схожими, но имеют существенные отличия. Для понимания существующих между ними отличий – важно разобрать суть каждой из медицинских манипуляций.
Пункция – что это такое?
Пункция представляет собой проведение прокола кожных покровов, органа, сосуда или кости, проводимая при помощи специальной формы и строения иглы. Объедком в этом случае может быть любой орган, да и к самой процедуре пункции прибегают с самыми различными целями – профилактической или же лечебной.
Одна из этих целей – проведение точной и объективной диагностики, когда забранный с ее помощью биопат исследуют с целью выявления или нет того или иного заболевания. Для получения более четких и достоверных данных – в исследуемый участок или орган вводят специальные, окрашивающие ткани вещества, что позволит провести рентгенодиагностику.
Пункция может проводиться и как лечебный, терапевтический метод – например, в очаг поражения вводят лекарственные препараты или же проводится прокол очага воспаления и откачивание скопившейся в органе жидкости, воздуха и газов, делается промывание.
Биопсия – что это такое?
Тут речь идет строго о заборе биоматериала, а также последующее исследование его структуры, отдельных его структурных единиц, например клеток. Применяют данный метод диагностики для подтверждения или же опровержения предварительно поставленного диагноза. Проведение биопсии необходимо в том случае, если ранее полученные результаты анализов были мало информативны и неточны, требуют дополнительного подтверждения.
Назначают при подозрении на онкологию – биопсия позволяет подтвердить или опровергнуть предварительные прогнозы врачей и при этом подтвердить, злокачественное или доброкачественное новообразование, стадия и степень развития. На основании полученных в ходе исследований результатов биопсии назначается успешный курс терапии.
Извлекается биоматериал в этом случае самыми разными методами – это может быть проведение мазка или соскоба с поверхности исследуемого органа, забор биопата при помощи шприца или же иголки, при этом контроль за такими манипуляциями контролируется при помощи УЗИ. Помимо этого, забор биопата может проводиться одновременно с проведением операции – это также одна из практик проведения в медицине.
Тонкоигольная биопсия щитовидной железы
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Пункционная биопсия в большинстве случаев дает точный ответ на вопрос, с чем специалисту-эндокринологу приходится иметь дело: с онкологической опухолью или с другим заболеванием, не злокачественной этиологии, и позволяет выработать план дальнейшего ведения пациента
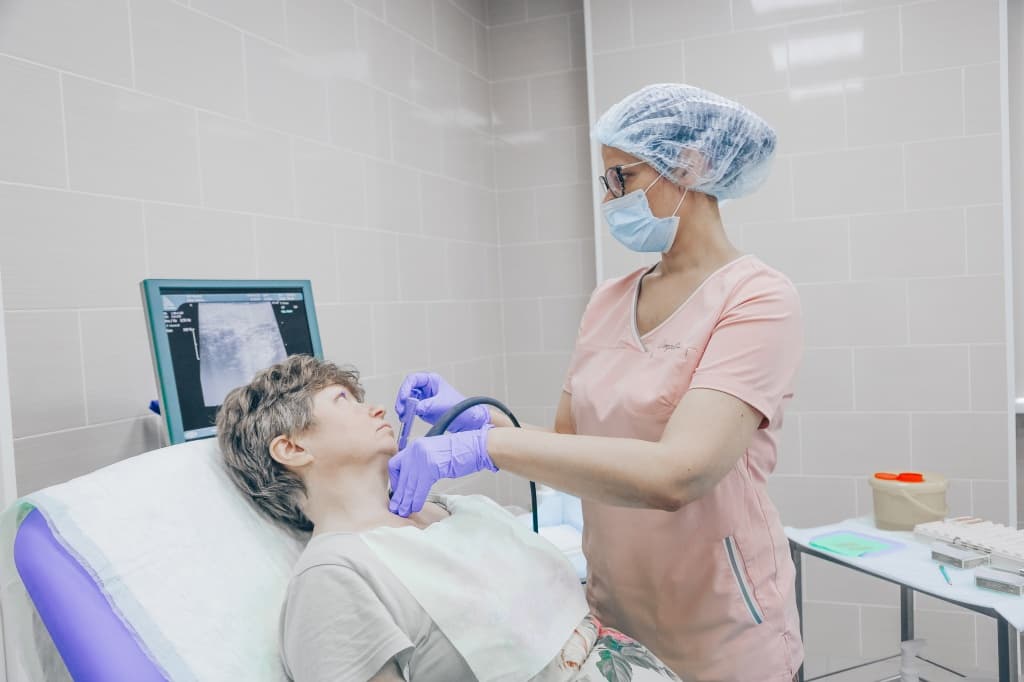
В современной медицине для этого главным методом считается тонкоигольная аспирационная биопсия узлов щитовидной железы (ТАБ). Это самый современный метод получения диагностического материала при помощи прокола подозрительного новообразования области щитовидной железы.
Пункционная биопсия в большинстве случаев дает точный ответ на вопрос, с чем специалисту-эндокринологу приходится иметь дело: с онкологической опухолью или с другим заболеванием, не злокачественной этиологии, и позволяет выработать план дальнейшего ведения пациента в зависимости от полученного заключения. Качественно выполненная ТАБ в значительной мере способствует эффективному лечению выявленного заболевания.
Когда показано проведение ТАБ щитовидной железы?
Показанием к проведению ТАБ является обнаружение узлов размером 1 см или более. Если были обнаружены узлы меньших размеров, исследование делать не обязательно, так как такие небольшие образования не приводят к серьезным последствиям для больного. Но если пациент в течение жизни получал облучение, или его родные лечились по поводу рака щитовидной железы, имеет смысл сделать ТАБ даже при узлах размерами до 1 см. Сюда же мы можем отнести ту ситуацию, когда врач ультразвуковой (УЗИ) диагностики усомнился по каким-либо признакам в доброкачественности узла.
Методика выполнения ТАБ узла щитовидной железы в нашей клинике
Проводится манипуляция только под контролем УЗИ, что позволяет достаточно точно локализовать место расположения узла и попадание в него иглой. Проведение ТАБ под контролем пальпации не дает такой точности. Не зря описываемая методика называется тонкоигольной биопсией, так как при её проведении используются самые тонкие иглы. Благодаря этому, в мазок меньше попадает крови, что улучшает качество клеточного материала для цитологии; уменьшается интенсивность болевых ощущений, и не надо применять дополнительное обезболивание.
Время самого укола у опытного врача занимает несколько секунд, укол ощущается слабо. Весь подготовительный процесс занимает около 10 минут:
Как видно, они занимают значительно больше времени, чем сам укол.
Как проводится пункционная биопсия щитовидной железы
В нашей Клинике особое внимание уделено вопросам стерильности, вопросам безопасности пациентов в плане заражения инфекциями, такими как ВИЧ и гепатиты, которые переносятся со следами крови при неэффективной обработке инструментария.
В большинстве медицинских учреждений, где проводится ТАБ, для дезинфекции УЗИ-датчика используется погружение датчика в антисептический раствор после процедуры ТАБ. Но обычно, учитывая опыт наших докторов, такой обработки для полной дезинфекции датчика недостаточно из-за высокой стойкости инфекционных агентов ко многим обеззараживающим средствам. Используемые в ряде клиник специальные насадки для наведения иглы во время биопсии, облегчают попадание иглы в узел, но при этом значительно усложняется последующая их стерилизация автоклавированием.
Специалисты нашей клиники не используют ничего подобного. Они в свободной руке держат датчик, защищенный одноразовым защитным чехлом, а другой рукой пунктируют узел тонкой иглой. Использованный чехол утилизируется. А датчик остается интактным. После окончания процедуры место укола придавливается стерильным шариком, необходимость в котором отпадает через 5 минут. Применение обезболивающего крема и тонких игл; выполнение абсолютной стерильности манипуляции на всех ее этапах является залогом безопасности проведения этой процедуры.
Результаты ТАБ щитовидной железы
Благодаря всему этому, получение информативного материала в процессе ТАБ щитовидной железы обеспечивается в 92% случаев, что существенно превышает общеевропейские данные.
Врачи-цитологи нашей Клиники в 60% случаев вынуждены менять диагноз, когда дают заключение по стеклопрепаратам, изготовленным в других лечебных учреждениях, и рекомендовать повторную биопсию пациенту для установления правильного диагноза. Это свидетельствует о низком качестве ТАБ в России.
В нашей Клинике специалисты, выполняющие цитологическую диагностику биопсийного материала щитовидной железы, проводят и гистологическое исследование этого узла, если по необходимости он удален, так как имеют сертификаты и по гистологии, и по патологической анатомии, и по лабораторному делу и работают в тесной связи с клиницистами, постоянно оттачивая мастерство диагностики. Кроме того, для диагноза используется всемирно признанная классификация The Bethesda System for Reporting Thyroid Cytopathology, имеющая 5 цитологических заключений:
Благодаря такому ранжированию, клиницисты получают возможность определить лечебную тактику. Выставленный в нашей лаборатории диагноз будет понятен хирургам в любой российской клинике, клиниках Европы и Америки, которые занимаются хирургией щитовидной железы.
Важный совет хирургов эндокринного отделения
«Определите кальцитонин в крови перед проведением ТАБ!»
Благодаря такой тактике, в нашем учреждении были прооперированы пациенты с медуллярным раком размером от 3 и 6 мм, их жизнь спасена. По количеству диагностированного медуллярного рака в Восточной Европе и России Северо-Западный Центр эндокринологии и эндокринной хирургии является лидером.
Пункция фолликулов
Пункция фолликулов – это процедура, направленная на получение зрелых яйцеклеток из яичников. В последующем они будут оплодотворены и подсажены уже в качестве эмбрионов женщине в матку для наступления у неё беременности.
Пункция яйцеклеток при ЭКО не требуется, если используется криоконсервированный, в том числе донорский, биологический материал.
Пункция фолликулов при ЭКО

Врач выбирает оптимальное время, когда может быть проведения пункция фолликулов. На какой день цикла – заранее сказать нельзя, это зависит от результатов анализов и УЗИ.
Вне зависимости от того, в какой день пункция фолликулов выполняется, в этот же день полученные яйцеклетки будут оплодотворены. Ещё через 4-5 суток состоится перенос эмбрионов в матку.
Пункция яйцеклеток может быть проведена не только в рамках программы ЭКО, но и в случае возникновения у женщины желания сохранить их на будущее (например, перед лучевой терапией онкологических заболеваний). Ещё одним показанием к процедуре является сдача женщиной донорского биологического материала.
Подготовка к пункции фолликулов
Со стороны женщины нужна определенная подготовка к пункции фолликулов. ЭКО с большей вероятностью завершится беременностью, если пациентка соблюдает все рекомендации врача.
Перед пункцией фолликулов нельзя:
Утром нужно явиться на процедуру без макияжа и парфюмерии, без контактных линз, без украшений, натощак. Пить нельзя с вечера предыдущего дня, чтобы мочевой пузырь на момент операции был пустым. Утром (дома) следует принять душ.
Как делают пункцию яйцеклеток?
Проводится пункция яйцеклеток под общим обезболиванием, поэтому бояться этой процедуры не стоит – вы ничего не почувствуете. Вся процедура пункции фолликулов занимает от 10 до 15 минут.
Внутривенный наркоз в «ВитроКлиник» проводится с помощью современных лекарственных препаратов, выбор и дозировка которых подбирается индивидуально. Это обеспечивает максимальную безопасность и хорошую переносимость нашими пациентами во время любого оперативного вмешательства.

Пункция ближе по своей сути к процедуре взятию крови из локтевой вены, чем к хирургическому вмешательству, несмотря на наркоз при пункции фолликулов. Манипуляция проводится под контролем УЗИ, поэтому риск повреждения окружающих яичник тканей, в том числе нервов или кровеносных сосудов, практически исключён.
Многим женщинам только один раз делают пункцию фолликулов. ЭКО не всегда с первого раза заканчивается беременностью, однако если будет получено достаточное количество яйцеклеток, их можно будет оплодотворить и заморозить эмбрионы для использования в следующих циклах.
Самочувствие после пункции фолликулов
Многие женщины очень переживают, если им предстоит пункция фолликулов при ЭКО – отзывы на различных форумах об этом красноречиво свидетельствуют. На самом деле поводов для беспокойства нет.
Во время процедуры пациентка пребывает в наркозе, а потому ничего не чувствует. Состояние после пункции фолликулов у женщин в целом удовлетворительное, за исключением некоторых временных побочных эффектов наркоза (сонливость, слабость).
В случае необходимости лечащий врач может выдать листок нетрудоспособности.
Могут наблюдаться кровянистые выделения из влагалища и боли после пункции фолликулов. Они монотонные, низкой интенсивности, тянущие, локализованы внизу живота. В случае возникновения болевого синдрома можно после пункции фолликулов принимать обезболивающие (например, парацетамол), не относящиеся к группе НПВС.
Препараты НПВС (аспирин, ибупрофен и др.) оказывают антиагрегантное действие и повышают риск кровянистых выделений из влагалища после пункции фолликулов.
Несколько слов о том, как себя вести после пункции фолликулов. В ближайшие сутки нужен покой. Нельзя заниматься спортом или физическим трудом. Запрещено в это день ездить на автомобиле – вследствие недавно перенесенного наркоза ухудшается реакция.
Если врач назначил какие-то препараты – принимайте их. В случае возникновения симптомов, которые вас настораживают, свяжитесь с доктором по телефону.
Врачи «ВитроКлиник» всегда находятся на связи со своими пациентами по телефону или по электронной почте.
После пункции фолликулов
Что происходит после пункции фолликулов с яйцеклетками?
После пункции яйцеклетка в этот же день будет оплодотворена спермой мужа (или донора) в лабораторных условиях. Какой метод оплодотворения (ЭКО, ИКСИ, ПИКСИ) будет выбран – решать эмбриологу. Это зависит от качества спермы.
Затем следует этап культивации эмбрионов в инкубаторе под строгим контролем эмбриологов.
А уже через несколько дней вам снова предстоит прийти в клинику для переноса эмбриона (или двух) в матку. Все остальные эмбрионы будут криоконсервированы. Если эндометрий матки не будет готов к принятию эмбриона в этом цикле, то перенос отложится на другой срок. И такая программа будет называться криопротокол.
Пунктировать это что медицина
После клинического обследования и исследования периферической крови морфологическое изучение костного мозга составляет первостепенный тест в процессе выявления ряда гемопатий.
С исторической точки зрения исследование костного мозга прошло следующие 3 этапа:
а) гистологический — основывающийся на исследовании костного мозга в срезах костей. Исходно фрагменты костей отбирали из трупов, далее путем прижизненной трепанации;
б) цитологический — основывающийся на исследовании костномозговых клеток, отбираемых путем отсасывающей пункции грудины. После ее внедрения Аринкиным пункция грудины распространилась очень быстро, ей отдавалось предпочтение в ущерб трепанации. Эта техника привела к существенному прогрессу гематологии, поскольку предоставляла возможность описания костномозговых клеток и различных видов гемопатий. В связи с простотой и практическим характером отсасывающей пункции врачи отказались от биоптического отбора костного мозга. Вот почему долгое время гематология носила отпечаток чисто цитологического толкования костномозговых сдвигов, не учитывая изменения стромы;
в) цитогистологический — в основе которого лежит исследование костного мозга, как с цитологической точки зрения, на отпечатках или мазках размозженных комочков, так и с архитектурной точки зрения — на срезах. Срезы костного мозга получаются из фрагментов костей, отбираемых путем биоптической пунк-кии, или после гистологической обработки костномозговых комочков, отобранных при отсасывающей пункции.
Сопоставление цитологического и гистологического аспектов костного мозга необходимо для диагностики и прогноза многих гемопатий.
Показания к отсасывающей пункции костного мозга. Исследование костного мозга показано во всех случаях локализации в нем патологического процесса. Постановка диагноза возможна всегда, когда поражение костного мозга неодинаково, частично. Отсасывающая пункция преследует диагностическую цель в случае заболевания мегалобластической анемией, множественной миеломой, острой алейкемической лейкемией, панцитопенией, болезнями Гоше, Нимана-Пика, Кала-азар, генуинной тромбоцитопенической пурпурой и пр.
Существуют болезни, при которых исследование костного мозга не проводится с абсолютно диагностической целью, но представляется необходимым для уточнения причины или отдельных состояний, которые могут возникнуть во время их течения, например, железодефицитная анемия — для исследования гемосидерина, хроническая гранулоцитная лейкемия — для определения кариотипа или выявления бластического приступа, гемолитическая анемия при апластическом приступе, микроангиопатическая анемия — для выявления карциноматозного метастаза, лимфомы и пр.
Отсасывающая пункция составляет наиболее простой и быстрый метод исследования костного мозга. Эта техника основывается на тот факт, что нормальный костный мозг находится в полужидком состоянии, в связи с чем его диагностический отбор не представляет затруднений.
Для пункции используются стальные неокисляющиеся иглы различных видов, длиной от 3 до 5 см и диаметром просвета 1—2 мм. Предпочтение отдается коротким негибким иглам, без регулируемого упора с коротким срезом иглы и хорошо заостренным концом. местом отбора отсасываемой пункции у взрослого человека тело грудины, на уровне межреберных пространств II или III. В порядке частоты также могут быть использованы дужки, гребень подздошной кости, остистые отростки поясничных позвонков.
У детей пункция делается в подвздошную кость, а до двухлетнего возраста — в большеберцовое плато или пяточную кость.
Техника пункции костного мозга
После дезинфекции срединогрудиной зоны йодированным спиртом обезболивается место пункции 5—6 мл 2% ксилина. Исходно инфильтрируется кожа, затем последовательные слои до надкостницы, в которую впрыскивается большее количество обезболивающего средства Такой прием способствует определению толщины мягких слоев в виду последующей собственно пункции. До пункции не требуется назначение успокаивающих средств, даже когда речь идет о беспокойных больных Достаточна психическая подготовка, заключающаяся в уверенности больного о необходимости мероприятия и в частности об отсутствии какой-либо опасности.
Спустя несколько минут вводится игла вертикально, по срединогрудинои линии и проталкивается в кость движениями вращения или «ввертывания».
После проникновения в костномозговую полость удаляется мандрен и приспосабливается сухой, плотно прилегающий шприц на 5 или 10 мл.
Обратить внимание больного на то, что в момент отсасывания он ощутит резкую боль. Отобрать 0,5—1,5 мл костного мозга. Боль, вызываемая смещением костномозговой ткани в момент отсасывания, колеблется в зависимости от чувствительности данного больного и, в частности, от качества отсасываемого материала. Извлечение многочисленных костномозговых фрагментов вызывает острую боль, в то время как отсасывание жидкости без комков, лишено боли.
После отсасывания костного мозга снять шприц и передать помощнику. Затем вынуть иглу, наложить стерильный компресс и попросить больного придушить ладонью место пункции. Из отобранного пункцией материала часть выкладывается на предметное стекло, а другая часть вливается в маленький баллон, содержащий сухой Na2ЭДТА. В случае необходимости одновременно распределить костный мозг в специальную посуду в целях цитогенетического, ауторадиографического и/или электронномикроскопического исследования.
Обработка отобранного материала отсасывающей пункцией костного мозга. Предметное отекло, на которое нанесен костный мозг быстро наклонить, при этом стекает жидкость и можно отделить комочки. Из полученного таким образом материала делаются различные препараты. В том числе:
1. Тонкие мазки из костномозговой жидкости, растягиванием с помощью отшлифованного стекла, подобно мазкам периферической крови.
2. Мазки размозженных комочков. Углом стекла оттянуть один или несколько фрагментов, оставшихся на верхней части предметного стекла, размозжить их между двумя пластинками, расположенными перпендикулярно одна на другую, при этом прикладывается небольшое но однородное давление. Все препараты высушиваются быстро помахиванием пластинок в воздухе одним из помощников. Окраски мазков паноптиче-ская, по методу Май-Грюнвальд-Гимза, также цитохимическая для выявления гемосидерина, гликогена, пероксидаз, ЩФЛ и пр.
3. Гистологические срезы путем концентрации, закрепления и включения комочков. Крупные белесые фрагменты костномозговой ткани собрать углом или кромкой предметного стекла и оттянуть их к верхнему концу наклоненной пластинки, подождать пока костномозговая жидкость стечет полностью. После свертывания, фибрин связывает фрагменты костномозговой ткани, образуя общую массу; последнюю бережно переложить с пластинки в посуду с закрепляющей жидкостью.
После 4—24 часового закрепления включить в парафин и образовать срезы толщиной 7—10 мк. Окрасить гематоксилин-эозином, по Гимзу, Ван Гизону и аргирофильной окраской для ретикулина.
Материал, отобранный в баллон с сухим противосвертывающим веществом можно использовать для прямого подсчета: миелокариоцитов в гемоцитометре, миелокрита и приготовления мазков из костномозгового концентрата.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021