Пузырь на белке глаза что это такое
Пингвекула и её лечение
Пингвекулой называют доброкачественное образование округлой формы, расположенное на конъюнктиве глаза. Пингвекула обычно имеет характерный вид: небольшой размер (не больше спичечной головки), желтоватый оттенок, слегка выступает над поверхностью конъюнктивы, чаще обнаруживается на носовой стороне, но может располагаться и кнаружи от роговицы. Заболевание может быть односторонним или двусторонним.
Причины появления
В большинстве случаев пингвекула появляется у людей в возрасте старше 40 лет, поэтому она считается признаком старения конъюнктивальной оболочки глаза. Согласно современным воззрениям, появлению пингвекулы способствует длительное пребывание в условиях повышенной инсоляции (под открытым небом) Среди других факторов риска называют систематическое механическое раздражение глаз ветром, песком, при ношении контактных линз.
Как проявляется пингвекула
Обычно образование никак не беспокоит пациента и зачастую является чисто косметическим дефектом. В некоторых случаях пингвекула может воспаляться и вызывать раздражение слизистой оболочки глаза. В этом случае пациент может предъявлять жалобы на чувство дискомфорта, ощущение инородного тела в глазу, сухость и покраснение глаз.
Стоимость лечения
Стоимость удаления пингвекулы (быстро и безболезненно!) в МГК составляет всего 5 000 рублей (на одном глазу).
Видео нашего врача о заболевании
Диагностика
Диагностика пингвекулы не представляет сложностей, диагноз может быть установлен в результате обычного осмотра глаз. Для более детального осмотра образования применяется щелевая лампа (процедура биомикроскопии).
Лечение
Пингвекула имеет длительное хроническое течение и благоприятный прогноз, не склонна к перерождению и в большинстве случаев не требует какого-либо лечения. В случае появления симптомов раздражения или сухости глаз необходимо записаться на прием к врачу для установления точной причины этих жалоб. По результатам осмотра при необходимости врач может назначить препараты для увлажнения глаз («искусственные слезы»), противовоспалительные глазные капли при наличии признаков воспалительной реакции.
При воспалении пингвекулы пациентам, использующим контактные линзы, следует временно отказаться от их ношения, чтобы не травмировать слизистую оболочку глаз.
Мы не рекомендуем пациентам применять народные методы лечения пингвекулы (черника, алоэ, мед и т.д.), т.к. они не эффективны и часто вызывают аллергические реакции, усугубляя состояние.
Если пингвекула причиняет пациенту физический или психологический дискомфорт, она может быть удалена хирургическим путем или при помощи лазера. Операция выполняется амбулаторно и не требует специальной подготовки.
Видео операции по удалению пингвекулы
Осложнения болезни
В развитой стадии пингвекула может перерасти в птеригиум, т.е. конъюнктива нарастает на роговицу. В этом случае необходимо хирургическое вмешательство, т.к. нарост может дойти до оптической зоны роговицы: существенно снизить зрение и дать деформацию изображения. Его устранение производится методом хирургической пластики с взятием аутотрансплантата.
Преимущества лечения в МГК
Все пациенты Московской Глазной Клиники гарантированно получают внимательное отношение медицинского персонала и выбор наиболее подходящих методов лечения.
Клиника оснащена самыми современными образцами медицинской техники, что обеспечивает высочайший уровень диагностики любых патологий глаз, даже на начальной стадии заболевания, и возможность постановки ошибочного диагноза исключена.
В Московской Глазной Клинике работают ведущие отечественные специалисты, имеющие достаточный опыт лечения глазных заболеваний. Наши специалисты любят свою работу и всегда стремятся добиваться лучших результатов лечения.
Удаление пингвекулы в клинике производится амбулаторно, в режиме «одного дня». Операция безболезненна, проводится под местной капельной анестезией, имеет короткий восстановительный период (несколько часов). После удаления образования наши специалисты дадут рекомендации для предупреждения повторного появления пингвекул.
Все интересующие Вас вопросы можно задать по телефону в Москве 8(499)322-36-36 и номеру горячей линии МГК 8(800)777-38-81 (звонок бесплатный) или онлайн, воспользовавшись соответствующей формой на сайте.
Пузырек на глазу

Большинство людей пугаются такого образования.
В этом случае необходимо срочно обратиться к врачу-офтальмологу. После выявления причины состояния с помощью диагностических тестов он назначит необходимые лечебные мероприятия. Рекомендуется не устранять пузырек самостоятельно, так как могут развиться различные осложнения для организма пациента.
Причины
Существует множество причин развития пузырька на слизистой оболочке глаз. Наиболее частыми факторами образования являются вирусные болезни, но существуют и другие заболевания, при которых проявляется данный признак:
Врачу необходимо выявить точную причину заболевания, чтобы предотвратить риск рецидива после прохождения лечения.
Симптомы
Симптоматика состояния пациента зависит от причины, которая вызвала болезнь. Чаще всего встречаются следующие признаки:
Диагностика
Для диагностики состояния пациента используют комплексный подход и множество методик:
На основе диагностических тестов можно поставить достоверный диагноз. Лечение начинают незамедлительно, чтобы предотвратить развитие осложнений.
Лечение
Лечение проводится комплексно в зависимости от причины, которая вызвала заболевание:
Также врач может назначить симптоматическое лечение в виде обезболивающих таблеток или препаратов, снижающих температуру тела.
Профилактика
Для предупреждения развития пузырьков на области глаз рекомендуется придерживаться следующих правил:
Появление пузырьков на глазах – достаточно редкое явление. При их образовании самолечение полностью исключается. Оно приведет к ухудшению состояния пациента, занесению инфекции. Рекомендуется придерживаться дозировки препаратов, назначаемых врачом.
Буллезная кератопатия и её лечение
Буллезная кератопатия представляет собой патологическое состояние роговицы, сопровождающееся ее отеком и изменением эпителиального слоя формирующимися специфическими пузырьками — «буллами». Среди симптомов патологии: болевой синдром, снижение остроты зрения, ощущение присутствия в глазу инородного тела, светобоязнь, слезотечение. В качестве диагностики проводится биомикроскопия, офтальмоскопия, УЗИ глаза, кератопахиметрия, визометрия, гониоскопия, тонометрия. Ранние стадии заболевания лечатся консервативными методами. Нередко показано ношение контактных линз, выполнение фототерапевтической кератэктомии, кросслинкинга. Для лечения III-V стадии заболевания проводят кератопластику (послойную или сквозную).
Буллезная кератопатия, являющаяся вторичной эндотелиально-эпителиальной дистрофией, в подавляющем большинстве случаев возникает после проведения хирургических операций на переднем отделе глаза. По итогам оперативного лечения IV-V стадий заболевания, острота зрения восстанавливается только на 30%. Реакции отторжения трансплантата, согласно статистическим данным, возможны у 6% прооперированных пациентов. В 91% случаев болевой синдром удается купировать полностью. У 8% пациентов патология принимает рецидивирующее течение с образованием на поверхности роговицы единичных булл и областей эрозии. Заболевание имеет повсеместное распространение. Частота заболеваемости у мужчин и женщин одинакова.
Причины возникновения
Буллезная кератопатия — патология приобретенная, и все же довольно часто имеются наследственные предпосылки к возникновению данного заболевания, хотя сами генетические мутации и тип наследования болезни не изучены. К основным причинам развития патологии, специалисты относят:
Патогенез
Заболевание развивается при нарушении функции эндотелиального и эпителиального слоев роговицы. Это происходит в случае повышенной проницаемости эндотелия, что становится причиной пропитывания внутриглазных тканей жидкостью передней камеры глаза. Скопление транссудата приводит к формированию на поверхностном слое небольших пузырьков — «булл». При хроническом отеке происходит существенное нарушение трофических процессов. Организация экссудата при присоединении воспалительного момента становится причиной образования стойкого помутнения. В случае утолщения роговицы возникает вторичное воздействие на нервные волокна с возникновением болевого синдрома. Снижение остроты зрения происходит, с одной стороны, из-за нарушения проницаемости оптических сред, а с другой стороны, из-за деформации и сужения зрачка.
Виды и типы патологии
Используемая в клинической офтальмологии классификация, стадии болезни подразделяет так:
Симптомы буллезной кератопатии
Начальная стадия заболевания редко сопровождаются выраженными симптомами. Пациенты могут отмечать ощущение дискомфорта в глазах, сопровождающееся слезотечением. Внешних изменений радужки нет, зрение остается в пределах нормы.
На второй стадии в глазу может возникать ощущение инородного тела, его орбитальная конъюнктива периодически краснеет. Снижение зрительных функций очень незначительное.
На следующей стадии заболевания, пациенты имеют жалобы на слезотечение и фотофобию. В глазах возникает дискомфорт и легкие рези, практически постоянно сохраняется ощущение «песка» или инородного тела. При растяжении нервных волокон возникает выраженный колющий болевой синдром. Острота зрения падает.
Четвертая стадия болезни характеризуется присоединением иррадиирующей в надбровные дуги, а также в височные и лобные доли, сильной головной боли. Зрительная дисфункция продолжает прогрессировать, перед глазами появляется «туман» или «пелена».
В терминальной стадии пациенты отмечают практически нестерпимые боли и резкое снижение функции зрения, вплоть до светоощущения. При этом, применяемые методы контактной коррекции не дают желаемых результатов. Из-за выраженного отека, покраснения конъюнктивы и деформации зрачка помимо общей симптоматики, также формируется косметический дефект глаза.
Осложнения
Первая стадия заболевания, как правило, осложнениями не сопровождается. При переходе буллезной кератопатии во вторую стадию часто отмечается рецидивирующий ирит. На третьей стадии возможно развитие иридоциклита, на четвертой, возникает помутнение хрусталика и ретрокорнеальная мембрана. При буллезной кератопатии достаточно распространен поверхностный кератит. При вовлечении в процесс заднего отрезка глаза возникают множественные синехии, происходит отслойка сетчатки. Терминальная стадия сопровождается возникновением вторичной глаукомы. Самым неблагоприятным исходом заболевания становится полная слепота, требующая энуклеации глаза при некупируемом выраженном болевом синдроме.
Диагностика кератопатии
Пациентам с буллезной кератопатией, для диагностики заболевания предстоит проведение наружного осмотра и применение специальных методов исследования глаз. На осмотре офтальмолог визуально определяет стойкое помутнение в переднем отделе глаза, которое зачастую сочетается с покраснением орбитальной конъюнктивы.
Назначаемый после комплекс офтальмологических исследований состоит из:
Необходима дифференциальная диагностика с кератитом и первичной кератопатией Фукса. Болезнь Фукса сопровождается двухсторонним процессом поражения, в анамнезе отсутствует запись об оперативных вмешательствах, но отмечена генетическая предрасположенность. Ультразвуковое исследование не обнаруживает признаков поражения глазных яблок. При кератите, в отличие от буллезной кератопатии выявляется локальный отек и воспалительный инфильтрат. Отсутствие эпителия обнаруживается только в зоне инфильтрата. Толщина роговицы по данным кератопахиметрии составляет до 800-1000 мкн, признаки ее истончения определяются реже. Пациенты часто указывают на взаимосвязь между возникновением кератита и воспалительными заболеваниями, которые были ими перенесены, полученными микроповреждениями, несоблюдением санитарных норм.
Лечение кератопатии
Целесообразная схема лечения буллезной кератопатии определяется стадией патологии с учетом выраженности вторичных изменений глаза. Всем пациентам с данным заболеванием показана терапия кератопротекторами – препаратами искусственной слезы, натрия гиалуронатом, декспантенолом. Обязательно соблюдение мер профилактики инфицирования. Вместе с тем комплекс лечения включает:
При сужении отверстия зрачка, вместе с основным лечением рекомендовано применять М-холинолитики длительного действия. В случае воспалительных осложнений целесообразно использование антибиотики группы фторхинолонов. Выраженная болезненность, сопровождающая течение заболевания должна сниматься местными анестетиками и наркотическими анальгетиками.
При подготовке к операции, назначаются антибактериальные средства и глюкокортикостероиды, проводится премедикация.
Прогноз и профилактика
Исход буллезной ретинопатии напрямую связан с тяжестью течения заболевания. Своевременное лечение начальных стадий заболевания гарантирует полное восстановление ткани роговицы и зрительных функций. Лечение третьей стадии характеризуется также относительно благоприятным прогнозом. На последних стадиях для устранения дисфункции обязательно проведение кератопластики либо кератопротезирования.
Специфические меры профилактики заболевания отсутствуют. Неспецифические превентивные меры включают лечение воспалительных и инфекционных патологий глаз, при проведении оперативных мероприятий на роговице соблюдение правил асептики и антисептики.
Удаление кисты глаза
Оглавление:
Доброкачественная опухоль на веке или слизистой оболочке, содержащая внутри жидкость, называется кистой. В переводе с греческого – «пузырь». Встречается у представителей обоих полов и всех возрастных категорий. Довольно часто это образование диагностируется у детей. При её появлении нужно обязательно показаться специалисту для разработки дальнейшей тактики лечения. Если её оставить без внимания, это может плохо сказаться на качестве зрения.
Если не обращаться в клинику для решения проблемы, то:
Причины проявления кисты
Продукт нарушения деятельности оболочек глаза: радужной, роговичной, конъюнктивы, вызванный вышеперечисленными причинами, требует обязательной офтальмологической помощи и является неприятным косметическим дефектом. Необходимо лечение или удаление во избежание серьёзных последствий.
Где локализуются кисты глаза?
Конъюнктива – самое распространённое место возникновения (примерно половина случаев). Это разросшийся эпителий со скопившемся экссудатом. Является следствием травмы, инфицирования или осложнением после воспалительных процессов.
Разновидности кист
В зависимости от источника возникновения различают различные виды кист глазного яблока:
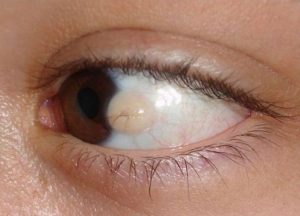
Клинические симптомы
Проявления усиливаются при росте кисты.
Диагностика заболевания
Офтальмологу для постановки диагноза помогают такие методы как тонометрия, периметрия, биомикроскопия, ультразвуковое исследование, томография компьютерная и магнитно-резонансная. Киста различима невооружённым глазом, дополнительные исследования требуются для установления общей картины заболевания и исключения злокачественности опухоли.
Методы удаления кисты глаза
Если поставлен диагноз: киста глаза – операция поможет радикально решить проблему. Удаление кисты глазного яблока в пределах здоровых тканей – это наиболее эффективный метод борьбы с образованием.
Прижигание лазерным лучом сопряжено с полным уничтожением патологических клеток. Как следствие, гарантированно низкая вероятность рецидива. Лазер оказывает обеззараживающее и противовоспалительное действие. Ввиду неоспоримых преимуществ, если нет противопоказаний, предпочтение отдаётся этому методу. Но если образование большое, потребуется значительное количество лазерных импульсов, что травмирует окружающие ткани. Поэтому выбирают лазеры с небольшой глубиной проникновения, что позволяет удалять только незначительные по размеру образования, менее трёх миллиметров в диаметре.
Показания к хирургическому удалению:
медикаментозные средства не оказывают действенного эффекта;
детские дермоидные кисты;
киста большого размера или быстро разрастающаяся.
Дермоидная киста не поддаётся традиционному лечению. Это исключительно хирургический диагноз.
Киста – это заполненная полость размером до трёх миллиметров и более. Может состоять из одной или нескольких камер. Важно при её удалении не нарушить целостность капсульной сумки, иначе она спадёт, и это затруднит её иссечение. Для чёткого обозначения её границ проводили маркировку снаружи. Но слёзная жидкость размывает обозначенные границы. Кроме этого прилегающие к кисте ткани под действием анестезирующей жидкости разбухают, что тоже мешает чёткому распознаванию границ. Поэтому для повышения визуализации границ применяют следующие технологии проведения операции:
совершают последовательную аспирацию кисты, по площади спавшегося отдела определяют однокамерная она или многокамерная;
затем вводят внутрь окрашенный препарат, придавая прежнюю форму образованию;
проводят местную анестезию и иссекают кисту по чётко обозначенным внешним границам.
При всём разнообразии существующих видов новообразований только специалист может выбрать грамотную тактику лечения при своевременном обращении пациента.
Лечение кисты глаза лазером
Первые признаки появления кисты глазного яблока могут не насторожить, тем более что маленький комочек может исчезнуть. Если же он превратился в болезненную горошину, изображение затуманилось и исказилось, замелькали чёрные мерцающие мушки, поле зрение сузилось, необходимо посещение больницы. Доктор осмотрит глаз, назначит обследования и поставит диагноз.
После будет назначено либо медикаментозное лечение, либо оперативное удаление. Народные средства можно использовать только после консультации с офтальмологом. При составлении плана действий учитывается происхождение, размеры, местоположение. Лечение кисты глаза, возникшей из-за инфекции, происходит с помощью противовоспалительных, антигистаминных капель, мазей. Курс длится, как правило, не более двух недель.
Если медикаменты не помогают, то образование удаляют с помощью скальпеля, радиоволнового ножа или лазерного луча. Раньше из пузыря отсасывали жидкость, но после этой процедуры образование вновь нарастало.
Оснащение современных офтальмологических клиник прогрессивным оборудованием и уровень подготовки специалистов позволяют проводить эти непростые манипуляции в амбулаторных условиях. Очень важно изъять или разрушить капсулу полностью для предотвращения повторного нарастания.
Применение лазера для устранения новообразования помогает эффективно справиться с задачей и имеет несомненные преимущества:
Порядок лазерного удаления
Если киста глазного яблока большая или появился абсцесс, то рекомендуют хирургическое изъятие под наркозом. Проходит оно в несколько этапов:
Реабилитация длительная и возможен рецидив, неприятные последствия такие как кровоизлияние, попадание инфекции, расхождение шва. В послеоперационный период выписывают антибиотики, советуют уменьшить нагрузки, избегать контакта с водой. Наложенную повязку не снимают с глаза в течение пяти дней. Она служит преградой для загрязнений и бактерий. Для проведения операций существует ряд ограничений.
Противопоказания
Возможные осложнения после операции:
Рецидивы- нечастое явление, возможны при неполном удалении капсулы.
В качестве предупредительных мер предлагают:
Шанс, что киста самоликвидируется ничтожен, поэтому не стоит подвергать себя неоправданному риску. При определённых обстоятельствах эти образования могут перерастать в злокачественные. Если появились сигнальные тревожные звоночки, срочно запишитесь к врачу нашей клиники. У нас есть все технические и профессиональные ресурсы для удаления кисты глаза, решения проблемы в полном объёме.
Офтальмогерпес связан с распространением герпетической инфекции на глаза. При этом происходит поражение роговицы пациента, что приводит к развитию кератита и снижению зрительной функции. При офтальмогерпесе самостоятельно справиться с заболеванием очень сложно, поэтому крайне желательно обратиться в специализированный центр.
Среди всех патологий роговицы на офтальмогерпес приходится три четверти случаев. Инфекция склонна к рецидивированию и нередко регистрируется три-пять эпизодов в течение года. Если имеются признаки развития герпеса, то следует незамедлительно обратиться к врачу, так как при откладывании лечения, вирус распространиться на глубжележащие ткани глаза. Это неблагоприятным образом скажется на зрении пациента и даже может привести к слепоте.
Причины заболевания
Возбудителями офтальмогерпеса являются вирусы из этого семейства (простой герпест, герпес зостер, изредка герпес 2 и 6 типов, а также цитомегаловирус). Все вирусы герпеса имеют сферическую форму и двуцепочечную молекулу ДНК, имеющую различную длину.
Вирус размножается внутри ядра клетки. Затем новые вирусные частыцы разрушают яброи мембрану клетки-хозяина и попадают в кровоток.
Пути заражения офтальмогерпесом
Глаз человека защищен от микроорганизмов, так как слезная жидкость содержит иммунные комплексы, интерфероны, Т-киллеры.
При нарушениях в организме глаз становится восприимчивым к инфекции, в том числе и к герпетической. К этим изменениям относят снижение иммунитета, хронический стресс, травма глаза перегрев или переохлаждение. Кроме того, при приеме некоторых лекарств (простагландиты, цитостатики, иммунодепрессанты) риск развития офтальмогерпеса повышается. Также склонны к инфицированию беременные женщины.
Первичное попадание вируса происходит при контакте с больным человеком. Далее вирус размножается и распространяется в организме. Излюбленным местом нахождения вируса герпеса является нервная ткань. Там вирус дремлет в течение всей жизни пациента, а при неблагоприятных условиях активизируется.
При экзогенном заражении офтальмогерпесом, вирус проникает извне. Обычно таким путем заражаются новорожденные (при контакте с герпетическими высыпаниями на половых органах у матери), дошкольники (из-за особенностей их пребывания в детских садах).
Патогенез
Вирус герпеса размножается в поверхностном слое роговицы. После выхода вирусных частиц, клетки эпителия погибают. Также происходит поражение иммунной системы, что сопровождается аутоиммунными реакциями.
Симптомы офтальмогерпеса
Среди проявлений офтальмогерпеса есть ряд неспецифических симптомов. К ним относят слезотечение, фотофобию, покраснение век, болевые ощущения, раздражение глаз.
В результате кератита при офтальмогерпесе могут возникать:
Клиническое течение
Обычно офтальмогерпес является результатом пробуждения вируса, а не первичного инфицирования. При этом поражение глаз может быть выражено в различной степени.
Офтальмологи выделяют несколько клинических форм заболевания:
Диагностика офтальмогерпеса
Для определения герпетического поражения глаз, нужно проанализировать симптомы, изучить анамнез пациента.
При офтальмогерпесе происходит воспалительное повреждение сосудов, возникают изъязвления, застой, которые видны во время осмотра с щелевой лампой. Также для диагностики применяют методику флуоресцирующих антител, иммунофлуоресцентный анализ. В спорных ситуациях проводят иммуноферментный анализ.
Осложнения при офтальмогерпесе
Если вовремя начать лечение герпетического поражения глаз, то эффективность терапии обычно высокая, так как инфекция расположена на поверхности роговицы. Если же изменению подверглись глубокие структуры глаза, то возникает помутнение вещества роговицы и стекловидного тела, что приводит к снижению остроты зрения. Иногда даже наступает роговичная слепота.
При хроническом течении инфекции, могут проявиться симптомы катаракты и глаукомы. При некротическом изменении сетчатки возникают кровоизлияния и ее отслойка (полная или частичная).
Лечение офтальмогерпеса
В зависимости от клинического течения офтальмогерпеса, терапия может различаться. При этом можно выделить два подхода: симтпоматический (устранение боли, отека, покраснения) и этиотропный (непосредственное влияние на вирус).
Первым делом нужно направить усилия на ликвидацию вирусного размножения. Для начала используют противовирусный агент (например, зовиракс, ацикловир). В дальнейшем проводят курс неспецифической иммунотерапии (интерферон, иммуноглобулины). Иногда проводят специфическую иммунотерапию с применением герпетической вакцины и противогерпетического иммуноглобулина.
Наибольшей эффективности достигает разнонаправленное лечение, воздействующее на различные цепи патогенеза. В результате можно не только устранить симптомы офтальмогерпеса, но и снизить риск рецидива заболевания.
Хирургические методики используют при поражении глубоких структур глаза. Может быть использована лазерная коагуляция, микродиатрмокоагуляция, нейротомия, кератопластика. Все это способствует уменьшению размера очага поражения.
Симптоматическое лечение включает противовоспалительные, рассасывающие, анальгезирующие препараты, витаминные комплексы и биостимуляторы. Их можно вводить капельно или при помощи электрофореза и фонофореза.
Препараты для лечения офтальмогерпеса
Лечение офтальмогерпеса проводится следующими препаратами, которые имеют наибольшую эффективность:









