Пяточная киста что это
Киста стопы: пяточной, таранной кости
Наиболее сложно устроенной частью ноги является стопа. Она образована более чем 26 костями разного размера и формы. Каждая из них имеет свои функции, а самой крупной является пяточная кость. Именно она принимает на себя большую нагрузку при ходьбе, амортизирует удары при соприкосновении с землей, но при этом имеет достаточно рыхлую внутреннюю структуру, а потому и чаще других костей стопы страдает от различных заболеваний. Одним из них является костная киста. Но, кроме пяточной кости, она так же может образовываться и в других костях, включая таранную, плюсневые и т. д.
Что такое киста кости ноги и ее виды
Кисты представляют собой полости внутри костной ткани, заполненные жидким содержимым. При этом киста кости ноги – далеко не редкость. Чаще подобные новообразования формируются в длинных трубчатых костях: бедренной, большеберцовой или малоберцовой. Стопа – редкая локализация костных кист.
Среди формирующих ее костей чаще новообразования такого рода обнаруживаются в пяточной, реже в таранной кости. Последняя вместе с большеберцовой костью формирует голеностопный сустав и играет огромную роль в обеспечении ходьбы. В момент движения она принимает на себя практически весь вес тела, а затем передает нагрузку на пятку и среднюю часть стопы. Это делает ее, как и пяточную кость, весьма уязвимой для образования кист, а в дальнейшем и переломов.
Киста пяточной кости чаще всего формируется в ее теле. Впервые она была описана еще в конце XIX века. Но ее все еще продолжают путать с бурситом, а потому пациенты не получают необходимого им лечения и сталкиваются с осложнениями. На долю этой патологии приходится лишь 1—1,5% от всех случаев диагностирования костных кист.
Плюсневые кости – пять мелких трубчатых костей, сочленяющиеся с предплюсной и вместе с ней формирующие своды стопы. Они обеспечивают амортизационную функцию при статических нагрузках и ходьбе. Хотя плюсневые кости относятся к числу трубчатых, кисты в них – исключительное явление. В основном они образуются в 1 и 2 плюсневых костях.
Чаще всего костная киста пяточной кости и других структур ноги наблюдается у детей. У взрослых, особенно у спортсменов, она может возникать вследствие постоянного действия травмирующих факторов.
В стопе обычно обнаруживаются солитарные и аневризмальные кисты. Первые представляют собой однокамерные новообразования, заполненные серозной жидкостью. Они могут формироваться еще в раннем детском возрасте, но проявляются обычно в пубертатном периоде. Аневризмальные кисты более агрессивны и быстро дают о себе знать. Они представляют собой многокамерные образования, внутри которых содержится кровь.
Симптомы
В момент образования кисты кости ноги и начала роста симптомы отсутствуют. Они появляются уже при достижении образованием достаточно крупных размеров. У детей иногда наблюдается абсолютно бессимптомное течение, а новообразование самопроизвольно исчезает с окончанием формирования скелета.
Но также киста может отличаться агрессивным ростом, в таком случае возникают клинические проявления, локализация которых зависит от расположения полости. Для кист костей стопы характерны следующие проявления:
· боль, склонная возникать и усиливаться при ходьбе, беге, прыжках и других нагрузках;
· плотная припухлость в области пятки, голеностопного сустава, плюсны, которую можно прощупать;
· дискомфорт при ношении тесной обуви и на высоком каблуке.
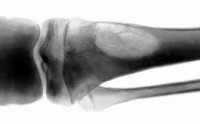
Киста таранной кости голеностопного сустава может провоцировать возникновение болей и других симптомов в пятке и костях средней трети стопы, так как тесно связана с ними.
Нередко первым признаком образования костной кисты становится патологический перелом. Это сопровождается отечностью стопы, пятки, выраженным ограничением подвижности, в том числе из-за боли при приложении нагрузки, что происходит на фоне сохранения нормального объема движений в голеностопном суставе.
Особенно опасен перелом таранной кости, формирующей голеностоп, что обусловлено ее специфическим строением. Эта кость отличается интенсивным кровоснабжением, а в момент патологического перелома происходит его острое нарушение. Подобное чревато развитием аваскулярного некроза и даже инвалидизацией.
Неосложненные переломы плюсневых костей, произошедшие в результате образования кисты, обычно срастаются без последствий. При этом наблюдается закрытие кистозной полости. Особенно это характерно для детей.
Диагностика
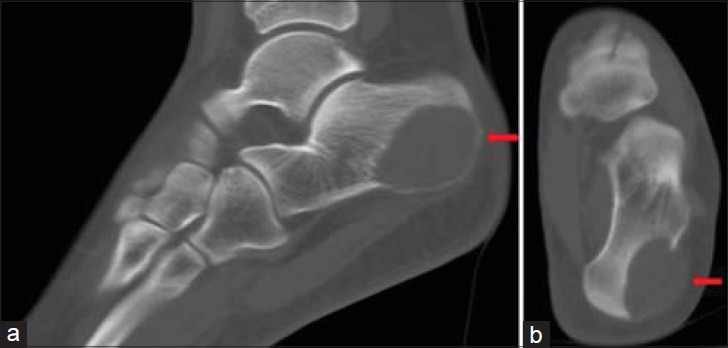
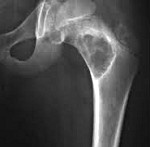
Главным методом диагностики костных кист является рентген. Снимки выполняют в 2-х проекциях, а обнаруженные изменения соответствуют доброкачественным опухолевидным образованиям. Кистозные полости визуализируются в качестве новообразований округлой формы с размерами менее 5—6 см и отграниченных от здоровых тканей. Кортикальный слой истончен, а периостальная реакция отсутствует. Аневризмальные кисты обычно имеют вид «мыльных пузырей», а солитарные всегда однокамерные.
Важно дифференцировать кисту от других опухолей и заболеваний костей стоп, так как от этого напрямую зависит эффективность лечения. Поэтому дополнительно могут назначаться УЗИ, КТ и МРТ.
Лечение кисты ноги
Костные кисты лечатся с помощью консервативных методов или путем хирургического вмешательства. Основой консервативной терапии являются пункции, т. е. проколы полости с аспирацией ее содержимого и последующим промыванием лекарственными средствами. Они применяются при небольших новообразованиях и выполняются под местной анестезией. Но кисты стопы крупных размеров плохо отвечают на подобные процедуры, поэтому чаще их приходится удалять хирургическим путем.
У детей операцию при кисте пяточной кости, как и таранной, стараются отложить до момента закрытия зон роста, хотя при крупных размерах образования, выраженном риске патологического перелома, стойких болях и других нарушениях ее могут рекомендовать и подросткам. Взрослым при условии отсутствия осложнений операцию проводят в плановом порядке. Экстренное хирургическое вмешательство может потребоваться только при оскольчатых переломах и открытого типа, а также повреждениях нервных окончаний и кровеносных сосудов, что сопровождается развитием компартмент-синдрома.
При неосложненных переломах пяточной кости, особенно произошедших у детей, может применяться консервативное лечение. Оно заключается в иммобилизации конечности с помощью гипсовой лонгеты, обездвиживающей ногу от колена до кончиков пальцев. Также показано ограничение двигательной активности в течение месяца. При ходьбе пациентам обязательно нужно использовать вспомогательные приспособления (костыли, трости) с целью устранения осевой нагрузки на пятку. Через месяц обязательно делают контрольный рентген для оценки изменений со стороны кистозной полости. При наличии признаков положительной динамики выполняют серию повторных снимков с определенной периодичностью. При условии постепенного закрытия дефекта хирургическое вмешательство не требуется.
При диагностировании кист плюсневых костей ноги, обычно сразу назначается операция, так как их консервативное лечение неэффективно.
Пяточная костная киста, как и большинство аналогичных образований, удаляется путем краевой резекции. Создавшийся после этого дефект заполняют костным трансплантатом. Также может выполняться экскохлеация, заключающаяся в выскабливании полости тупой ложкой с последующим проведением костной пластики.
Операция при кисте таранной кости значительно сложнее, чем при поражении пятки. Поскольку эта кость окружена другими костями разного размера и формы, сухожилиями, связками, сосудисто-нервными пучками, доступ к ней весьма затруднителен. Поэтому резекция кисты таранной кости – самая сложная операция по удалению костных кист.
При осложненных переломах, а такие не редки при кистозном поражении стопы, требуется проведение остеосинтеза. Для этого устанавливается аппарат Илизарова или другие конструкции.
При выполнении пункций и хорошем ответе организма на них обычно через 4—6 месяцев удается добиться полного восстановления функций стопы. Но если пациенту потребовалась операция, после нее обязательно требуется пройти комплексную реабилитацию. Она включает иммобилизацию стопы, причем первые 3—5 дней она должна постоянно пребывать в возвышенном положении. Но как можно раньше требуется начинать занятия лечебной гимнастикой под руководством квалифицированного инструктора по ЛФК. В первые 1,5 месяца ходить можно только с использованием костылей, а давать полную нагрузку на ногу можно только через 2 месяца после операции при условии отсутствия осложнений. До полного выздоровления может пройти 1—1,5 года. Сложнее всего протекает восстановление после удаления кисты голеностопного сустава. Оно может занять 2—3 года, так как пересаженные ткани хуже приживаются в этой зоне.
Общая информация
Краткое описание
Коды по МКБ-10:
М 85.4 Единичная киста кости
М 85.6 Другие кисты костей
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
1. Однокамерная костная киста.
2. Многокамерная костная киста.
Диагностика
Диагностические критерии
Жалобы и анамнез: ранее перенесенные патологические переломы, иногда многократные. Выявленные во время рентгенологического обследования кистозные образования в кости.
Физикальное обследование: утолщения кости, осевые деформации, укорочение конечности.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах кости выявлены кистозные одно или многокамерные деструкции, вздутие и истончение кортикального слоя, патологические переломы со слабой консолидацией, осевые деформации.
Минимум обследования при направлении в стационар:
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АлТ, АсТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография пораженных костей в двух проекциях.
6. УЗИ органов брюшной полости по показаниям.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому, по показаниям.
2. Анализ мочи по Зимницкому, по показаниям.
3. Посев мочи с отбором колоний, по показаниям.
4. Рентгенография грудной клетки, по показаниям.
5. ЭхоКГ по показаниям.
Дифференциальный диагноз
Признак
Костная киста
Остеосаркома
Фиброзная дисплазия
В динамике нарастает
Умеренно выражена после патологических переломов
Выражена с ростом опухоли
Выражена после патологических переломов
Вздутие кости, четкие контуры, истончение кортикального слоя
Нечеткие контуры, реакция надкостницы, лизис кортикального слоя
Четкие очаги просветления, истончение кортикального слоя
Лечение
Тактика лечения
Медикаментозное лечение:
3. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол, кетонал, триган, промедол), по показаниям в возрастной дозировке, в течение 1-5 суток.
5. С целью профилактики гипокальциемии препараты кальция (глюконат кальция, кальций-Д3 Никомед, кальцид, остеогенон) перорально с 3-5 суток после операции в возрастной дозировке.
6. Переливание компонентов крови (СЗП, эрмасса одногруппная) интраоперационно и в послеоперационном периоде, по показаниям.
Профилактические мероприятия:
— профилактика бактериальной и вирусной инфекции;
— профилактика контрактур и тугоподвижности сустава;
Основные медикаменты:
5. Препараты кальция в таблетках
Дополнительные медикаменты:
1. Препараты железа перорально
2. Растворы глюкозы в\в
3. Раствор NaCl 0,9% в\в
Индикаторы эффективности лечения: восстановление функционального объема движений в суставах, отсутствие отторжения костных трансплантатов.
Госпитализация
Показания к госпитализации: плановое, наличие утолщения кости, ранее перенесенные патологические переломы с возможными осевыми деформациями, укорочение конечности.
Костная киста
Костная киста – это полость в костной ткани, возникающая вследствие нарушений местного кровообращения и активации ферментов, разрушающих органическое вещество кости. На начальных стадиях протекает бессимптомно или сопровождается незначительными болями. Нередко первым признаком патологического процесса становится патологический перелом. Длительность заболевания составляет около 2 лет, в течение второго года киста уменьшается в размере и исчезает. Диагноз выставляется на основании рентгенографии. Лечение обычно консервативное: иммобилизация, пункции, введение лекарственных препаратов в полость кисты, ЛФК, физиотерапия. При неэффективности производится резекция с последующей аллопластикой.
МКБ-10
Общие сведения
Костная киста – заболевание, при котором в костной ткани образуется полость. Причины возникновения неизвестны. Обычно болеют дети и подростки. Существует два вида кист: солитарные и аневризмальные, первые втрое чаще наблюдаются у мальчиков, вторые обычно выявляются у девочек. Сама по себе киста не представляет угрозы для жизни и здоровья больного, однако может вызывать патологические переломы и иногда становится причиной развития контрактуры близлежащего сустава. При аневризмальной кисте в позвонке возможно появление неврологической симптоматики. Лечение костных кист осуществляют ортопеды-травматологи.
Патогенез
Формирование костной кисты начинается с нарушения кровообращения на ограниченном участке кости. Из-за нехватки кислорода и питательных веществ участок начинает разрушаться, что приводит к активации лизосомных ферментов, расщепляющих коллаген, гликозаминогликаны и другие протеины. Образуется наполненная жидкостью полость с высоким гидростатическим и осмотическим давлением. Это, а также большое количество ферментов в жидкости внутри кисты, приводит к дальнейшему разрушению окружающей костной ткани. В последующем давление жидкости уменьшается, активность ферментов снижается, из активной киста превращается в пассивную и со временем исчезает, постепенно замещаясь новой костной тканью.
Виды костной кисты
Солитарная костная киста
Чаще страдают мальчики 10-15 лет. Вместе с тем, возможно и более раннее развитие – в литературе описан случай солитарной кисты у 2-месячного ребенка. У взрослых людей костные кисты выявляются чрезвычайно редко и обычно представляют собой остаточную полость после перенесенного в детстве не диагностированного заболевания. Как правило, полости возникают в длинных трубчатых костях, первое место по распространенности занимают костные кисты проксимального метафиза бедренной и плечевой кости.
Течение болезни на начальных этапах в большинстве случаев бессимптомное, иногда пациенты отмечают незначительную припухлость и незначительные нестойкие боли. У детей в возрасте младше 10 лет иногда наблюдается припухлость, могут развиваться контрактуры соседнего сустава. При больших кистах в области проксимального диафиза бедра возможна хромота, при поражении плечевой кости – дискомфорт и неприятные ощущения при резких движениях и поднимании руки.
Причиной обращения к врачу и первым симптомом солитарной костной кисты нередко становится патологический перелом, возникающий после незначительного травматического воздействия. Иногда травму и вовсе не удается выявить. При осмотре больного с начальными стадиями заболевания местные изменения не выражены. Отека нет (исключение – отек после патологического перелома), гиперемии нет, венозный рисунок на коже не выражен, местная и общая гипертермия отсутствует. Может выявляться незначительная атрофия мышц.
При пальпации пораженного участка в ряде случаев удается обнаружить безболезненное булавовидное утолщение с костной плотностью. Если киста достигает значительных размеров, при надавливании стенка кисты может прогибаться. При отсутствии перелома активные и пассивные движения в полном объеме, опора сохранена. При нарушении целостности кости клиническая картина соответствует перелому, однако симптомы выражены менее ярко, чем в случае обычного травматического повреждения.
В последующем отмечается стадийное течение. Вначале киста локализуется в метафизе и соединяется с зоной роста (фаза остеолиза). При полостях большого размера кость в месте поражения «вздувается», могут развиваться повторные патологические переломы. Возможно формирование контрактуры близлежащего сустава. Через 8-12 месяцев киста из активной превращается в пассивную, теряет связь с ростковой зоной, постепенно уменьшается в размерах и начинает смещаться к метадиафизу (фаза отграничения). Через 1,5-2 года от начала заболевания киста оказывается в диафизе и клинически никак не проявляется (фаза восстановления). При этом из-за наличия полости прочность кости в месте поражения снижается, поэтому на данном этапе также возможны патологические переломы. Исходом становится либо небольшая остаточная полость, либо ограниченный участок остеосклероза. Клинически наблюдается полное выздоровление.
Для уточнения диагноза выполняют рентгенологическое исследование пораженного сегмента: рентгенографию бедренной кости, рентгенографию плечевой кости и т. д. На основании рентгенологической картины определяют фазу патологического процесса. В фазе остеолиза на снимке обнаруживается бесструктурное разрежение метафиза, соприкасающееся с зоной роста. В фазе отграничения на рентгенограммах видна полость с ячеистым рисунком, окруженная плотной стенкой и отделенная от зоны роста участком нормальной кости. В фазе восстановления на снимках выявляется участок уплотнения костной ткани или небольшая остаточная полость.
Аневризмальная костная киста
Встречается реже солитарной. Обычно возникает у девочек 10-15 лет. Может поражать кости таза и позвонки, реже страдают метафизы длинных трубчатых костей. В отличие от солитарной костной кисты, как правило, возникает после травмы. Формирование полости сопровождается интенсивными болями и прогрессирующим отеком пораженной области. При осмотре выявляется местная гипертермия и расширение подкожных вен. При локализации в костях нижних конечностей отмечается нарушение опоры. Заболевание нередко сопровождается развитием контрактуры близлежащего сустава. При костных кистах в позвонках появляются неврологические нарушения, обусловленные сдавление спинномозговых корешков.
Различают две формы аневризмальных костных кист: центральную и эксцентрическую. В течении болезни выделяют такие же фазы, как и при солитарных кистах. Клинические проявления достигают максимума в фазе остеолиза, постепенно уменьшаются в фазе отграничения и исчезают в фазе восстановления. На рентгенограммах в фазе остеолиза выявляется бесструктурный очаг с внекостным и внутрикостным компонентом, при эксцентричных кистах внекостная часть по размеру превышает внутрикостную. Надкостница всегда сохранена. В фазе отграничения между внутрикостной зоной и здоровой костью образуется участок склероза, а внекостная зона уплотняется и уменьшается в размере. В фазе восстановления на рентгенограммах обнаруживается участок гиперостоза или остаточная полость.
Лечение костной кисты
Лечение осуществляют детские ортопеды, в небольших населенных пунктах – травматологи или детские хирурги. Даже если перелом отсутствует, рекомендуют разгрузить конечность, используя костыли (при поражении нижней конечности) или подвесив руку на косыночную повязку (при поражении верхней конечности). При патологическом переломе накладывают гипс сроком на 6 недель. Для того чтобы ускорить созревание опухолевидного образования, выполняют пункции.
Содержимое кисты удаляют, используя специальные иглы для внутрикостной анестезии. Затем осуществляют множественную перфорацию стенок для снижения давления внутри кисты. Полость промывают дистиллированной водой или физраствором для удаления продуктов расщепления и ферментов. Потом выполняют промывание 5% раствором е-аминокапроновой кислоты для нейтрализации фибринолиза. На заключительном этапе в полость вводят апротинин. При большой кисте у больных старше 12 лет возможно введение триамцинолона или гидрокортизона. При активных кистах процедуру повторяют 1 раз в 3 недели, при закрывающихся – 1 раз в 4-5 недель. Обычно требуется 6-10 пункций.
В ходе лечения регулярно осуществляют рентгенконтроль. При появлении признаков уменьшения полости пациента направляют на ЛФК. При неэффективности консервативной терапии, угрозе сдавления спинного мозга или риске значительного разрушения кости показано хирургическое лечение – краевая резекция пораженного участка и аллопластика образовавшегося дефекта. В активной фазе, когда киста соединена с зоной роста, операции проводят только в крайних случаях, поскольку возрастает риск повредить ростковую зону, что чревато отставанием роста конечности в отдаленном периоде. Кроме того, при контакте полости с ростковой зоной увеличивается риск развития рецидивов.
Прогноз и профилактика
Прогноз обычно благоприятный. После редуцирования полости наступает выздоровление, трудоспособность не ограничивается. Отдаленные последствия кист могут быть обусловлены образованием контрактур и массивным разрушением костной ткани с укорочением и деформацией конечности, однако при своевременном адекватном лечении и соблюдении рекомендаций врача такой исход наблюдается редко.
Киста пяточной кости
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Впервые киста пяточной кости была описана немецким врачом Вирховым в конце XIX-го века. Ранее киста определялась множественными понятиями – синус calcaneus, внутрикостная липома, хондрома, остеодистрофия пяточной кости. До сих пор нередки случаи, когда даже опытные врачи диагностируют кисту пятки как бурсит, хотя это неверно в клиническом и патогенетическом смысле.
Пяточная кость состоит из тела и бугра, кистозная опухоль чаще всего локализуется в теле оs calcis, что обусловлено особенностями строения костной ткани и ее способностью к интенсивному росту в определенные возрастные периоды.

Симптомы кисты пяточной кисты
Основные клинические признаки доброкачественного опухолевидного образования в пяточной кости:
Неактивная форма кисты пяточной кости протекает бессимптомно и часто исчезает самопроизвольно по мере окончания формирования скелета. Более агрессивны активные кисты, которые проявляются в виде болевых ощущений при ходьбе и беге, явной припухлостью пятки в зоне развития опухоли, преходящей хромотой и дискомфортом при ношении обуви. Также довольно часто встречаются микропереломы, которые неизбежны при длительном течении заболевания и постоянной нагрузке на стопу.
Симптомы патологического перелома также могут оставаться незамеченными довольно долгое время, особенно, если пациента беспокоят другие костные боли – в колене, в тазобедренном суставе. Патологический перелом кости может сопровождаться отечностью стопы, пятки, ограничениями двигательной активности при полном сохранении объема движений в голеностопе.
Костная киста пяточной кости
Остеодистрофические процессы в пяточной кости в основном встречаются в детском возрасте, гораздо реже костная киста пятки диагностируется в молодом возрасте, это возможно при наличии постоянного травмирующего фактора, например, при профессиональных занятиях спортом. По статистике АКК или СКК в костях пятки определяется всего в1-1,5% от общего количества выявленных костных кист.
Костная киста пяточной кости, симптомы:
В качестве диагностики помимо внешнего осмотра и пальпации стопы показан аксиальный снимок, рентген, ультразвуковое обследование сустава, желательно томограмма для дифференциации остеодистрофических патологий.
Костная киста пятки подлежит пунктированию редко, чаще ее удаляют оперативным путем, параллельно заполняя выскобленную полость специальным биоматериалом, аллокостными композитами.
При патологических переломах киста пяточной кости требует от хирурга принятия важного решения по выбору метода, способа и сроков операции:
Отказ от хирургического лечения и выбор консервативных методов:
Киста пяточной кости, осложненная переломом, может лечиться консервативно таким образом:
Если киста кости пятки лечится хирургическим путем, восстановительный период может затянуться от года до полутора лет. Это обусловлено сложным строением стопы, обилием кровеносных сосудов в этой зоне, риском возникновения тромбозов и различных остеопатологий. Также осложнением может стать процесс вживления материала, использующегося в качестве пломбирования резекционного дефекта. Единственным способом предупредить множественные риски оперативного вмешательства является своевременная диагностика, маленькую костную кисту гораздо проще вылечить с помощью пунктирования и уже через 4-6 месяцев восстановить опорную функцию пятки и стопы.

Солитарная киста пяточной кости
Стопа считается довольно сложной анатомической частью опорно-двигательного аппарата человеческого организма, так как состоит из 26 костей, из который пяточная кость – наиболее крупная. Именно calcaneus обеспечивает жесткую опору при движении, помогает удерживать вес тела человека. Статистика утверждает, что нагрузка на пятки возрастает в 1,5 раза при простой ходьбе, и в почти в 3 раза при беге. Это делает уязвимым пяточную кость в принципе, несмотря на ее крепость при врожденных аномалиях закладки костной ткани, она может подвергаться медленному разрушению и деформации.
Солитарная киста может развиваться в кости пятки с раннего возраста, и этот процесс порой длится вплоть до достижения ребенком пубертатного периода, когда происходят значительные изменения во всем организме, в том числе в гормональной сфере и в опорно-двигательном аппарате. Также солитарная киста в пяточной кости диагностируется у детей 5-7 лет, чаще у мальчиков в связи с бурным ростом костной системы. Факторы, провоцирующие развитие кисты пятки до сих пор не уточнены, очевидно, что в основе процесса лежат дегенеративно-дистрофические изменения доброкачественного характера, не имеющие признаков воспаления или бластоматозных патологических изменений. Опорно-двигательный аппарат способен постепенно восстанавливаться, после лакунарного рассасывания костная ткань с течением времени перестраивается благодаря метаплазии и новому формированию костного вещества. Опухолевидные разрастания в пяточной кости диагностируются сравнительно редко, так как calcaneus – это короткая губчатая кость, в то время как для солитарных костных кист характерна локализация в длинных трубчатых костях. СКК пяточной кости протекает бессимптомно, часто лишь ее перелом может стать манифестирующим клиническим проявлением и поводом, заставляющим обратиться к врачу. В силу того, что этот вид кисты, несмотря на множество публикуемых работ, все же является малоизученным, диагностика солитарной кисты пятки часто бывает ошибочной. СКК нередко определяется как бурсит, хондрома или остеобластокластома. Трудность диагностирования также обусловлена довольно редкими случаями СКК в пятке, отсутствием четких критериев, помогающих определить костную кисту в этой локализации.
Простая солитарная киста пяточной кости, неосложненная переломами, способна проходить самостоятельно. Причиной периодических болевых ощущений могут стать физические нагрузки, например, бег, занятия спортом. Вялая симптоматика сохраняется длительный период, вплоть до того времени, когда стопа заканчивает процесс формирования и роста. Сложные ситуации, когда СКК находится в активной фазе и сопровождается переломом, требуют хирургического лечения и довольно длительного восстановительного периода. Кисту удаляют, а зону, где проводилась резекция, заполняют костными трансплантатами. В большинстве случаев солитарная киста, локализованная в пяточной кости лечится успешно и не склонна к рецидивированию в отличие от аневризмального вида новообразования, которое может быть многокамерным и довольно сложным в лечении.
Киста левой пяточной кости
Выявить, есть ли киста левой пяточной кости поможет только тщательная и комплексная диагностика, поскольку в топографо-анатомическом смысле пятка и стопа в целом не отделяется от голеностопного сустава, его также нужно обследовать. Методы диагностики, помогающие уточнить наличие или отсутствие костной кисты:
Лечение костной кисты, осложненной переломом пяточной кости, всегда очень сложное. Хирургу приходится делать выбор между многочисленными способами и определять степень риска осложнений. Если компьютерная томограмма показывает перелом верхней части пяточного бугра, проходящий по линии верхней стенки кисты, проводится экскохлеация опухоли и параллельное заполнение полости остеоматериалом. Также может применяться остеосинтез с помощью специальной пяточной пластины, закрытая репозиция с фиксацией бугра пятки.
Длительность лечения и восстановительного периода зависит от размеров, вида кисты и тяжести перелома, и занимает от трех месяцев до одного года.
Диагностика кисты пяточной кости
Практикующие хирурги отмечают, что в 75% активная киста пяточной кости диагностируется у детей в возрасте до 10 лет, затем интенсивность резорбции снижается, киста часто спадается, закрывается, что хронологически совпадает с окончанием процесса формирования опорно-двигательного аппарата ребенка.

Лечение кисты пяточной кости
Костная киста в этой зоне чаще всего развивается без явных клинических признаков, поэтому человек ее просто не ощущает, соответственно и не лечит. Лечение кисты пяточной кости начинается тогда, когда появляются периодические боли при ходьбе, патологические переломы преимущественно в зоне подтаранного сустава.
Основным методом лечения кисты пятки считается операция, при которой проводится кюретаж полости и последующее ее заполнение специальным пластическим материалом. Крайне редко осложненная киста требует субтотальной резекции или перфорации кости в зоне кисты с последующим промыванием полости и заполнением ее аллокостным материалом
Показания для оперативного вмешательства при диагнозе – киста пяточной кости:
Современные биокомпозиционные материалы позволяют не только снять болевую симптоматику, но и практически полностью восстановить остеогенез и опорно-двигательную функцию всей нижней конечности.
Неосложненную кисту пятки у детей пробуют лечить консервативными методами, когда ребенку показана иммобилизация ноги, постельный режим. Кисту пунктируют, если после месячного лечения она продолжает увеличиваться, опухоль удаляется оперативным путем. Проводится экскохлеация полости опухоли с параллельным пломбированием дефекта костным трансплантантом (аллосоломка)
Также консервативным способом лечится и простой перелом, стопу иммобилизируют гипсовой лонгетой, гипс накладывается от колена до кончиков пальцев ноги. Нога находится в гипсе не менее 4-х недель, иногда дольше. По истечении определенного периода гипс снимают, проводят контрольную рентгенографию стопы. Обычно перелом способствует уменьшению полости кисты, она исчезает, и костная ткань постепенно восстанавливается. ЛФК, массаж и физиотерапевтические процедуры помогают полностью вернуть нормальную опорную функцию стопы, на восстановление уходит до полугода. Если перелом сопровождается смещением, что довольно часто диагностируется при травмах в этой зоне, даже при уменьшении размеров кисты проводится операция по восстановлению остеосинтеза с помощью аппарата Илизарова и других внутрикостных конструкций. Такие методы достаточно травматичны и несут в себе риск осложнений, однако именно они считаются наиболее результативными в лечении сложных оскольчатых переломов. Следует отметить, что переломы со смещением не характерны для кистозной дистрофии кости, но в зоне стопы они диагностируются часто, это объясняется ее сложным строением, наличием множества некрупных, уязвимых костей и агрессивным развитием кисты, провоцирующем деструкцию тканей.
К сожалению, лечение кисты пяточной кости у взрослых пациентов в большинстве случаев не обходится без операции, которая чревата осложнениями в виде плоскостопия, деформации кости (выступы) посттравматического характера. Длительная и адекватная терапия, в том числе и оперативное вмешательство, помогают восстановить опорную функцию пятки и стопы в целом при условии своевременного обращения к врачу при появлении первых болевых симптомов в нижней конечности.
Операция при кисте пяточной кости
Операция кисты пяточной кости показана в большинстве случаев, так как опухоль в этой зоне отличается агрессивным течением, нарушая нормальное кровоснабжение стопы, вызывая деструкцию костной ткани и часто обездвиживая человека. Метод хирургического лечения определяется возможностью доступа к поврежденной зоне, операция при кисте пяточной кости проводится как под местной анестезией, так и под общим наркозом, если произошел патологический перелом или при кисте гигантских размеров. Перед проведением операции хирург должен внимательно изучить и учесть следующую клиническую симптоматику:
Показания к операции кисты пяточной кости:
Критерии выбора методики оперативного лечения не стандартизированы, хирургу приходится принимать решение в соответствии с показателями обследования и собственным практическим опытом. Чаще всего используются такие виды лечения:
Выбор способа хирургического доступа также является сложной задачей для хирурга, так как операция само по себе сложная и может вызвать серьезные осложнения. Доступы могут быть такими:
Операции при кисте пяточной кости считаются сложными, каждый вид операции имеет свои плюсы и минусы. Сегментарная или краевая резекция, экскохлеация – это все радикальные методы лечения, которые невозможны без применения трансплантатов. Остеопластика, замещающая костный дефект, в свою очередь несет в себе риск отторжения или нагноения тканей. Поэтому после операции очень важно соблюдать строгий режим иммобилизации стопы. Рекомендуется такой постоперационный план: