Радикулопатия что за заболевания
Радикулопатия
Радикулопатия раньше диагностировалась после сорока лет, на данный момент заболевание «помолодело», учитывая низкую активность современных жителей мегаполисов. Термин «радикулит» используется всё реже, ведь он означает воспаление нервного корешка. Современные исследования доказали, что повреждения спинномозговых нервов часто формируются на фоне защемлений, ишемических явлений. Если установлена связь с позвоночником, соответственно, недуг носит название радикулопатия.
Болезнь формируется на фоне различных негативных факторов, часто встречаются следующие причины появления радикулопатии:
Все вышеописанные негативные факторы способствуют началу протекания дегенеративно-дистрофических процессов. Межпозвонковые диски теряют влагу, затем эластичность, они не способны выполнять амортизирующую функцию. В конечном итоге происходит выпячивание диска через самую тонкую часть фиброзного кольца. Вскоре оболочка разрывается полностью, пульпозное ядро выпячивается наружу.
Это состояние считается началом протрузии, которая провоцирует межпозвонковую грыжу. В обоих случаях нервные корешки защемляются, формируется радикулопатия.
Клиническая картина
Клиническая картина радикулита напрямую зависит от локализации патологического процесса, стадии его развития.
Корешковый синдром развивается в двух стадиях:
Обратите внимание! Общий симптом для всех видов радикулопатии – болевые ощущения. Дискомфорт отмечается разной степени выраженности, боль часто ограничивает движения, сковывает, ведёт к онемению отдельных участков тела. Неприятные ощущения появляются в острой форме сразу после пробуждения, на фоне физических нагрузок. Заболевание сказывается на работоспособности, ведёт к серьёзным осложнениям.
Симптомы шейной радикулопатии
Проявление недуга в шейном отделе характеризуется:
Появление вышеописанных симптомов ведёт к кислородному голоданию головного мозга. Домашняя терапия даст временный результат, но недуг будет дальше прогрессировать, что опасно для здоровья и жизни.
Грудной отдел
Учитывайте, что радикулопатия в грудном отделе может привести к проблемам с дыханием, сердцем. Справиться с последствиями будет крайне проблематично. Помните об этих фактах, когда откладываете поход к врачу.
Поясничная радикулопатия
В запущенных стадиях формируются проблемы в работе кишечника, мочевыделительной системе, наблюдается половая дисфункция.
При подозрении на радикулопатию пациенту назначают специфический перечень исследований для подтверждения или опровержения предварительного диагноза:
На основе полученных сведений специалист ставит диагноз, подтверждает радикулопатию, выбирает необходимый терапевтический курс. Подбор конкретных медикаментов или манипуляций зависит от выраженности симптомов заболевания, его характера, наличия сопутствующих патологий.
Эффективные методы лечения
Справиться с любой формой радикулопатии поможет консервативная терапия или хирургическое вмешательство. Операция требуется в крайних ситуациях, когда пострадавшему грозит инвалидность и наблюдаются невыносимые боли.
Консервативные варианты терапии
Методы без операционного лечения радикулопатии позвоночника:
Совокупность целебных мероприятий благотворно сказывается на состоянии пациента.
Хирургическое вмешательство
Отсутствие положительных сдвигов в самочувствии больного после консервативной терапии или ухудшение его состояния заставляют медиков прибегнуть к оперативному вмешательству. Операции могут быть нескольких видов: полная замена межпозвонкового диска, дискэктомия, совокупность дискэктомии и слияния.
Конкретный выбор методики зависит от выраженности симптомов, наличия сопутствующих недугов, возраста больного.
Прогноз и профилактика
В большинстве случаев прогноз для пациента благоприятный. Имеются факторы, которые увеличивают продолжительность терапии, ведут к формированию осложнений: наличие пагубных привычек, аномальное строение позвонков, запущенные стадии дегенеративных процессов, длительные статические нагрузки.
Предупредить формирование радикулопатии или увеличить продолжительность ремиссии помогут следующие рекомендации:
Соблюдение несложных правил положительно влияет на состояние пациента, предупреждает формирование множества патологий, в том числе радикулопатию всех отделов позвоночника. Берегите здоровье, в случае появления специфических симптомов обратитесь к врачу, начните нужное лечение.
Симптомы и лечение радикулопатии пояснично-крестцового отдела позвоночника
Что такое радикулопатия пояснично-крестцового отдела позвоночника
Радикулопатия – один из вариантов развития остеохондроза, причем очень тяжелый и трудноизлечимый. Это воспаление, повреждение или защемление корешков спинномозговых нервов, сопровождаемое острой болью. Радикулопатия пояснично-крестцового отдела позвоночника – достаточно частое следствие дегенеративных изменений межпозвоночных дисков. Данное заболевание тесно связано с другими патологиями позвоночника, поэтому точная диагностика очень важна для успешного лечения. Радикулопатия пояснично-крестцового отдела позвоночника проявляется следующими специфическими симптомами:
Причины заболевания
Обычно причины радикулопатии пояснично-крестцового отдела позвоночника связаны с развивающимся остеохондрозом и факторами, которыми он был вызван. Также радикулопатия может возникнуть на фоне следующих патологий:
Нарушения обмена веществ
При нарушениях обмена веществ костные ткани не получают достаточного количества витаминов и микроэлементов, в связи с чем становятся хрупкими и легко подвергаются деформации. В таком случае риск развития радикулопатии пояснично-крестцового отдела позвоночника повышается. Обычно причиной является неправильное питание и нездоровый образ жизни.
Сосудистые патологии
Заболевания сосудов значительно снижают качество кровоснабжения, что отражается на состоянии мышц, которые перестают поддерживать хрящевые и костные структуры. В этом случае радикулопатия пояснично-крестцового отдела позвоночника нередко развивается как следствие малоподвижного образа жизни.
Дегенеративно-дистрофические процессы
Это разрушение межпозвоночного диска, в результате которого позвонки начинают сдавливать корешки нервов спинного мозга. Дегенеративно-дистрофический процесс в поясничной области позвоночника может быть вызван множеством факторов – от сидячего образа жизни и естественного возрастного износа организма до внезапной травмы или неправильно проведенного оперативного вмешательства.
Диагностика радикулопатии
При подозрении на радикулопатию пояснично-крестцового отдела позвоночника врач после осмотра и опроса может назначить следующие медицинские исследования:
Методы терапии при корешковом синдроме
После окончательной постановки диагноза при дискогенной и других видах радикулопатии пояснично-крестцового отдела позвоночника могут быть назначены следующие методы терапии:
Медикаментозная терапия
При радикулопатии пояснично-крестцового отдела позвоночника назначается несколько видов лекарственных препаратов:
Физиотерапия
Физиотерапевтические процедуры при лечении радикулопатии показаны как эффективный метод восстановления кровообращения. Это способствует восстановлению функций всех структур организма. При радикулопатии пояснично-крестцового отдела позвоночника назначаются следующие физиотерапевтические процедуры:
Лечебная гимнастика
Лечебная гимнастика при радикулопатии пояснично-крестцового отдела позвоночника показана вне периодов обострения заболевания. Основная задача гимнастики – восстановить подвижность позвоночного столба. ЛФК приносит желаемый эффект только при условии регулярных тренировок. При радикулопатии пояснично-крестцового отдела позвоночника комплекс упражнений необходимо подбирать для каждого пациента специально, и делает это квалифицированный врач ЛФК.
Массаж
Массаж при радикулопатии пояснично-крестцового отдела позвоночника назначается для улучшения кровоснабжения тканей, обмена веществ и восстановления эластичности мышц. Поэтому в сочетании с ЛФК он является эффективным методом лечения. Однако массаж может быть противопоказан при ряде хронических заболеваний и при острых воспалительных процессах.
Оперативное вмешательство
Решение об оперативном вмешательстве при радикулопатии пояснично-крестцового отдела позвоночника принимается в том случае, если другие методы не дали результата. Как и остальные способы лечения, хирургическая операция направлена на устранение причин заболевания: межпозвонковых грыж, костных наростов и т.д. Современные хирургические операции, которые показаны при радикулопатии пояснично-крестцового отдела позвоночника, осуществляются с применением инновационных технологий и под рентгенологическим контролем. Поэтому безопасность оперативного вмешательства при данном заболевании не ниже, чем при других – после операции пациент чувствует себя значительно лучше.
Хроническая радикулопатия: новые возможности терапии
Данилов А.Б., Жаркова Т.Р.
С точки зрения механизмов боли радикулопатию сегодня рассматривают, как смешанный болевой синдром, где присутствуют как ноцицептивный, так и нейропатический компоненты [2,5,8]. Этот подход позволяет проводить дифференцированную фармакотерапию боли в зависимости от выраженности того или иного компонента. Для терапии ноцицептивного компонента рекомендуется использовать простые анальгетики или нестероидные противовоспалительные препараты (НПВП), которые, как известно, хорошо купируют ноцицептивную боль. В фармакотерапии нейропатической боли наиболее часто используют антиконвульсанты, антидепрессанты и опиоидные анальгетики [2]. Антиконвульсанты чаще применяются для купирования нейропатической боли жгучего и «стреляющего» характера. Одним из таких антиконвульсантов, наиболее признанных и апробированных в мире, является габапентин [6,12,13,16]. Механизм его действия связан с влиянием на центральные механизмы боли на уровне заднего рога. Действуя на специальную альфа-2-субъединицу кальциевых каналов на пресинпатической мембране в терминали сенсорного нейрона, габапентин блокирует поступление кальция в клетку и тем самым затрудняет выброс болевых медиаторов (глутамата, субстанции Р) в синаптическую щель. Это нарушает передачу болевых сигналов с периферического нейрона на центральный. В результате происходит уменьшение центральной сенситизации, улучшение нейромедиаторного баланса в сторону усиления противоболевых ГАМК-эргических влияний и редукции эффектов глутамата, главного нейротрансмиттера боли [16].
Целью настоящего исследования была оценка болевого синдрома при хронической радикулопатии с точки зрения выраженности нейропатического компонента боли и оценка клинической эффективности препарата Тебантин (габапентин) для целенаправленной терапии этого компонента.
Материал исследования
Методы исследования
Клинико-неврологическое обследование включало в себя сбор анамнеза заболевания, общесоматический и неврологический осмотр. Для подтверждения наличия грыжи межпозвонкового диска на уровне L4-L5 и/или L5-S1 всем пациентам проводилась магнитно-резонансная томография.
На каждого больного оформлялась клиническая анкета, включающая паспортную часть, описание субъе-ктивных характеристик (дескрипторов) болевого синдрома, оценивалась интенсивность каждого дескриптора по визуальной аналоговой шкале, локализация боли, длительность болевого синдрома, количество обострений в анамнезе, течение заболевания, провоцирующие факторы и связь с физической нагрузкой, сопровождающие симптомы, меры купирования боли, а также жалобы в межприступный период и сопутствующие заболевания. В неврологическом статусе оценивались локализация и характер чувствительных нарушений. Учитывалось также наличие или отсутствие феноменов стимулзависимой болевых симптомов: аллодинии, гипералгезии, парестезий и дизестезии. Чувствительные нарушения фиксировались на картинке в анкете пациента. Оценивались сухожильные рефлексы, сила в конечностях. Согласно опроснику Хабирова вычислялся индекс мышечно-тонического синдрома [4].
Психометрическое тестирование включало в себя оценку выраженности депрессии по опроснику Бека, оценку уровня реактивной и личностной тревожности по Спилбергеру и оценку качества жизни по опроснику SF36.
Результаты
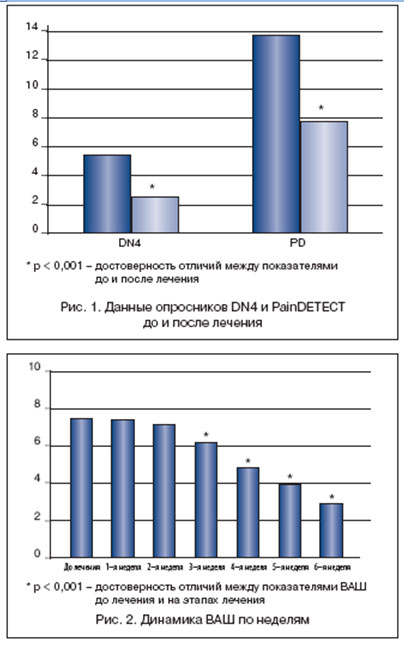
Все обследованные пациенты отмечали возникновение приступов боли в разное время суток. 7 пациентов (19%) указывали на то, что приступы боли возникают исключительно в ночное время, 18 пациентов (49%) предъявляли жалобы на боли, возникающее только днем, и 12 пациентов (32%) отмечали возникновение боли как в дневные, так и в ночные часы.
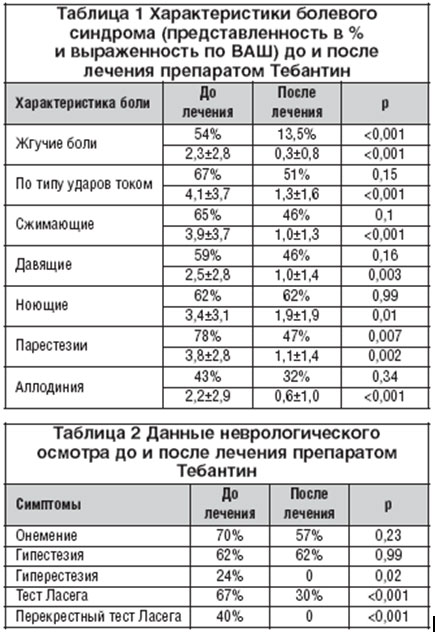
В таблице 1 указаны характеристики болевого синдрома до и после лечения препаратом Тебантин. Отмечалось достоверное снижение интенсивности жгучей, сжимающей, давящей, ноющей боли, боли по типу ударов током, достоверное снижение частоты жгучей боли на фоне лечения. Отмечено уменьшение интенсивности аллодинии, частоты и интенсивности парестезии.
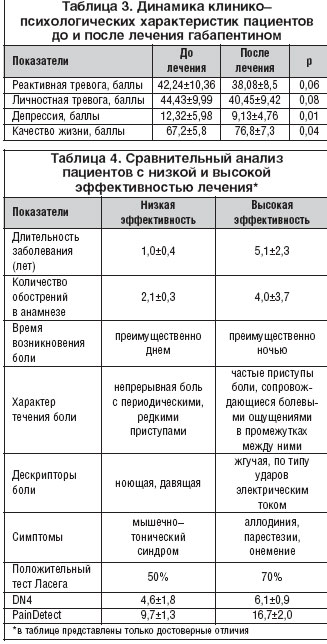
Динамика клинико-психологических характеристик пациентов до и после лечения Тебантином представлена в таблице 3.
Отмечалось достоверное уменьшение выраженности депрессии и достоверное улучшение качества жизни пациентов на фоне лечения.
Переносимость препарата у большинства пациентов была удовлетворительной, 5 пациентов в течение первых 4-5 дней приема испытывали легкую сонливость и небольшое головокружение.
Для анализа предикторов эффективности лечения оценивались две полярные группы пациентов: с низкой эффективностью лечения и высокой эффективностью лечения относительно данных ВАШ (табл. 4).
Лечение Тебантином было наиболее эффективно у пациентов, имеющих большую длительность заболевания и большее количество обострений в анамнезе. У пациентов этой группы боль чаще возникала в ночное время, по течению это были частые приступы боли, сопровождающиеся болевыми промежутками между ними. Пациенты с более высокой эффективностью лечения изначально достоверно чаще предъявляли жалобы на стреляющую, жгучую боль, у них чаще встречались такие симптомы, как аллодиния, парестезии, онемение, положительный симптом Ласега. Наблюдалось более эффективное лечение у пациентов с изначально более высокими баллами по данным опросников DN4 и PainDETECT.
Обсуждение
В настоящее время рассматриваются несколько механизмов формирования боли при компрессионной радикулопатии [10]. Помимо непосредственной механической компрессии корешка, источником боли могут быть повреждения ноцицепторов самого межпозвонкового диска. Кроме того, определенную роль играет воспалительный процесс, когда медиаторы воспаления, локально воздействуя на нервные окончания в тканях, также участвуют в генерации болевых ощущений. Таким образом, боль при радикулопатии принято считать смешанной, где присутствуют ноцицептивный и нейропатический компоненты [8,10]. Крупные эпидемиологические исследования свидетельствуют о том, что у 20-35% пациентов с дискогенной радикулопатией преобладает нейропатический компонент [10]. Причиной формирования нейропатического компонента может быть механическая компрессия нервного корешка (механическая нейропатия) и/или раздражение его под влиянием медиаторов воспаления (воспалительная нейропатия) [10]. Специфическими характеристиками нейропатического компонента при болях в спине являются жалобы на стреляющую, глубокую мучительную, тянущую, ноющую, сверлящую боль, жжение, аллодиния, симптом Ласега, болезненное онемение [15].
По данным нашего исследования, нейропатический компонент выявлен у 90% пациентов по данным опросника DN4 и у 65% пациентов по данным опросника PainDETECT, что подтверждает данные о том, что болевой синдром при радикулопатии является смешанным, при ведущей роли нейропатического компонента. Следует отметить, что в нашем исследовании опросник DN4 оказался более информативным и чувствительным в диагностике нейропатического компонента боли, чем опросник PainDETECT.
Использование препарата Тебантин в нашем исследовании преследовало цель уточнения механизмов боли при радикулопатии и возможности целенаправленного терапевтического воздействия на него.
Таким образом, диагностика нейропатического компонента при болях в спине имеет важное значение с точки зрения дифференцированной фармакотерапии. Препарат Тебантин оказывает отчетливое положительное действие преимущественно на нейропатический компонент в структуре смешанного болевого синдрома при хронической радикулопатии и в меньшей степени влияет на характеристики ноцицептивного компонента.
Результаты проведенного исследования позволяют сделать вывод о целесообразности уточнения выраженности ноцицептивного и нейропатического компонентов при болях в спине для выбора адекватного препарата из группы НПВП для воздействия на ноцицептивный компонент и габапентина для лечения нейропатического компонента. Вполне вероятно, что в большинстве случаев хронической радикулопатии необходимо одновременное назначение НПВП и габапентина в адекватном соотношении для воздействия на оба компонента болевого синдрома, что может положительно повлиять на эффективность и сроки проведения фармакотерапии и реабилитации.
Литература
Источник РМЖ 26 января 2010 г, том 18, № спец
Рубрика «Разговор со специалистом» Вертеброгенная радикулопатия» (это остеохондроз)
Поясничнокрестцовая радикулопатия (ПКР) – один из наиболее тяжелых вариантов вертеброгенных болевых синдромов, который характеризуется особенно интенсивной и стойкой болью, обычно сопровождающейся резким ограничением подвижности. Хотя на долю радикулопатии приходится около 5% случаев боли в спине, именно она является наиболее частой причиной стойкой утраты трудоспособности. В то время как у 90% пациентов с острой болью в спине (при включении всех ее вариантов) она самостоятельно проходит в течение 6 недель, не менее чем у 30% лиц с радикулопатией боль сохраняется дольше.
Эпидемиология
ПКР возникает примерно у 35% лиц среди населения во всем мире. Заболеваемость мужчин и женщин примерно равна, однако ее пик у мужчин приходится на возраст 4050 лет, у женщин –5060 лет. Риск развития вертеброгенной радикулопатии повышен у лиц, которые занимаются тяжелым физическим трудом, при курении, отягощенном семейном анамнезе. Регулярная физическая активность может снижать риск радикулопатии, но у тех, кто начал ею заниматься после эпизода дискогенной боли в спине, риск может повышаться.
Причины
Самая частая причина ПКР – грыжа межпозвонкового диска. В молодом возрасте в виду более высокого внутридискового давления пульпозное ядро легче проникает между поврежденными волокнами фиброзного кольца, что обусловливает более частое развитие дискогенной радикулопатии. Грыжи межпозвонковых дисков, способные компримировать корешок, условно подразделяются на три типа: латеральные (смещаются в сторону межпозвонкового отверстия), парамедианные (медиолатеральные) и срединные.
У лиц пожилого возраста радикулопатия чаще вызвана сдавлением корешка в области латерального кармана или межпозвонкового отверстия вследствие формирования остеофитов, гипертрофии суставных фасеток, связок или иных причин. Более редкие причины – опухоли, инфекции, дисметаболические спондилопатии – в совокупности объясняют не более 1% случаев радикулопатии.
Патогенез болевого синдрома при радикулопатии
Хотя в инициации боли при грыже диска решающую роль играет механическая компрессия корешка и/или спинномозгового ганглия, стойкое поддержание интенсивного болевого синдрома может быть связано не столько с механическими факторами, сколько с вторичными токсическими, дизиммунными и дисметаболическими процессами, которые запускаются внедрением диска в эпидуральное пространство и воздействием материала, высвобождаемого из пульпозного ядра.
Болевой синдром при вертеброгенной радикулопатии носит смешанный характер. Ноцицептивный механизм связан с раздражением ноцицепторов в наружных слоях поврежденного диска и окружающих его тканях, в том числе твердой мозговой оболочке, а также в спазмированных мышцах. Нейропатический компонент болевого синдрома связан повреждением и ирритацией нервных волокон корешка вследствие его компрессии, воспаления, отека, ишемии, демиелинизации и аксональной дегенерации.
Клиническая картина
Клинически ПКР характеризуется остро или подостро развивающейся пароксизмальной (стреляющей или пронизывающей) или постоянной интенсивной болью, которая хотя бы эпизодически иррадиирует в дистальную зону дерматома (например, при приеме Ласега). Боль в ноге обычно сопровождается таковой в пояснице, но у лиц молодого возраста она может быть только в ноге. Боль может развиться внезапно – после резкого неподготовленного движения, подъема тяжести или падения. В анамнезе у таких пациентов часто бывают указания на повторные эпизоды люмбалгии и люмбоишиалгии. Поначалу боль может быть тупой, ноющей, но постепенно нарастает, реже сразу же достигает максимальной интенсивности. Если радикулопатия вызвана грыжей диска, боль, как правило, усиливается при движении, натуживании, подъеме тяжести, сидении в глубоком кресле, длительном пребывании в одной позе, кашле и чихании, надавливании на яремные вены и ослабевает в покое, в особенности если больной лежит на здоровом боку, согнув больную ногу в коленном и тазобедренном суставах.
Острый двусторонний корешковый синдром (синдром конского хвоста) возникает редко, обычно вследствие массивной срединной (центральной грыжи нижнепоясничного диска. Синдром проявляется быстро нарастающими двусторонними асимметричными болями в ногах, онемением и гипестезией промежности, нижним вялым парапарезом, задержкой мочеиспускания, недержанием кала. Эта клиническая ситуация требует неотложной консультации нейрохирурга.
Диагностика
Диагноз радикулопатии прежде всего устанавливается на основе характерных клинических признаков. Наличие грыжи диска, стеноза корешкового канала на соответствующем уровне или иной причины компрессии корешка может быть установлено при помощи компьютерной (КТ) или магнитнорезонансной томографии (МРТ). Однако при интерпретации данных визуализации важно учитывать, что примерно у 2/3 лиц, никогда не испытывавших боли в спине, эти методы исследования выявляют те или иные изменения в поясничнокрестцовом отделе позвоночника, нередко на нескольких уровнях. У половины пациентов из этих лиц выявляется равномерное симметричное выпячивание диска, у четверти – фокальное или асимметричное выпячивание, нередко обнаруживаются также стеноз позвоночного канала, артропатия фасеточных суставов. С радикулопатией четко коррелирует лишь экструзия диска, под которой понимают крайнюю степень его выпячивания, когда длина выпячивания превышает ширину его основания.
По показаниям проводят рентгенографию легких, ультразвуковое исследование органов брюшной полости и малого таза, забрюшинного пространства, экскреторную урографию, ректороманоскопию. У женщин также обязателен осмотр гинеколога. Комплекс обследования может включать также клинический анализ крови и общий анализ мочи, определение содержания сахара, электролитов, азота мочевины, креатинина, кальция, фосфора, мочевой кислоты, электрофорез белков сыворотки. У мужчин проводят тест на простатспецифический антиген.
Течение
Со временем в большинстве случаев размеры грыжи диска и признаки компрессии корешка спонтанно уменьшаются, независимо от применяемого метода консервативного лечения и возраста. Подавляющее большинство пациентов с ПКР выздоравливают в течение 3 месяцев. Тем не менее у некоторой части пациентов восстановление происходит в течение более длительного срока (36 месяцев). Если обострение длится более 6 месяцев (около 15% пациентов), можно прогнозировать сохранение клинических проявлений, как минимум, в течение ближайших 2 лет. Прогноз хуже при компрессии корешка в корешковом канале. Прогностически благоприятными факторами являются отсутствие выраженных симптомов натяжения, стеноза позвоночного канала при КТ или МРТ, активное участие пациента в реабилитационных программах, отсутствие выраженных психоэмоциональных нарушений и рентной установки.
Общие принципы лечения
У большинства лиц с дискогенной радикулопатией на фоне консервативной терапии удается достичь существенного ослабления и регресса болевого синдрома. Основой консервативного лечения радикулопатии, как и других вариантов боли в спине, являются нестероидные противовоспалительные препараты, которые должны применяться с первых часов развития заболевания, предпочтительнее их парентеральное введение. При интенсивных болях возможно применение трамадола в дозе до 300 мг/сут. Облигатным компонентом лечения должен быть короткий (7-14 дней) курс миорелаксантов (например тизанидина или толперазона).
В последние годы наряду с традиционной дискэктомией применяют более щадящие методики оперативного вмешательства: микродискэктомию, лазерную декомпрессию (вапоризацию) межпозвонкового диска, высокочастотную аблацию диска и т. д. К примеру, лазерная вапоризация потенциально эффективна при радикулопатии, связанной с грыжей межпозвонкового диска при сохранении целостности фиброзного кольца, выбуханием его не более чем на треть сагиттального размера позвоночного канала (около 6 мм) и при отсутствии у пациента двигательных расстройств или симптомов компрессии корешков конского хвоста. Малоинвазивность вмешательства расширяет круг показаний к нему. Тем не менее, остается неизменным принцип: оперативному вмешательству должна предшествовать оптимальная консервативная терапия в течение не менее 6 недель.
Применение комплекса высоких доз витаминов группы В в лечении ПКР
Полученные результаты свидетельствуют, что комплекс высоких доз витаминов группы В (в составе препарата мильгамма) может потенцировать обезболивающее действие нестероидных противовоспалительных средств и способствовать более быстрому регрессу болевого синдрома при вертеброгенной радикулопатии, эффективно воздействуя на нейропатический компонент боли. При этом добавление к 10дневному курсу внутримышечного введения препарата мильгамма 14дневного курса перорального приема драже мильгамма композитум может способствовать более полному проявлению терапевтического потенциала медикамента не только в краткосрочной, но и в среднесрочной перспективе. Таким образом, включение комплекса высоких доз витаминов группы В в виде препарата мильгамма способно повышать эффективность консервативной терапии радикулопатии.
Записаться на прием невролога можно по телефону: 8(3435) 230-500
Мы заботимся о Вас!
Всегда Ваш, Медицинский центр «Академия Здоровья»