Расхождение костей таза при беременности что делать
Расхождение костей таза при беременности: какие сроки и что делать?
Беременные женщины в определенный период вынашивания ребенка начинают испытывать болезненные и дискомфортные ощущения в передней части таза, в месте, где расположена лобковая кость. Нередко эти странные боли пугают будущих мам, заставляя их обращаться к врачу.
Беременные женщины в определенный период вынашивания ребенка начинают испытывать болезненные и дискомфортные ощущения в передней части таза, в месте, где расположена лобковая кость. Нередко эти странные боли пугают будущих мам, заставляя их обращаться к врачу. Причина их заключается в расхождении тазовых костей при беременности и это является нормальным изменением в организме женщины, находящейся в положении. Нужно ли беспокоиться при возникновении этих ощущений, несут ли они угрозу здоровью ребенка или самой матери?
Почему расходятся кости таза при беременности?
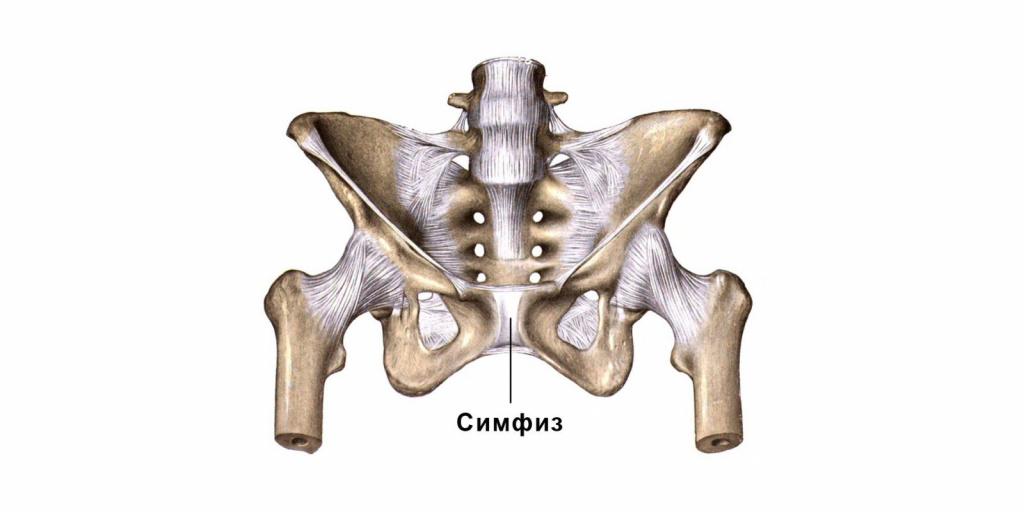
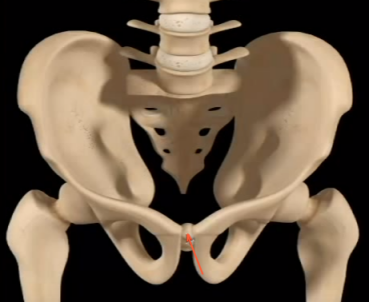
Чтобы ответить на этот вопрос, необходимо понимать строение женского скелета и сам механизм деторождения. Лобковая кость, в которой и возникают дискомфортные ощущения, состоит из верхних ветвей двух лонных костей, подвижно соединенных между собой хрящевой связкой (симфизом). Образуемое лонными костями кольцо “обхватывает” родовые пути, поддерживая органы малого таза в нормальном положении и предотвращая их опускание (пролапс) под собственным весом. Именно через это отверстие проходит плод во время рождения.
Если у Вас есть вопросы к нашим специалистам, оставьте заявку на бесплатную консультацию через форму:
Расхождению тазовых костей способствует размягчение связки-симфиза под воздействием вещества релаксина и женских половых гормонов. При этом хрящевая ткань становится более рыхлой и эластичной (при сохранении прежней прочности), в ней появляются полости, заполненные жидкостью, увеличивается местная капиллярная сеть.
Ввиду того, что этот процесс предназначен для облегчения родов, в норме он наблюдается после 20 недели или ближе к концу беременности. Точное время может разниться в зависимости от индивидуальных характеристик женщины.
Таким образом, расхождение тазовых костей при беременности является естественным процессом, облегчающим роды. Оно избавляет женщину от еще большей боли, а малыша защищает от застревания в родовых путях и черепно-мозговых травм.
Сильные боли тазовых костей при беременности
Несмотря на то, что расширение тазовых костей при беременности является естественным, в некоторых случаях данный процесс может принимать патологическую форму, выраженную в чрезмерном (более 20 мм) расширении родового канала и выраженной подвижности лонных костей. Это обычно сопровождается чувством дискомфорта или сильной болью, особенно обостряющейся при движении (ходьбе, беге) или смены положения тела. Такой патологический процесс называется симфизиопатией или симфизитом. В зависимости от степени расхождения костей выделяется 3 стадии этого состояния:
Помимо непосредственных симптомов симфизиопатии у женщины могут наблюдаться сопутствующие нарушения, связанные, прежде всего, с недостатком кальция в организме:
Факторы, способствующие проявлению симфизиопатии
Основным фактором, провоцирующим данную патологию, является недостаток кальция и витамина D, участвующих в формировании хрящевой и костной ткани. Другими причинами аномального расширения тазовых костей являются:
Эти причины могут привести к появлению симфизиопатии как по отдельности, так и в комплексе. Важной задачей лечащего врача является выявление факторов риска и своевременное их устранение или уменьшение влияния на организм.
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Симфизит при беременности
В результате чего появляется симфизит
При появлении первых симптомов симфизита необходимо обратиться к врачу, наблюдающему беременность. Это необходимо для того, чтобы исключить опасные для матери и ребёнка заболевания-инфекции мочевыводящих путей или воспаление органов малого таза.
Отягощающие факторы
Кроме выработки гормона, существует несколько факторов, провоцирующих растяжение связок лона:
нарушение кальциево-фосфорного обмена;
нехватка витамина Д;
повышение индекса массы тела
три и более беременности в анамнезе;
травмы костей таза, даже застарелые;
наследственные заболевания опорно-двигательного аппарата;
большой вес плода (предполагаемый вес ребёнка на момент родов 4 кг и более);
недостаточное количество двигательной активности матери.
Как распознать симфизит
Основными клиническими проявлениями симфизита во время беременности являются:
острые стреляющие боли в области малого таза;
ноющие боли в поясничной области, отдающие в брюшную полость и внутреннюю поверхность бедра;
возникновение острой боли при поднятии ноги, переноса веса с ноги на ногу, разведении ног;
возникновение боли при малейшей физической нагрузке, даже при ходьбе;
явно выраженный щелчок при выполнении резких движений в области лобка;
болевые ощущения в области лонного сочленения во время полового акта;
выраженная усталость и утомляемость.
Уровень боли при симфизите во время беременности может варьироваться от слабой, практически незаметной, до очень сильной. Болевые ощущения становятся значительно сильнее в следующие моменты:
при поднятии предметов;
во время физической активности, в которой активно участвуют бедра;
при сохранении статичного положения тела в течении длительного времени без смены позы.
Степени тяжести состояния
В современной медицине выражено три степени заболевания
Как снизить интенсивность боли
Врач, ведущий беременность, после подтверждения диагноза должен дать несколько советов и рекомендаций, которые помогут снизить уровень болевых ощущений.
использование специального бандажа;
приём препаратов, содержащих кальций и витамин Д;
наблюдение за еженедельными прибавками в весе и контроль веса в случае чрезмерного работа, так как лишний вес усиливает боль;
соблюдение режима сна и отдыха, в некоторых случая следует придерживаться полного физического покоя;
прикладывание тёплой грелки в область связок (здесь врач обязательно должен рассказать о важности соблюдения теплового режима);
лёгкий массаж в домашних условиях;
использование специальной ортопедической подушки для тазовой области;
плаванье в бассейне (при отсутствии противопоказаний со стороны врача).
В некоторых случаях допустим приём обезболивающих препаратов. Назначает их врач. Самостоятельный приём лекарственных веществ в беременность без консультации специалиста запрещён.
Лечение симфизита
Не существует специфического лечения симфизита во время беременности. Практически всегда этот недуг самостоятельно проходит спустя 30-45 дней после родов. Для облегчения состояния врач может назначить массаж, комплекс ЛФК, специальные ортопедические подушки, снижение уровня физической активности.
Чего следует избегать при симфизите
При таком состоянии следует избегать:
положения сидя нога на ногу, так как связки принимают диагональное положение и вытягиваются ещё сильнее;
шаговых прогулок, продолжительностью свыше 60 минут (медленным шагом);
хождения вверх по лестницам;
ходьбы широкими шагами.
По статистике, с симфизитом сталкивается 70% беременных женщин. Это состояние требует лёгкой коррекции, но не требует специфического лечения. Спустя 1-2 месяца после родов и восстановления гормонального фона симфизит проходит самостоятельно.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Симфизит. Расхождение тазовых костей во время беременности
Статья обновлена: 2021-06-29
Что происходит?
После родов все эти изменения постепенно уходят – хрящи в суставах уплотняются, связки приобретают прежнюю эластичность и плотность, ширина суставной щели уменьшается.
I степень — расхождение на 5—9 мм;
II степень — на 10—20 мм;
Выбор метода родоразрешения зависит от величины расхождения лонного сочленения. При выраженном расхождении симфиза во время беременности и опасности травмы костного таза в родах проводится родоразрешение путем операции кесарева сечения. При сужении таза и относительно крупном размере плода с объемной плотной головкой критическим расстоянием расхождения следует считать 10 мм.
Такая тяжелая форма как разрыв симфиза встречается редко и характеризуется нарушением целостности сустава. Разрыв лонного сочленения с повреждением связок нередко сочетается с повреждением в одном или в обоих крестцово-подвзошных сочленениях и происходит, как правило, в родах с оперативным родоразрешением (акушерские щипцы) или при сочетании суженного таза с бурной родовой деятельностью.
Почему это происходит?
Считается, что в развитии симфизиопатии важную роль играют два фактора: нарушение фосфорно-кальциевого обмена и недостаток витамина D. Проведено недостаточно исследований, направленных на выяснение роли предрасполагающих факторов, вызывающих развитие симфизиопатии. В литературе обсуждаются возможные факторы: генетическая предрасположенность, раннее менархе, применение оральных контрацептивов, многорожавшие, симфизит во время прошлых беременностей, предыдущая тазовая патология или травма (хирургическая или несчастный случай), чрезмерная подвижность и др.
Симптомы симфизита
Основной симптом симфизита – боль в области лобка и в области бедер. Боль может беспокоить при ходьбе, при подъеме с низкого стула, в покое, при надавливании. Боль дает о себе знать, когда женщина поднимает ногу, например, при ходьбе по лестнице, одевании, даже переворачивании в постеле. Характерный признак – боль в области лобка при попытке поднять прямую ногу из положения «лежа». Боль часто отдает в спину, пах, промежность, ногу. Возможны слышимые или осязаемые щелканье, треск или скрежет в области лона. Походка становится переваливающаяся или утиная с характерными короткими шагами.
Некоторые женщины замечают боли уже в первом триместре беременности, в то время как другие могут испытывать ее во время родов или даже через несколько дней после родов.
Диагноз уточняется рентгенологически и методом ультразвуковой диагностики. Во время беременности предпочтение отдается ультразвуковой диагностике, учитывая вредное влияние рентгеновских лучей на плод. Обычно на рентгенограмме таза обнаруживают расхождение лонного сочленения той или иной степени, но при этом отсутствуют патологические изменения в костях.
Что можно сделать во время беременности?
Так как этиология появления симфизиопатии окончательно не установлена, то лечение не всегда эффективно. Ясно одно, что данное заболевание связано с беременностью, а поэтому родоразрешение является лучшим методом терапии. Цель лечения сводится к уменьшению боли. Заболевание не опасно для матери и ребенка, она может продолжать нормальный образ жизни, но важно соблюдать некоторые предосторожности.
1. Планируя беременность и во время беременности делать упражнения для укрепления мышц таза.
2. Носить поддерживающий пояс (бандаж) во время беременности
3. Избегать нагрузок и поднятия тяжестей, ограничить подъем по лестнице.
3. Долго не стоять. Если возможно, делать работу сидя.
4. Не сидеть, положив ногу на ногу
5. Cтоя, распределять вес на обе ноги равномерно
6. Избегать сидеть на корточках, скручивающих движений тела
7. Принимать препараты кальция и продукты, содержащие кальций
8. Спать с плоской подушкой между ног.
С целью обезболивания используют парацетамол, для устранения послеродовой боли используют нестероидные противовоспалительные средства (НПВС) и опиаты. Будьте осторожны, принимая НПВС во время беременности. Также используют чрезкожную электронейростимуляцию, лед или наружное тепло, массаж. После родоразрешения женщинам с симфизитом рекомендуется проведение упражнений по специальной программе и, если не удается добиться успеха, то прибегают к консультации и помощи других специалистов (ортопедов и др.).
Если лонное сочленение повреждено очень сильно, может быть необходимость в оперативном вмешательстве, после которого трудоспособность восстанавливается после трех или четырех месяцев.
Чтобы снизить вероятность развития симфизита во время беременности нужно заниматься спортом, вести здоровый образ жизни и правильно питаться еще до наступления беременности.
Как не испугаться диастаза? Акушерский взгляд на проблему.
Образ жизни современной женщины вносит свои коррективы в процесс деторождения и восстановления после родов. Несмотря на то, что качество медицинской помощи, питания, бытовых условий и трудовой нагрузки существенно улучшилось за последние 100 лет, многие проблемы женского здоровья по-прежнему остаются актуальными и достаточно распространенными, и мы не можем сказать, что научились эффективно справляться с ними: диастаз — одна из таких проблем.
Диастаз — это частичное или полное истончение или расхождение белой линии живота (Linea alba), которая представляет собой широкую пластинку (срастание апоневрозов мышц передней брюшной стенки), расположенную по срединной линии у людей и других позвоночных. Фактически мы можем сказать, что у любого человека в период новорожденности и у женщины в период беременности имеется физиологический диастаз.
Белая линии живота построена из коллагеновых и эластических волокон соединительной ткани, имеет блестящий, бело-серебристый цвет, практически лишена нервных окончаний и сосудов, проходит от солнечного сплетения до лона, разделяет правую и левую прямые мышцы живота, имеет отверстие в области пупка.
В период беременности естественное истончение, растяжение и расхождение белой линии является абсолютно нормальным, физиологическим явлением. Однако неграмотно подобранная физическая нагрузка и вредные двигательные привычки (неправильная осанка, положение во сне, способы перемещения тела в пространстве, поднятие/ношение тяжестей, в том числе неграмотное ношение детей и т.д.) могут очень сильно усугубить имеющееся расхождение и повлечь за собой неприятные побочные эффекты.
Однако диастаз как проблема, часто не связан ни с фактом беременности, ни с полом, ни с возрастом. К счастью, в большинстве случаев восстановление целостности белой линии также возможно, независимо от того, насколько выражен диастаз на начальном этапе.
Как можно протестировать себя самостоятельно:
Дополнительные исследования, такие как УЗИ брюшной стенки и обзорная рентгенография органов брюшной полости помогают уточнить вид и степень диастаза, расположение внутренних органов и то, насколько они задействованы в этом процессе, а также составить грамотный план действий.
Виды диастаза
Важно понимать, что любое выпирание наружу или наоборот западание внутрь области срединной белой линии живота во время двигательных практик или статических положений тела, говорит о наличии у вас диастаза и необходимости разобраться и скорректировать все возможные факторы риска.
Часто люди годами занимаются физическими упражнениями, без учета индивидуальных особенностей и потребностей своего тела, в таких случаях ситуация с расхождением белой линии может только ухудшаться. Нередко с этим сталкиваются мужчины. Обычно после небольшой корректировки осанки, дыхания и физических упражнений ситуация значительно улучшается.
Таким образом, диастаз и его лечение далеко не всегда связаны с беременностью. Даже набор веса в период беременности и беременность крупным плодом доказано не влияют на развитие и/или ухудшение картины диастаза. Однако, следует помнить, что в послеродовом периоде, при неграмотном послеродовом восстановлении ситуация может значительно ухудшиться и отразиться на вашем здоровье и качестве жизни. Поэтому в последнее время основная наша рекомендация для женщин в послеродовом периоде: в первые 40 дней (6-8 недель) после родов по возможности как можно больше находиться в горизонтальном положении и выполнять только те физические упражнения, в безопасности которых вы действительно уверены. Также значительно облегчает жизнь простая и эффективная техника подвязывания живота после родов.
Осознанное отношение к своему телу и желание разобраться и получить необходимые знания — это залог успешного восстановления после нагрузок, и при диастазе в том числе. Очень хороший эффект обычно дают все практики, которые направляют внимание человека в его тело, помогают ему распознать, понять и откорректировать двигательные привычки и паттерны дыхания, ежедневных действий, осанки, правильной работы внутренних органов грудной клетки, брюшной полости и таза.
Какой бы ни была выраженность диастаза в вашем случае, во-первых, это не повод отчаиваться и, во-вторых, это совершенно не обязательно свидетельствует о необходимости оперативного лечения.
Исследования дают нам следующие данные:
100 % беременных женщин имеют диастаз,
60 % женщин имеют выраженный диастаз спустя 6 недель после родов,
39 % имеют диастаз спустя 6 месяцев после родов,
32 % женщин имеют признаки диастаза спустя 12 месяцев после родов.
Важно помнить о том, что неграмотная физическая нагрузка может существенно ухудшить ситуацию.
Противопоказаны в первые 6-8 недель:
Итак, что важно понять при диастазе?
Что может помочь:
Методы традиционного медицинского лечения диастаза:
После родов, врачи обычно наблюдают пациентку не менее года.
Расхождение на 2 — 2,5 см в течение 6-8 месяцев после родов является абсолютно нормальным и физиологическим состоянием.
Обычно врач дает рекомендации по образу жизни, питанию, прописывает курс физиотерапии и ЛФК, рекомендуется посещение бассейна, терапевтические положения тела, гимнастика.
Иногда рекомендуют ношение бандажа, однако, следует отметить, что бандаж должен быть очень грамотно подобран:
Если женщина использует слинг для ношения ребенка, она должна следить за правильностью намотки, слинг с ребенком ни в коем случае не должен «висеть» ниже груди, на животе у матери. Это абсолютно неграмотное ношение и нагрузка, которая может сильно усугубить ситуацию, если уже имеется диастаз или другие проблемы, например боли в спине, в области поясницы или слабость мышц тазового дна.
Оперативное лечение диастаза проводится только при расхождении мышц живота 2-3 степени, наличии сопутствующих серьезных проблем, например пупочной грыжи, а также при отсутствии эффекта от вышеуказанных методов консервативного лечения.
У женщин оперативное лечение может проводиться не раньше, чем через год после родов, при условии, что женщина не планирует новую беременность, и при хорошем состоянии мускулатуры корпуса и брюшной стенки.
Для выбора метода и вида хирургического вмешательства доктор учитывает множество факторов: состояние здоровья женщины, ее образ жизни, степень и характера диастаза, состояния окружающих его тканей и т. д. При оперативном лечении применяются пластические операции: эндоскопические либо традиционные.
Важно знать, что если вы решаетесь на хирургическое лечение, но предварительно поработаете со своим телом, наладите правильное дыхание, избавитесь от вредных двигательных привычек, укрепите мышцы, выстроите осанку, то эффект будет гораздо более выраженным и длительным, восстановление после операции будет происходит качественнее и легче.
С точки зрения акушерки, качественное восстановление после родов, глубокое знание физиологии и грамотное бережное отношение к своему телу во время беременности и после родов дает возможность женщинам иметь такой уровень здоровья, который бы обеспечил им высокое качество жизни, независимо от количества беременностей и родов. Диастаз, в данном случае, является ярким примером, одной из граней процесса восстановления здоровья в теле женщины, после таких серьезных нагрузок как вынашивание, рождение и воспитание детей. Знания и практика помогают вам использовать бесценное время после родов для того, чтобы восстанавливаться грамотно и иметь возможность рожать стольких детей, сколько хочется!
Диастаз прямых мышц живота и диастаз лона. Решаемые проблемы беременности. Интервью с д.м.н., профессором М.А. Чечневой
Диастаз (от греч. diastasis — разделение) прямых мышц живота и лонных костей — это частая проблема, возникающая у женщин в период беременности и родов. Во многом именно эти два заболевания ответственны за негативное отношение к беременности в западной культуре. К примеру, диастаз прямых мышц является распространённой причиной неэстетических изменений линии живота после родов. Можно ли предупредить эти проблемы и как это сделать, читателям DNA health расскажет руководитель отделения ультразвуковой диагностики Московского областного НИИ акушерства и гинекологии, профессор кафедры лучевой диагностики МОНИКИ им. М. Ф. Владимирского доктор медицинских наук Марина Александровна Чечнева.
— Беременность — удивительное и прекрасное время, но это ещё и период дополнительных нагрузок, который становится, несомненно, испытанием на прочность для женского организма.
Ранее существовавшая бытовая точка зрения, что беременность омолаживает и придаёт сил, ничем не подтверждается. Во время вынашивания ребёнка на организм матери ложатся значительные дополнительные нагрузки, которые часто ведут к проявлению проблем, невидимых до беременности.
Диастаз прямых мышц живота — это расхождение внутренних краёв мышц по белой линии живота (соединительнотканная структура) на расстояние более 27 мм. Диастаз лонных костей — одно из проявлений ассоциированной с беременностью тазовой опоясывающей боли. Эта патология поражает всё тазовое кольцо, крестцово- подвздошные сочленения и симфиз. И они, безусловно, имеют общие причины для появления.
Формированию подобных проблем способствует уменьшение прочности коллагена соединительной ткани. Одна из причин — врождённая предрасположенность, так называемая дисплазия соединительной ткани, когда ткани очень эластичные, растяжимые. Во время беременности в организме женщины увеличивается продукция гормона релаксина, который снижает синтез коллагена и усиливает его распад. Это предусмотрено природой для создания максимальной эластичности родовых путей. Однако попутно под действие релаксина попадают и другие структуры, например передняя брюшная стенка и лонное сочленение.
— Как влияет диастаз мышц и диастаз лонного сочленения на беременность и роды?
— Расхождение прямых мышц живота наблюдается примерно у 40 % беременных. Во время беременности оно не даёт серьёзных осложнений, угрожающих жизни матери или состоянию плода. Однако неполноценность работы прямых мышц живота заставляет перераспределять нагрузку на мышцы спины, что может привести к пояснично-тазовым болям и, соответственно, дискомфорту в спине. Во время родов мышцы живота участвуют в потугах, и нарушение их анатомии и функции может повлиять на родовой акт.
С диастазом лонного сочленения дела обстоят сложнее. Как уже говорилось, это только одно из проявлений нарушения структуры и функции лонного сочленения (симфизиопатия) во время беременности. Оно встречается примерно у 50 % беременных в разной степени выраженности: в 25 % случаев приводит к ограничению подвижности беременной, в 8 % — к тяжёлым нарушениям вплоть до инвалидизации.
При симфизиопатии страдают связки лонного сочленения и хрящи, соединяющие лонные кости. Всё это приводит к выраженной боли в лонном сочленении, тазовых костях, пояснице, а также к нарушению походки и невозможности без посторонней помощи встать или лечь. У женщин с синдромом тазовой опоясывающей боли отмечаются значительные уровни дискомфорта, снижения трудоспособности и депрессии с сопутствующими социальными и экономическими проблемами. Они включают нарушение сексуальной активности при беременности, синдром хронической боли, риск венозной тромбоэмболии из-за длительной неподвижности и даже обращение за ранней индукцией родов или операцией кесарева сечения, чтобы прекратить боли.
Во время родов у такой пациентки может произойти разрыв лонного сочленения, может потребоваться операция по его восстановлению.

— Нет рецепта, который будет стопроцентным. В медицинской литературе существует прекрасный термин «модификация образа жизни». Какие бы заболевания мы ни исследовали, будь то симфизиопатия, сахарный диабет или преэклампсия, группу риска патологии всегда составляют женщины с избыточным весом. К беременности нужно готовиться, нужно быть в хорошей физической форме. Во время беременности нужно следить за прибавкой веса. Рекомендация «кушать за двоих» не просто ошибочна, а крайне вредна. Беременные должны сохранять разумную физическую активность. Слабые и дряблые мышцы живота в сочетании с крупными размерами плода, несомненно, увеличивают риск диастаза.
Факторами риска симфизиопатии в многочисленных исследованиях называют тяжёлый физический труд и предшествующие травмы костей таза. Такие факторы, как время, прошедшее от предыдущих беременностей, курение, использование гормональной контрацепции, перидуральная анестезия, этническая принадлежность матери, число предыдущих беременностей, плотность костной ткани, вес и гестационный возраст плода (переношенный плод), не связаны с повышенным риском развития симфизиопатии.
— Как диагностировать диастаз прямых мышц и диастаз лонного сочленения?
— В большинстве случаев диагноз диастаза прямых мышц живота можно поставить клиническим путём. Бывает, достаточно осмотра, пальпации и простых измерений.
В положении стоя можно увидеть расхождение мышц, когда у женщины не выражена подкожно-жировая клетчатка. При этом диастаз определяется в виде вертикального дефекта между прямыми мышцами.
При напряжении брюшного пресса в зоне диастаза наблюдается продольное выпячивание. Особенно хорошо такое выпячивание заметно, если пациентку в положении лежа попросить поднять голову и ноги. При необходимости можно измерить ширину дефекта просто с помощью линейки.
Самым точным методом диагностики может быть ультразвуковое исследование. При УЗИ хорошо видны внутренние края прямых мышц и может быть измерено расстояние между ними на разных уровнях.
Компьютерная томография применяется в диагностике диастаза крайне редко, в основном в научных исследованиях.
Для диагностики симфизиопатии и диастаза лонного сочленения не существует какого-то одного теста как «золотого стандарта».
Первое место, конечно, занимает опрос и осмотр пациентки. Обращаем внимание на походку беременной, на то, как она садится, ложится и как встает. Для симфизиопатии характерна «утиная походка», когда беременная переваливается с ноги на ногу. При пальпации в области лона отмечается болезненность и отёк. Используются так называемые болевые провокационные тесты, например мат-тест (подтягивание ногой к себе мнимого коврика, мата).
Для оценки качества жизни, уровня боли и нетрудоспособности используются анкеты-опросники: «Качество жизни, обусловленное здоровьем» (HRQL), «Индекс нетрудоспособности Освестри» (ODI), «Индекс оценки нетрудоспособности» (DRI), «Эдинбургская шкала послеродовой депрессии» (EPDS), «Индекс мобильности при беременности» (PMI) и «Оценка тазового кольца» (PGQ).
Из инструментальных методов наиболее широко используются УЗИ, реже компьютерная или магнитно-резонансная томография. УЗИ позволяет оценить состояние связок лонного сочленения и межлонного диска, степень выраженности изменений и риск естественных родов.
— Какое лечение необходимо при диастазе прямых мышц или лонного сочленения?
— Первична профилактика: при планировании и во время беременности необходимо укреплять все группы мышц тазового пояса, а также тазовой диафрагмы.
Чаще диастаз прямых мышц исчезает самостоятельно в течение первых месяцев после родов. Специальные физические упражнения для коррекции работы мышц, для придания им тонуса и восстановления их основных функций должны выполняться под руководством грамотного инструктора. Есть виды физических упражнений, которые могут, наоборот, ухудшить ситуацию при диастазе прямых мышц живота. В некоторых случаях, когда нет эффекта от лечебной физкультуры, приходится прибегать к хирургической коррекции дефекта. В настоящее время практикуется и эндоскопическая, и открытая хирургия. Выбор метода зависит от величины и локализации дефекта.
При симфизиопатии лечебная гимнастика снижает поясничную и тазовую боль. Положительный эффект при симфизиопатии имеет акупунктура и ношение тазового бандажа.
Начальное лечение при расхождении лонного сочленения должно быть консервативным даже при наличии тяжёлых симптомов. Лечение включает постельный режим и использование тазового бандажа или стягивающего таз корсета. Раннее назначение физиотерапии с дозированной лечебной гимнастикой позволит избежать осложнений, связанных с длительной иммобилизацией. Ходьбу следует осуществлять с помощью вспомогательных устройств типа ходунков.
В большинстве случаев (до 93 %) симптомы дисфункции тазового кольца, в том числе лонного сочленения, прогрессивно стихают и полностью исчезают через шесть месяцев после родов. В остальных случаях он сохраняется, приобретая хронический характер. Однако если диастаз превышает 40 мм, то может потребоваться хирургическое лечение. Большинство исследований рекомендует хирургическое вмешательство только после отказа от консервативного лечения, неадекватного увеличения диастаза или его рецидива. Описано несколько операций, включая наружную фиксацию и открытую репозицию лонных костей с внутренней фиксацией.
Лучший совет по профилактике, диагностике и лечению: задайте грамотному доктору все вопросы, которые вас беспокоят. Только совместные усилия доктора и пациентки могут преодолеть все проблемы и найти оптимальные пути решения.