Рассеянная неврологическая симптоматика что это
Рассеянный склероз
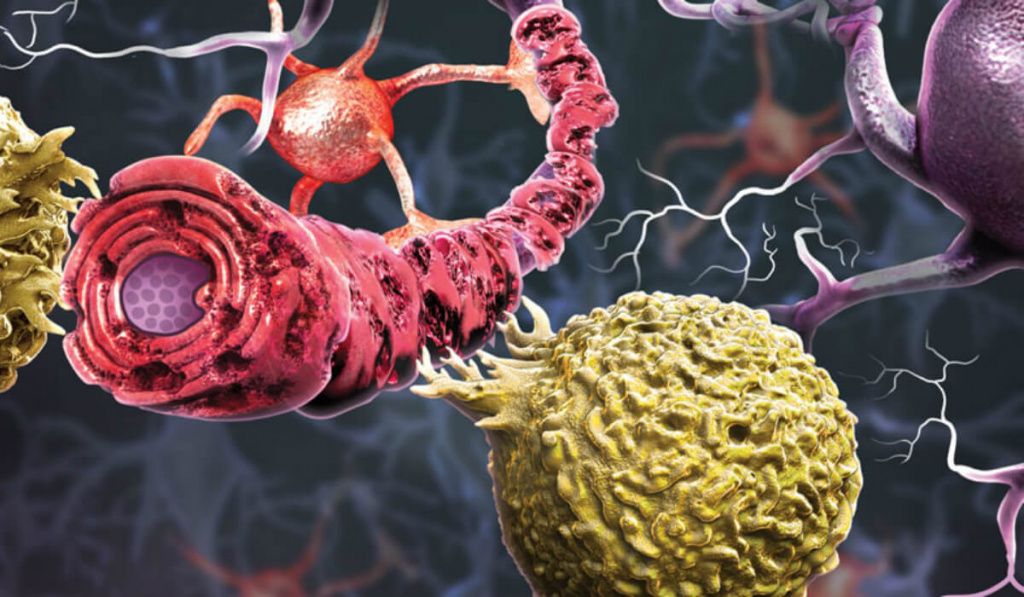
Рассеянный склероз – это хроническое аутоиммунное заболевание нервной системы, которое начинает развиваться в молодом возрасте и со временем может привести к тяжелой инвалидности. Только своевременная диагностика и вовремя назначенное лечение может замедлить прогрессирование патологии и добиться стойкой ремиссии.
Общая информация о заболевании
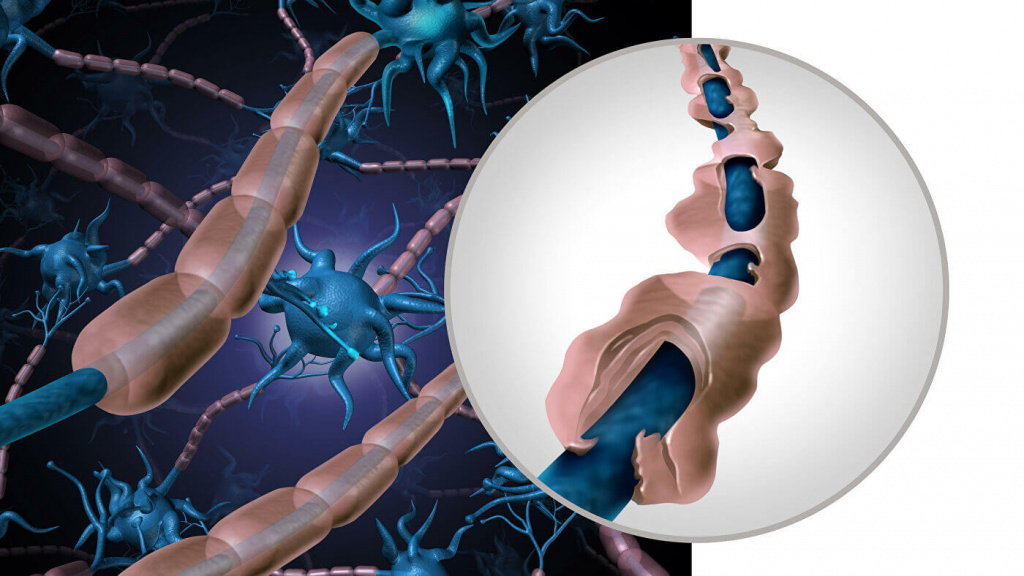
Нервные импульсы передаются от клетки к клетке по длинным волокнам, которые называются аксонами. Они покрыты миелиновой оболочкой, которая облегчает и ускоряет движение импульса. Развитие рассеянного склероза начинается, когда организм начинает вырабатывать антитела против миелиновой оболочки и постепенно разрушать ее. В результате процесс передачи возбуждения нарушается. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает.
Симптомы рассеянного склероза могут появиться и у мужчин, и у женщин. Представители мужского пола болеют несколько реже, но именно у них патология протекает тяжелее и хуже поддается терапии.
Причины появления
В настоящее время точно не известно, что именно запускает патологический механизм. Одни ученые винят во всем воздействие специфического вируса, другие ставят на первое место наследственные факторы. Среди возможных причин возникновения рассеянного склероза выделяют:
Виды и стадии
Рассеянный склероз делится на формы в зависимости от характера течения заболевания:
Выраженность симптоматики позволяет выделить следующие стадии рассеянного склероза:
Основные симптомы
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение черепно-мозговых нервов
Чаще всего рассеянный склероз поражает зрительный нерв, отвечающий за восприятие изображения. Часто именно эти симптомы являются первыми признаками заболевания:
Изменения сохраняются на протяжении 1-2 недель, после чего проходят полностью или частично. Обострения случаются периодически.
При вовлечении в процесс глазодвигательного и отводящего нервов человек может отметить следующие симптомы:
Реже заболевание затрагивает другие нервы, в частности, тройничный или лицевой. В этом случае пациент отмечает симптомы, характерные для их воспаления.
Поражение мозжечка
Мозжечок – это участок головного мозга, отвечающий за чувство равновесия и координацию движений. Если рассеянный склероз затрагивает этот участок, человек сталкивается со следующей симптоматикой:
Поражение мозжечка нередко становится первым признаком развивающегося заболевания.
Чувствительные нарушения
Поражение отделов мозга, отвечающих за чувствительность, становится причиной появления парестезий – ощущений, возникающих без какой-либо причины. Это может быть:
Нередко затрагивается только одна небольшая зона: палец, нос, стопа и т.п. Обычно подобные проблемы быстро проходят, и пациент долгое время не принимает их всерьез, пока выраженность симптомов не станет значительно сильнее.
Заболевание может проявляться также нарушением температурной, болевой или вибрационной чувствительности, причем отмечается как снижение, так и повышение ощущений.
Расстройства тазовых функций
Поражение определенных зон спинного мозга приводит к специфическим нарушениям, которые вынуждают человека обратиться к урологу:
Двигательные нарушения
Двигательные расстройства возникают на любой стадии развития заболевания. Они представлены обширным комплексом симптомов, среди которых:
Эмоциональные, умственные расстройства
Эта сфера нечасто страдает при рассеянном склерозе, но по мере прогрессирования заболевания человек может жаловаться на эмоциональную лабильность, раздражительность, ухудшение памяти, апатию и т.п.
Рассеянный склероз характеризуется широким разбросом патологических очагов, вот почему признаки заболевания редко ограничиваются какой-либо одной сферой. Зачастую, человек отмечает сразу несколько различных симптомов, которые возникают одновременно или сменяют друг друга. Главная задача врача в этом случае – связать все воедино и назначить обследования, которые помогут подтвердить или опровергнуть диагноз.
Диагностика
Диагностикой рассеянного склероза занимается невролог. Нередко пациент приходит к нему уже после обследования у специалиста другого профиля, например, офтальмолога или уролога. Врач внимательно выслушивает жалобы пациента, уточняет время и обстоятельства возникновения каждого из симптомов, фиксирует сведения о перенесенных и хронических заболеваниях.
Подробный неврологический осмотр позволяет выявить снижение мышечной силы, изменение рефлексов и нарушения чувствительности. Эти данные помогают заподозрить заболевание. Главным обследованием, подтверждающим диагноз, является МРТ. Процедура позволяет выявить характерные очаги в головном или спинном мозге. Использование специального контраста позволяет выявить даже мелкие зоны поражения.
Параллельно могут назначаться:
Лечение рассеянного склероза
Лечение требует комплексного воздействия. Чем раньше будет начата терапия, тем больше шансов на замедление прогрессирования заболевания и достижение стойкой ремиссии.
Основная цель воздействия – это изменение активности иммунной системы и прекращение разрушения отростков нервных клеток. В зависимости от формы и стадии заболевания используются:
Параллельно назначается симптоматическая терапия:
Подбор препаратов зависит от вида и степени выраженности симптомов.
Вне обострений назначаются процедуры для стимуляции работы нервной системы и мышц:
Возможные осложнения
По мере прогрессирования рассеянного склероза, неврологические нарушения становятся все более серьезными и выраженными. В тяжелых случаях больной оказывается прикованным к кровати, что приводит к развитию пролежней и застойной пневмонии. Поражение ствола головного мозга приводит к летальному исходу из-за нарушений дыхания или кровообращения. Частыми осложнениями являются:
Профилактика
Профилактика рассеянного склероза – это, в первую очередь, общие меры, которые актуальны для каждого человека:
Для профилактики рецидивов пациенты, которым уже поставлен диагноз, должны воздерживаться от перегрева (посещение бани, сауны, горячие ванны) и инсоляции (длительное пребывание на открытом солнце и посещение солярия).
При появлении первых признаков неблагополучия, даже если они возникают редко и ненадолго, важно пройти обследование у специалиста.
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» предлагают комплексное лечение рассеянного склероза, направленное на устранение симптомов, профилактику рецидивов и остановку прогрессирования заболевания. Мы используем:
Преимущества клиники
Многопрофильный медицинский центр «Энергия здоровья» – это весь комплекс услуг по лечению и профилактике различных болезней. Мы предлагаем нашим клиентам:
Большой опыт работы наших специалистов позволяет добиваться успеха даже в самых тяжелых случаях, а адекватные цены делают качественные медицинские услуги доступными всем.
Рассеянный склероз невозможно полностью вылечить, но его можно успешно держать под контролем. Помните, даже незначительные неврологические нарушения могут свидетельствовать о развитии грозного заболевания. Запишитесь на диагностику в «Энергию здоровья».
Поражение нервной системы при COVID-19
Классификация неврологических расстройств при ковиде
Головная боль
Нарушение мозгового кровообращения
Проблема усложняется, если рассматривать лечение пациента с ишемическим инсультом на фоне коронавирусной инфекции. Применение антиагрегантов и антикоагулянтов здесь требует осторожности, потому что известно, что вирус вызывает выраженное поражение дыхательных путей, а, по мнению некоторых авторов, поражение нервной системы может частично отвечать за нарушение дыхания.
Помрачение сознания
Атаксия
В исследовании в Ухане атаксия была обнаружена только у одного пациента, хотя подробное описание или анатомическая основа этого конкретного симптома не была доступна в этой статье. В одном из центров лечения ковида недавно столкнулись с 72-летним мужчиной с острым началом мозжечковой атаксии с последующей энцефалопатией, у которого наконец была диагностирована пневмония, вызванная SARS-CoV-2. Примечательно, что у этого пациента неврологические расстройства на несколько дней опережали респираторные нарушения.
Судорожный припадок
Судороги предположительно усложняют клиническую ситуацию из-за повреждения скелетных мышц, которое уже является хорошо известным проявлением болезни. Тот факт, что неврологические осложнения чаще встречаются у тяжелобольных пациентов, а также факторы риска сердечно-сосудистых заболеваний являются прогностическими факторами тяжести, потенциал лекарственного взаимодействия некоторых противоэпилептических препаратов заслуживает внимания в таких клинических ситуациях. Таким образом, с точки зрения невролога, судорожный приступ у пациента с COVID-19 будет иметь важные последствия как с диагностической, так и с терапевтической точки зрения.
Поражение мышц, печени и почек
Потеря обоняния и вкуса
В литературе сообщалось, что гипогевзия, как и гипосмия, являются довольно постоянными симптомами инфекции SARS-CoV-2. Все они классифицируются как проявления поражения периферических нервов, в то время как другим отмеченным признаком является невралгия. Однако стоит отметить, что обонятельный нерв считается частью ЦНС, и гипосмия может быть скорее отражением поражения обонятельной луковицы, чем периферической невропатии. Точно так же гипоплазия, если она вызвана оптической невропатией, может отражать проявление ЦНС, потому что зрительный нерв, согласно классическому учению, является продолжением мозга.
Постинфекционные осложнения
Неврологические расстройства до ковида и после
Реабилитация больных, перенесших ковид
Острый респираторный синдром
Приведенные выше наблюдения особенно актуальны в настоящих обстоятельствах, учитывая необходимость искусственной вентиляции легких у большинства серьезно пострадавших пациентов с COVID-19. Поскольку пандемия продолжает разворачиваться, число людей, прекращающих искусственную вентиляцию легких, возрастет, и будут учитываться долгосрочные когнитивные нарушения. Можно ожидать, что мы не только станем свидетелями снижения когнитивных способностей, продолжающегося в течение нескольких месяцев в этой группе пациентов, но также некоторые из них могут прогрессировать до преждевременного начала деменции.
Демиелинизирующие болезни центральной нервной системы
Общая информация
Краткое описание
Протокол «Демиелинизирующие болезни центральной нервной системы»
Код по МКБ-10:
G35 Рассеянный склероз (РС)
G36.8 Другая уточненная форма острой диссеминированной демиелинизации. Острый рассеянный энцефаломиелит (ОРЭМ)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Предложен целый ряд классификаций РС, отличающихся друг от друга выделением большего или меньшего числа форм заболевания, т.е. их количеством. На современном уровне знаний классификация РС основывается главным образом на клинических данных, при этом учитывается преимущественная локализация патологического процесса, характер его течения и возраст больного.
Для практических целей достаточно выделения следующих форм РС, хотя ряд ученых считает, что они по существу являются этапами развития РС:
1. Церебральная форма.
2. Цереброспинальная форма.
3. Спинальная форма.
4. Гиперкинетическая форма.
Классификация ОРЭМ (Д.Р. Штульман):
1. Острый геморрагический лейкоэнцефалит.
2. Стволовой энцефалит.
3. Церебеллит (острая мозжечковая атаксия).
Классификации ОРЭМ (Е.В. Шмидт):
Выделяют несколько клинических вариантов по течению РС:
Диагностика
Диагностические критерии
Физикальное обследование: синдромы РС.
— спастический парапарез ног;
— отсутствие брюшных рефлексов;
— битемпоральная бледность сосков зрительных нервов.
— нарушение вестибулярной системы: большей части характера перевозбудимости аппарата (спонтанный нистагм, головокружение, неуверенность при ходьбе) и различные признаки мозжечковых расстройств.
Флюктуация симптомов со стороны глазодвигателей (иногда непродолжительная диплопия только в анамнезе).
Начальное поражение пирамидной симптоматики: наличие патологических рефлексов типа Бабинского, Россолимо и др., признаки Баре-Русецкого, асимметрия сухожильно-надкостных рефлексов.
Изолированное снижение вибрационной чувствительности.
Коллоидно-белковая диссоциация в спинно-мозговой жидкости.
Инструментальные исследования:
1. Электроэнцефалография (ЭЭГ): электроэнцефалографические изменения являются неспецифичными и носят диффузный характер, зависят от активности патологического процесса и его локализации. Наиболее выраженные изменения обнаруживались при мозжечковых формах РС: при этом отмечалась замедленная и гиперсинхронная активность альфа-ритма, преобладание медленных дельта- и тета- колебаний и появление пароксизмальных билатерально-синхронных медленных волн.
Появление пароксизмальной синхронизированной медленной активности имеет и прогностическое значение («субклиническое») при отсутствии или слабо выраженной мозжечковой симптоматике. При «спинальном» типе РС более типичными являются низкоамплитудные плоские электроэнцефалограммы. Оптическая форма характеризуется общим снижением биопотенциалов мозга. На биолоэлектрическую активность головного мозга влияет характер течения заболевания. Только при быстром прогрессировании и рецидивирующем течении отмечается выраженная дезорганизация коркового ритма, наличие билатерально-синхронной активности; при медленно прогрессирующем и стационарном течении ЭЭГ остается не измененной.
2. Электромиография (ЭМГ): метод помогает уточнить топику поражения, выявить устойчивость нарушений электрической активности, отражающую тяжесть патологического процесса, дополнить клиническую картину заболевания, особенно на ранних стадиях РС. Изменения обычно касаются амплитудных характеристик: отмечается снижение амплитуды потенциалов мышц в покое и при тонических напряжениях. Повышение мышечного тонуса по пирамидному типу, характеризуется высокими амплитудами частых колебаний, усиление электроактивности. Клинико-электромиографическая характеристика связана с поражением мозжечковых систем и вовлечением в процесс подкорковых образований через мозжечково-стволовые связи.
Критерии Пати (1988): должно быть не менее четырех очагов гиперинтенсивности на Т2-изображениях размерами более 3 мм или три очага, один из которых расположен перивентрикулярно. Бляшки при РС в белом веществе ЦНС рассеяны. Уже при первом обострении с помощью МРТ обнаруживаются бляшки, поэтому данный метод отлично зарекомендовал себя в ранней диагностике болезни и для осуществления контроля за течением болезни. Данный метод позволяет также дифференцировать зрелости очагов: в активных свежих очагах происходит накопление контраста, увеличение размеров старого очага сопровождается накоплением контраста по периферии.
Применение МРТ с введением контрастного вещества позволяет объективно оценить активность патологического процесса, особенно при использовании этого метода в динамике у одного и того же больного.
5. Позитронно-эмиссионная томография (ПЭТ), в отличие от других видов визуализации (МРТ, КТ), позволяет оценить не структурные, а различные биохимические изменения, отражающие физиологические процессы головного мозга in vitro, что обогащает анатомические представления о природе заболевания их функциональными проявлениями.
6. УЗИ органов брюшной полости.
Показания для консультации специалистов:
Минимум обследования при направлении в стационар:
Полинейропатия (ПНП)
При полинейропатии может происходить как изолированное поражение определенного типа нервных волокон, так и их сочетание, что приводит к появлению разнообразной клинической картины.
Важно как можно раньше уточнить причину полинейропатии, т.к. от этого зависит прогноз и тактика лечения.
В сложных диагностических случаях врач может рекомендовать проведение УЗИ периферических нервов, МРТ сплетений с контрастированием, диагностическую люмбальную пункцию, морфологическое исследование нерва (биопсия).
План обследования составляется индивидуально!
Важно помнить, что в каждом третьем случае после тщательного обследования уточнить причину полинейропатии не удается – в этом случае диагностируется идиопатическая полинейропатия.
Какие методы лечения разработаны при полинейропатии?
С позиций доказательной медицины не для всех полинейропатий разработано патогенетическое лечение.
Так, при диабетической полинейропатии, прежде всего, необходим тщательный контроль уровня глюкозы крови и соблюдение всех рекомендаций лечащего эндокринолога.
При токсической, например, алкогольной полинейропатии, лечение начинается с полного отказа от вредной привычки.
При обнаружении дефицитарной полинейропатии проводят витаминотерапию, а также устраняют причины, вызывающие развитие заболевания.
Патогенетическая терапия (т.е. терапия, направленная на коррекцию механизмов развития заболевания) является основной в лечении дизиммунных полинейропатии (синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические полинейропатии, мультифокальная моторная нейропатия и др.). В зависимости от типа дизиммунной нейропатии, в индивидуальном порядке, учитывая все нюансы заболевания, подбирается оптимальный метод лечения или их сочетание. Разработаны следующие методы патогенетической терапии дизиммунных нейропатий: гормонотерапия (применение высоких доз глюкокортикостероидных препаратов), высокообъемный плазмаферез, высокодозная внутривенная иммунотерапия, а также применение цитостатиков и препаратов моноклональных антител.
Симптоматическая терапия используется для устранения неприятных чувствительных ощущений (онемения, жжения, жгучей боли) при полинейропатии. Рекомендованы местные анестетики, антиконвульсанты, антидепрессанты, опиоидные анальгетики, а также психотерапия.
Восстановительно-реабилитационные методы лечения (чрескожная электронейростимуляция, акупунктура, биологическая обратная связь, интервенционные методы, массаж, физиотерапия, баланстерапия, роботизированная терапия) занимает важное место в коррекции неврологических нарушений при полинейропатии.
Если у вас есть симптомы полинейропатии или вам поставлен диагноз «Полинейропатия», вы можете пройти комплексное обследование в центре заболеваний периферической нервной системы ФГБНУ НЦН, где вам помогут уточнить диагноз, выявить причины поражения периферических нервов и назначат терапию с позиций доказательной медицины.
Для ФГБНУ НЦН данное направление издавна является одним из приоритетных. Здесь было создано первое в стране отделение нейрореанимации, которое славилось уникальной методологией ухода за пациентами с тяжелыми формами полинейропатий, нуждающимися в длительной искусственной вентиляцией легких. Несколько десятилетий назад были проведены уникальные работы по диагностике и лечению отдельных форм нейропатий: наследственных, дифтерийной, дизиммунных и др. Здесь впервые в СССР был внедрён плазмаферез как метод лечения аутоиммунных заболеваний нервной системы. Накоплен уникальный отечественный опыт лечения и реабилитации больных с синдромом Гийена-Барре, тяжелыми формами ХВДП и нейропатий другого генеза.
В состав центра заболеваний периферической нервной системы входит 13 специалистов, из них 10 неврологов и 3 эндокринолога. Все неврологи владеют методиками ЭНМГ-исследования.
Сотрудники центра заболеваний периферической нервной системы консультируют пациентов амбулаторно в рамках ОМС и на коммерческой основе.
ЗАПИСЬ НА ПРИЕМ И ЭНМГ/иЭМГ ПО МНОГОКАНАЛЬНОМУ ТЕЛЕФОНУ
+7 (495) 374-77-76
+7 (985) 931-60-24
Шумит, звенит все в голове…
Ими могут быть:
1) обостренное восприятие имеющихся в норме шумов;
2) резкое усиление этих нормальных шумов;
3) возникновение ненормальных шумов.
Если в первом случае шум ощущается только самим пациентом (субъективный шум), то при двух других обстоятельствах его могут услышать и окружающие (объективный шум). Объективный шум встречается реже, чем субъективный. Он возникает из-за особых расстройств, сопровождающихся механическим сокращением или вибрацией. Происхождение подобного шума обычно понятно, и назначение специфического лечения может привести к полному его исчезновению. Наиболее частыми причинами возникновения объективного шума являются сосудистая и мышечная патология. Мышечные и сосудистые шумы имеют довольно характерные черты. Сосудистые шумы постоянны, синхронны с пульсом, меняют свою интенсивность (вплоть до исчезновения) при сдавливании сосудов. Изменение положения головы (тела) может приводить к изменению интенсивности, появлению или исчезновению шума. Усиление сосудистого шума часто наблюдается при подъеме артериального давления.
Мышечный шум не связан с пульсом, он менее постоянен. Нейромышечные расстройства чаще всего производят шум подобно треску кузнечика, трепетанию крыльев бабочки. Пациенты могут также описывать этот шум как «щелканье» или «пулеметную очередь».
Первичная диагностика объективного шума проводится на основании аускультации (выслушивания) костей черепа при помощи фонендоскопа.
Ощущение субъективного шума может возникнуть при поражении слухового анализатора на любом уровне, но чаще всего оно наблюдается при патологии улитки.
Существует гипотеза, что субъективный шум возникает, когда чувствительные клетки слухового анализатора из-за какого-либо повреждения спонтанно активизируются. Такое спонтанное возбуждение, имитирующее звуковой сигнал, по слуховому нерву передается в головной мозг. Мозг пытается расшифровать этот сигнал и придать приемлемый смысл данному слуховому впечатлению. Но поскольку эти сигналы не несут никакой информации об окружающем мире, они автоматически воспринимаются как знаки опасности и кажутся пугающими, зловещими. Многие чувствуют себя совершенно беспомощно перед этими мучительными звуками. Люди могут буквально впадать в панику, особенно в начале их появления.
Но насколько на самом деле опасен ушной шум? Каким бы неприятным и мешающим нормальной жизни ни было воздействие субъективного шума на человека, он тем не менее не представляет угрозы для жизни. Существует очень мало действительно опасных заболеваний, которые врач может и должен обнаружить или исключить. Например, опухоль слухового нерва. Оправданными являются опасения о возможном ухудшении общего состояния. Депрессии, часто сопровождающие субъективный шум, приводят к социальной изоляции, отсутствию жизненных стимулов, снижению двигательной активности и иммунитета.
Прочими возможными причинами являются:
• острая и хроническая сенсо-невральная тугоухость
• возрастное снижение слуха
• болезнь Меньера
• акустическая невринома (опухоль слухового нерва)
• черепно-мозговая травма с переломом височной кости или без него
• интоксикации ототоксическими (токсичными в отношении слухового нерва) антибиотиками, мочегонными, салицилатами, хинином, противоопухолевыми препаратами
• хронические воспалительные заболевания среднего уха
• болезни сердца и кровообращения, почек
• болезни обмена веществ (например, диабет)
• дегенеративные изменения шейного отдела позвоночника и др.
Поиск причины шума должен быть предпринят как можно раньше. Причем заниматься пациентом должен не только оториноларинголог, но и врачи других специальностей, так как во внутреннем ухе находится лишь верхушка айсберга.
Субъективный шум может проявлять себя по-разному. Многие люди говорят о периодически возникающих или постоянно присутствующих шумах, которые они слышат в тишине или ночью, но которые при этом совершенно не мешают или беспокоят очень незначительно, другие же пациенты подвергаются серьезному беспокойству из-за этих неясных шумов.
Установлено, что в большинстве случаев изначально сильные проявления тиннитуса постепенно, в течение последующих 6-20 месяцев, смягчаются. Со временем заболевание воспринимается менее остро и реже становится причиной напряжения и стресса, налаживаются сон и общее самочувствие.
Кроме того, важное место отводится диагностике и лечению психоэмоциональных расстройств, сопровождающих тиннитус. Психотерапия играет весомую роль как для устранения причин тиннитуса, так и для снятия причиняемого им стресса.
Маскировка тиннитуса при помощи слуховых аппаратов или тиннитус-маскеров либо комбинация обоих аппаратов (специальные тиннитус-аппараты) лежит в основе лечения тиннитуса в англосаксонских странах. Такие аппараты весьма эффективны как для частичного, так и для полного подавления субъективного шума. Коэффициент эффективности лечения при помощи аппаратов достигает 50%.
Страдающий тиннитусом должен осознанно избегать всего, что ведет к усилению шума в ушах или ухудшению состояния здоровья. Цель пациента должна со временем преобразоваться из «Что я могу предпринять против преследующего меня шума?» в «Что я могу сделать для себя?». Необходимо выработать новый позитивный образ мышления.
Чтобы успешно справиться с тиннитусом, необходимо признать следующий факт: вероятно, проблема никогда не исчезнет полностью, однако, используя комплексный подход в ее лечении, можно настолько ослабить симптомы, что недуг перестанет доминировать в сознании пациента. Тиннитус просто превратится в один из окружающих повседневных звуков.