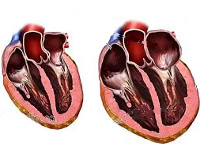
Расширение обоих предсердий что это
Дилатационная кардиомиопатия (I42.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
* О пределение ВОЗ/МОФК, 1995
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Предполагается, что основная масса вторичных форм ДКМП (алкогольная, гипертензивная или ишемическая ДКМП) развивается, когда на фоне генетической предрасположенности к заболеванию, повышается гемодинамическая нагрузка на сердечно-сосудистую систему (например, во время беременности) или возникают факторы, которые оказывают прямое повреждающее действие на миокард (например, этиловый спирт).
— застой крови в малом и большом кругах кровообращения;
— относительная коронарная недостаточность и развитие ишемии миокарда;
— появление очагового и диффузного фиброза в миокарде;
— периферическая вазоконстрикция.
Вследствие чрезмерной активации нейрогуморальных систем (симпатоадреналовая система, ренин-ангиотензин-альдостероновая система, эндотелиальные факторы и др.) развиваются ремоделирование сердца и различные гемодинамические нарушения.
Эпидемиология
Клиническая картина
Cимптомы, течение
Основные клинические проявления ДКМП:
1. Систолическая ХСН (левожелудочковая или бивентрикулярная) с признаками застоя в малом и большом круге кровообращения.
Диагностика
Лабораторная диагностика
Общеклиническое и биохимическое исследование крови не выявляют характерных для ДКМП патологических изменений.
Определение нейрогормонов
Общепризнанным маркером, который позволяет определить дальнейшую тактику лечения больного, в настоящее время считают мозговой натрийуретический пептид, выделяющийся в ответ на растяжение кардиомиоцита. Повышение его концентрации в плазме крови в 2 раза по сравнению с нормой является предиктором неблагоприятного прогноза у пациентов с хронической сердечной недостаточностью.
Также предиктором сердечно-сосудистой заболеваемости и смертности считается содержание норадреналина в плазме крови.
Дифференциальный диагноз
1. Ишемическая болезнь сердца (ИБС)
Наиболее часто ДКМП дифференцируется с ИБС, в особенности у лиц мужского пола в возрасте 40-50 лет.
Основные отличия ДКМП и ИБС:
1.2 При ДКМП наблюдается расширение всех границ сердца, что подтверждается перкуссией, рентгенологическими исследованиями, ЭКГ, ЭхоКГ.
При ИБС на поздних стадиях развития, отмечается преимущественное расширение левой границы относительной сердечной тупости.
1.4 При коронарографии у больных ИБС, как правило, выявляются признаки атеросклеротического поражения коронарных артерий; при ДКМП артерии сердца интактны.
1.5 Для ДКМП более характерен ритм галопа.
3. Аортальный стеноз. У пациентов с тяжелым аортальным стенозом в стадии декомпенсации могут наблюдаться выраженная дилатация левого желудочка и снижение его сократимости. Вследствие падения сердечного выброса шум аортального стеноза становится слабее и может даже исчезнуть.
4. Аортальная недостаточность. Аортальная недостаточность приводит к перегрузке левого желудочка объемом.
5. Митральная недостаточность. Из всех приобретенных пороков сердца именно митральную недостаточность труднее всего отличить от ДКМП. Это связано с тем, что расширение митрального кольца и дисфункция сосочковых мышц, которые почти всегда присутствуют при ДКМП, сами по себе вызывают митральную недостаточность.
Первичный характер митральной недостаточности и о тот факт, что именно она привела к дилатации левого желудочка, а не наоборот, возможно предполагать если митральная недостаточность умеренная или тяжелая, если известно, что она возникла раньше дилатации левого желудочка, или если выявлены выраженные изменения митрального клапана при ЭхоКГ.
6. Митральный стеноз. Выраженное увеличение правого желудочка в некоторых случаях возникает при тяжелом митральном стенозe, высокой легочной гипертензии и правожелудочковой недостаточности. В результате увеличения правого желудочка на рентгенограмме грудной клетки видна увеличенная тень сердца, а также появляется пальпируемый и выслушиваемый III тон сердца.
7. Экссудативный перикардит. Перикардиальный выпот может обуславливать значительное расширение тени сердца и сердечную недостаточность, которые вызывают подозрение о наличии ДКМП. Исключить кардиомиопатию позволяет нормальная сократимость желудочков. Экссудативный перикардит надо исключить в первую очередь, поскольку он излечим.
Осложнения
Лечение
Немедикаментозное лечение: ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома.
Медикаментозная терапия
Свойства:
— предупреждают некроз кардиомиоцитов и развитие кардиофиброза;
— способствуют обратному развитию гипертрофии;
— снижают величину постнагрузки (внутримиокардиальное напряжение);
— уменьшают степень митральной регургитации;
— применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных.
3. При наличии застоя крови в малом или/и в большом круге кровообращения применяют диуретики (тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме). В случае выраженного отечного синдрома указанные диуретики целесообразно комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
4. Нитраты (изосорбид-динитраты или изосорбид-5-мононитраты) применяют в качестве дополнительного средства при лечении пациентов с хронической левожелудочковой недостаточностью. Изосорбид-5-мононитраты (оликард, имдур) отличаются высокой биодоступностью и предсказуемостью действия, способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких.
5. Сердечные гликозиды показаны пациентам с постоянной формой мерцательной аритмии.
У тяжелых больных с выраженной систолической дисфункцией левого желудочка и синусовым ритмом сердечные гликозиды применяются только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и с мониторингом ЭКГ.
Длительное применение негликозидных инотропных средств увеличивает смертность таких больных и поэтому не рекомендуется.
Кратковременное применение негликозидных инотропных препаратов (леводопа, добутамин, милринон, амринон) считается оправданным при подготовке больных к трансплантации сердца.
6. Поскольку в 30% случаев течение ДКМП осложняется внутрисердечным тромбозом и развитием тромбоэмболий, всем больным показан прием антиагрегантов: ацетилсалициловая кислота (постоянно) в дозе 0,25-0,3 г в сутки и другие антиагреганты (трентал, дипиридамол, вазобрал).
У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Хирургическое лечение
Дилатационная кардиомиопатия
Не полагайтесь на самоисцеление, если вас беспокоит недомогание, ангинозные боли, головокружения, нарушения дыхательной функции. Врачи «Клиники АВС» вас осмотрят, соберут анамнез и назначат диагностику для уточнения диагноза ДКМП. Исходя из результатов обследования, разработают индивидуальную схему лечения. Чем раньше вы обратитесь к специалистам, тем выше шансы восстановить кардиальную деятельность и предотвратить развитие необратимых последствий.
Механизм развития патологии
Под воздействием определенных факторов снижается количество функционирующих кардиомиоцитов. Это приводит к растягиванию камер сердца, ухудшению насосной функции сердечной мышцы.
В процессе развития патологии в кардиальных структурах наблюдается скопление крови, — она полностью не выбрасывается из-за растяжения стенок и снижения сократительной способности сердца. Возникают застойные процессы, что в дальнейшем провоцируют тромбоэмболический синдром. Сердце увеличивается в размерах, слой функционирующих клеток становится тоньше и мышечная ткань растягивается, снижается сердечный выброс. Это отражается на функционировании всех систем организма. Развивается сердечная недостаточность, ишемия, дистрофия тканей и другие осложнения. Без лечения патология заканчивается внезапным летальным исходом.
Заметьте, что с момента развития первых клинических проявлений до необратимых последствий проходит 5-15 лет.
Причины расширения камер
Дилатационная кардиомиопатия это многофакторное заболевание. Считается, что повлиять на развитие данной патологии может отягощенная наследственность. Примерно в 25 % случаев болезнь является следствием генетических отклонений или врожденных пороков сердца (первичная кардиомиопатия дилатационная).
Вторичная дилатационная кардиомиопатия развивается на фоне других патологий: приобретенные пороки сердца (спровоцированные вредными привычками, перенесенными заболеваниями) сосудистые болезни, токсическое воздействие (медикаменты, наркотики, алкоголь), расстройства метаболизма (вследствие голодания, анорексии, плохого питания), аутоиммунные патологии, инфекционные поражения организма.
Симптомы
Кардиомиопатия дилатационная развивается медленно, симптоматика может не беспокоить годами. Реже патология манифестирует подостро, например, после перенесенных инфекций. Патогномоничными симптомами заболевания являются сердечная недостаточность, аритмия, нарушение проводимости, закупорка сосудов тромбами.
Нарушение работы левого желудочка провоцирует одышку при небольшой нагрузке, усталость из-за повышенного диастолического давления в нем и пониженного сердечного выброса. Дисфункция правого желудочка становится причиной отечности тканей и набухания шейных вен.
Также клиника включает:
Диагностика
Из-за отсутствия специфических клинических проявлений, которые бы четко охарактеризовали данное заболевание, диагностика затруднена. В связи с этим специалисты «Клиники АВС» проводят комплексное и тщательное обследование, чтобы дифференцировать заболевание от других патологий.
Чтобы поставить ДКМП диагноз (дилатационная кардиомиопатия), врачам могут понадобиться результаты следующих исследований:
Лечение
Если патология является вторичной, то требуется этиотропное лечение, т. е. устранение первопричины заболевания. Также терапия должна быть направлена на остановку прогрессирования патологического процесса. Необходима коррекция проявлений сердечной недостаточности, аритмии, повышенной свертываемости крови.
Лечение дилатационной кардиомиопатии зачастую консервативное и включает:
Шансы и осложнения
Прогноз дилатационной кардиомиопатии зависит от своевременности диагностики и адекватности терапии. При выявлении патологии на ранней стадии шансы на продолжительную полноценную жизнь высокие. Если же игнорировать выраженные проявления болезни, то прогноз неблагоприятный. Без медицинской помощи риск летального исхода в ближайшие пару лет возрастает до 70 %.
Чтобы не допустить развития осложнений (кардиогенный шок, инфаркт, полиорганная недостаточность, инсульт, эмболия тромбами), обращайтесь в «Клинику АВС» при малейших подозрениях на заболевания сердца. Вы попадете в руки настоящих профессионалов, которые в кратчайшие сроки проведут необходимое обследование, поставят верный диагноз дилатационная кардиомиопатия и разработают индивидуальную схему лечения.
Какие признаки увеличенного сердца и чем это опасно
Кардиомегалия — это состояние, при котором по той или иной причине сердце увеличивается в размерах. Большое сердце может быть вариантом нормы. К примеру, у спортсменов, занятых физическим трудом или беременных сердце перекачивает большие объемы крови. После родов, ухода из большого спорта, смены трудовой деятельности размеры постепенно возвращаются к нормальным показателям. Если этого не происходит, пациенту потребуется консультация кардиолога и, возможно, лечение. Проблема может быть врожденной (чаще обнаруживается у детей) и приобретенной — от такого состояния страдают взрослые.
Почему увеличено сердце?
Увеличение размеров сердца отмечается как на фоне сердечно-сосудистых заболеваний, так и из-за болезней, никак не связанных с кровеносной системой. Причины и последствия увеличенного сердца у взрослого:
Причины увеличения сердца могут быть различны, но такое состояние рано или поздно приводит к сердечной недостаточности, которая достаточно опасна. От сердечно-сосудистых заболеваний гибнет больше людей, чем от других болезней, например, онкологии. Проблемы с кровообращением могут привести к сердечному приступу и инсульту, инвалидизации человека. Еще одна угроза — разрастание соединительной ткани, что ведет к снижению эластичности стенок и атрофии мышцы. В группе риска люди преклонного возраста, но это не означает, что молодежи не нужно проходить периодическое обследование.
Признаки увеличенного сердца
На первых порах кардиомегалия протекает без выраженных клинических проявлений. Человек может долгое время вообще не знать о проблеме, а патологию часто обнаруживают случайно, например, на рентгене или флюорографии. Обследуйтесь, если вы входите в группу риска — опасность гипертрофии сердца в том, что она может долгие годы не давать о себе знать и обнаруживается, когда мышца уже достаточно повреждена.
О заболевании сердечной мышцы могут свидетельствовать следующие симптомы:
Синдром «бычьего сердца» хорошо диагностируется кардиологами, но на выяснение причин, вызвавших патологию, может уйти время. Могут понадобиться обследования других органов — щитовидной железы, почек, печени, легких, иммунной системы.
Диагностика, профилактика, лечение
Хотя осложнения кардиологических патологий весьма опасны, в действительности большинство ССЗ можно предотвратить с помощью профилактики. Даже если человек уже заболел, тяжелых последствий можно избежать. Благодаря современному лечению можно затормозить болезнь на ранней стадии и не допустить необратимых последствий.
Физиологическая гипертрофия — это временное состояние: чаще всего спортсменам или людям физического труда требуется обычное наблюдение. Патологически гипертрофированное сердце нуждается в лечении, которое подбирается в зависимости от причин кардиомегалии. Если проблема в сердечных клапанах, проводят операцию и протезирование. АГ, болезни почек и органов дыхания лечат медикаментами. При риске образования тромбов назначают антитромботические препараты. Таким образом, какой-то единой терапии не существует, ведь причины патологии могут быть совершенно разными.
Заниматься самолечением при кардиомегалии бессмысленно, а порой и вредно. Без специальных обследований установить причину патологии невозможно: человек может думать, что осложнение связано с сердцем, а в действительности корни проблемы могут крыться в почках или другом органе. Но пациент может сделать свою жизнь лучше с помощью мер профилактики: умеренных физических нагрузок, контроля давления, коррекции питания, избавления от вредных привычек. Для постановки диагноза делают:
В Октябрьском сосудистом центре республики Башкортостан можно пройти необходимую диагностику, получить консультацию и лечение у профессионалов. В центре пациентам оказывают всестороннюю помощь и обнаруживают признаки гипертрофии уже на первом осмотре. Врачи назначают только необходимый объем исследований, по результатам которых ставят диагноз и подбирают адекватную терапию.
Гипертрофия сердца
Гипертрофия сердца – это увеличение сердечной мышцы, которое происходит в основном из-за увеличения количества кардиомиоцитов – специализированных мышечных клеток сердца. Такое состояние встречается у детей, подростков, молодых и пожилых людей.
Гипертрофия сердца – это проявление особого состояния организма: физиологического или патологического. То есть это не заболевание, а симптом.
Физиологическая гипертрофия сердца наблюдается у спортсменов и у людей, которые ведут активный образ жизни. Для регулярных физических нагрузок организму требуется большое количество кислорода. Кислород доставляется с кровью. И чтобы обеспечить возросшие ив кислороде потребности, сердце увеличивает частоту и силу сокращений. А для этого что требуется больший метаболизм в самой сердечной мышце. Так постепенно увеличивается объем и масса клеток (кардиомиоцитов). Чаще у спортсменов гипертрофия сердца начинается с левого желудочка. Виды спорта, которые могут привести к гипертрофии сердца, – гребля, хоккей, футбол, лыжные гонки, велоспорт, бег на длинные дистанции и т.д. При прекращении тренировок такое состояние претерпевает обратное развитие. То есть гипертрофированное сердце становится снова обычных размеров с нормальной толщиной стенок.
Патологическая гипертрофия сердца возникает из-за различных заболеваний организма. Сердце человека состоит из четырех отделов: два предсердия и два желудочка. Предсердия – это резервуары, куда кровь поступает из кругов кровообращения организма (синие сосуды). Желудочки – выталкивающая сила, которая запускает кровь по сосудам (красные сосуды). Так каждый отдел имеет свои причины к увеличению.
Вышеперечисленные причины заставляют поддерживать нормальный кровоток путем увеличения массы сердца. Надо принимать во внимание, что увеличение одного отдела сердца приводит к гипертрофии другого. Помимо кардиомиоцитов, в сердце есть еще и соединительная ткань. При гипертрофии сердца она тоже разрастается, а это приводит к снижению эластичности стенок и нарушению деятельности сердца.
Если нагрузка на сердце не снижается, то миокард постепенно истощается, потому что кровоток не справляется с питанием увеличенного сердца. Это может привести к нарушению проведения нервных импульсов (аритмии), склерозу и атрофии сердечной мышцы.
Для контроля артериального давления и раннего выявления аритмии рекомендую использовать автоматические тонометры производителя Microlife, представленные в нашем интернет-магазине.
Острое расширение сердца
Острое расширение сердца – перерастяжение сердечной мыщцы, возникающее в результате резкого роста ОЦК при неправильном расчёте дозы и скорости инфузии/трансфузии. Проявляется быстрым увеличением систолического АД, признаками дыхательной недостаточности, болями в груди. Возможно развитие отека легких. В анамнезе обычно присутствует ИБС, врожденные кардиальные пороки, анемия. Диагноз устанавливается на основании клинической картины, имевшего место факта нарушения техники трансфузии, данных лабораторного и аппаратного обследования. Лечение включает диуретики, ингаляции O2, пропущенного через пеногаситель, сердечные средства, плазмоферез.
МКБ-10
Общие сведения
ОРС – основной симптом волемической перегрузки, которым обусловлены все дальнейшие проявления данной патологии. Возникает при быстром введении большого объема инфузионных растворов или препаратов крови. Состояние часто развивается у больных, страдающих заболеваниями кардиологического профиля, хронической анемией, легочными болезнями. В педиатрии гиперволемический синдром выявляется у новорожденных, нуждающихся в восполнении ОЦК. К развитию дилатации у пациентов из перечисленных групп приводит даже малый объем внутривенно введенной жидкости. Считается, что риск ОРС у предрасположенных больных многократно возрастает, если скорость инфузии составляет более 1 мл/ч на килограмм массы тела.
Причины острого расширения сердца
Перегрузка жидкостью у пациентов, не имеющих хронических болезней, практически не возникает, поскольку сердце справляется с увеличенным ОЦК, а системы экскреции быстро удаляют излишки воды из организма. Острое РС у здорового человека развивается только при очень большом превышении допустимого объема инфузии, что на практике встречается крайне редко. Гиперволемический синдром, в том числе коронарное расширение, обычно диагностируется при наличии следующих предрасполагающих факторов:
Патогенез
Механизм развития патологии сравнительно прост. Резкое повышение объема циркулирующей в сосудах жидкости усиливает нагрузку на венозно-артериальный аппарат и сердце. Последнее оказывается неспособным перекачать необходимое количество крови. В нем накапливаются геморальные излишки, стенки растягиваются, орган теряет возможность полноценно сокращаться. В обоих кругах кровообращения возникает застой. На периферии и в легких происходит усиленная пролиферация плазмы в мягкие ткани, образуются массивные отеки.
Симптомы острого расширения сердца
На начальном этапе патология проявляется быстрым ростом систолического артериального давления. Показатели диастолического АД поднимаются не столь значительно. Увеличивается разница между «верхним» и «нижним» результатом тонометрии. Пульс пациента отличается слабым наполнением и напряжением, обнаруживается тахикардия. Больной испытывает сильную головную боль, выявляется затрудненное дыхание. Может иметь место бронхоспазм с формированием приступа сердечной астмы.
По мере развития процесса симптоматика усиливается. Возникают признаки недостаточности периферического кровообращения (синий оттенок губ, носогубного треугольника, мочек ушей, кончиков пальцев) и гипоксии (диффузный цианоз, включение в процесс дыхания вспомогательной мускулатуры, раздувание крыльев носа, психомоторное возбуждение). Артериальное давление снижается за счет уменьшения силы сердечных сокращений. Тахикардия сохраняется и носит компенсаторный характер.
На терминальной стадии болезни все ее проявления достигают максимума. Изо рта выделяется белая или розоватая пена, отмечается выраженная синюшность кожи, ЧСС и АД падают до критических величин. На смену психомоторному возбуждению приходит угнетение сознания. Нарушается сердечный ритм, возникает фибрилляция желудочков, сопровождающаяся остановкой дыхания и кровообращения. Наступает этап клинической смерти, которая при отсутствии медицинской помощи переходит в биологическую через 3-5 минут.
Осложнения
По данным исследований, вероятность гибели больного повышается на 20% с каждым литром положительного суммарного водного баланса. Общая выживаемость пациентов с излишком жидкости в пределах 1-4 л не превышает 25%. Причиной гибели становится альвеолярный отек, отек мозга, острое снижение сократительной способности сердца. При успешном своевременном купировании гипергидратации может происходить реактивация хронических коронарных заболеваний, развитие ХСН вследствие перерастяжения кардиальных камер. После эпизода тяжелой гипоксии на фоне отека возможно поражение головного мозга вплоть до декортикации (церебральная смерть) или постгипоксической энцефалопатии.
Диагностика
С учетом того, что массивная инфузия либо трансфузия проводится исключительно в условиях ОРИТ или операционной, диагностику дилатации осуществляет врач анестезиолог-реаниматолог. В обязательном порядке следует дифференцировать острое расширение сердца с отеком легких и усилением сердечной недостаточности другой этиологии. Для этого могут потребоваться консультации кардиолога, кардиохирурга, специалиста функциональной диагностики. Для уточнения природы имеющихся нарушений применяются следующие лабораторные и аппаратные методики:
Интенсивная терапия
Терапия волемической перегрузки направлена на нормализацию витальных показателей. Эффективным считается лечение, в результате которого ЧСС снижается до 90-100, ЦВД – до 8-12 мм, уровень лактата – 1-2 ммоль/литр. Сердечный ритм должен быть восстановлен, явления пульмонального отека купированы. При аускультации у излеченного пациента отсутствуют хрипы, другие признаки скопления транссудата. В качестве восстановительных мер используются общережимные мероприятия, медикаментозное и реанимационное пособие:
Прогноз и профилактика
Прогноз неблагоприятный. Смертность при отсутствии своевременной помощи достигает 75%. Если коронарное расширение было выявлено на начальной стадии, шансы на благополучный исход возрастают, летальность не превышает 18-20% от общего количества случаев. Профилактика заключается в грамотном расчете нужного объема инфузии или трансфузии врачом, проводящим лечение. Следует учитывать, что скорость вливания у больных с имеющимися предрасполагающими факторами должна быть минимальной. Еще более аккуратной тактики специалиста требует назначение растворов грудным детям.