Реактивного генеза что значит
Реактивный панкреатит у взрослых: причины, симптомы и тактика лечения болезни
Реактивный панкреатит – это острое воспаление поджелудочной железы. Болезнь зачастую развивается стремительно и сопровождается болью, расстройствами пищеварения и признаками интоксикации.
Симптомы реактивного панкреатита
При появлении признаков реактивного панкреатита необходимо обратиться к специалисту, чтобы провести профессиональную диагностику и начать лечение на ранней стадии заболевания.
Причины реактивного панкреатита
Главная причина реактивного панкреатита — преждевременная активация ферментов, которые вырабатывает поджелудочная железа. В норме ферменты активизируются только после того, как попадают в кишечник. Но если проток поджелудочной железы сужен, например, из-за хронических болезней или злоупотребления алкоголем, возникает застой панкреатического сока. Скапливаясь, пищеварительные ферменты начинают разрушительно действовать на ткани поджелудочной железы, что приводит к выраженному воспалению и попаданию продуктов распада в кровь.
Наиболее распространенные причины реактивного панкреатита: 1
Чтобы определить характер повреждения поджелудочной железы и окружающих тканей, специалисты могут назначить комплексное обследование, которое включает: 1
В сложных клинических случаях для уточнения диагноза и выбора правильной врачебной тактики может потребоваться лапароскопия – микрооперация, при которой делаются небольшие (0,5-1,5 см) разрезы на брюшной полости для доступа к поджелудочной железе.
Лечение реактивного панкреатита
Лечение реактивного панкреатита включает устранение воспаления поджелудочной железы, снятие интоксикации и восстановление нормальной секреции панкреатического сока. Процесс лечения непременно должен проходить под наблюдением врача.
Способствовать снятию воспаления, особенно в остром периоде, может лечебное голодание. Оно снимает нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта. После того, как острая фаза будет пройдена, разрешается питаться небольшими порциями, употребляя продукты в измельченном виде. Но ни в коем случае не стоит заниматься корректировкой питания самостоятельно. Назначить правильную и полезную диету сможет только врач, исходя из особенностей вашего организма.
Как правило, из рациона больного на несколько месяцев исключают те продукты, которые могут спровоцировать повторную активацию ферментов поджелудочной железы и усилить воспалительную реакцию в тканях.
При реактивном панкреатите запрещены:
Мясо рекомендуется готовить на пару или отваривать. Желательно предпочесть нежирную птицу, говядину или кролика. В лечении панкреатита очень важно в точности соблюдать диету: регулярные нарушения пищевого режима могут спровоцировать обострение заболевания.
Медикаментозная терапия панкреатита включает прием ферментных препаратов и спазмолитиков, устраняющих спазм гладкой мускулатуры и облегчающих боль. Врач также может назначить лекарства, улучшающие микрофлору кишечника и увеличивающие содержание живых бактерий в организме.
Важным этапом лечения является прием ферментных средств на основе панкреатина. Воспаленная поджелудочная железа не выделяет ферменты в необходимом количестве, чтобы обеспечить качественное переваривание пищи и правильное течение пищеварительных процессов. Лекарства, содержащие ферменты, восполняют нехватку собственных пищеварительных элементов, предупреждают появление брожения и гниения пищи в кишечнике.
читайте также
Креон ® или другие капсулы?
Преимущества Креон ®
Креон ® для детей
Креон ® 10000
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Чувство переполненного желудка
За «шведским столом»
Что такое панкреатин и в чём его секрет?
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
© 2021 ООО «Эбботт Лэбораториз», 125171 г. Москва, Ленинградское шоссе, дом 16А, строение 1, бизнес-центр «Метрополис», 6 этаж
Материал разработан при поддержке компании ООО «Эбботт Лэбораториз» в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
Лимфаденопатия
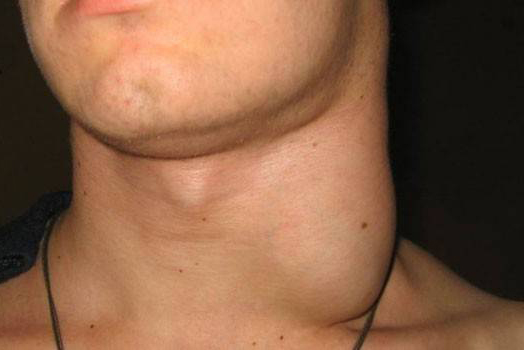
Лимфаденопатия – это состояние, которое характеризуется увеличением размеров периферических лимфатических узлов, изменением их консистенции и подвижности. Оно развивается вместе с повышением общей температуры тела, увеличением селезёнки и печени. Даже небольшое увеличение лимфоузлов говорит о том, что в организме развиваются патологические процессы, которые требуют адекватного лечения. Оно может охватить одну или несколько структур и стать причиной воспалительных процессов.
Пройти диагностику и лечение лимфоденопатии в Москве приглашает гематологическое отделение ЦЭЛТ. Вы имеете возможность проконсультироваться у ведущих отечественных гематологов, в арсенале которых имеются современные методики и мощная база, позволяющая быстро и точно устанавливать диагноз. Они проводят лечение в соответствии с международными стандартами. Узнать стоимость услуг можно в разделе «Услуги и цены». Во избежание недоразумений, не забывайте уточнять цифры на консультации или у наших операторов: +7 (495) 788 33 88.
Лимфаденопатия: что это такое?
Увеличенные лимфатические узлы имеют вид мягких или плотных образований округлой формы, расположенных под нижней челюстью, в шейной, подмышечной, паховой или других областях. Они могут иметь гладкую или бугристую поверхность и очень часто развиваются после перенесённых инфекций и воспалений в острой форме. Иногда их появление спровоцировано травматическими повреждениями кожного покрова или введением вакцины.
Лимфаденопатия развивается вследствие скопления в лимфаденоидной ткани клеток определённого типа. Реакцию нередко провоцирует усиленный ток крови, увеличение количества лимфоцитов и макрофагов в ответ на появление в организме чужеродных генов. Буквально за одну неделю узел может увеличиться в пять-пятнадцать раз. О патологическом состоянии говорят в том случае, если наряду с превышением размера, налицо изменение плотности, подвижности и поверхности структуры. При ощупывании она может быть достаточно болезненной или безболезненной.
Поводы для обращения в наш центр диагностики лимфаденопатии в Москве: самостоятельное выявление крупных узлов, которые не болят, ощущение интенсивной боли во время прощупывания, другие симптомы в виде высыпания, повышения температуры тела, утраты веса, быстрой утомляемостью. Особенно опасными могут быть узлы, которые не проходят более двух месяцев, расположенные в разных областях, диаметром более двух сантиметров, увеличение которых произошло без видимых причин.
Лимфаденопатия: классификация и причины
Классификация лимфаденопатии основывается на целом ряде параметров, начиная с локализации поражённых структур и заканчивая их болезненностью и размерами:
Лимфаденопатия: симптомы
Основным клиническим проявлением лимфаденопатии является аномальное увеличение узлов лимфатической системы. Оно сопровождается целым рядом других клинических проявлений:
Лимфаденопатия: диагностика
Перед тем как приступить к лечению лимфаденопатии у взрослых гематологи ЦЭЛТ проводят всесторонние исследования, позволяющие точно поставить диагноз и определить причину развития патологического состояния. В обязательном порядке учитываются следующие параметры узлов:
Кроме осмотра, пациенту назначают диагностические исследования:
Лимфаденопатия: лечение
Разработка тактики лечения осуществляется специалистами ЦЭЛТ исходя из полученных результатов диагностики и индивидуальных показателей пациента. В первую очередь, усилия направляют на устранение патологического состояния, которое стало инициирующим фактором для развития лимфаденопатии. При выявлении гнойных поражений лимфатических структур или выявлении бактериальных инфекций больному назначают антибактериальную терапию. При наличии показаний возможно хирургическое удаление узла.
Если этиологические факторы заключаются в поражениях вирусными агентами, пациенту назначают приём противовирусных и иммуномодулирующих фармакологических препаратов. Если он страдает от болевых ощущений – обезболивающих средств. Чаще всего, лимфаденопатия проходит через один-полтора месяца после того, как устранена причина, вызвавшая её. В противном случае, гематолог назначает биопсию и разрабатывает новую тактику лечения.
В отделении гематологии нашей клиники ведут приём кандидаты, доктора и профессоры медицинских наук. Опыт их практической и научной работы составляет от двадцати пяти лет. Записаться к ним на консультацию можно онлайн или, обратившись к операторам нашей информационной линии. При необходимости, Вы можете записаться на приём к специалистам любого из наших отделений и пройти необходимые процедуры. В частности в отделении отоларингологии доступна септопластика, позволяющая повысить качество жизни пациента.
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Реактивного генеза что значит
В повседневной практике часто возникает необходимость в дифференциальной диагностике между реактивными изменениями лимфатических узлов, лимфомами и метастазами опухолей различного генеза [1, 2]. Тонкоигольная биопсия с последующим цитологическим исследованием достаточно часто используется в морфологической оценке увеличенных лимфатических узлов [3]. Методика является безопасной, простой и может быть использована многократно. Применение быстрых методов окрашивания цитологических препаратов позволяет в день взятия пункции получить предварительный диагноз и помогает направить больного к соответствующему специалисту для дальнейшего обследования. Цитологическое исследование обладает высокой достоверностью в диагностике метастазов рака, меланомы и других новообразований в лимфатических узлах, при этом у многих пациентов отпадает необходимость в диагностических биопсиях с гистологическим исследованием [4, 5]. Тем не менее роль цитологии в оценке лимфопролиферативных заболеваний считается не столь значительной. Ошибочная цитологическая диагностика носит характер как гипо-, так и гипердиагностики. Считается, что цитологическое исследование дает большое количество ложноотрицательных заключений при лимфоме Ходжкина и фолликулярных лимфомах (ФЛ) низкой градации. Кроме того, для назначения лечения при диагностировании фолликулярной лимфомы в настоящее время требуется определение ее варианта согласно классификации ВОЗ (2008) [6]. Дифференциальная цитологическая диагностика реактивных изменений лимфатических узлов и злокачественных лимфом не разработана. Однако недавние исследования показали, что точный диагноз лимфомы может быть получен при цитологическом исследовании в 85—90% случаев, если используются дополнительные современные технологии [7—12]. Цитолог в настоящее время может использовать такие современные методики, как иммунофенотипирование, которое проводится иммуноцитохимически либо методом проточной цитофлюориметрии, и молекулярно-генетические методы — флюоресцентная in situ гибридизация (FISH) и полимеразную цепную реакцию (ПЦР). С помощью иммуноцитохимии можно обнаружить моноклональную экспрессию опухолевыми клетками только одного из типов легких цепей иммуноглобулинов κ или λ. При проведении иммуноцитохимии, как правило, из-за выраженного фонового окрашивания, обусловленного тканевой жидкостью, применение этой методики ограничено. Предварительное отмывание опухолевых клеток перед проведением проточной цитофлюориметрии позволяет избавиться от фонового окрашивания и точно определить наличие клональности по легким цепям иммуноглобулинов κ или λ. Кроме того, молекулярно-генетическое исследование клональности В- и Т-лимфоцитов, включая саузерн-блот гибридизацию и ПЦР для обнаружения перестроек генов иммуноглобулинов и Т-клеточного рецептора, может успешно применяться к клеточному материалу, полученному при тонкоигольной биопсии. L. Skoog и E. Tani [13] показали, что цитологическое исследование лимфатических узлов, дополненное современными вспомогательными технологиями, имеет высокую точность в установлении лимфопролиферативных заболеваний и может исключить биопсию с последующим гистологическим исследованием. Применение FISH-метода в большинстве ФЛ и части диффузных В-клеточных крупноклеточных лимфом позволяет выявить транслокацию между 14-й и 18-й хромосомами, что проявляется иммуноцитохимически выраженной экспрессией протеина Bcl2 в В-клетках зародышевых центров.
Цель настоящего исследования — оценить возможности цитологического метода в дифференциальной диагностике между реактивными изменениями лимфатических узлов и злокачественными лимфомами, а также определить значение дополнительных методик (иммуноцитохимии, FISH), применяемых на цитологическом материале.
Материал и методы
Тонкоигольные аспирационные биопсии проводили у больных с измененными лимфатическими узлами в МНИОИ им. П.А. Герцена в период с 2010 по 2014 г. Все пункции лимфатических узлов выполнены под контролем УЗИ. Клеточный материал распределяли следующим образом: часть клеточного материала помещали на предметные стекла и готовили рутинные цитологические препараты, а другую часть клеточного материала помещали в специальную питательную среду накопления, находящуюся в микропробирке (800 мкл). Клеточный материал на предметных стеклах окрашивали азур-эозином. Суспензию клеток в микропробирке использовали при необходимости для иммуноцитохимии. Взвесь клеток распределяли по 50—100 мкл в контейнеры центрифуги Cytospin 4 и центрифугировали при 1000 об/мин в течение 5 мин. Контроль качества проводили окрашиванием двух цитоспиновых препаратов азур-эозином. При наличии в препаратах достаточного количества клеточного материала (200—300 клеток) проводили иммуноцитохимию, для чего использовали систему визуализации EnVision FLEX+.
В общей сложности цитологически было исследовано 549 лимфатических узлов. Из них в 235 (42,8%) выявлены метастазы рака или других злокачественных новообразований, в том числе меланомы. В 37 (6,7%) лимфатических узлах исследования оказались неинформативны. Реактивные изменения обнаружены в 213 (38,8%) лимфатических узлах и злокачественные лимфомы — в 64 (11,7%). Нами проанализированы результаты цитологического исследования тонкоигольных биоптатов 277 лимфатических узлов.
Диагностическую точность цитологического исследования тонкоигольной аспирационной биопсии оценивали путем сравнения с гистологическим исследованием. Больные, у которых диагностировали реактивные изменения лимфатических узлов, находились, как правило, под динамическим наблюдением не менее 1 года.
Для проведения дифференциальной цитологической диагностики между реактивными изменениями лимфатических узлов и лимфомами в качестве дополнительных исследований были использованы в 92 случаях иммуноцитохимия и в 61 — FISH. Иммуноцитохимию применяли для определения соотношения В- и Т-клеток, выявления клональности по легким цепям иммуноглобулинов и для определения подтипа лимфом, а FISH-исследование — для определения перестройки генов Bcl2, Bcl6, CCND1, c—MYC, связанных с определенными типами лимфом. Некоторые образцы не подлежали дополнительным исследованиям из-за недостаточности клеточного материала, что определялось на окрашенных монослойных цитоспиновых препаратах. Иммуноцитохимию проводили лишь на препаратах, где было не менее 200—300 клеток. При проведении иммуноцитохимии использовали следующую панель антител: CD45, CD20, CD19, CD79a, CD43, CD3, CD23, CD5, CD10, CD68, Bcl2, Bcl6, Ki-67, к легким цепям иммуноглобулинов κ и λ («Dako»). При подозрении на лимфому Ходжкина использовали антитела CD15 и CD30 («Dako»). Иммуноокрашивание антителами на цитокератины, виментин, белок S100 и HMB45 («Dako») проводили с целью дифференциальной диагностики между метастазами рака и меланомы. FISH использовали при подозрении на B-клеточную фолликулярную лимфому, в качестве уточняющей диагностики определяли перестройку гена Bcl2. Для диагностики диффузной В-клеточной крупноклеточной лимфомы определяли перестройку гена Bcl6 (3q27), лимфомы из клеток зоны мантии — CCND1 (11q13), лимфомы Беркитта — c—MYC (8q24).
В каждом случае определялось значение дополнительных методов для достижения конечного морфологического диагноза. Дополнительная методика считалась полезной, если подтверждался правильный диагноз.
Результаты
277 тонкоигольных аспирационных биоптатов (ТИАБ) получены от 260 больных. У 15 пациентов ТИАБ использовали 2 раза, и у одного — 3 раза. Корреляция между цитологическим диагнозом и окончательным клинико-гистологическим представлена в табл. 1.

В 64 биоптатах цитологически диагностированы лимфомы: из них в 53 диагноз был поставлен утвердительно, в 11 — подозрение на лимфому, причем 47 случаев представляли первичную диагностику лимфопролиферативных заболеваний, а 17 — рецидив заболевания после лечения. 48 препаратов были отнесены к неходжкинским лимфомам, из которых 46 определены как B-клеточные лимфомы на основе цитоморфологических и дополнительных исследований (иммуноцитохимия, FISH); в 2 случаях проведено лишь цитологическое исследование и поставлен диагноз неходжкинской лимфомы. В 16 случаях цитологически поставлен диагноз лимфомы Ходжкина. В 39 случаев цитологически утвердительно установленных неходжкинских лимфом и в 13 случаях лимфомы Ходжкина проведенные клинико-гистологические корреляции подтвердили цитологический диагноз.
Проведен анализ расхождений цитологических и гистологических данных. В одном случае цитологически установлена неходжкинская лимфома, а гистологически после биопсии — метастаз мелкоклеточного рака. В 11 случаях, где цитологически высказано подозрение на лимфому, при гистологическом исследовании лимфатических узлов в 9 случаях подтвержден диагноз лимфом: в 7 — ФЛ и в 2 — лимфома Ходжкина. Гистологическое исследование и клинические наблюдения в оставшихся двух подозрительных случаях показали реактивные изменения лимфатических узлов.
Гистологические и иммуногистохимические исследования проведены у 50 больных с неходжкинскими лимфомами. Гистологически и иммуногистохимически после биопсии установлены следующие диагнозы: ФЛ (24 случая), диффузная В-крупноклеточная лимфома (20 случаев), лимфома из малых лимфоцитов/хронический лимфоцитарный лейкоз (3 случая), лимфома из зоны мантии (1 случай), лимфома Беркитта (1 случай), Т-лимфобластная лимфома (1 случай). Биопсия лимфатических узлов выполнены в 17 случаях лимфомы Ходжкина. Гистологически во всех случаях установлен диагноз классической лимфомы Ходжкина различных подтипов: нодулярный склероз (11 случаев), смешанно-клеточный вариант (5 случая), обогащенный лимфоцитами (1 случай). Цитологические заключения сравнивали с клиническими и рентгенологическими данными о больных. Гистологическая диагностика, как правило, необходима для подтверждения цитологического заключения о наличии лимфомы и определения ее типа для назначения адекватного лечения.
Заметное увеличение лимфатических узлов можно отметить при таких процессах, как реактивная фолликулярная гиперплазия (рис. 1 и далее) в ответ на местные инфекции, ревматоидный артрит, системная красная волчанка и ВИЧ-инфекция, и паракортикальная гиперплазия, которая чаще всего сопровождает вирусные инфекции (такие, как инфекционный мононуклеоз), но может быть и в ответ на применение некоторых лекарств или вакцин. Во многих случаях реактивной гиперплазии присутствуют как фолликулярная, так и паракортикальная гиперплазия.

Клинические наблюдения соответствовали данным цитологической диагностики при реактивной лимфоидной гиперплазии лимфатических узлов в 181 случае из 213. У 32 пациентов с клинически подозрительной или длительно текущей лимфаденопатией проведена биопсия лимфатических узлов. Гистологически подтверждены реактивные изменения в 26 случаях, из которых 3 показали гранулематозный лимфаденит вследствие туберкулеза. Биопсия в 6 случаях выявила злокачественные лимфомы, и эти случаи были отнесены к ложноотрицательным. Отсутствие клеточного материала в достаточном количестве не позволило провести в этих случаях иммуноцитохимию и FISH, что в конечном счете привело к ошибке.
Большинство (202 случая) цитологически диагностированных реактивных лимфатических узлов в пунктатах характеризовалось лимфоидными элементами разной степени зрелости, встречались гистиоциты, эндотелий синусов (рис. 2). В 11 случаях определен клеточный состав гранулематозного воспаления. У 7 из этих больных в последующем клинически установлен туберкулез, у 4 из них его подтвердили положительными пробами на микобактерии туберкулеза.

При туберкулезе цитограмма пунктатов лимфатических узлов имела весьма специфическую картину — на фоне пролиферации лимфоидных элементов выявлялись единичные или в виде скоплений эпителиоидные клетки, многоядерные гигантские клетки Пирогова—Лангханса, синусовые клетки, лимфоциты и плазмоциты. Эпителиоидные клетки имели одно ядро овальной или округлой формы с сетчатым хроматином, ядрышки не определялись, цитоплазма без четких границ имела бледно-голубую окраску. Клетки Пирогова—Лангханса имели диаметр от 40 до 90 мкм и более, содержали многочисленные ядра вытянутой или овальной, эллипсовидной формы с нежнопетлистым хроматином. Ядра располагались преимущественно по периферии клетки. В некоторых ядрах различались ядрышки. Цитоплазма клеток слабобазофильная. У одного больного туберкулезом наблюдался казеозный некроз с дегенеративными изменениями и распадом клеток. Своеобразная клеточная картина позволила у одного больного установить диагноз саркоидоза, а у другого с двусторонней паховой лимфаденопатией серологически была установлена хламидийная инфекция.
При саркоидозе в цитологическом мазке обнаруживались эпителиоидные клетки, располагающиеся в структурах и разрозненно, клетки Пирогова—Лангханса, фибробласты, гистиоциты и лимфоциты, значительное количество клеток эндотелия синусов. При биопсии гистологически у одного больного подтвержден гранулематозный лимфаденит, установленный цитологически, связанный с реакцией на пыль у больного с силикозом. У последнего больного с гранулематозным лимфаденитом после гистологического исследования диагностирована лимфома Ходжкина, смешанно-клеточный вариант. Гиподиагностика произошла из-за отсутствия в цитологических мазках клеток Березовского—Штернберга.
В общей сложности в 61 случае имели место истинно положительные цитологические диагнозы лимфом, в 207 случаях — истинно отрицательные диагнозы реактивных лимфаденопатий, в 2 случаях — подозрение на наличие лимфомы (ложноположительные диагнозы лимфом), в 6 — ложноотрицательные и в одном случае неверное определение гистогенеза.
Для дифференциальной диагностики лимфом и реактивных изменений лимфатических узлов необходимо учитывать основные цитологические признаки лимфом: высокую клеточность препарата; «грязный» фон мазка; наличие большого количества «голых» ядер; нити ядерного детрита; «отшнурование» цитоплазматических глобул; мономорфность цитологической картины, однако иногда выявляются реактивные фоновые изменения; для бластных вариантов характерно наличие как полей сохранившихся, так и полуразрушенных бластных клеток, могут определяться митозы; при небластных вариантах лимфом в отличие от гиперплазий, характерны скопления «слепки» разрушенных опухолевых клеток, митозы не наблюдаются.
Анализ полученных данных показал, что при рутинной цитологической диагностике трудности возникали при дифференциальной диагностике фолликулярной гиперплазии и различных вариантов мелкоклеточных лимфом (ФЛ 1-й степени градации, лимфома из малых лимфоцитов и лимфома из клеток зоны мантии). Диагностике помогают знание особенностей цитограмм различных вариантов лимфом, определение иммунофенотипа и молекулярно-генетические данные.
Диагноз ФЛ правильно установлен цитологически у 21 из 24 больных с гистологически подтвержденными диагнозами. В 3 случаях имела место гиподиагностика, в одном случае — подозрение на ФЛ, не подтвержденную гистологически, и в одном случае — метастаз мелкоклеточного рака легкого. Цитологическая картина ФЛ представлена центроцитами и центробластами, относящимися к клеткам зародышевого центра. Кроме того, присутствовали фолликулярные дендритические клетки, Т-лимфоциты, но преобладали опухолевые В-клетки. Центроциты сравнивали с лимфоцитами, но они имели слегка больший размер, нежную структуру и равномерное распределение хроматина. Форма ядра изменена: угловатые, вытянутые с вдавлениями, с расщеплением и зазубренными контурами. Наблюдались центроциты со значительным расщеплением ядер, которые выглядели как расщепленный лепесток. Цитоплазма узкая бледно-голубая. Ядрышки встречались редко. Вторым типом опухолевых клеток являлись центробласты крупного и среднего размера, диаметром 12—15 мкм. Центробласты имели округлое либо овальное ядро с тонкопетлистой структурой хроматина, более светлой в центре и более грубой по краям, с наличием 2—3 ядрышек, расположенных под ядерной мембраной. Цитоплазма синего цвета и часто вакуолизирована. Доля центробластов варьировала.
В классификации ВОЗ (2008) [6] в зависимости от количества центробластов ФЛ подразделяются на 3 степени злокачественности. Таким образом, градации 1, 2 и 3 определяли по числу центробластов в 10 полях зрения на большом увеличении микроскопа (×40). При числе центробластов на 1 поле зрения 0—5 устанавливали 1-ю степень градации (рис. 3), 6—15 — 2-ю степень злокачественности и более 15 — 3-ю степень злокачественности. Подсчет осуществляли на цитологическом мазке. Особенно сложно проводить дифференциальную диагностику ФЛ 1-й степени злокачественности и фолликулярной гиперплазии лимфатического узла. Для Ф.Л., в отличие от фолликулярной гиперплазии, характерна монотонность клеточной картины, отсутствие макрофагов, синус-гистиоцитоза, митозов. Дифференциальная диагностика подкреплялась иммуноцитохимией: преобладанием опухолевых В-клеток, экспрессирующих пан-В-клеточные маркеры CD19, CD20 и CD79а, а также CD10. Иммуноцитохимически определялась экспрессия белка антагониста апоптоза Bcl2 (рис. 4), также экспрессировалась лишь одна из цепей иммуноглобулинов k или λ. Преобладание В-клеток, экспрессия Bcl2 и клональность по одной из легких цепей иммуноглобулинов k или λ позволяли проводить дифференциальную диагностику ФЛ и фолликулярной гиперплазии. Отсутствовала экспрессия CD5 и CD23 в опухолевых клетках. Эту особенность использовали для дифференциальной диагностики ФЛ и хронического лимфоцитарного лейкоза/В-клеточной лимфомы из малых лимфоцитов. В опухолевых клетках отсутствовала экспрессия Cyclin D1, что исключало лимфому из клеток мантии. Кроме того, нами был проведен анализ фракции пролиферирующих центроцитов и центробластов (Ki-67). Установлено, что эта цифра колеблется между 5 и 70% в зависимости от степени градации ФЛ.


Хронический лимфоцитарный лейкоз/В-клеточная лимфома из малых лимфоцитов установлены цитологически у 2 больных из 3, в одном случае произошла цитологическая гиподиагностика. У 75-летнего мужчины с плоскоклеточным раком гортани в анамнезе проведена тонкоигольная аспирационная биопсия увеличенных шейных лимфатических узлов справа. Цитограмма была расценена как реактивная лимфоидная гиперплазия без признаков метастазов. Иммуноцитохимия и FISH не были выполнены. Исследование периферической крови и костного мозга вскоре после этого показало наличие хронического лимфолейкоза. Пересмотр цитологических препаратов показал достаточно мономорфную клеточную популяцию, основной тип клеток составляли малые лимфоциты, имеющие скудную цитоплазму и округлое ядро с грубым комковатым хроматином, ядрышки не определялись (рис. 5). На этом фоне в небольшом количестве встречались и более крупные клетки среднего и крупного размера. Следует иметь в виду наличие варианта лимфомы из малых лимфоцитов с плазмоцитоидной дифференцировкой, при этом опухолевые клетки имеют ядра неправильной формы и более обильную цитоплазму. Иммунофенотип В-клеточной лимфомы из малых лимфоцитов характеризовался экспрессией пан-В-клеточных маркеров CD19, CD20 и CD79a, а также коэкспрессией CD5 и CD23. Преобладание В-клеток, экспрессия одной из легких цепей иммуноглобулинов k или λ позволили провести дифференциальную диагностику между хроническим лимфоцитарным лейкозом/В-клеточной лимфомой из малых лимфоцитов и фолликулярной гиперплазией. Отсутствие экспрессии CD10 отличает В-клеточную лимфому из малых лимфоцитов от ФЛ, а отсутствие экспрессии Cyclin D1 и наличие экспрессии CD23 позволяет исключить лимфому из клеток зоны мантии.

Лимфома из клеток мантии установлена у одного больного, данные цитологии и гистологии совпали. Цитограмма представлена клетками мелкого или среднего размера с неправильными контурами ядер, напоминающими центроциты (рис. 6). Хроматин умеренно плотный, ядрышки малозаметны. Центробласты и иммунобласты не встречались. В целом клеточная картина достаточно мономорфная и напоминала хронический лимфоцитарный лейкоз или лимфому из малых лимфоцитов. Следует иметь в виду, что существует несколько морфологических вариантов лимфомы из клеток мантии: бластоидный вариант и прочие. Разнообразие морфологических вариантов определяет необходимость проведения иммунофенотипирования для установления данного типа лимфомы. При проведении иммунофенотипирования клетки опухоли экспрессировали пан-В-клеточные антигены CD19, CD20 и CD79а, а также характеризовались наличием экспрессии CD5 и отсутствием CD23 и CD10, что позволило проводить дифференциальную диагностику с ФЛ и лимфомой из малых лимфоцитов. Иммуноцитохимически определялась гиперэкспрессия Cyclin D1 в ядрах опухолевых клеток.

Диффузная крупноклеточная В-клеточная лимфома установлена цитологически и гистологически у 16 больных. Цитограмма представлена различными крупными лимфоидными клетками, в среднем в 2 раза и более превышающими размер малого лимфоцита: центробластами, иммунобластами, клетками с многодольчатыми ядрами (рис. 7). Цитологически данный тип лимфомы отличался выраженным полиморфизмом, что позволило выделить несколько морфологических вариантов: центробластный, иммунобластный, лимфома с обилием Т-лимфоцитов и гистиоцитов, анапластический. Центробластный — опухоль состояла из крупных лимфоидных клеток с везикулярной структурой хроматина, 2—4 ядрышками, расположенными у ядерной мембраны, и умеренно развитой цитоплазмой, окрашенной базофильно. Иммунобластный — более 90% опухолевых клеток представлены иммунобластами, ядра которых имеют одно центрально расположенное крупное ядрышко и базофильную цитоплазму. Лимфома с обилием Т-лимфоцитов и гистиоцитов менее чем в 10% содержала опухолевые В-лимфоциты, имеющие вид центробластов, иммунобластов либо клеток, напоминающих клетки Березовского—Штернберга. При данном типе лимфомы важна как ее морфологическая диагностика, так и проведение иммунофенотипирования. Опухолевые клетки экспрессировали CD20, а реактивные малые Т-лимфоциты — CD3. Анапластический вариант представлен крупными овальными, круглыми, угловатыми клетками с плеоморфными ядрами, имеющими сходство с клетками Березовского—Штернберга. Цитограмма напоминала метастаз недифференцированного рака, отсутствие экспрессии цитокератинов позволило установить правильный диагноз. Иммунофенотип опухолевых клеток диффузной В-крупноклеточной лимфомы характеризовался экспрессией пан-В-клеточных антигенов — CD19, CD20, CD79a. При анапластическом варианте большинство клеток экспрессировали CD30, а в прочих вариантах он отсутствовал. 50% диффузных крупноклеточных В-клеточных лимфом экспрессировали CD10. Иммуноцитохимически во всех случаях Cyclin D1 отрицательный, отмечалась высокая пролиферативная активность, Ki-67 экспрессировали от 40 до 90% опухолевых клеток.


Паракортикальную гиперплазию, реактивные лимфатические узлы с гранулематозной реакцией и гранулематозные лимфадениты прежде всего следует дифференцировать с классической лимфомой Ходжкина и В- и Т-клеточными лимфомами с реактивными фоновыми изменениями.
Цитограмма при паракортикальной гиперплазии представлена мелкими зрелыми лимфоидными клетками, плазматическими клетками и небольшим количеством иммунобластов, которое варьировало (рис. 9). В редких случаях иммунобласты имели неровные контуры ядра и содержали ядрышки, что требовало проведения дифференциальной диагностики с лимфомой Ходжкина.

В нашем исследовании в одном случае цитологически неверно было высказано подозрение на лимфому Ходжкина при пункции лимфатических узлов на шее у больной 19 лет. В цитограмме на фоне лимфоидной гиперплазии присутствовали атипичные мононуклеары, иммунобласты, плазмоциты. После биопсии у пациентки при гистологическом исследовании до проведения иммуногистохимии также высказывалось подозрение на лимфому Ходжкина. После проведения иммуногистохимии был подтвержден вирусный лимфаденит, а именно инфекционный мононуклеоз, поскольку подозрительные клетки не экспрессировали CD30 и CD15.
У 15 из 17 больных цитологический диагноз лимфомы Ходжкина совпал с гистологией. У 1 больной было высказано предположение о наличии лимфомы Ходжкина и у 2 имела место гиподиагностика. Цитологически классическая лимфома Ходжкина имела достаточно характерную клеточную картину. В зависимости от варианта (нодулярный склероз, богатый лимфоцитами, смешанно-клеточный, лимфоидное истощение) изменялось реактивное клеточное окружение, но обязательным во всех случаях являлось наличие клеток Ходжкина и Березовского—Штернберга (рис. 10). Клетки Ходжкина достаточно крупные с большим светлым ядром, нежно-петлистой структурой хроматина, с четкими полиморфными увеличенными ядрышками. Многоядерные клетки Березовского—Штернберга имели размер 30—120 мкм, ядра округлые, неправильной формы, бобовидные, лопастные. Хроматин нежно-петлистый разреженный. Ядрышки крупные полиморфные, варьировали по числу, размеру, форме. Цитоплазма обильная базофильная, негомогенная, вакуолизированная. Иммунофенотип клеток Ходжкина и Березовского—Штернберга характеризовался коэкспрессией CD15 и CD30.

Таким образом, чувствительность и специфичность цитологической диагностики лимфом составила 91 и 95% соответственно. Общая точность цитологической дифференциальной диагностики между реактивной лимфаденопатией и лимфомой составила 97%.
В качестве дополнительных методов были выполнены иммуноцитохимические исследования 92 больным, FISH — 61 больному.
Иммуноцитохимия оказалась полезной в 80 из 92 случаев. Как правило, реактивные лимфатические узлы демонстрировали смешанную T- и B-популяцию клеток, где в большинстве случаев присутствовала разнотипная экспрессия легких цепей иммуноглобулинов. В В-клеточных лимфомах, как правило, иммуноцитохимически определялась экспрессия В-клеточных маркеров в доминирующих атипичных лимфоидных элементах, хотя Т-лимфоциты также присутствовали в различных количествах. Экспрессия лишь одного типа легких цепей иммуноглобулинов определялась в 1/3 В-клеточных лимфом. В тех случаях, когда иммуноцитохимически одновременно экспрессировались легкие цепи иммуноглобулинов κ и λ, оценить клональность невозможно. В 2 случаях, где в пунктате присутствовали мелкие однотипные злокачественные клетки, иммуноцитохимия позволила различить лимфомы из мелких клеток от мелкоклеточного рака. Клетки лимфомы экспрессировали общий лейкоцитарный антиген и не экспрессировали общие цитокератины, хромогранин, А и синаптофизин. Клетки Березовского—Штернберга экспрессировали CD15 и CD30 во всех случаях заболеваний лимфомой Ходжкина.
Иммуноцитохимия была бесполезной в 10 случаях тонкоигольных аспиратов. Недостаточное количество клеточного материала и фоновое окрашивание в 3 случаях не позволили установить диагноз ФЛ (ложноотрицательные случаи). В этих случаях в препаратах определялась смешанная В- и Т-клеточная популяция и иммуноцитохимически выявлялась коэкспрессия легких цепей иммуноглобулинов κ и λ.
FISH оказалась полезной в 59 случаях из 61. Для Ф.Л. характерна транслокация t (14;18) (q32;q21), сопровождающаяся перемещением онкогена Bcl2 в область гена, кодирующего тяжелую цепь иммуноглобулинов Ig, что приводит к гиперэкспрессии онкопротеина Bcl2. Блокирование апоптоза, связанное с гиперэкспрессией Bcl2, имеет решающее значение в патогенезе ФЛ. В нашем исследовании перестройка гена Bcl2 наблюдалась у 19 больных из 21 с ФЛ (табл. 2). В случае диффузной В-клеточной крупноклеточной лимфомы определяли перестройку гена Bcl6 (3q27). Лимфома из клеток зоны мантии характеризовалась перестройкой гена CCND1 (11q13), что иммуноцитохимически сопровождалось гиперэкспрессией онкопротеина Cyclin D1. Диагноз лимфомы Беркитта был подтвержден перестройкой гена c-MYC (8q24).

Различие между реактивными изменениями лимфатических узлов и злокачественными лимфомами является наиболее сложной областью цитологической диагностики. При этом гистологическое исследование удаленных лимфатических узлов в некоторых случаях также вызывает диагностические трудности. В случаях ФЛ высокой степени злокачественности и лимфом Ходжкина цитоморфологическая картина, как правило, очевидна и не вызывает сомнений, тогда как цитологическая диагностика лимфомы низкой степени злокачественности чаще всего основывается на присутствии относительно мономорфной лимфоидной клеточной популяции, в отличие от полиморфного клеточного состава лимфатического узла при реактивных изменениях. Таким образом, ошибочная цитологическая диагностика может быть в тех случаях, когда клеточный состав лимфомы представлен смешанным клеточным составом (ложноотрицательные случаи), либо при реактивных изменениях лимфатического узла с наличием атипичных клеток (ложноположительные случаи). По этим причинам большинство авторов выступают за проведение биопсии лимфатических узлов с гистологическим исследованием, чтобы подтвердить цитологический диагноз лимфомы. Тем не менее тонкоигольная аспирационная биопсия успешно используется для диагностики рецидива лимфомы или наличия лимфомы и исключения других, не связанных с лимфомой лимфаденопатий, получения клеточного материала из хирургически недоступных очагов или у больных с плохим общим состоянием.
В нашем исследовании у 8 (12%) из 67 больных не проводили биопсию лимфатических узлов для гистологического подтверждения цитологического диагноза лимфомы из-за плохого общего состояния этих больных. Тем не менее уточнение типа лимфом не требуется этим больным, так как у большинства из них возможно лишь симптоматическое лечение. Кроме того, цитологически и клинически диагностированные реактивные лимфоидные гиперплазии требовали консервативного лечения больных с лимфаденопатией и не требовали биопсии лимфатического узла.
В нашем исследовании проведено 549 тонкоигольных аспиратов лимфатических узлов, из них 277 (50,5%) оказались лимфаденопатиями, не связанными с метастазами. 12,2% (67 из 549) аспиратов составили лимфомы. Таким образом, более чем в половине случаев аспирационных биопсий требовалось проведение дифференциальной диагностики между злокачественными лимфомами и реактивными изменениями лимфатических узлов.
В 61 случае из 67 злокачественных лимфом были правильно определены цитологически. Анализ 6 ложноотрицательных результатов показал, что в 3 случаях ошибочно не установлены ФЛ, в 2 — лимфомы Ходжкина и в одном — хронический лимфолейкоз. Гиподиагностика в случаях ФЛ обусловлена тем, что цитологически клеточный состав был представлен лимфоидными элементами разной степени зрелости с наличием гистиоцитов, в связи с чем цитологически расценено как реактивные изменения, а не опухолевый процесс. Иммуноцитохимия была ошибочна в 3 случаях, поскольку показывала смешанную Т- и В-клеточную популяцию и клональность по легким цепям иммуноглобулинов не выявлялась. Таким образом, важно, что отрицательные результаты тонкоигольных аспирационных биопсий не исключают лимфомы у пациентов с неясными лимфаденопатиями и требуют повторной тонкоигольной биопсии или биопсии лимфатического узла с гистологическим исследованием в зависимости от клинических данных.
В 2 случаях ошибки отмечены при лимфоме Ходжкина. Лимфома Ходжкина цитологически не была установлена, так как в мазки не попали клетки Березовского—Штернберга, либо они были настолько редки, что маскировались доминирующим полиморфным клеточным инфильтратом, имитируя реактивную гиперплазию. Наличие эпителиоидных гранулем, как в одном из наших случаев, может также предположить инфекционн