Рвота и черный стул что это
Кровавая рвота (K92.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Период протекания
Минимальный период протекания (дней): 1
Максимальный период протекания (дней): не указан
Развивается непосредственно после начала кровотечения из верхних отделов ЖКТ.
Этиология и патогенез
Причиной кровавой рвоты являются кровотечения из верхних отделов желудочно-кишечного тракта.
К четырем самым распространенным причинам кровотечения из верхних отделов желудочно-кишечного тракта относятся:
Данные заболевания ответственны за более чем 90% всех случаев кровотечения из верхних отделов ЖКТ, когда можно точно установить место поражения.
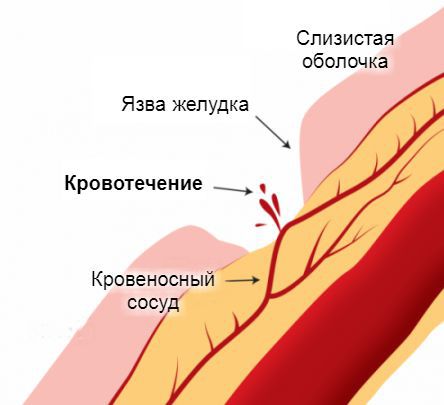
Пептическая язва
Является, возможно, самой распространенной причиной кровотечения из верхних отделов ЖКТ. В основной массе случаев язвы выявляются в двенадцатиперстной кишке (ДПК). Риск возникновения значительного кровотечения присутствует приблизительно у 20-30% больных с документально подтвержденными язвами. При отсутствии в анамнезе типичных для язвенной болезни данных, тем не менее следует иметь ее в виду, та как кровоизлияние может быть и начальным проявлением пептической язвы.
Гастрит
Развитие гастрита может обуславливаться недавним употреблением алкогольных напитков или приемом противовоспалительных средств (ацетилсалициловая кислота, индометацин).
Эрозии или симптоматические язвы у больных с гастритом часто возникают вследствие больших травм, хирургических вмешательств при тяжелых системных заболеваниях, в особенности у пострадавших от ожога и при повышении внутричерепного давления.
Гастрит предполагают, основываясь на соответствующих клинических данных, так как типичные физикальные признаки гастрита неизвестны.
Для подтверждения диагноза, как правило, проводится гастроскопия (рентгенологическое обследование обычно не позволяет выявить гастрит).
Синдром Маллори-Вейсса
Данный синдром всё чаще выявляется в качестве причины острых кровотечений из верхних отделов ЖКТ с помощью эзофагогастродуоденоскопии. К синдрому Маллори-Вейсса относится разрыв слизистой оболочки в месте соединения пищевода с желудком, который часто проявляется позывами на рвоту или некровавой рвотой в анамнезе, вслед за чем появляется кровавая рвота.
Другие патологии
Кровавая рвота, имеющая источником пищевод, может являться также следствием повреждений, вызванных внедрением инородных тел или аневризмой аорты, вскрывшейся сквозь стенку пищевода.
Возможен разрыв атеросклеротических аневризм аорты в просвет тонкой кишки, который почти всегда заканчивается смертью больного. Подобный разрыв может также произойти после реконструктивной операции на артериях с образованием свища между синтетическим протезом и просветом кишки. Внезапному массивному кровотечению из аортокишечного свища может предшествовать небольшая кровоточивость. Внезапное кровотечение может возникнуть после травмы, которая привела к разрыву печени, в результате чего кровь может попасть в желчные протоки (т.е. гемобилия).
Клиническая картина
Cимптомы, течение
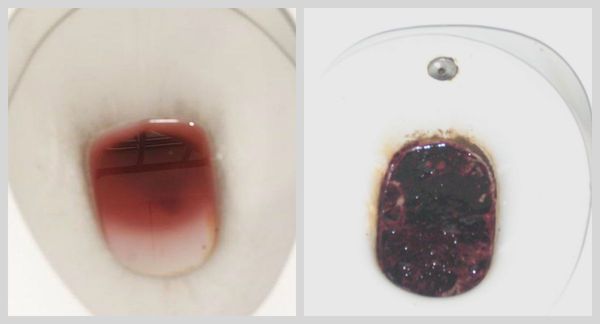
Распознать кровавую рвоту в большинстве случаев не трудно по темному, даже черному, цвету свернувшейся крови, имеющей кислую реакцию и смешанной с остатками пищи.
При внезапных, очень обильных кровотечениях кровь может иметь светло-красный цвет. Рвота алой кровью означает, что источник кровотечения находится скорее всего в пищеводе, так как кровь не успела вступить в реакцию с соляной кислотой в желудке. Однако при массивном кровотечении из желудка и невысокой секреции соляной кислоты в нем, а также при локализации язвы желудка в кардиальном отделе, в рвотных массах может отмечаться примесь неизмененной крови.
Аналогично рвота кофейной гущей не всегда означает, что источник кровотечения находится именно в желудке или двенадцатиперстной кишке. При проглатывании крови и последующей рвоте так называемая «пищеводная» кровь может иметь цвет кофейной гущи с прожилками алой крови.
Мелена
Мелена — это черные дегтеобразные испражнения, которые формируются при обильных (более 60 мл) острых либо хронических кровотечениях из разных отделов желудочно-кишечного тракта. Причиной патологического состояния могут быть первичные поражения органов пищеварительной системы, нарушения системы гемостаза, некоторые инфекционные болезни. С целью обнаружения источника и причины геморрагии применяют эндоскопические, рентгенологические и лабораторные методы исследования. При характерном изменении внешнего вида каловых масс следует без промедления обратиться к врачу.
Общая характеристика
В случае развития мелены пациент замечает резкое изменение консистенции и цвета каловых масс — они становятся более жидкими, «липкими», приобретают черный цвет (дегтеобразные испражнения). Следует различать мелену и физиологические изменения цвета кала, обусловленные приемом лекарств – каловые массы после применения препаратов железа и висмута оформленные, твердые. Кровотечение сопровождается болями в животе различной интенсивности и другими диспепсическими расстройствами, выраженность которых зависит от уровня и степени поражения пищеварительной системы.
В некоторых случаях с появлением крови в фекалиях болевой синдром стихает. Одновременно с возникновением мелены развивается рвота «кофейной гущей», нарушается общее самочувствие: кожа и слизистые становятся бледными, отмечаются головокружение, слабость, обмороки. При массивной кровопотере возможен коллапс, который характеризуется частым слабым пульсом, резким падением артериального давления, потерей сознания. Кровотечение из ЖКТ является симптомом серьезных патологических состояний и требует экстренного оказания квалифицированной медицинской помощи.
Причины мелены
Чаще всего обильное кровотечение, приводящее к выделению из прямой кишки черных дегтеобразных фекалий, осложняет течение гастродуоденальной патологии. Более редким фактором, обуславливающим развитие мелены, являются обильные носовые и легочные геморрагии, сопровождающиеся заглатыванием крови. Нарушение цвета и консистенции кала наблюдается при остром эрозивном эзофагите, узелковом периартериите, который протекает с вовлечением в процесс мелких сосудов ЖКТ. Измененная кровь, появляющаяся в испражнениях при общем тяжелом состоянии больного, может указывать на разрыв аневризмы аорты в просвет тонкого кишечника.
Желудочно-кишечные кровотечения
Основная причина мелены — развитие острых или обильных хронических геморрагий из верхних сегментов ЖКТ, связанных преимущественно с язвенно-деструктивными процессами в слизистой оболочке. Темный цвет кала появляется при взаимодействии цельной крови с соляной кислотой желудка и превращении гемоглобина в солянокислый гематин. Появление мелены также вызывается кровотечениями из тонкого или начальных отделов толстого кишечника при условии замедления перистальтики и нарушения пассажа каловых масс. Дегтеобразный стул служит симптомом таких болезней ЖКТ, как:
Инфекционные патологии
Мелена при вирусных или бактериальных поражениях потенцируется как прямым действием микроорганизмов на стенки пищеварительного тракта, так и опосредованным влиянием через нарушения механизмов сосудистой проницаемости и гемостаза. Появление черных зловонных фекалий сопровождается общеинфекционным синдромом: фебрильной лихорадкой, головными болями, миалгиями и артралгиями. Постепенно развиваются патогномоничные для каждого возбудителя симптомы. Из инфекционных болезней меленой наиболее часто осложняются:
Нарушения свертываемости крови
Геморрагия в верхних отделах пищеварительного тракта может быть связана с системными гематологическими заболеваниями, при которых развивается склонность к гипокоагуляции, недостаточность факторов свертывания, патологическое повышение проницаемости сосудистой стенки. При таких болезнях мелена сопровождается носовыми, маточными и легочными кровотечениями. Возможны кровоизлияния в полости суставов и перикарда, что приводит к появлению соответствующей симптоматики. Основными причинами дегтеобразных испражнений являются следующие геморрагические болезни:
Патология печени
Причиной желудочных кровотечений с выделением черного «липкого» стула становятся хронические заболевания печени (фиброз, цирроз), приводящие к портальной гипертензии. Из-за нарушения оттока крови коллатеральные сосуды нижней трети пищевода и желудка расширяются, а затем разрываются при повышении давления в брюшной полости, что сопровождается массивной кровопотерей. При первичных поражениях печени мелена, как правило, сочетается с кровавой рвотой, специфическими «печеночными знаками»: пальмарной эритемой, сосудистыми звездочками на коже живота.
Обследование
Обследованием пациента занимается врач-гастроэнтеролог, в случае массивной геморрагии обязательна консультация хирурга. Диагностический поиск при наличии мелены направлен на быстрое обнаружение источника кровотечения, а при возможности и его устранение. Используется комплекс инструментальных и лабораторных методов, которые необходимы для изучения состояния пищеварительного тракта, оценки тяжести состояния больного и степени гемодинамических нарушений. Наиболее ценными для диагностики считаются:
При массивном кровотечении и невозможности проведения качественного эндоскопического исследования для визуализации точного места повреждения сосуда назначается селективная мезентериальная артериография. В качестве скринингового теста при неясной этиологии мелены используется метод радионуклидного сканирования с мечеными эритроцитами.
Симптоматическая терапия
Мелена служит специфическим признаком обильного кровотечения из сосудов пищеварительных органов. Такое патологическое состояние не может быть устранено самостоятельно в домашних условиях. При появлении дегтеобразных темных каловых масс необходимо незамедлительное обращение за квалифицированной медицинской помощью, поскольку несвоевременная диагностика и лечение чреваты массивной кровопотерей, выраженными нарушениями деятельности всех систем организма.
Кал черного цвета, причины темного кала у взрослых и детей
В норме стул должен быть коричневого цвета. Но иногда кал окрашивается в черный цвет. Чаще всего изменение цвета связано с употреблением определенных продуктов, но нередко может указывать на серьезные проблемы с органами пищеварительной системы.
Почему кал становится черным
В черный цвет каловые массы могут окрасить некоторые продукты и лекарственные препараты. Это свекла, темный виноград и темные ягоды, чернослив, гранат, томаты, крепкий чай и кофе, активированный уголь, лекарства с железом. При исключении провоцирующих продуктов из рациона стул приобретает нормальный цвет в течении 1-3 суток.
При патологических состояниях окрашивание фекалий в черный цвет свидетельствует о наличии крови в каловых массах. Это происходит при осложнении гепатита, цирроза, онкологических патологий, язвенной болезни желудка и двенадцатиперстной кишки, патологиях ЖКТ. При этом меняется и консистенция экскрементов, они становятся вязкими, неоформленными, внешне напоминают деготь. Внутренние кровотечения приводят к развитию геморрагического шока, острой почечной недостаточности, постгеморрагической анемии.
При каких патологиях кал может быть черным:
Спровоцировать изменение цвета кала может длительный прием препаратов, которые разжижают кровь. Это нестероидные противовоспалительные средства, антиагреганты с ацетилсалициловой кислотой, некоторые антибактериальные средства.
При беременности темный стул возникает при лечении анемии препаратами железа. Это неопасно для развития плода, не влияет на течении гестации. Но если в анамнезе есть болезни пищеварительного тракта, крови, печени, изменение цвета фекалий — повод для срочной консультации с врачом.
У детей черный кал наблюдается редко. При изменении цвета фекалий нужно проанализировать рацион ребенка. Темный оттенок имеет меконий или первородный кал, что является нормой. Через 2-3 дня у новорожденных на грудном вскармливании каловые массы становятся светло-желтыми.
Но если малыша кормят молочными смесями с витаминами, железом, кал может быть темного цвета. Если при этом нет проблем со сном, аппетитом, настроением, поводов для беспокойства нет. Небольшие черные волокна, которые могут присутствовать в кале, это непереваренные частицы банана, а не паразиты, как часто думают родители. Паразиты преимущественно светлого цвета.
К врачу нужно обратиться, если повышается температура, наблюдается беспокойное поведение.
Дополнительные симптомы при кале черного цвета
У детей и взрослых изменение цвета каловых масс наблюдаются и другие негативные признаки:
В группу риска входят люди, которые часто употребляют алкоголь в больших дозах, кортикостероиды, антибиотики. Вероятность развития патологий ЖКТ возникает при постоянном нарушении режима и правил здорового питания.
Необходимые обследования при черном кале
При изменении цвета каловых масс необходимо посетить гастроэнтеролога, при тяжелых патологиях потребуется консультация хирурга, онколога, гепатолога.
Выявить внутренние кровотечения помогут следующие методы диагностики:
При потемнении кала часто требуется экстренная госпитализация и хирургическое вмешательство. Если состояние человека ухудшается, нужно вызвать скорую помощь. До приезда врача больному нельзя давать воду и еду, нужно обеспечить полный покой.
Медикаментозное лечение — группы препаратов:
При выявлении онкологических патологий назначают медикаментозную, лучевую, лазерную терапию, хирургическое вмешательство. При язвенной болезни прошивают кровоточащие язвы или удаляют часть желудка или двенадцатиперстной кишки.
При любом методе лечения назначают низкокалорийную диету, постельный режим. Основа рациона — кисломолочные продукты, различные жидкие каши, отруби, овощи, приготовленные на пару, протертые фрукты. Нельзя употреблять горячую пищу и напитки.
Физические и химические показатели кала могут многое рассказать о состоянии здоровья, работе ЖКТ. Чтобы избежать проблем с пищеварением, необходимо отказаться от спиртных и газированных напитков, калорийных блюд, фаст-фуд, жирную, жареную еду. Следует избегать переедания и длительных перерывов между приемами пищи. Лучший способ профилактики — регулярное посещение врача.
Что такое кровотечение желудочно-кишечное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника. Его основная опасность заключается в том, что на ранних стадиях или при небольших объёмах кровопотери пациент может вовсе не испытывать никаких симптомов. Это связано с отсутствием болевых рецепторов на слизистой оболочке органов пищеварительного тракта. Так как основное предназначение этих органов — перерабатывать поступающую еду, кровь проходит через пищеварительный тракт так же, как и жидкая пища.
При повторных или продолжающихся кровотечениях, а также при нарастании объёма кровопотери у человека появляются видимые характерные симптомы : рвота кровью или кровянистые выделения из заднего прохода. Так как при этом кровь покидает кровеносное русло, в организме быстро или постепенно нарушаются обменные процессы, больной слабеет, его кожа становится бледной, вырабатывается липкий холодный пот, нарушается сознание. В итоге пациент попадает в больницу (чаще в карете скорой помощи), но шансы на излечение в таком шоковом для организма состоянии на фоне массивной кровопотери порой стремительно «тают» даже в условиях специализированного стационара, не говоря уже о случаях, когда своевременно оказать квалифицированную медпомощь просто невозможно.
Источник желудочно-кишечного кровотечения — эрозированные кровеносные сосуды, прилегающие к стенкам пищевода, желудка или кишечника. Эрозия сосудов связана с появлением дефектов на поверхности слизистой оболочки этих органов. Чаще всего они бывают бессимптомными и возникают под действием болезнетворных агентов. Постепенно эти дефекты достигают глубоких слоёв, «разъедая» стенки пролегающих к ним кровеносных сосудов. Примерно по такому же принципу в стенки сосудов прорастают раковые опухоли на поздних стадиях развития. Достигая определённых размеров, они начинают разрушаться сами, нарушая при этом целостность сосудистой стенки.
Симптомы желудочно-кишечного кровотечения
Являясь осложнением других болезней, желудочно-кишечное кровотечение может возникнуть на фоне жалоб, свойственных этим заболеваниям. Например, при кровотечении на фоне язвенного колита или язвы желудка пациента будут беспокоить боли в животе. Но в случае неинтенсивного кровотечения или непродолжительных подкравливаний какие-либо проявления могут отсутствовать. Такое возможно при бессимптомном течении язвы или рака желудка и двенадцатиперстной кишки. Порой кровотечение становится первым признаком уже развившейся болезни.
Заподозрить это грозное состояние на начальных стадиях может только опытный внимательный доктор, но для этого к нему нужно своевременно обратиться. Поэтому при болях в животе и ухудшении общего самочувствия рекомендуется не заниматься самолечением, а показаться врачу.
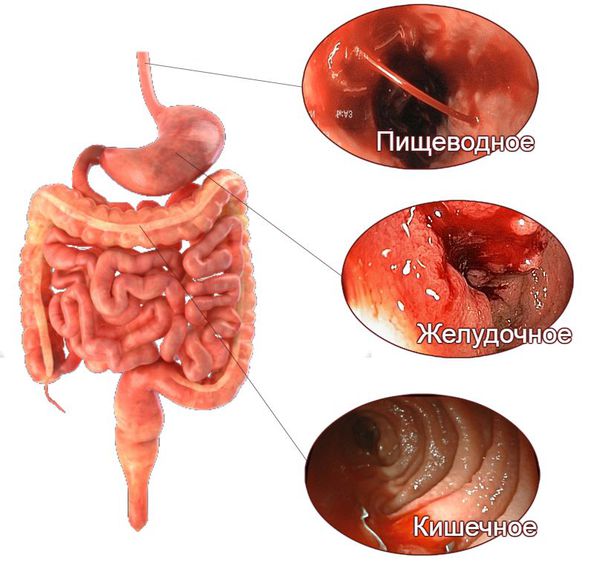
Признаки желудочно-кишечного кровотечения группируют в зависимости от того, из какого отдела они происходят — верхнего или нижнего.
При кровотечениях из верхнего отдела (пищевода, желудка и двенадцатиперстной кишки) на первое место выходят следующие симптомы:
Поражению нижних отделов желудочно-кишечного тракта, помимо того же чёрного стула и мелены, в большей степени свойственны следующие симптомы:
Кроме указанных симптомов при кровотечении наблюдаются общие признаки, связанные с кровопотерей. Кровь в кровеносном русле становится более густой, хуже переносит питательные вещества и кислород, что вызывает:
Патогенез желудочно-кишечного кровотечения
На 4-5 день после кровотечения костный мозг начинает активно восполнять недостающее количество потерянных элементов крови, в частности эритроциты и тромбоциты. Если кровотечение больше не возникало, уровень эритроцитов нормализуется через 2-3 недели.
На самочувствие пациента и клиническую картину желудочно-кишечного кровотечения влияют объём и скорость кровопотери. От них зависит, насколько полноценно и быстро механизмы компенсации и приспособления организма восстановят объём циркулирующей крови.
В случае самостоятельной остановки кровотечения и потери не больше 10 % от исходного объёма крови состояние организма, как правило, легко стабилизируется за счёт вышеописанных процессов.
Классификация и стадии развития желудочно-кишечного кровотечения
Классифицируется желудочно-кишечное кровотечение по различным признакам.
По локализации выделяют:
По клиническому течению различают:
По объёму оно может быть:
По характеру выделяют:
По этиологии (причине возникновения) оно может быть язвенным и неязвенным, по частоте — первичным и рецидивным (повторным).
При кровопотере лёгкой степени тяжести больной может не обратить внимания на возможную лёгкую тошноту, сухость во рту, слабость и познабливание, пока у него не появится рвота кровью. Также при лёгком кровотечении может возникнуть чёрный дегтеобразный стул.
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующим последствиям:
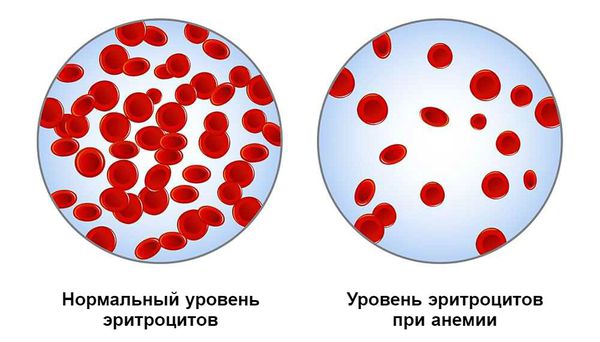
Постгеморрагическая анемия — это состояние организма после кровотечения, при котором снижается уровень гемоглобина в крови.
Медленно развивающаяся анемия формируется на фоне хронического или рецидивирующего небольшого кровотечения. Её проявления менее выражены, так как организм частично успевает компенсировать состояние.
В случае массивной и быстрой кровопотери возникновение анемии сопровождается развитием геморрагического шока с высокой вероятностью летального исхода.
Геморрагический шок — это смертельно опасное состояние, вызванное быстрым снижением объёма циркулирующей крови больше чем на 15-20 %. При такой кровопотере резко нарушается снабжение тканей кислородом и энергетическими продуктами, сбивается адекватный тканевой обмен и нарастает интоксикация.
Несмотря на мощные компенсаторные возможности организма и современные медицинские технологии, смертность от геморрагического шока остаётся актуальной проблемой. Даже среди тех пациентов, которым удаётся пережить состояние геморрагического шока, уровень смертности достаточно высокий.
Геморрагический шок переносится по-разному: кто-то жалуется только на усталость, а кто-то поступает в медучреждение на машине скорой помощи без сознания. Всё зависит от состояния организма и возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Общие признаки геморрагического шока:
Осложнением геморрагического шока является полиорганная недостаточность, которая может стать причиной смерти. Она развивается в 30-70 % случаев.
Острая почечная недостаточность, возникшая на фоне острого нарушения кровоснабжения, приводит к глубоким нарушениям выделительной функции почек. Её развитие проходит четыре фазы:
Диагностика желудочно-кишечного кровотечения
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводится хирургом. Он тщательно выясняет историю заболевания, оценивает характер рвотных масс и испражнений, очень осторожно ощупывает живот, чтобы не усилить кровотечение. Для определения следов крови и возможной причины кровопотери выполняет пальцевое исследование прямой кишки.
Чтобы приблизительно оценить объём кровопотери при первом обращении больного к врачу, доктор измеряет частоту сердечных сокращений и артериальное давление, оценивает окрас кожного покрова:
Для оценки тяжести процесса кровь анализируется на предмет количества эритроцитов, гемоглобина и тромбоцитов, определяется её свёртывающая способность, уровень креатинина, мочевины и печёночных ферментов. Также важно провести исследование кала на скрытую кровь. Положительный результат будет сохраняться в течение двух недель после одного кровотечения, а чёрный дёгтеобразный стул — в течение пяти суток.
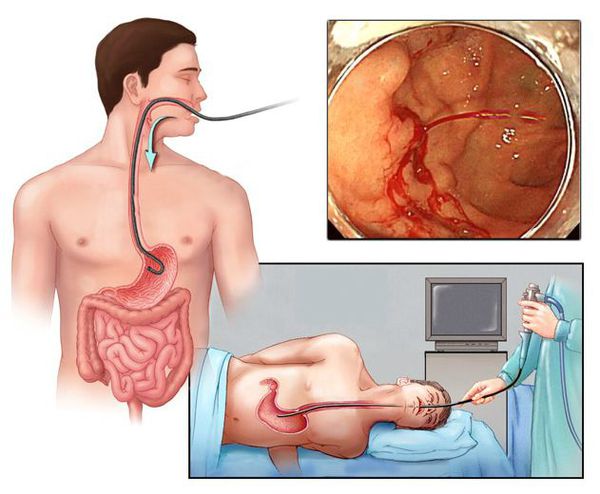
Наиболее ценным и точным методом диагностики при подозрении на желудочно-кишечное кровотечение является эндоскопия. С её помощью врач может не только обнаружить источник кровопотери, но и остановить кровотечение, тем самым избавив больного от сложных и опасных хирургических операций и в значительной мере улучшив прогноз на выздоровление.
Лечение желудочно-кишечного кровотечения
Пациента с подозрением на желудочно-кишечное кровотечение необходимо экстренно госпитализировать в хирургическое отделение. Там ему окажут квалифицированную помощь:
Особенно активным должно быть лечение в случае острого кровотечения, сопровождающегося кровавой рвотой и меленой. Его следует проводить до полной стабилизации клинических, эндоскопических и гематологических показателей.
Существует два направления в терапии желудочно-кишечных кровотечений: консервативное и хирургическое. Выбор направления и метода лечения зависит от локализации кровотечения, его интенсивности и причины возникновения.
Консервативная тактика возможна в двух случаях:
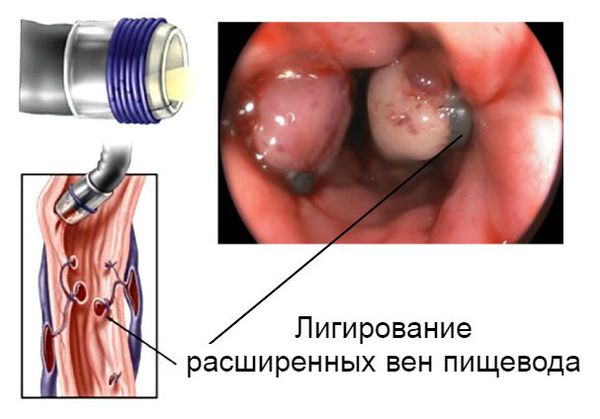
Кровотечение, которое возникло на фоне варикозно расширенных вен пищевода, можно остановить эндоскопически, т. е. не прибегая к открытой операции. Для этого выполняется лигирование (перевязка) или склерозирование (склеивание) изменённых сосудов. Метод склерозирования сегодня используется редко. В некоторых случаях кровотечения из желудка или кишечника можно остановить с помощью электрокоагуляции (прижигания током) или обкалывания кровоточащих сосудов.
Большинство кровотечений, связанных с язвенной болезнью, внезапно и самостоятельно прекращаются. При этом в 20 % случаев оно со временем возобновляется, в связи с чем больному может потребоваться оперативное лечение.
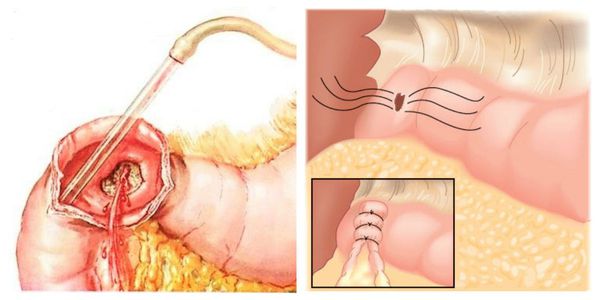
Хирургическая тактика требуется тогда, когда консервативные методы лечения оказались малоэффективными или вовсе не улучшили состояние больного. Заключается она в остановке кровотечения путём выполнения различных операций:
Прогноз. Профилактика
Основой профилактики такого грозного осложнения, как желудочно-кишечное кровотечение, является своевременное лечение причинных заболеваний. Для этого Всемирная организация здравоохранения разработала определённые рекомендации:
1. Чтобы своевременно диагностировать заболевания в верхних отделах пищеварительного тракта, рекомендуется, начиная с 40-50 лет, каждый год обращаться к терапевту или гастроэнтерологу для профилактического осмотра. Также один раз в два года нужно делать гастроскопию (ЭГДС) с определением кислотности желудочного сока, выполнением биопсии для анализа на H. Pylori и гистологическим исследованием подозрительных участков. Эти мероприятия позволят вовремя выявить гастрит, дуоденит и инфекцию H. Pylori, избежать развития язвенной болезни и онкологии.
2. Для своевременной диагностики заболеваний в нижних отделах пищеварительного тракта рекомендуется, помимо вышеуказанных процедур, 1 раз в пять лет выполнять колоноскопию с уточняющей биопсией подозрительных участков, начиная с 45 лет. Это позволит вовремя пролечить заболевания кишечника и избежать развития желудочно-кишечного кровотечения.