Рвота при ротовирусе у взрослых чем лечить
«КИШЕЧНЫЙ ГРИПП»: что такое РОТАВИРУС и как от него защититься?
С РОТАВИРУСНОЙ ИНФЕКЦИЕЙ МНОГИЕ ЗНАКОМЫ не понаслышке: вирус, чаще всего «принесённый» ребёнком из детского сада, способен на несколько дней выбить из колеи всю семью. При этом в тошноте, рвоте и диарее часто винят испорченные продукты — кажется, все члены семьи «съели что-то не то». Попытки лечить кишечную инфекцию антибиотиками не дают результатов: как и при любых вирусных инфекциях, антибактериальные средства в этом случае бесполезны. Рассказываем, откуда берётся ротавирусная инфекция и что с ней делать.
Как передаётся инфекция
Под электронным микроскопом этот вирус похож на колесо — отсюда и его название, от латинского rota (колесо). Передаётся он фекально-оральным путём — то есть это типичная болезнь грязных рук. В странах, где водопроводная вода недостаточно хорошо очищается, ротавирусная инфекция может распространяться через воду. Кроме того, ещё в 1993 году было проведено исследование в детских садах, в котором вирус обнаруживали на поверхности телефонов, питьевых фонтанчиков, столов для игры с водой.
Ротавирус легко распространяется среди детей младшего возраста, которые, в свою очередь, передают его членам семьи и другим людям, с которыми общаются. После начала симптомов вирус продолжает выделяться с фекалиями до десяти дней (а у людей с иммунодефицитом — до месяца). Хорошая гигиена — мытьё рук и поддержание чистоты — важны, но их недостаточно.
Почему это опасно
По данным Всемирной организации здравоохранения, ротавирусная инфекция — причина четверти всех заболеваний, связанных с острой диареей, у детей до пяти лет. В европейском регионе она приводит к гибели более десяти тысяч детей каждый год.
После одного-трёх дней инкубационного периода (когда заражение произошло, но симптомы ещё не появились) возникают рвота и диарея, повышается температура, может появиться слабость и боль в животе. Эти симптомы могут продолжаться от трёх до восьми дней и приводить к серьёзным осложнениям, в том числе обезвоживанию. При этом человек теряет больше жидкости, чем поступает в организм.
У маленьких детей при обезвоживании заметны сухость кожи, языка, рта, плач без слёз, сухой подгузник в течение трёх часов, запавшие глаза и щёки, вялость и раздражительность. У взрослых появляется очень сильная жажда, мочеиспускание становится редким, а моча — тёмной, появляются усталость, головокружение, спутанность сознания. Такое состояние угрожает жизни, а значит, лечить его нужно в больнице под наблюдением врачей. При подозрении на обезвоживание за медицинской помощью нужно обратиться немедленно.
Как лечиться
Как и в случае большинства вирусных инфекций, специфических лекарств против ротавируса не существует, а антибиотики по понятным причинам бесполезны. Это не значит, что ничего делать не надо — поддерживающая терапия поможет легче перенести болезнь и избежать серьёзных осложнений. В первую очередь нужно заняться восполнением потерь жидкости — пить воду, изотонические напитки или специальные аптечные солевые препараты. Детям нужно почаще давать маленькие порции жидкости. В тяжёлых случаях жидкость вводят внутривенно в больнице.
Важно избегать алкоголя, никотина, кофеина и жирной пищи — это приведёт к раздражению кишечника и ухудшению состояния. И для взрослых, и для детей важно пить много жидкости и есть мягкую еду, чтобы не раздражать пищеварительную систему. Американская академия педиатров при тяжёлой диарее рекомендует следить за температурой тела, обращать внимание на такие опасные признаки, как кровь в стуле, не поить детей кипячёным молоком, солёным бульоном или супом и не пытаться сделать смесь для восполнения потерянных минеральных веществ самостоятельно.
«Польза» колы при ротавирусной инфекции — распространённый миф. Обосновывают его тем, что ортофосфорная кислота якобы может уничтожить вирус, а сам напиток служит антисептиком и восполняет потерю жидкости. На самом деле официальных рекомендаций по применению колы при диарее или ротавирусной инфекции нет нигде в мире. Вероятнее всего, «лечение» желудочно-кишечных расстройств газировкой пошло из стран, где напиток в бутылках — более доступный вариант, чем специальные смеси для регидратации, и более безопасный (с точки зрения инфекций), чем водопроводная вода.
Как защититься
Единственный надёжный способ защиты от ротавирусной инфекции — вакцинация. На сегодняшний день в России эта прививка не включена в национальный календарь, то есть не оплачивается системой ОМС, поэтому родителям новорождённых стоит озаботиться вакцинацией за свой счёт. Доступная в России вакцина не требует укола — это капли для приёма внутрь. Первая доза вводится в возрасте от шести до двенадцати недель, завершить вакцинацию (ввести ещё две дозы) нужно, прежде чем ребёнку исполнится тридцать две недели. Эффективность и безопасность вакцины были подтверждены в исследованиях с участием более 70 тысяч детей.
#нацпроектдемография89
Ротавирусная инфекция: как лечить и как не заразиться?
Ротавирусная инфекция — участившееся инфекционное заболевание, с которым сталкивается большинство родителей. Однако о лечении своего ребенка знает далеко не каждый.
Педиатр GMS Clinic Анастасия Вартомянц-Чупрякова рассказала информационному порталу «Здоровые дети», чем опасен ротавирус, как его лечить, и существуют ли способы профилактики.
Анастасия, что такое Ротавирус?
Это кишечная инфекция, которая вызывается вирусом семейства Реовирусы. Инфицирование происходит из-за попадания ротавируса на слизистую ротовой полости, вирус проникает дальше в пищеварительный тракт и начинает размножаться в тонком кишечнике, вызывая неблагоприятные последствия.
У ротавируса есть восемь видов, но человек может заразиться лишь тремя из них, при этом болезнь протекает абсолютно одинаково. Чаще всего в нашей стране заражаются ротавирусом вида А.
Ротавирусная инфекция характеризуется сезонностью, вирус активен при высокой влажности и устойчив к низким и высоким температурам. Чаще всего дети болеют в зимне-весенний и осенне-зимний период.
Какие симптомы характерны при заболевании ротавирусной инфекцией?
Характерно острое начало — рвота, жидкий стул, боли в животе, повышение температуры.
Как передается заболевание?
Через грязные руки инфекция попадает в рот, то есть фекально-оральным путем. Воздушно-капельным путем ротавирус не передается.
В каком возрасте дети наиболее подвержены заболеванию?
До пяти лет практически каждый ребенок хотя бы раз в жизни переболевает ротавирусом, в той или иной степени. Данная инфекция поражает все возрастные слои населения.
Как происходит массовое заражение детей в школе?
Дети не соблюдают простых правил личной гигиены — после посещения туалетной комнаты не моют руки. Дальше происходят рукопожатие, игры, съели яблочко, поделились яблоком с другом, откусили шоколадку у друга и так далее. Таким образом распространяется инфекция.
Чем опасен ротавирус?
Главная опасность — это потеря жидкости. Обезвоживание и интоксикация ведут к нарушению функций организма.
В течение какого времени после инфицирования проявляются симптомы заболевания?
Инкубационный период — от нескольких часов до нескольких суток. Чаще всего симптомы проявляются на первые — вторые сутки.
Сколько длится острый период заболевания?
Это индивидуально для каждого случая. Чаще всего — от трех до пяти суток. Первые трое суток — самое тяжелое течение заболевания.
Что делать, если у ребенка высокая температура?
Если температура выше, чем 38,5 °C, то ее нужно сбивать жаропонижающими средствами. При преобладании рвоты — лучше ректальные свечки, при превалировании диарейного синдрома — суспензия через рот. Препаратами выбора могут быть парацетамол и ибупрофен.
Существует ли особая опасность для маленьких детей до года?
Как я уже говорила, мы боимся потери жидкости, соответственно, чем меньше человечек, тем меньший объем жидкости находится в его организме. Если у ребенка будет многократная рвота и обильный жидкий стул, значит ребенок быстрым темпом дойдет до обезвоживания. Поэтому в тяжелых случаях — однозначно стационар.
Можно ли лечить заболевание самостоятельно?
При первых симптомах заболевания необходимо обратиться к доктору, чтобы он посмотрел ребенка, сделал необходимые анализы и назначил правильное лечение. До осмотра у врача нужно начать отпаивать ребенка водой — небольшими порциями. Заниматься самостоятельным лечением ребенка не следует.
Нужно ли кормить ребенка до назначения лечения врачом?
Во время болезни ротавирусной инфекцией дети чаще всего от еды отказываются, так как превалирует рвота. Но если ребенок просит есть, то это должна быть еда не жирная, не содержащая большого количества клетчатки. Прекрасно подходит рисовая каша, которая закрепляет стул и является сорбентом.
В народе принято при заболевании ротавирусом давать детям Регидрон. Нужно ли это делать?
Регидрон — это солевой раствор, он является лекарственным препаратом. Принимать его или нет — решает только врач.
Можно ли осуществлять лечение на дому?
Все зависит от степени тяжести заболевания. Если форма легкая — лечение можно проводить на дому. Если заболевание средне-тяжелое или тяжелое — стационар. В любом случае, это определяет врач.
Что делать, если у ребенка в классе много случаев заболевания?
Необходимо объяснить ребенку, что очень важно соблюдать правила личной гигиены.
Какие меры предосторожности принимать в квартире, если болеет ребенок?
В этом случает также необходимо соблюдать правила гигиены. Если рвотные или каловые массы попадают на поверхность, это место нужно обрабатывать дезинфицирующими средствами. Мыть руки чаще.
Какая должна быть восстановительная терапия после того, как спали основные симптомы заболевания?
Соблюдение элиминационной диеты (от англ. Elimination — исключение, устранение — это диета с исключением некоторых продуктов из рациона) — необходимо на время исключить из рациона жирные продукты и продукты с повышенным содержанием клетчатки, а также продукты, вызывающие послабление кишечника, с постепенным расширением диеты.
Какая существует профилактика этого заболевания?
Профилактика — соблюдение правил личной гигиены и вакцинация. Вакцинация проводится для детей в возрасте до 32 недель, то есть в грудничковом возрасте. Это вакцина Ротатек. Существует еще вторая вакцина — Ротарикс — она делается до 24 недели. Если ребенку сделали прививку в этом возрасте, то вакцина защитит от заболевания, если в более позднем возрасте, то вакцинация уже не будет иметь положительного эффекта. Во время заболевания вакцинация также не принесет результата.
Ротавирусная кишечная инфекция у взрослых: симптомы, лечение
Ротавирусная инфекция – это заболевание вирусного происхождения, которое поражает слизистые оболочки желудочно-кишечного тракта и вызывает его воспаление. Опасность инфекции заключается в том, что при отсутствии оказания адекватной медицинской помощи возможно тяжелое обезвоживание организма и развитие осложнений со стороны всех органов и систем. Ротавирусная инфекция у взрослых протекает не так тяжело, как у маленьких детей, однако тоже представляют угрозу для здоровья и жизни.
Причины и группа риска
Пути передачи инфекции
Основным путем передачи ротавирусной инфекции является фекально-оральный, то есть через грязные руки. Инфекция может попадать в организм также при использовании предметов обихода больного человека или недавно переболевшего, при употреблении сырой воды или недоброкачественных продуктов питания.
Возбудитель ротавирусной инфекции достаточно устойчив во внешней среде, например, в воде он может сохранять свою жизнеспособность до 2-3 недель. Вирус отличается высокой контагиозностью (заразностью) и быстро распространяется в замкнутых пространствах – это означает, что если заболевает один член семьи, то с большой долей вероятности инфекция передастся всем. Как правило, вспышки ротавирусной инфекции приходятся на осенний и зимний периоды, в результате чего ее еще называют кишечным гриппом.
Что происходит в организме при попадании инфекции?
При попадании в желудочно-кишечный тракт возбудители инфекции проникают в слизистую оболочку тонкого кишечника. Размножаясь, ротавирус нарушает синтез белка, всасывающую способность клеток и эвакуаторную функцию переваренной пищи. Как только все жизненные ресурсы клетки кишечника исчерпаны, зараженная клетка погибает, высвобождая огромное количество токсинов, которые всасываются в кровь и нарушают работу органов ЖКТ. Все это сопровождается развитием выраженной ферментативной недостаточности и признаками гастроэнтерита – воспалительного процесса всех отделов пищеварительного тракта.
Под воздействием токсических веществ у больного нарушается процесс всасывания воды в кишечнике, вследствие чего появляется диарея. Накопление токсинов в крови провоцирует многократную рвоту, что значительно увеличивает риск развития нарушений водно-электролитного баланса и обезвоживания. Если больному не оказать адекватную медицинскую помощь и не начать регидратацию, то в скором времени на фоне поноса и рвоты у него снижается объем циркулирующей жидкости в организме, возникают признаки обезвоживания и развивается гиповолемический шок.
Симптомы ротавирусной инфекции у взрослых
От момента попадания вируса в организм до появления первых клинических признаков инфекции проходит от 1 до 3 дней. Ротовирусная инфекция у взрослых, как правило, протекает по типу пищевого отравления и характеризуется рядом симптомов:
Подобные признаки могут сохраняться в течение 3-7 дней. После прекращения рвоты и поноса у больного еще в течение нескольких дней (до недели) будет сохраняться слабость, вялость, плохой аппетит.
Ротовирусная инфекция коварна тем, что после перенесенного заболевания у пациента не формируется иммунитет, то есть при повторном столкновении с возбудителем снова произойдет заражение.
Возможные осложнения
Главным и опасным для жизни осложнением ротовируса у взрослых является обезвоживание организма, которое наступает в результате потери большого количества воды и солей во время рвоты и диареи и характеризуется такими признаками:
Важно! При появлении перечисленных признаков обезвоживания больного следует доставить в стационар, где ему будут проводить регидратационную терапию внутривенно-капельными вливаниями.
Лечение ротавирусной инфекции у взрослых
Для благоприятного исхода заболевания больному назначают симптоматическое лечение, то есть направленное на борьбу с клиническими признаками ротавируса и устранение его последствий. Стандартная схема терапии включает в себя:
В тяжелых случаях и при появлении признаков обезвоживания организма больному ставят капельницы, которые позволяют восполнить запас жидкости в организме и восстановить баланс минеральных солей в крови.
Диетическое питание при ротавирусной инфекции у взрослых
Первые 2 дня от начала развития бурной клинической симптоматики ротавируса больному нельзя ничего есть, но, как правило, аппетит у него и так отсутствует из-за постоянной тошноты и рвоты. Особенное внимание уделяется питьевому режиму – солевым растворам, компоту из сухофруктов, яблок, узвару, отвару изюма, сладкому чаю.
На 3 сутки, когда прекращается рвота и понос больному можно приготовить разваренную рисовую кашу без масла на воде или овощной суп с рисовой крупой. Порции должны быть маленькими, лучше кушать часто и совсем понемногу, чтобы не спровоцировать рвоту снова. Как только стул налаживается, рацион постепенно расширяют, добавляя картофельное пюре на воде без масла, отварные перетертые овощи, фруктовое пюре, галетное печенье, мясо птицы без кожи и жира. Разрешаются кисели и ягодные отвары, сухарики из белого хлеба, бублики, сладкие сухари с изюмом.
Из рациона исключают:
Все блюда подаются больному в отварном, тушеном или запеченном без корочки виде. Подобного стола следует придерживаться не менее 1 месяца, чтобы максимально уменьшить нагрузку на воспаленный кишечник.
При несоблюдении или игнорировании строгой диеты у больного развивается ферментативная недостаточность, и возобновляются симптомы ротавируса – диарея, рвота, тотальное воспаление органов желудочно-кишечного тракта.
Методы профилактики ротавирусной инфекции
Специфической профилактики ротавируса (вакцин) не существует, поэтому заболеть может абсолютно каждый человек, особенно из группы риска. Чтобы снизить риски заболеваемости и предупредить развития ротавирусной инфекции придерживайтесь простых правил:
Если в семье кто-то заболел ротавирусной инфекцией, то у больного должна быть отдельная посуда, полотенце, постельное белье и предметы обихода, которые следует ежедневно замачивать в дез.растворах и тщательно мыть горячей водой или кипятить.
Данная страница не существует!
Услуги инфекционной клиники
Диагностика, профилактика и лечение
Фиброэластометрия и УЗ-диагностика молочных желез, щитовидной железы, мошонки, брюшной полости
Биохимия. Анализ крови: общий, клинический. Анализы на витамины, микроэлементы и электролиты. Анализ на ВИЧ-инфекцию, вирусные гепатиты, бактерии, грибки и паразиты
Максимально точное определение выраженности фиброза печени неинвазивным методом при помощи аппарата FibroScan 502 TOUCH
Гинеколог в H-Сlinic решает широчайший спектр задач в области женского здоровья. Это специалист, которому вы можете полностью доверять
Дерматовенерология в H-Сlinic — это самые современные и эффективные алгоритмы диагностики и лечения заболеваний, передающихся половым путем, грибковых и вирусных поражений, а также удаление доброкачественных невусов, бородавок, кондилом и папиллом
Возможности вакцинопрофилактики гораздо шире Национального календаря прививок. H-Clinic предлагает разработку плана вакцинации и современные высококачественные вакцины в наличии
Терапевт в H-Сlinic эффективно решает задачи по лечению заболеваний, которые зачастую могут становиться большой проблемой при наличии хронического инфекционного заболевания
Врач-кардиолог H-Сlinic проведет комплексную диагностику сердечно-сосудистой системы и при необходимости назначит эффективное терапию. Сердечно-сосудистые проблемы при инфекционных заболеваниях, требуют специфичных подходов, которые мы в состоянии обеспечить
Наша цель — новое качество вашей жизни. Мы используем современные диагностические алгоритмы и строго следуем наиболее эффективным протоколам лечения.
Общая терапия, Инфекционные заболевания, Гастроэнтерология, Дерматовенерология, Гинекология, Вакцинация, УЗИ и фиброэластометрия, Кардиология, Неврология
Биохимия, Общий/клинический анализ крови, Витамины и микроэлементы/электролиты крови, ВИЧ-инфекция, Вирусные гепатиты, Другие инфекции, бактерии, грибки и паразиты, Комплексы и пакеты анализов со скидкой
В наличии и под заказ качественные бюджетные решения и препараты лидеров рынка лечения инфекционных болезней. Аптека H-Clinic готова гибко реагировать на запросы наших клиентов. Мы поможем с оперативным поиском препаратов, которые обычно отсутствуют в сетях.
Клинические аспекты ротавирусной инфекции
Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободком, поэтому их стали называть ротавирусами (лат. rotа — колесо). Рисунок 1. Слизистая оболочка толстой кишки при ротавирусном гаст
Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободком, поэтому их стали называть ротавирусами (лат. rotа — колесо).
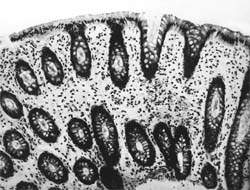 |
| Рисунок 1. Слизистая оболочка толстой кишки при ротавирусном гастроэнтерите. Минимально выраженный катаральный колит. х 100. |
Ротавирусная инфекция представляет собой острое инфекционное заболевание, вызываемое патогенными для человека ротавирусами.
Ротавирусы представляют собой род семейства Reoviridae, который объединяет большое количество сходных по морфологии и антигенной структуре вирусов, вызывающих гастроэнтерит у человека, млекопитающих и птиц. Систематическое изучение ротавирусов человека началось с 1973 года, когда они были обнаружены при электронной микроскопии ультратонких срезов биоптатов слизистой оболочки двенадцатиперстной кишки, полученных от больных острым гастроэнтеритом детей Австралии (Р. Бишоп и соавторы). В том же году Т. Флеветт обнаружил сходный вирус в копрофильтратах больных гастроэнтеритом методом электронной микроскопии при негативном контрастировании препаратов.
Вирусные частицы имеют диаметр от 65 до 75 нм. При проникновении контрастирующего вещества в вирион выявляется электронно-плотный центр диаметром 38 — 40 нм, который представляет собой так называемую сердцевину, окруженную электронно-прозрачным слоем. Внешний вид вирусных частиц напоминает колесо с широкой ступицей, короткими спицами и четко очерченным ободом, поэтому их стали называть ротавирусами (лат. rota — колесо).
Ротавирусы имеют две белковые оболочки — наружный и внутренний капсиды. Сердцевина содержит внутренние белки и генетический материал, представленный двунитчатой фрагментированной РНК. Геном ротавирусов человека и животных состоит из 11 фрагментов, которые могут быть разделены при электрофорезе в полиакриламидном геле (ПААГ) или агарозе. В составе ротавирусов обнаружено четыре антигена; основной из них — это групповой антиген, обусловленный белком внутреннего капсида. С учетом группоспецифических антигенов все ротавирусы делятся на пять групп: A, B, C, D, E. Ротавирусы одной группы имеют общий групповой антиген, который выявляется иммунологическими реакциями: иммуноферментный анализ, иммунофлюоресценция, иммунная электронная микроскопия и др. Большинство ротавирусов человека и животных относятся к группе A.
| Источником инфекции при ротавирусном гастроэнтерите является инфицированный человек — больной манифестной формой заболевания или бессимптомно выделяющий ротавирусы с фекалиями |
Источником инфекции при ротавирусном гастроэнтерите является инфицированный человек — больной манифестной формой заболевания или бессимптомно выделяющий ротавирусы с фекалиями. Вирусы в фекалиях заболевших появляются одновременно с развитием клинических симптомов, наибольшая концентрация их в кале (до 109 — 1011 вирусных частиц в 1 г) регистрируется в первые 3 — 5 дней болезни. В эти дни больные представляют наибольшую эпидемиологическую опасность для лиц, контактирующих с ними. Наиболее частым источником заболевания для детей первого года жизни являются инфицированные ротавирусом матери; для взрослых и детей более старшего возраста — дети, в основном из детских коллективов. Возможность заражения человека от животных не доказана.
Основной механизм передачи ротавирусов — фекально-оральный, осуществляемый с участием различных путей и множественных факторов передачи. Зарегистрированы водные и пищевые вспышки ротавирусной инфекции. При спорадической заболеваемости распространение ротавирусов осуществляется преимущественно контактно-бытовым путем, при этом оказываются задействованы разнообразные инфицированные вирусами предметы, окружающие источник инфекции. Особенностью эпидемического процесса при ротавирусной инфекции является зимне-весенняя сезонность, хотя спорадические заболевания регистрируются в течение всего года.
Патогенез ротавирусной инфекции характеризуется проникновением вируса в эпителиоциты слизистой оболочки желудочно-кишечного тракта, преимущественно тонкой кишки, что приводит к их повреждению и отторжению от ворсинок. Вследствие этого на ворсинках тонкой кишки появляются функционально и структурно незрелые энтроциты с низкой способностью синтезировать пищеварительные ферменты. При ротавирусном гастроэнтерите это проявляется снижением уровня дисахаридаз, развивается вторичная дисахаридазная недостаточность, при которой в просвете тонкой кишки накапливаются нерасщепленные дисахариды, что создает повышенное осмотическое давление и приводит к выводу в просвет кишечника воды и электролитов из тканей организма. Это является основной причиной диареи и дегидратации и определяет основные клинические проявления болезни.
Ротавирусный гастроэнтерит как инфекционное заболевание имеет циклическое течение. Инкубационный период продолжается чаще всего от 12 — 24 часов до двух суток. Клиническая картина ротавирусного гастроэнтерита характеризуется в основном острым началом, однако в ряде случаев может иметь место продромальный период длительности от 12 до 48 — 72 часов. В этот период больные отмечают недомогание, общую слабость, повышенную утомляемость, снижение аппетита, головную боль, познабливание, урчание и неприятные ощущения в животе, умеренно выраженные катаральные явления: заложенность носа, першение в горле, легкий кашель.
В клинической картине ротавирусного гастроэнтерита в период развернутых клинических проявлений ведущими являются синдромы гастроэнтерита и интоксикации. Выраженность диареи и обусловленной ею той или иной степени дегидратации организма, а также токсикоза, продолжительность этих симптомов в значительной мере определяет тяжесть течения заболевания.
Синдром гастроэнтерита характеризуется развитием диареи, снижением аппетита, появлением урчания и болей в животе, тошноты и рвоты. Наиболее типичен для ротавирусного гастроэнтерита обильный водянистый пенистый стул желтого или желто-зеленого цвета. У больных с легким течением заболевания стул может быть кашицеобразным. Как правило, патологические примеси в стуле отсутствуют. Боль локализуется преимущественно в верхней половине живота или является диффузной, она может быть разной интенсивности. Почти всегда она сопровождается громким урчанием в животе.
Синдром интоксикации появляется в самом начале заболевания. Слабость, зачастую резкая, является наиболее частым проявлением этого синдрома; реже отмечается головная боль. При более тяжелом течении имеют место головокружение, обморочное состояние, коллапс. Обращает на себя внимание следующая особенность ротавирусного гастроэнтерита: два ведущих в клинической картине болезни синдрома развиваются в процессе заболевания не всегда однонаправленно; у некоторых больных на фоне сравнительно слабо выраженных диспепсических явлений могут наблюдаться резко выраженные симптомы общей интоксикации, особенно слабость.
Повышение температуры тела не всегда может отмечаться при ротавирусном гастроэнтерите, особенно у взрослых. У некоторых больных может быть озноб без повышения температуры. В то же время нередко в разгар заболевания выраженность лихорадочной реакции варьируется от субфебрильных цифр и выше и может достигать 38 — 39°С как у детей, так и у взрослых.
Важным в диагностическом плане для ротавирусного гастроэнтерита считается сочетание двух ведущих клинических синдромов с симптомами поражения верхних дыхательных путей. Катаральный синдром встречается приблизительно у 50% больных и проявляется в виде гиперемии и зернистости слизистых оболочек мягкого неба, небных дужек, язычка, задней стенки глотки, а также насморка, заложенности носа, кашля, болей в горле. В ряде случаев катаральные симптомы наблюдаются уже в продромальном периоде, до проявления симптомов гастроэнтерита.
В разгар болезни отмечается изменение функционального состояния сердечно-сосудистой системы, чаще у пациентов с более тяжелым течением и при наличии сопутствующих заболеваний органов кровообращения. У большинства пациентов отмечается тенденция к артериальной гипертензии, тахикардия, определяется глухость сердечных тонов при аускультации. У больных с тяжелым течением заболевания, как правило, возникают обмороки и коллапсы из-за выраженных расстройств гемоциркуляции, в генезе которых наряду с токсическими воздействиями существенное значение имеет гиповолемия. Потери жидкости и электролитов вследствие рвоты и диареи могут быть значительными и приводят к развитию дегидратации. Клинические проявления дегидратации зависят от ее степени. При легком и среднетяжелом течении ротавирусного гастроэнтерита отмечается жажда, сухость во рту, слабость, бледность (дегидратация I — II степени), при тяжелом течении наряду с этими симптомами наблюдаются также осиплость голоса, судороги мышц конечностей, акроцианоз, снижение тургора кожи, уменьшение диуреза (дегидратация III степени).
В связи с развитием при ротавирусном гастроэнтерите возможных осложнений, главным образом циркуляторных расстройств, острой сердечно-сосудистой недостаточности, нарушений гомеостаза, выделяют группы больных повышенного риска, в которые включают новорожденных, детей младшего возраста, лиц пожилого возраста, а также больных с тяжелыми сопутствующими заболеваниями. Описанные в литературе и наблюдавшиеся нами случаи ротавирусного заболевания с летальным исходом относятся именно к этим группам.
Выделяются две основные клинические формы ротавирусного заболевания — гастроэнтерическая и энтерическая. Симптомы только острого гастрита (гастритический вариант) встречаются в 3 — 10% случаев. Функциональные и морфологические нарушения со стороны желудочно-кишечного тракта, возникающие при ротавирусном гастроэнтерите в случае наличия у пациентов фоновой гастроэнтерологической патологии, нередко способствуют развитию таких осложнений основного заболевания, как обострение сопутствующих болезней: хронического гастрита, энтероколита, панкреатита, часто в сочетании с выраженными явлениями дисбактериоза кишечника, требующими коррекции при лечении.
Методы диагностики ротавирусной инфекции
При ротавирусном гастроэнтерите гемограмма изменяется следующим образом: в остром периоде заболевания с высокой частотой выявляются лейкоцитоз с нейтрофилезом и повышенная СОЭ. В периоде реконвалесценции картина крови обычно нормализуется полностью. Изменения урограммы у большинства больных имеют кратковременный характер и проявляются чаще всего небольшой протеин-, лейкоцит- и эритроцитурией; в редких случаях в моче появляются гиалиновые цилиндры в незначительном количестве. При тяжелом течении заболевания нарушения функции почек могут быть более выраженными, с повышением уровня мочевины крови, олигоурией или анурией, снижением клубочковой фильтрации. На фоне проводимой терапии указанные изменения быстро исчезают и при повторных обследованиях не отмечаются.
В качестве примера, иллюстрирующего особенности клинического течения ротавирусного гастроэнтерита, приводим выписку из истории болезни.
Больная Б., 42 года. Диагноз: ротавирусный гастроэнтерит, средне-тяжелое течение. Заболела остро, заболевание началось с появления тошноты, слабости, пропал аппетит; слабость нарастала, появились сильный озноб, ломота в теле, «как при гриппе», постепенно повысилась температура — сначала 37,5°С, а затем до 38,4°С. Диарея развилась примерно через 10 часов от начала заболевания; стул жидкий, сначала кашицеобразный, затем водянистый, без патологических примесей. Боли в животе незначительные, диффузные, усиленная перистальтика, громкое урчание. Жалобы на резкую слабость, громкое урчание в животе, умеренные боли ноющего характера в животе, в области пупка; стул обильный, водянистый, желто-зеленого цвета, без патологических примесей, до 10 раз в день. При осмотре отмечены бледность кожи, гиперемия зева. Тоны сердца при аускультации приглушены, тахикардия до 36 ударов в минуту, АД 130/90 мм рт. ст. Живот мягкий, болезненный при пальпации в околопупочной области. Гемограмма на первый-второй день болезни: Hb 135 г/л, л. 8,4х109/л, п. 2%, с. 83%, л. 9%, м. 6%, СОЭ 14 мм/ч. Урограмма: относительная плотность 1,025, лейкоциты — 6—8 в поле зрения.
Лечение: обильное питье солевых растворов, парентеральная регидратационная и дезинтоксикационная терапия — трисоль 1000 мл внутривенное капельное введение, внутрь ферментные препараты: абомин, панкреатин, тансол, карболен. Течение заболевания без осложнений. На третий день болезни — субфебрильная температура, оставалась слабость; боли в животе прекратились. Стул кашицеобразный до пятого дня от начала заболевания. Полное выздоровление наступило на седьмой день болезни.
Результаты бактериологических и серологических исследований на бактерии — возбудители острых кишечных инфекций отрицательные. Диагноз ротавирусного гастроэнтерита подтвержден обнаружением ротавирусов в фекалиях на второй день болезни методом прямой электронной микроскопии и выявлением ротавирусного антигена реакцией латекс-агглютинации с использованием набора «Роталекс».
Дифференциальный диагноз у больных ротавирусным гастроэнтеритом проводят с другими острыми кишечными инфекциями как вирусной так и бактериальной этиологии, прежде всего в тех случаях, когда в клинической картине на первый план выступает синдром гастроэнтерита: с вирусными диареями различной этиологии (аденовирусы, коронавирусы, астровирусы, калицивирусы, вирус Норфолк, энтеровирусы Коксаки и ЕСНО); с гастроинтестинальной формой сальмонеллеза, с гастроэнтеритическим и гастроэнтероколитическим вариантами острой дизентерии, с пищевыми токсикоинфекциями, вызванными условно-патогенными бактериями; с холерой.
Постановка диагноза ротавирусного гастроэнтерита по клинической картине, особенно при спорадической заболеваемости, представляет определенные сложности ввиду отсутствия симптомов, строго патогномоничных для этой патологии, в связи с чем диагноз «ротавирусный гастроэнтерит» нуждается в лабораторном подтверждении. В настоящее время диагностические приемы при ротавирусной инфекции направлены на обнаружение цельных вирионов, вирусного антигена, вирусспецифической РНК в копрофильтратах, а также специфической сероконверсии (таблица). Выбор того или иного метода зависит от конкретного случая, при этом следует исходить из поставленных задач. На практике лабораторное подтверждение чаще всего основывается на обнаружении вирусного антигена в копрофильтратах с помощью реакции латекс-агглютинации (РЛА), реакции пассивной гемагглютинации (РПГА) и иммуноферментного анализа (ИФА). При проведении текущей лабораторной диагностики как в стационарах, так и в амбулаторных условиях, предпочтение отдается методам РПГА и РЛА, которые доступны для практических лабораторий, просты в постановке, высокочувствительны и позволяют быстро получить результат (РЛА, по существу, является экспресс-методом, так как результат может быть получен через 10 — 15 мин). Высокой чувствительностью этих методов обусловлена возможность их применения для диагностики ротавирусного гастроэнтерита не только в ранние сроки болезни, но и позже. В случаях получения сомнительных результатов для уточнения данных целесообразно использовать более чувствительный твердофазный ИФА, который может также применяться как для текущей, так и для ретроспективной диагностики в разные сроки заболевания.
Обнаружение специфических антител и нарастание их титра в сыворотке крови больных и переболевших ротавирусным гастроэнтеритом при помощи серологических реакций с целью текущей диагностики на практике в настоящее время широкого распространения не получило и используется в основном для ретроспективного анализа различных эпидемиологических ситуаций.
Методы обнаружения вирусспецифической РНК, которые можно назвать высокочувствительными и специфичными, имеют, однако, ряд недостатков, ограничивающих их практическое применение (необходимость наличия специальной аппаратуры, реактивов, квалифицированного персонала и др.) Наиболее простой метод в этой группе — электрофорез ротавирусной РНК в полиакриламидном геле. Этот метод, позволяющий идентифицировать штаммы вирусов, вызвавшие заболевание, и дать характеристику штаммов, циркулирующих на данной территории, в основном применяется при эпидемиологических исследованиях.
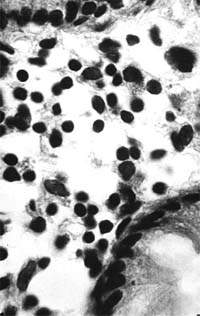 |
| Рисунок 2. Слизистая оболочка толстой кишки при ротавирусном гастроэнтерите. Минимальное содержание плазматических клеток в собственной пластинке, увеличение в ней числа макрофагов. х 400 |
В клинической практике врач нередко сталкивается с обстоятельствами (сомнительные результаты вирусологических и серологических исследований, случаи микст-инфекций), когда возникает необходимость в применении дополнительных методов для верификации диагноза. С этой целью может быть использован доступный для практического здравоохранения интрументальный метод исследования — ректороманоскопия с аспирационной биопсией слизистой оболочки толстой кишки. При гистологическом, морфометрическом и гистохимическом исследованиях биоптатов при ротавирусном гастроэнтерите выявляются характерные изменения в виде поверхностного минимально выраженного катарального колита с незначительной дистрофией эпителия (рис. 1), снижения числа серотонинсодержащих желудочно-кишечных эндокриноцитов (ЕС-клетки) в эпителиальном пласте кишечных желез, умеренной инфильтрацией собственной пластинки плазматическими клетками и увеличением в ней числа макрофагов (рис. 2). Эти особенности имеют дифференциально-диагностическое значение, поскольку отличаются указанным показателем от других острых кишечных инфекций, что может быть использовано в диагностически сложных случаях.
Здравоохранение в настоящее время не располагает препаратами, обладающими специфическим антиротавирусным действием, поэтому терапия ротавирусного гастроэнтерита является патогенетической. Основные ее цели — борьба с дегидратацией, токсикозом и связанными с ними наиболее часто встречающимися при ротавирусном гастроэнтерите нарушениями функции жизненно важных органов — сердечно-сосудистой системы и органов мочевыделения, степень выраженности которых во многом определяет тяжесть течения заболевания и его прогноз.
Для правильного выбора характера и объема проводимой регидратационной терапии в первую очередь необходимо установить степень дегидратации у того или иного пациента. При эксикозе I — II степени следует ограничиваться пероральной регидратационной терапией (препараты регидрон, глюксолан и др.). При дегидратации III степени целесообразно прибегать к комбинированной парентеральной и пероральной регидратации. Для парентеральной регидратации применяют растворы трисоль, квартасоль, ацесоль и др. С целью дезинтоксикации и улучшения гемодинамики при среднетяжелом и тяжелом течении заболевания показаны коллоидные растворы (гемодез, полиглюкин и др.).
| Для ротавирусной инфекции характерно сочетание гастроэнтерита, интоксикации и симптомов поражения верхних дыхательных путей |
Современными представлениями о патогенезе диарейного синдрома при ротавирусном гастроэнтерите обусловлено и назначение соответствующих средств, способствующих нормализации состояния пищеварительного тракта, а также диеты. Учитывая нарушения активности ряда пищеварительных ферментов, в частности лактазы, рекомендуется исключить в острый период заболевания из пищевого рациона больных молоко и молочные продукты. Кроме того, по этой же причине целесообразно ограничивать и пищу, богатую углеводами. В связи с вышеизложенным, в острый период необходимы энзимные препараты (панзинорм-форте, фестал и др). Кроме того, в остром периоде заболевания могут быть использованы адсорбирующие и вяжущие средства, способствующие ускоренному формированию стула (смекта, карболен и др.) также возможно применение хилака-форте. Высокой частотой дисбактериозов кишечника различной степени выраженности у больных ротавирусным гастроэнтеритом обусловлена необходимость применения в комплексной терапии бактерийных биологических препаратов. Лучшая терапевтическая эффективность при ротавирусном гастроэнтерите отмечена при применении лактосодержащих бактерийных биологических препаратов (ацилакт, лактобактерин и др.), что, по-видимому, связано с заместительным действием бактериальной лактазы, содержащейся в лактобактериях. В последние годы в комплексной терапии ротавирусного гастроэнтерита начал применяться комплексный иммуноглобулиновый препарат (КИП), который разработан и выпускается в МНИИЭМ им. Г. Н. Габричевского. Это первый отечественный иммуноглобулиновый препарат для энтерального применения. КИП характеризуется повышенной концентрацией антител к микроорганизмам, возбудителям острых кишечных инфекций, в том числе ротавирусам, сальмонеллам, шигеллам, эшерихиям и др. Применение КИП в комплексной терапии больных ротавирусным гастроэнтеритом оказывает отчетливый положительный терапевтический эффект, существенно сокращая продолжительность интоксикации и диареи, что открывает новые возможности в лечении этого заболевания.
Литература
1. Букринская А. Г., Грачева Н. М., Васильева В. И. Ротавирусная инфекция. М., 1989.
2. Дроздов С. Г., Покровский В. И., Шекоян Л. А., Машилов В. П. и др. Ротавирусный гастроэнтерит. М., 1982.
3. Новикова А. В. и др. Архив патологии, 1989, №6.
4. Щербаков И. Т. и др. Архив патологии, 2995, №3.
5. Юшук Н. Д., Царегородцев А. Д.. Лекции по инфекционным болезням. М., 1996.

