заброс мочи в почки у детей что это такое
Заброс мочи в почки у детей что это такое
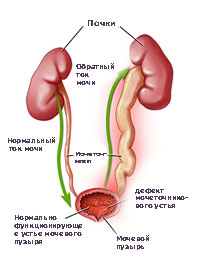
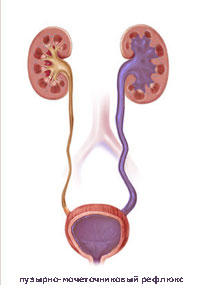
ПМР (пузырно мочеточниковый рефлюкс ) вызывает нарушение оттока мочи из верхних мочевых путей, что создаёт благоприятные условия для развития воспалительного процесса (пиелонефрит ), рубцеванию почечной паренхимы с развитием рефлюкс-нефропатии, артериальной гипертензии и хронической почечной недостаточности.
Причины ПМР
Обратный (ретроградный) ток мочи из мочевого пузыря в мочеточник является следствием несостоятельности клапанного механизма уретеро-везикального(пузырно-мочеточникового) сегмента(УВС).
Выделяют первичный пмр, причиной которого является врожденная аномалия развития – укорочение внутрипузырного отдела мочеточника. Первичный рефлюкс может быть наследственно обусловленным. С ростом и развитием ребенка происходит «дозревание» структур, формирующих клапанный механизм, в связи с чем возможна спонтанная регрессия рефлюкса. Замечено, что чем выше степень рефлюкса – тем меньше вероятность его самостоятельного исчезновения. Несостоятельность клапанного механизма УВС отмечается аномалии расположения устья мочеточника – дистопии, эктопии.
Причины вторичного ПМР – повышение внутрипузырного давления (клапан задней уретры, различные варианты дисфункции мочевого пузыря), хронический цистит. Хронический воспалительный процесс приводит к склеротическим изменениям в области уретеровезикального сегмента, укорочению интрамурального отдела мочеточника и зиянию устья. В свою очередь, хронический цистит нередко возникает и поддерживается инфравезикальной обструкцией.
Повреждение почечной паренхимы при ПМР происходит как вследствие повторения (рецидивирования) инфекционного процесса, так и вследствие «гидродинамического удара». Аномальная закладка мочеточника, приводящая к дистопии или эктопии устья, влечет за собой формирование диспластичной почки, что также отражается на ее функции.
Классификация ПМР
Пузырно-мочеточниковый рефлюкс подразделяется на пассивный, возникающий в фазу наполнения, активный, возникающий в момент мочеиспускания и пассивно-активный или смешанный. Выделяют интермиттирующий пузырно-мочеточниковый рефлюкс, не доказанный рентгенологическими методами, но имеющий характерную клиническую картину – рецидивирующий пиелонефрит, периодическая лейкоцитурия, косвенные ультразвуковые и рентгенологические признаки пузырно-мочеточникового рефлюкса.
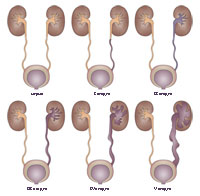
Наиболее распространенной является классификация, предложенная P.E.Heikkel и K.V.Parkkulainen в 1966 году, адаптированная в 1985 году International Reflux Study Group. В зависимости от уровня заброса контрастного вещества и степени расширения мочеточника и собирательной системы почки, выявленных при ретроградной цистографии, выделяют 5 степеней ПМР:
I степень – обратный заброс мочи из мочевого пузыря только в дистальный отдел мочеточника без его расширения;
II степень – заброс мочи в мочеточник, лоханку и чашечки, без дилатации и изменений со стороны форниксов;
III степень – обратный заброс мочи в мочеточник, лоханку и чашечки при незначительной или умеренной дилатации мочеточника и лоханки и склонности к образованию прямого угла форниксами;
IV степень – выраженная дилатация мочеточника, его извилистость, дилатация лоханки и чашечек, огрубленность острого угла форниксов при сохранении сосочковости у большинства чашечек;
V степень – выраженная огрубленность острого угла форниксов и сосочков, дилатация и извилистость мочеточника.
Ряд авторов использует понятие «мегауретер» при диаметре расширенного мочеточника более 7 мм, при наличии рефлюкса говорят о «рефлюксирующем мегауретере».
Клиническая картина. Жалобы, симптомы.
Пузырно-мочеточниковый рефлюкс у детей не имеет специфической клинической картины, течение заболевания у детей, особенно раннего возраста, как правило бессимптомно.
Жалобы обычно возникают при проявлениях пиелонефрита. Отмечается повышение температуры до фебрильных цифр, диспептические явления, боли в животе, признаки интоксикации, помутнение мочи. Дети старшего возраста жалуются на боли в поясничной области после мочеиспускания. При бессимптомном течении наличие рефлюкса можно заподозрить при проведении скринингового ультразвукового исследования почек (пре- и постнатально). Показанием к проведению полного комплекса урологического обследования является расширение лоханки (поперечный размер – более 10 мм) и мочеточника, косвенным признаком рефлюкса при УЗИ считается нарастание расширения собирательной системы почки и мочеточника по мере наполнения мочевого пузыря.
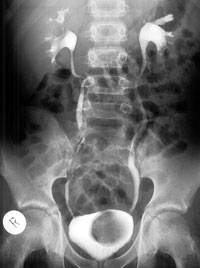
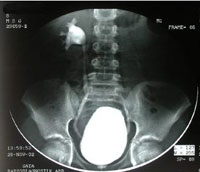
Основным методом диагностики пузырно-мочеточникового рефлюкса у детей является ретроградная цистография.
Исследование необходимо выполнять не ранее чем через 1-3 недели после купирования воспалительного процесса, т.к. воздействие токсинов на мочеточник может исказить истинную картину состояния мочеточников.
Для определения причины пмр, оценки функции почки и выявления склеротических изменений в почечной паренхиме обязательно проведение комплексного обследования, включающего: ультразвуковое исследование почек с допплерографической оценкой показателей внутрипочечного кровотока и мочеточниково-пузырных выбросов, исследование уродинамики нижних мочевых путей (ритм спонтанных мочеиспусканий, цистометрия или видеоцистометрия, урофлоуметрия), также применяются лучевые методы – внутривенная экскреторная урография, динамическая радиоизотопная ренография, статическая радиоизотопная ренография.
Основной целью лечения рефлюкса детей является предотвращение развития рефлюкс-нефропатии, для чего необходимо исключить два основных повреждающих фактора – «гидродинамический удар» и рецидивирование инфекционного процесса. Лечение вторичного рефлюкса должно быть направлено на устранение вызвавших его причин.
При низкой степени рефлюкса показано проведение консервативных мероприятий, включающих:
– Коррекцию метаболических нарушений в нервно-мышечных структурах мочеточника и мочевого пузыря (элькар, пикамилон, гипербарическая оксигенация, физиотерапевтические процедуры).
– Профилактику и лечение инфекции мочевых путей (уросептики, антибактериальная терапия, иммунокоррекция, фитотерапия).
– Устранение имеющихся нарушений уродинамики на уровне нижних мочевых путей.
Чем меньше частота рецидивов пиелонефрита, тем ниже риск развития рефлюкс-нефропатии, что оправдывает применение антимикробных препаратов у пациентов с ПМР.
После проведённого курса лечения через 6–12 мес. выполняют контрольную цистографию. Эффективность консервативного лечения при I–III степени пузырно мочеточникового рефлюкса составляет 60–70%, у детей раннего возраста – до 90%.
Показания к оперативному лечению рефлюкса должны определяться с учетом возраста ребенка и причины рефлюкса.
Учитывая возможность спонтанной регрессии рефлюкса у детей первого года жизни необходимо придерживаться максимально консервативной тактики. При высоких степенях рефлюкса, а также неадаптированном мочевом пузыря предпочтительно выполнение эндоскопической коррекции рефлюкса. К оперативному лечению следует прибегать только при выявлении аномалии положения устья мочеточника (дистопия, эктопия).
У детей старшего возраста возможность спонтанного исчезновения рефлюкса значительно ниже. При первичном рефлюксе предпочтительна эндоскопическая или оперативная коррекция.
Показаниями к оперативному лечению ПМР являются:
— Рецидивирование инфекции мочевых путей несмотря на антимикробную профилактику
— Сохранение рефлюкса после коррекции дисфункций мочевого пузыря
— Неэффективность консервативного лечения (отсутствие роста или прогрессирование сморщивания почки, снижение функции почки)
— Рефлюкс в сочетании с другими аномалиями развития (удвоение мочеточника, дивертикул мочевого пузыря и т.п.)
Пузырно мочеточниковый рефлюкс у детей причины симптомы и лечение.
Что такое пузырно-мочеточниковый рефлюкс?
Когда у ребенка пузырно-мочеточниковый рефлюкс, механизм, предотвращающий обратный ток мочи не работает, позволяя моче течь в обоих направлениях. Ребенок, у которого диагностируется пузырно-мочеточниковый рефлюкс, подвергается риску инфицирования почек, которое со временем может привести к повреждению и образованию рубцов на почке.
Причины пузырно-мочеточникового рефлюкса
Существует много различных причин для развития пузырно-мочеточникового рефлюкса у детей. Наиболее часто встречаемые причины:
Симптомы пузырно-мочеточникового рефлюкса
Ниже приведены наиболее распространенные симптомы пузырно-мочеточникового рефлюкса. Однако, каждый ребенок может испытывать симптомы по-разному. Различают следующие симптомы:
Симптомы пузырно-мочеточникового рефлюкса неспецифичны, встречаются и при других патологиях мочеполовой системы. Поэтому необходимо при наличии какого-либо симптома обратиться к вашему врачу для постановки диагноза..
Диагноз пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс, как правило, можно обнаружить при ультразвуковом исследовании плода еще в утробе матери. Если отягощен семейный анамнез (наличие у родственников пузырно-мочеточникового рефлюкса), но у вашего ребенка нет симптомов поражения мочеполовой системы, то ваш доктор может назначить ряд исследований с диагностической целью для выявления или исключения данной патологии. Различают следующие виды диагностических исследований:
Лечение пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс может проявляться в различных степенях тяжести. При легкой степени тяжести отмечается обратный ток мочи на короткое расстояние в мочеточнике. При тяжелой степени тяжести пузырно-мочеточниковый рефлюкс ведет к инфицировании почек и постоянному повреждению почек. Выбор тактики лечения пузырно-мочеточникового рефлюкса определяет ваш лечащий доктор, основываясь на:
Существует также оценка тяжести состояния по стадиям (от 1 до 5) для выявления степени рефлюкса у вашего ребенка. Чем выше стадия, тем тяжелее степень пузырно-мочеточникового рефлюкса.
Большинство детям с пузырно-мочеточниковым рефлюксом 1-3 стадии, то есть, легкой или средней степени тяжести, не требуется интенсивная терапия. Возможно саморазрешение заболевания с течением времени, обычно в течение 5 лет. Детям, у которых развиваются частые лихорадки или подвергаются частым инфекциям, необходимо назначить антибактериальную терапию с целью предотвращения осложнений, а также необходим периодический контроль анализов мочи. Детям с пузырно-мочеточниковым рефлюксом 4 или 5 стадии (тяжелой степени) показано хирургическое вмешательство. Во время операции, доктор создает клапанный аппарат мочеточника, который позволяет предотвратить обратный ток мочи в мочеточники и почки. В более тяжелых случаях, зарубцеванную почку и мочеточник, возможно, потребуется удалить хирургическим путем.
Насколько срочно нужно лечить ПМР?
Абсолютно показано оперативное лечение рефлюкса эндоскопическим или хирургическим методом, независимо от степени и возраста пациента, при рецидивирующем остром пиелонефрите. Рефлюкс 3-5 степени без обострений пиелонефрита так же, как правило, лечат оперативными методами. Стерильный рефлюкс 1-3 степени без воспалительных изменений в анализах мочи может быть оставлен под наблюдением.
Каков принцип хирургического лечения ПМР?
До настоящего времени в большинстве урологических отделений проводится хирургическое лечение пузырно-мочеточникового рефлюкса. Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Каковы недостатки хирургического лечения ПМР?
Лапароскопическое лечение пузырно-мочеточникового рефлюкса
Лапароскопия при пузырно-мочеточниковом рефлюксе изучается, как новая альтернатива обычным хирургическим вмешательствам открытым доступом. Первоначальные попытки лечения рефлюкса были успешными, но требовали достаточно много времени, чтобы осуществить операцию. Появление новых технологий способствует усовершенствованию медицины и в том числе малоинвазивная лапароскопическая операция, которая представляется более эффективным методом лечения. Хотя при этом сохраняется высокий процент успешных операций открытым доступом, и составляет около 98 %, с минимальным количеством осложнений. При одностороннем пузырно-мочеточниковом рефлюксе предпочтительным методом является лапароскопический доступ оперативного вмешательста с минимальным послеоперационным периодом и быстрым восстановлением. При лапароскопии существенным фактором является миниинвазивность (минимальный разрез, низкая травматичность тканей), в результате незначительные послеоперационные рубцы. Рубец при открытой хирургической операции остается внизу живота, который обычно прикрыт бельем. Продолжение технического усовершенствования метода, скорее всего, обеспечит хорошую альтернативу оперативным вмешательствам открытым доступом
Пузырно-мочеточниковый рефлюкс
Пузырно-мочеточниковый рефлюкс у детей, что это?
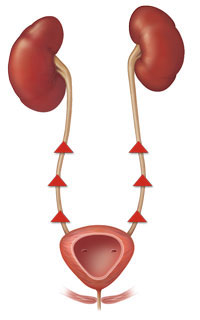
Ретроградный, патологический заброс мочи во время сокращения детрузора мочевого пузыря (микции) так и во время фазы накопления, сопровождающийся повреждением почечной паренхимы почки (почек) называется пузырно-мочеточниковым рефлюксом.
Начало изучения пузырно-мочеточникового рефлюкса приходится на 1883 г. когда W.Semiblinon в эксперименте доказал существование пузырно-мочеточникового рефлюкса (далее в тексте – ПМР).
Причины возникновения пузырно-мочеточникового рефлюкса?
Мочеточник имеет два мышечных слоя, благодаря которому происходит его перистальтика и активный транспорт мочи из полости почки в мочевой пузырь. Это наружный циркулярный и внутренний продольный слой гладкой мускулатуры.
В области пузырно-мочеточникового соустья циркулярный слой у мочеточника отсутствует, а продольный расщепляясь, создает площадку треугольной формы. Так называемый глубокий и поверхностный треугольник мочевого пузыря. Притом волокна правого и левого мочеточника, переплетаются, их согласованное сокращение вызывает удлинение внутрипузырного отдела мочеточника, что приводит к замыканию внутреннего отверстия мочеточника и препятствует обратному току мочи.
В эксперименте Э.Танаго удалось доказать, что нарушения функции мочепузырного треугольника ведет к возникновению пузырно-мочеточникового рефлюкса. Для этого он пересекал мышечные волокна треугольника Льето, в итоге возникал ПМР. После регенерации структуры упомянутого треугольника рефлюкс прекращался.
Это важное открытие дало ключ к пониманию механизма возникновения пузырно-мочеточникового рефлюкса (ПМР) у детей и взрослых. Так, например, хронический воспалительный процесс слизистой мочевого пузыря (хронический цистит) приводит к отеку и гиперемии слизистой, что меняет ее физические свойства, а так же приводит к снижению сократительной способности мышц мочепузырного треугольника. Подобным образом, у беременных женщин, под действием высокого уровня прогестерона, сократительная способность глубокого и поверхностного треугольника мочевого пузыря так же снижается. Что приводит к возникновению ПМР и как следствие – гестационному пиелонефриту (пиелонефриту беременных).
Перерастяжение мочевого пузыря при вынужденной, длительной задержке мочеиспускания, а так же у пациентов с нарушением сократительной функции мочевого пузыря либо в случае инфравезикальной обструкции (аденома, стриктура уретры, рак простаты) так же приводит к возникновению пузырно-мочеточникового рефлюкса.
Вышеперечисленное создает приобретенные и функциональные предпосылки для возникновения ПМР. Но, существуют и врожденные причины для возникновения пузырно-мочеточникового рефлюкса. Прежде всего, это полное удвоение мочеточника (по статистике встречается у одного из 140 новорожденных), в этом случае мочеточник, по закону Вейрта-Майера, идущий от нижней половины удвоенной почки, имеет короткий интрамуральный отдел мочеточника с нарушенной замыкательной функцией и локализуется проксимальнее.
Поэтому рефлюкс, как правило, поражает нижнюю половину удвоенной почки. Эктопия устья мочеточника, уретероцеле, парауретеральный дивертикул являются так же распространенной врожденной причиной возникновения ПМР.
К приобретенным анатомическим причинам необходимо отнести ятрогенное повреждение области мочевого треугольника и устья мочеточника во время ТУР мочевого пузыря или рассечение устья мочеточника при экстракции камня. При удалении предстательной железы происходит травматизация мышечных структур треугольника Льето, что часто приводит к временному, или сохраняющемуся ПМР. Этот механизм объясняет возникновение острого пиелонефрита после радикальной простатэктомии.
Как часто у детей встречается Пузырно-мочеточниковый рефлюкс?
В детской практике, более 50% случаев возникновения пиелонефрита, связано с наличием функционального интермитирующего или врожденного пузырно-мочеточникового рефлюкса.
Какое влияние на почку оказывает пузырно-мочеточниковый рефлюкс у детей?
В норме, давление в лоханке почки равно нулю мм.вод.ст. Мышечный слой лоханки и мочеточника по сути является единым органом, имеет два слоя, и не обладает большой силой. Мочевой пузырь, напротив, способен сокращаться с достаточной мощностью. Так, например, давление в наполненном мочевом пузыре составляет от 20 до 30 мм.вод.ст. И при мочеиспускании это давление многократно усиливается.
Теперь представьте, что мочеточник, не имеющий замыкательного аппарата в области мочевого пузыря (рефлюксирующий), передает это давление в неподготовленные для этого лоханки и чашечки почки. Моча попадает ретроградно под давлением в тубулярный аппарат и форниксы чашечек, повреждает их, попадая в интерстиций почки, вызывая асептическое воспаление. А при наличии бактерий воспаление становиться септическим.
Если принять во внимание, что врожденный рефлюкс, связанный с аномалией мочеточников, начинается еще внутриутробно, то становиться понятным, почему пузырно-мочеточниковый рефлюкс является главной причиной ХПН (хронической почечной недостаточности), инвалидности и основной причиной пересадки почки либо перевода на аппарат «искусственная почка».
Бывает ли пузырно-мочеточниковый рефлюкс у взрослых?
У взрослых пациентов, на долю острого и хронического пиелонефрита приходится 8% пузырно-мочеточникового рефлюкса. Как правило, это приобретенные (рак мочевого пузыря, рак шейки матки, рак простаты, доброкачественная гиперплазия простаты) или ятрогенные причины возникновения.
Отдельная группа возникновения ПМР это пузырно-мочеточниковый рефлюкс после перенесенной уретероцистонеостомии (пересадка мочеточника), выполненной по причине обструктивного уретерогидронефроза, травмы мочеточника или во время пересадки донорской почки.
Диагностика Пузырно-мочеточникового рефлюкса у детей.
Специфической клинической картины ПМР у детей нет. Как правило, клинические проявления ПМР сопряжены с симптомами острого или хронического пиелонефрита. У небольшого количества пациентов отмечается боль в области живота или реберно-позвоночном углу во время мочеиспускания. Пальпация почек и мочевого пузыря в период ремиссии пиелонефрита безболезненные. Ректальный осмотр может выявить снижение тонуса анального сфинктера, что нередко при аномалии развития позвоночника в районе S2-S4 ( менингомиелоцеле, тетрапарез, рассеяный склероз).
Важное значение имеет лейкоцитурия и бактерийурия, особенно если изменения в ОАМ (общий анализ мочи) сопровождаются расширением верхних мочевых путей по типу пиелоэктазии обнаруживаемых по данным УЗИ. Необходимо отметить, что у мальчиков возможен стерильный пузырно-мочеточниковый рефлюкс. Наличие, которого, однако, не умаляет его разрушительной сути. Наличие пиелоэктазии, вместе с уровнем резидуальной мочи часто указывает на возможность обнаружения ПМР при проведении специальных методов обследования. За рубежом давно и активно используется ультразвуковой метод микционной цистографии с использованием ультразвуковых контрастов. Метод лишен лучевой нагрузки, а чувствительность метода превосходит таковую при традиционной рентгеновской цистографии.
По данным экскреторной урографии можно догадаться о наличии рефлюкса, в случае, если наблюдается расширенный дистальный участок мочеточника или же мочеточник контрастирован на всем протяжении. Если по данным экскреторной урографии обнаружена деформация ЧЛС (чашечно-лоханочная система), то это более чем в 85% случаев может оказаться следствием ПМР.
Традиционным методом диагностики пузырно-мочеточникового рефлюкса является рентгеновская микционная цистография.
Которая должна проводиться при строгом соблюдении правил антисептики. Желательно, чтобы проводил ее квалифицированный специалист. В нашей клинике это врачебная процедура. Суть ее выполнения заключается в физиологическом наполнении мочевого пузыря теплым, стерильным раствором рентген-контрастного препарата необходимой концентрации, после предварительного обезболивания мочеиспускательного канала одним из лидокаин содержащих препаратов (лидохлор, катаджель, инстиллягель). Я целенаправленно выделил в тексте слова: теплый, стерильный, необходимой концентрации, обезболивание.
Так как предварительное введение вышеуказанных препаратов (например, катаджель) в уретру, обеспечивает ее максимальную безболезненность и предотвращает инфицирование мочевых путей, а, следовательно, профилактирует обострение хронического пиелонефрита.
Введение же теплого раствора рентгенконтрастного препарата в физиологическом объеме, позволяет избежать ложных результатов. Так как холодный и концетрированный растовор рентгенконтрастного препарата введенный даже в физиологическом объеме, способен вызвать нарушение работы замыкательного аппарата устья мочеточника, что в свою очередь дает неверный результат и может привести к ненужному оперативному вмешательству.
Какие степени пузырно-мочеточникового рефлюкса бывают?
Предложено несколько классификаций и степеней пузырно-мочеточникового рефлюкса, основанных на степени распространения контрастного препарата в мочевых путях при выполнении микционной цистографии. А так же в зависимости от степени деформации верхних мочевых путей и толщины паренхимы, а так же ее структурных изменений выявляемых по данным УЗИ. Все эти попытки достаточно не объективны и далеко не всегда отображают степень поражения ткани почки.
Наличие пузырно-мочеточникового рефлюкса высокого давления (активного) в ряде случаев позволяет урологу или детскому урологу прибегнуть к консервативному лечению. Прежде всего, задачей такой терапии является нормализация функции мочевого пузыря (устранение гиперактивности) или инфравезикальной обструкции. Так, например устранение КЗУ (клапана задней уретры) у мальчиков в подавляющем большинстве случаев устраняет и ПМР. Либо лечение, направленное на купирование и профилактику рецидивирования хронического цистита, нормализует состояние слизистой мочевого пузыря и функцию мышечного аппарата треугольника Льето, что в свою очередь так же приводит к купированию ПМР.
Какие существуют методы лечения Пузырно-мочеточникового рефлюкса у детей.
Выше я уже вкратце упомянул о методах лечения активного пузырно-мочеточникового рефлюкса у детей. Они сводятся к консервативному лечению воспалительного процесса слизистой мочевого пузыря и восстановлению эвакуаторной функции мочевого пузыря. Однако, в случае, если при контрольном исследовании, выполненном через 6 месяцев с начала лечения, ПМР продолжает регистрироваться. Это является показанием для оперативного лечения.
В подавляющем большинстве случаев избавиться от ПМР можно при помощи эндоскопической коррекции объем образующим препаратом. Мы в своей практике лечения ПМР использовали все известные препараты, за исключением, разве что тефлоновой пасты.
С 2010 г. мы используем стабильный объем образующий препарат «Вантрис». Стабильный-значит не биодиградируемый, «не рассасывающийся» препарат. То есть с течением времени, после его имплантации в область устья мочеточника, данный препарат не исчезнет и рефлюкс не рецидивирует, проявившись очередной атакой пиелонефрита. Или что еще хуже станет стерильным. Что, тем не менее, продолжит процесс нефросклероза на субклиническом (незаметном) до поры уровне. И проявиться лишь при возникновении хронической почечной недостаточности при двустороннем процессе или потери функции одной почки.
Даже если рецидив заболевания будет вовремя диагностирован во время очередного выполнения рентгеновской микционной цистографии, а данный вид, малоприятного исследования необходимо проводить с интервалом 6 месяцев после введения препарата «коллагена» или «дефлюкс», мы не видим смысла в повторном введении биодеградируемых объем образующих препаратов. Ведь проблему ПМР можно закрыть однократным введением стабильного «вантриса» и больше к этому не возвращаться.
Тем более что выполнение микционной цистографии после введения «вантриса» требуется лишь однократно, спустя два месяца после коррекции. В 99% случаев при констатации выздоровления по данным цистографии, ПМР не возвращается.
Когда выполняются открытые оперативные вмешательства при наличии ПМР?
Эндоскопическая коррекция пузырно-мочеточникового рефлюкса имеет неоспоримые преимущества в тех случаях, когда выполнение данного вида оперативного вмешательства абсолютно показаны. Этот вид оперативного вмешательства малотравматичен, спустя несколько часов после операции под общим наркозом ребенок не ощущает дискомфорт. Продолжительность операции составляет две-три минуты. Продолжительность наркоза не многим больше. Таким образом, эндоскопическое пособие является абсолютно показанным в подавляющем большинстве случаев. Эффективность, если операция выполнена по четким показаниям и правильной технике выполнения, составляет от 95 до 98%.
Индивидуальный подход к лечению конкретного пациента с ПМР выбирает оптимальный вид оперативного лечения. В отдельных случаях мы выполняем операцию Личь Грегуар без отсечения мочеточника. Прекрасные результаты дает лапароскопический вариант данной операции. Суть этой операции заключается в том, что мочеточник укладывается как бы в ложбину между предварительно рассеченными мышцами детрузора боковой стенки мочевого пузыря и нетронутой слизистой. Мышечный слой сшивается над мочеточником, таким образом, формируется тоннель, который обеспечивает антирефлюксную защиту.
В иных случаях (эктопия устья мочеточника, выраженная дилатация мочеточника) мы выполняем внепузырный вариант уретероцистонеостомии. Эта операция выполняется аналогично предыдущему варианту и дополняется лишь предварительным отсечением мочеточника от стенки мочевого пузыря, в ряде случаев сопровождается модуляцией дистального отдела мочеточника до приемлемого диаметра. Мы любим данную модификацию в связи с малой травматичностью. Так как для создания антирефлюксного механизма мы выполняем тоннелинг в детрузоре без его рассечения, то есть, не повреждая его иннервацию как это происходит в предыдущем варианте.
Классической является чрезпузырная уретероцистонеостомия (антирефлюксная неоимплантация мочеточника) по Коэну или Политано. Мы выполняем и этот вид оперативного пособия, но, как правило, только при уретероцеле большого диаметра либо наличии парауретерального дивертикула.
Длительность госпитализации после оперативного лечения пузырно-мочеточникового рефлюкса?
Методы лечения пузырно-мочеточникового рефлюкса при нейрогенной дисфункции мочевого пузыря.
Пациенты со спинальным мочевым пузырем, осложненным пузырно-мочеточниковым рефлюксом, это отдельная большая и сложная группа. Это, как правило, пациенты, перенесшие спинальную травму либо имеющие врожденное менингомиелоцеле. Детский церебральный паралич (ДЦП) так же в той или иной степени приводит к нарушению замыкательной функции дистального отдела мочеточника и развитию ПМР тяжелой степени. Выполнение простой антирефлюксной операции в данном случае не является выходом. Подробнее о методах оперативного лечения спинального мочевого пузыря осложненного пузырно-мочеточниковым рефлюксом мы рассказываем в отдельной статье нашего сайта.
Реабилитация и исходы лечения Пузырно-мочеточникового рефлюкса
Реабилитация пациента в послеоперационном периоде заключается в профилактике обострения хронического пиелонефрита. С этой целью мы используем притивомикробную терапию, препараты, улучшающие микроциркуляцию в почке и иммунокоррегирующее лечение.
Антибактериальный препарат подбирается с учетом предварительного бактериологического исследования. Притом, забор мочи на посев, производится только по уретральному катетеру. Как правило, это происходит во время выполнения микционной цистографии. С целью улучшения фильтрационной функции почки, а так же в качестве иммуномодулятора, мы активно используем фитотерапию. Отсутствие побочных явлений, мягкое и комплексное действие фитопрепаратов позволяет нам назначать их на длительный срок.
Амбулаторное наблюдение, за пациентами, перенесшими ту или иную операцию по поводу пузырно-мочеточникового рефлюкса, мы так же оставляем за собой. В течение года, пациенты контролируют ОАМ ежемесячно. Затем, в последующие годы, только лишь при возникновении каких либо острых респираторных заболеваниях. УЗИ контроль в динамике, проводится дважды в год, желательно у одного и того же специалиста ультразвуковой диагностики.
Микционная цистография после выполнения эндоскопической коррекции ПМР препаратом «вантрис» проводится лишь однажды, спустя два месяца после выполнения операции. У пациентов перенесших уретероцистонеостомию тем или иным способом, микционная цистография в сочетании с УЗИ почек выполняется через 6 месяцев и через один год после проведенного оперативного лечения. В ряде случаев, перечисленные методы исследования дополняются выполнением изотопного исследования почек.
Возможна ли дистанционная консультация по поводу пузырно-мочеточникового рефлюкса?
Дистанционное, заочное консультирование пациентов с пузырно-мочеточниковым рефлюксом мы считаем целесообразным и весьма эффективным методом. Для проведения качественной консультации нам необходимы данные рентгеновского исследования (микционная цистография, экскреторная урография), ультразвуковое исследование почек (желательно в динамике), данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность).
Возможно, не все из этого списка обследований у вас имеется, возможно, для постановки диагноза и рекомендаций по тактике лечения, что то и вовсе не понадобиться. Все это можно легко скорректировать дистанционно по мере поступления вопросов и информации от вас.
Оперирующий в Тюмени уролог, детский уролог-андролог. Кандидат Медицинских Наук, врач высшей категории.
Государственное бюджетное учреждение здравоохранения Тюменской области «Областная клиническая больница №1»