зачем беременным назначают дюфастон на ранних сроках беременности
Поддержание успешной беременности: роль препарата Дюфастон
A.R. Genazzani, J. Szekeres-Bartho, M.Y. El-Zibdeh
Международный Бюллетень: Акушерство и Гинекология, №1, 2003
Роль дидрогестерона (Дюфастон®) в поддержании успешной беременности в числе других тем обсуждалась на 10-ом Всемирном Конгрессе по гинекологической эндокринологии в г. Вроцлав (Польша).
Делегатам был представлен доклад о роли иммунной системы при беременности и, в частности, об увеличении количества рецепторов прогестерона на лимфоцитах по мере развития беременности. В присутствии прогестерона или его аналога Дюфастона лимфоциты вырабатывают белок под названием прогестерон-индуцированный блокирующий фактор (ПИБФ).
В результате иммунологических эффектов ПИБФ увеличивается активность Т-хелперных клеток II типа (Тh2), способствующих нормальному протеканию беременности и, снижается активность Т-хелперных клеток I типа (ТМ), оказывающих неблагоприятное действие на беременность.
Были представлены результаты, показывающие, что дидрогестерон (Дюфастон®) также способен сместить соотношение Тh2/Th1 в благоприятную сторону и, таким образом, повысить вероятность успешной беременности. Этот эффект был недавно подтвержден в двух клинических исследованиях, показавших, что дидрогестерон (Дюфастон®) снижал частоту самопроизвольных абортов у женщин с угрозой выкидыша или привычным выкидышем в анамнезе.
Факторы риска для успешной беременности
По словам проф. Genazzani A.R. (Италия), по меньшей мере 15% всех подтвержденных беременностей завершается самопроизвольным абортом, который является одним из наиболее частых осложнений беременности. По оценкам, примерно у одной из четырех беременных женщин возникают один и более самопроизвольных выкидыша. О привычном аборте говорят в случае, если имели место три и более повторных самопроизвольных выкидыша. Данная патология встречается у, примерно, 1% всех женщин. При этом риск невынашивания беременности после трех повторных самопроизвольных выкидышей достигает 55%.
В большинстве случаев (50-60%) причиной выкидышей являются структурные аномалии хромосом зародыша, инфекции, эндокринные расстройства и анатомические дефекты у матери. Полагают, что большая часть выкидышей, имеющих неясную этиологию, может быть вызвана ненормальной иммунной реакцией организма матери на отцовские антигены зародыша.
В настоящее время появляется все больше данных, свидетельствующих о том, что прогестерон, по-видимому, играет важную роль в нормализации иммунного ответа на ранних стадиях беременности. При нормально протекающей беременности желтое тело, а позже плацента, вырабатывают достаточное количество прогестерона. В его присутствии активируемые лимфоциты вырабатывают специальный белок-прогестерон-индуцированный блокирующий фактор (ПИБФ), который оказывает антиабортивное действие.
Прогестерон-индуцированный блокирующий фактор (ПИБФ) и поддержание беременности
Более подробно на роли ПИБФ в поддержании беременности остановилась проф Szekeres-Bartho J.
Общепризнанно, что для нормального исхода беременности необходимо, чтобы иммунная система была способна ее распознать.
При нормально протекающей беременности в лимфоцитах периферической крови присутствуют рецепторы прогестерона, причем доля клеток, содержащих такие рецепторы, увеличивается по мере увеличения срока гестации. Однако, у женщин с высоким риском преждевременного прекращения беременности доля клеток, содержащих рецепторы прогестерона, существенно ниже, чем у здоровых женщин, находящихся на том же сроке беременности.
После пересадки трансплантата или переливания крови количество клеток, содержащих рецепторы прогестерона, сравнимо с аналогичным показателем у беременных женщин. Это позволяет предположить, что у беременных увеличение числа рецепторов прогестерона на лимфоцитах может быть вызвано присутствием зародыша, который выступает в роли аллоантигенного стимулятора. В присутствии прогестерона эти лимфоциты продуцируют особый медиаторный белок 34-kD, или ПИБФ. Концентрация ПИБФ растет по мере увеличения срока гестации, но исчезает по истечении 40 недель при нормально протекающей беременности.
Благодаря иммунологическому влиянию ПИБФ сохраняется беременность. ПИБФ изменяет баланс цитокинов в иммунной системе.
Существуют два типа цитокинов:
• цитокины, вырабатываемые Т-хелперными клетками Th1, которые оказывают неблагоприятное действие на беременность
• цитокины, вырабатываемые Т-хелперными клетками Тh2, которые способствуют нормальному течению беременности.
В присутствии ПИБФ происходит сдвиг в сторону преобладания цитокинов Тh2. Одновременное уменьшение выработки цитокинов Тh1 влечет за собой снижение активности естественных киллерных клеток (ЕКК) и нормальному исходу беременности (рис. 1). На фоне приема препарата Дюфастон® происходит достоверное повышение концентрации ПИБФ-позитивных лимфоцитов, что влечет за собой вышеописанные изменения в иммунной системе, направленные на сохранение беременности. И наоборот, в отсутствие ПИБФ концентрация цитокинов ТМ повышается и одновременно активизируются естественные киллерные клетки, что повышает вероятность аборта.
При угрозе выкидыша или преждевременных родах уровень ПИБФ значительно ниже, чем при нормально протекающей беременности. При недостатке ПИБФ активность естественных киллерных клеток возрастает примерно в 4 раза. В настоящее время считается, что повышенная активность ЕКК является одним из факторов, обусловливающих досрочное прекращение беременности.
Дидрогестерон улучшает исход беременности
Проф. El-Zibdeh M.Y. сообщил о результатах двух исследований, целью которых было выяснить, возможно ли с помощью дидрогестерона (Дюфастон®) улучшить исход беременности у женщин, страдающих привычным выкидышем.
114 женщин с привычным выкидышем в анамнезе (среднее количество предыдущих выкидышей 3,3) были методом случайной выборки разделены на три группы и получали:
• дидрогестерон (Дюфастон®) внутрь по 10 мг два раза в день, либо
• хорионический гонадотропин человека (ХГЧ) внутримышечно по 5000 ME каждые 4 дня, либо
• не получали никакого лечения.
Лечение начинали сразу после подтверждения наступления беременности и прекращали при сроке гестации 12 недель.
В группе женщин, принимавших Дюфастон®, частота абортов достоверно (р
Дюфастон®
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Таблетки, покрытые пленочной оболочкой, 10 мг
Состав
Одна таблетка содержит
активное вещество: дидрогестерон 10 мг,
вспомогательные вещества: лактозы моногидрат, метилоксипропилцеллюлоза, крахмал кукурузный, кремния диоксид безводный коллоидный, магния стеарат,
оболочка: Opadry белый Y-1-7000 (титана диоксид (Е-171), метилгидроксипропилцеллюлоза, полиэтиленгликоль).
Описание
Круглые, двояковыпуклые таблетки, покрытые пленочной оболочкой белого цвета, со скошенными краями на одной стороне, с надписью «155» слева и справа от риски на другой стороне таблетки.
Фармакотерапевтическая группа
Половые гормоны. Прогестагены. Производные прегнадиена. Дидрогестерон.
Фармакологические свойства
Фармакокинетика
Абсорбция. После приема внутрь дидрогестерон быстро всасывается из желудочно-кишечного тракта. Время достижения максимальной концентрации (Tmax) от 0.5 до 2.5 часов. Абсолютная биодоступность дидрогестерона при дозе 20 мг внутрь (при сравнении с 7.8 мг внутривенно) составляет 28%.
В таблице приведены средние значения фармакокинетических параметров дидрогестерона (Д) и дигидродидрогестерона (ДГД) после многократного приема дидрогестерона внутрь в дозе 10 мг.
Дидрогестерон 10 мг
*: из расчета AUC (0-tau)/24
Распределение. При стабильной концентрации дидрогестерона при внутривенном введении объем распределения около 1400 л. Дидрогестерон и ДГД связываются с протеинами плазмы крови более чем на 90%.
Метаболизм. После приема внутрь дидрогестерон быстро метаболизируется в ДГД. Концентрация основного метаболита 20-α-дигидродидрогестерона (ДГД) достигает пика примерно через 1.5 часа после приема дозы. Концентрация ДГД в плазме крови значительно выше, чем дидрогестерона. Отношения AUC (площади под кривой) и Cmax (максимальной концентрации) ДГД и дидрогестерона составляют примерно 40 и 25, соответственно. Периоды полувыведения дидрогестерона и ДГД в среднем 5–7 часов и 14–17 часов, соответственно. Основной особенностью всех метаболитов дидрогестерона является присутствие 4,6-диен-3-1 конфигурации исходного соединения и отсутствие 17-α-гидроксилирования. Это объясняет отсутствие эстрогенного и андрогенного эффектов дидрогестерона.
Выведение. После приема внутрь меченого дидрогестерона в среднем 63% дозы выводится с мочой. Общий клиренс плазмы 6,4 л/мин. Полное выведение дидрогестерона происходит через 72 часа. ДГД выводится с мочой преимущественно в форме конъюгата глюкуроновой кислоты.
Зависимость от дозы и времени. Фармакокинетика линейна как при однократном, так и многократном дозировании в интервале от 2.5 до 10 мг. Сравнение кинетики однократной и многократных доз показывает, что параметры фармакокинетики Д и ДГД не изменяются в результате повторного приема дозы. Стабильная концентрация достигается после 3 дней лечения.
Фармакодинамика
Дюфастон® не подавляет овуляцию. Вследствие этого остается возможность зачатия у женщин репродуктивного возраста, принимающих Дюфастон®.
У женщин в постменопаузе с не удаленной маткой ЗГТ эстрогенами повышает риск гиперплазии и рака эндометрия. Добавление прогестагена предупреждает повышение этого риска.
Показания к применению
— нарушение менструального цикла
— бесплодие вследствие лютеиновой недостаточности
— угрожающий аборт по причине недостаточности прогестерона
— привычное невынашивание беременности по причине недостаточности прогестерона
При терапии эстрогенами у женщин с интактной маткой может быть использован в циклическом режиме при следующих состояниях:
— для предотвращения гиперплазии эндометрия в период постменопаузы
— дисфункциональные маточные кровотечения
Способ применения и дозы
Предлагаемые режимы приема можно корректировать в зависимости от тяжести состояния и индивидуальной реакции на лечение.
Нерегулярные менструации – по 1 таблетке (10 мг) в день с 11-го по 25-й день. Возможно достижение регулярного 28-дневного цикла.
Дисменорея – по 1-2 таблетке (10-20 мг) в день с 5-го по 25-й день цикла. Дозу свыше 1 таблетки в день разделить на несколько приемов в течение дня. Лечение следует начинать с наивысшей дозы. Лечение продолжать на протяжении 6 месяцев непрерывно.
Бесплодие вследствие лютеиновой недостаточности – по 1 таблетке (10 мг) в день с 14-го по 25-й день цикла. Лечение продолжать непрерывно, в течение минимум 6 последовательных циклов. При наступлении беременности лечение рекомендуется продолжать в течение первых месяцев по схеме, рекомендованной при привычном аборте.
Угрожающий аборт по причине недостаточности прогестерона – начальная доза: 4 таблетки (40 мг) однократно, затем по 1 таблетке (10 мг) через каждые 8 часов до исчезновения симптомов. Лечение следует начинать с наивысшей дозы. При продолжении или рецидиве симптомов во время лечения дозу следует повышать на 1 таблетку (10 мг) каждые 8 часов. Лечение продолжать в эффективной дозе в течение 1 недели после исчезновения симптомов; затем постепенно снижать. При последующем рецидиве симптомов лечение продолжить приемом эффективной дозы, достигнутой ранее.
Привычное невынашивание беременности по причине недостаточности прогестерона – по 1 таблетке (10 мг) в день до 20-й недели беременности; затем дозу можно постепенно снизить. Лечение следует начать до зачатия. При возникновении симптомов угрожающего аборта лечение продолжить соответственно данному показанию.
Дисфункциональные маточные кровотечения
Последующее интенсивное кровотечение можно предупредить посредством назначения с профилактической целью 1 таблетки (10 мг) в день с 11-го по 25-й дни цикла, при необходимости в комбинации с эстрогенами, на протяжении 2-3 циклов. После этого лечение можно прекратить, чтобы убедиться в восстановлении регулярности циклов.
Вторичная аменорея – по 1-2 таблетки (10-20 мг) в день с 11-го по 25-й день цикла для достижения секреторной трансформации эндометрия в результате адекватной стимуляции эндогенными или экзогенными эстрогенами.
Комбинированная терапия эстрогенами и прогестагенами следует проводить при использовании минимальной эффективной дозы гормонов и на протяжении наиболее краткого курса, сопоставимого с целями лечения и рисками для каждой женщины, при регулярной переоценке рисков и преимуществ.
Предменструальный синдром – по 1 таблетке (10 мг) 2 раза в день с 11-го по 25-й день цикла.
Дети и подростки младше 18 лет: Нет соответствующих данных по использованию дидрогестерона до менархе.
Безопасность и эффективность дидрогестерона у подростков в возрасте 12-18 лет не установлена.
Для перорального применения. При назначении более высоких доз таблетки следует принимать в несколько приемов в течение дня.
Побочные действия
Нежелательные побочные реакции, о которых сообщалось наиболее часто во время клинических испытаний у пациенток при использовании дидрогестерона по показаниям без применения эстрогена, были следующими: метроррагия, болезненность/чувствительность молочных желез, мигрень/головная боль.
Следующие нежелательные побочные реакции (с указанием их частоты) наблюдались во время клинических испытаний при использовании дидрогестерона (n=3483) по показаниям без применения эстрогена и были сообщены спонтанно.
Дюфастон при беременности – зачем нужен на ранних сроках?
В мире дидрогестерон используется уже более 50 лет. Несмотря на это, препарат не устарел. Он по-прежнему широко назначается при угрожающем аборте и недостаточности второй фазы.
Показания
В акушерстве Дюфастон назначается в таких ситуациях:
Исследования показывают, что Дюфастон помогает предотвратить множество случаев самопроизвольного аборта. В среднем в популяции родами завершается только 85% беременностей. А среди женщин, которым назначают Дюфастон при беременности на ранних сроках, в итоге рожают ребенка 93,5%.
Причина такой разницы заключается в том, что недостаточность лютеиновой фазы – это одна из основных причин невынашивания беременности. По данным разных авторов 30-40% выкидышей и замерших беременностей обусловлено нехваткой прогестерона в ранние сроки гестации. Все эти случаи можно предотвратить при помощи Дюфастона или другого препарата прогестерона.
Применение при недостаточности лютеиновой фазы
Основным показанием к применению Дюфастона остается недостаточность лютеиновой фазы. Это состояние, при котором уменьшается влияние прогестерона на эндометрий. Случается это чаще всего по причине нарушения образования эндогенного прогестерона. Хотя во многих случаях концентрация гормона в крови остается нормальной. Проблема же заключается в том, что рецепторный аппарат эндометрия на него не реагирует. Снижение рецепторов к прогестерону часто наблюдается при хроническом эндометриозе.
При недостаточности лютеиновой фазы Дюфастон достоверно снижает частоту самопроизвольных абортов. Ряд исследований показывают, что его эффективность такая же, как у микронизированного прогестерона для перорального введения. После назначения этих двух препаратов частота перинатальных потерь одинаковая. Поэтому многие врачи предпочитают рекомендовать своим пациентам именно Дюфастон, потому что он более удобен.
Преимущества перед другими препаратами
Существует множество препаратов прогестерона. Большинство из них эффективны и безопасны. Тем не менее, они не лишены недостатков. Многие врачи отдают предпочтение именно Дюфастону при беременности, потому что этот препарат имеет несколько весомых преимуществ, а именно:
Может применяться перорально. При этом препарат имеет хорошую биодоступность. Он всасывается в тонком кишечнике. Пероральный прием – наиболее удобный для большинства пациентов. Он более предпочтителен по сравнению с вагинальными таблетками или капсулами, а также внутримышечными инъекциями.
Высокий профиль безопасности. Дюфастон у большинства пациенток не дает побочных эффектов. Он хорошо переносится. Препарат не дает выраженной седации и не приводит изменениям биоценоза влагалища. Он также не имеет андрогенного эффекта.
Не влияет на систему коагуляции крови. В отличие от других препаратов прогестерона, он не повышает сворачиваемость крови. Поэтому не увеличивает риск тромбозов и тромбоэмболий.
Дидрогестерон имеет самую высокую энергию связывания с прогестероновыми рецепторами, и самую низкую – с другими стероидными рецепторами. Этим обеспечивается высокая избирательность эффекта.
Дополнительные эффекты при беременности
Основная цель назначения препарата состоит в том, чтобы исключить риск невынашивания по причине недостаточности лютеиновой фазы. Однако установлено, что применение Дюфастона во время беременности дает и другие результаты:
Некоторые исследования показывают, что Дюфастон при беременности снижает риск синдрома задержки развития плода. Уменьшается вероятность ишемического поражения нервного ствола. Дети, родившиеся от матерей, получавших поддержку беременности Дюфастоном, имеют в среднем больше баллов по шкале Апгар.
Применение при угрозе прерывания беременности
Дюфастон при беременности не назначают всем подряд. Большинство женщин не имеют гормональных проблем. Они вполне способны выносить и родить без гормональной поддержки. Поэтому назначается Дюфастон только в определенных ситуациях. Одной из них является угроза прерывания беременности.
Угрожающий аборт – состояние женщины, при котором наблюдаются тянущие боли в нижней части живота и пояснице, возможны незначительные выделения из половых путей. Тонус матки увеличен, а её шейка не укорочена. На УЗИ определяется матка нормальных размеров, соответствующих сроку беременности. Присутствует сердцебиение плода.
Начавшийся аборт – отличается более выраженными кровянистыми выделениями. Канал шейки матки открыт.
При угрозе невынашивания может быть назначен Дюфастон. Его применяют в дозе 40 мг. Затем – по 10 мг через каждые 8 часов. После исчезновения симптомов препарат могут отменить, если у женщины нет признаков лютеиновой недостаточности.
Применение при привычном невынашивании
Привычное невынашивание – это наличие 2 и более неразвивающихся беременностей в анамнезе. Причины самопроизвольных абортов часто установить не удается. Однако последующее назначение Дюфастона уменьшает риск этого явления, повышая шансы на окончание беременности родами.
Назначается препарат сразу после диагностики беременности. Его используют по 10 мг в день. Курс лечения может составлять до 20 недель. Затем дозировку постепенно уменьшают.
Применение при высоком риске невынашивания
Часто врачи назначают Дюфастон при беременности, не дожидаясь, когда случится 2 и более выкидыша. Иногда сложности с вынашиванием ребенка можно предугадать. Дюфастон для поддержки назначается в таких случаях:
Риск невынашивания также увеличивается, если в 1 триместре женщина вынуждена получать хирургическое лечение по поводу внезапно возникшего острого заболевания. Если отложить операцию невозможно, то в послеоперационном периоде для снижения риска потери беременности применяют Дюфастон. Он помогает предотвратить сокращения матки и повышение тонуса миометрия.
Поддержка беременности после ЭКО
У женщин, которые беременеют естественным путем, недостаточностью лютеиновой фазы наблюдается не так часто. А вот у пациенток, которые сумели зачать ребенка при помощи ЭКО, она развивается в той или иной степени практически всегда. Основные причины:
Инъекция ХГЧ перед пункцией фолликулов. Этот гормон циркулирует в крови несколько дней. Он снижает продукцию лютеинизирующего гормона в гипофизе.
В длинном протоколе в результате применения препаратов аналогов гонадотропин-рилизинг гормона функция гипофиза остается сниженной некоторое время.
В результате пункции фолликулов происходит механическая травма клеток гранулезы, их частичная аспирация. В результате может нарушиться функция желтых тел – временных органов, продуцирующих прогестерон.
Поэтому после ЭКО назначают поддержку беременности. Она может быть проведена с использованием разных препаратов. На практике чаще всего используют микронизированный прогестерон. Его назначают внутрь и интравагинально. Некоторые врачи используют Дюфастон, при беременности он тоже помогает снизить риск невынашивания. Применяется препарат по 10 или 20 мг, дважды в день.
Почему после ЭКО всем назначается поддержка?
Если после ЭКО не назначить препараты прогестерона, это не означает, что у всех женщин случаются самопроизвольные аборты. Но вероятность их значительно повышается. Учитывая большое количество усилий, затраченных на достижение беременности при помощи ЭКО, а также финансовые затраты, врачи перестраховываются и назначают Дюфастон на ранних сроках или другой прогестерон всем без исключения.
Это дает свои плоды. Как мы уже говорили, часто после ЭКО развивается недостаточность лютеиновой фазы. Поэтому без поддержки Дюфастоном или другим гестагенным препаратом в среднем в 30% случаев беременность не заканчивается родами. Если же применяется медикаментозная поддержка, то у пациенток в возрасте до 35 лет самопроизвольные аборты после ЭКО диагностируются лишь в 10-12% случаев.
Некоторые женщины спрашивают: раз недостаточность лютеиновой фазы развивается не у всех, не лучше ли сдать анализы на гормоны и проверить, нужен Дюфастон на ранних сроках или нет? В частности, оценить концентрацию прогестерона в крови. Но на практике спрогнозировать что-либо по уровню этого гормона невозможно. Потому что он секретируется порционно, а не равномерно. При беременности его уровень то повышается, то снижается. Проводя анализ через несколько часов, можно получить совершенно другие результаты.
Таким образом, можно выделить несколько причин, почему Дюфастон на ранних сроках или другой препарат прогестерона назначают всем без исключения:
Нет ничего страшного в том, что пациентка вынуждена в начальном периоде гестации принимать Дюфастон – при беременности он безопасен, развитию плода не угрожает.
Хорошо ли переносится Дюфастон во время беременности
Иногда прием Дюфастона сопровождается побочными эффектами. Хотя в целом, он гораздо более безопасен, чем большинство аналогов. Препарат не обладает андрогенным эффектом. В отличие от масляного раствора прогестерона, он не может вызывать локальных осложнений в месте инъекции, потому что принимается внутрь. В отличие от микронизированного прогестерона для интравагинального введения, Дюфастон не вызывает дисбиоза влагалища или раздражения слизистой оболочки половых органов.
Единственным побочным эффектом, который встречается у многих женщин, является боль или повышение чувствительности в молочных железах. Иногда наблюдается головная боль. Прочие нежелательные явления прописаны в инструкции, но встречаются они крайне редко – это один случай из 1000 или ещё реже. К числу таких побочных эффектов относится:
Дюфастон не применяется совместно с индукторами микросомальных ферментов печени. Потому что в этом случае его эффективность снижается. Несовместим этот препарат с антибиотиком рифампицином и снотворным веществом фенобарбиталом (часто входит в состав капель для сердечников).
Подведем краткие итоги. Дюфастон – препарат, который используется для поддержки беременности, в том числе после ЭКО. Он снижает риск невынашивания и оказывает ряд дополнительных положительных эффектов. Среди всех препаратов прогестерона Дюфастон наиболее удобен, потому что принимается перорально, в небольшой дозе. Поэтому врачи часто назначают его при недостаточности лютеиновой фазы.
5-8 недели беременности
Пятая неделя для малыша
Пятая неделя развития эмбриона знаменательна обособлением тела будущего ребенка и внезародышевых вспомогательных структур – желточного мешка, амниотического пузыря, хориона. Продолжается процесс активного формирования органов и тканей. В данное время происходит зарождение всех основных систем будущего организма.
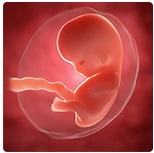
Зародыш в данный период находится в изогнутом состоянии и напоминает внешне букву С. К концу пятой недели начинает пульсировать сердце, которое уже сформируется. Из среднего зародышевого листка (мезодермы) начинается формирование поджелудочной железы, печени, легких, щитовидной железы, трахеи и гортани.
На пятой наделе также начинается образование центральной нервной системы. Клеточки, которые до этого были расположены плоско, начинают сворачиваться трубочкой, т. е. происходит формирование нервной трубки. Жизнеспособность зародыша в значительной степени зависит от полного закрытия трубки, поэтому пятая неделя имеет огромное значение. Поспособствовать качественному закрытию трубки способна фолиевая кислота. Поэтому специалистами при планировании беременности рекомендуется прием препаратов, содержащих данное вещество. Также фолиевая кислота необходима на протяжении всего первого триместра, но особенно ее роль важна в течение 5-7 недель. Вдоль трубки находятся выпуклости, из которых будет происходить образование отделов головного мозга.
Отростки, расположенные вдоль нервной трубки, называются сомитами и представляют собой будущие мышцы.
Также пятая неделя характеризуется началом формирования у эмбриона половых клеток – это еще один важный момент в его жизни. У будущих людей на этапе раннего развития уже закладываются зачатки яйцеклеток и сперматозоидов.
Будущая мама на пятой неделе
Срок пять недель является достаточно ранним, поэтому если в женском организме и происходят изменения, они незначительны. На данном сроке задержка цикла составляет одну неделю, на что не каждая женщина обращает внимание. Если же ей известно о ее положении, может появиться задумчивость, умиротворенность либо, наоборот, высокая активность.
С пятой недели вероятно появление непереносимости запахов и тошноты. Большинство женщин подвержено раннему токсикозу, который проявляется в виде рвоты, происходящей, как правило, в утреннее время. Токсикоз может быть и легким, и в тяжелой форме. Второй сопровождается непрекращающейся рвотой. Женщины, столкнувшиеся с тяжелой формой токсикоза, подлежат госпитализации.
Ощущение тяжести в груди либо незначительной боли при надавливании также относится к признакам ранней беременности.
Шестая неделя для малыша
В течение шестой недели эмбрион вырастает приблизительно от 3 мм до 6-7 мм. В это время форма зародыша является цилиндрической и напоминает в определенной степени зародыш рыбы. Возникают вдоль тела зачатки ручек и ножек, которые на шестой неделе имеют форму отростков. Ручки формируются быстрее нижних конечностей, к завершению шестой недели происходит образование зачатков кистей рук. Ноги в данный момент еще не сформированы и остаются в стадии зачатков. В это время должно произойти полное смыкание трубки, а из мозговых пузырей формируются зачатки полушарий.
Сердце на данном этапе характеризуется интенсивным развитием и активной пульсацией. Внутри данного органа происходит деление на камеры и отделения, возникают желудочки и предсердия. Если использовать высокочувствительную ультразвуковую аппаратуру, биение сердца зародыша уже можно уловить. 100-160 ударов в минуту на данном этапе совершает сердце.
Также на шестой неделе происходит формирование пищеварительной трубки, которое завершается образованием толстого и тонкого кишечника, желудка.
Происходит продолжение развития половых желез, формируются мочеточники. Немаловажным процессом на данном этапе является формирование ворсин хориона, т. е. закладка будущей плаценты. Шестая неделя знаменуется активной стадией роста сосудов и «тренировкой» плаценты. Конечно, как обособленный орган плацента еще не сформировалась и функций своих не выполняет, но первые пробные шаги совершаются уже сейчас – происходит обмен крови между мамой и эмбрионом, такой обмен является предшественником будущего кровообращения.
Шестая неделя для будущей мамы
При задержке цикла на две недели, что соответствует шестой акушерской неделе, у женщины могут усилиться проявления токсикоза. Зачастую тошнота начинает приводить к рвоте. Если это случается более двух-трех раз в день, необходимо обратиться к специалисту. В груди изменяется проницаемость сосудов, обусловленная изменениями гормонального фона. Поэтому к чувству наполненности желез может присоединиться периодическое ощущение покалывания.
Женщину на шестой неделе нередко сопровождают раздражительность, сонливость, быстрая утомляемость и слабость. Все перечисленные симптомы являются следствием влияния гормонального фона, который старается создать наилучшие условия для развития ребенка. Специалисты отмечают, что тяжесть течения токсикоза непосредственно зависит от эмоционального состояния женщины. Поэтому будущей маме следует ограничить физические нагрузки, избегать стрессовых ситуаций, обеспечить положительные эмоции и хорошее настроение.
У женщин могут формироваться новые вкусовые пристрастия. Несомненно, комфорт будущей маме обеспечивать необходимо, но и о здравом смысле при выборе рациона забывать не следует. Если даже и влечет к вредным продуктам, их употреблять не стоит, конечно, противопоказаны курение и алкоголь. Нежелательно употреблять копчености и любые продукты, содержащие химические элементы. Чем правильнее будет рацион, тем больше пользы он сможет принести будущему малышу.
Отдельное внимание следует уделять водному балансу. Обезвоживание организма способно лишь усугубить токсикоз, поэтому важно следить за количеством потребляемой жидкости. Иногда фрукты, вода и соки даже становятся единственной возможной пищей для женщины.
Седьмая неделя для малыша
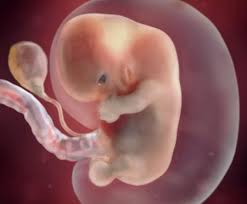
На седьмой неделе формирование зародыша происходит достаточно интенсивно. На кистях рук уже можно увидеть межпальчиковые промежутки, но самого разделения на отдельные пальчики пока нет. У эмбриона начинает развиваться личико, на котором появляется носовая ямка. В этом месте немного позже образуется носик. Также на седьмой неделе происходит начальное развитие ушных раковин. Они начинают образовываться из двух возвышений на голове, происходит формирование обеих челюстей.
Седьмая неделя характеризуется таким важным событием, как образование системы кровообращения женского организма и плода, а также пуповины. Возникает маточно-плацентарный кровоток. Отныне тканевое дыхание и питание плода происходят посредством материнской крови. Будущий ребенок попадает под защиту организма мамы. Будущая плацента (хорион) не только питает эмбрион, но и выполняет функцию защитного фильтра, не допуская вредные микроорганизмы и токсины, которые могут существенно навредить зародышу.
Седьмая неделя для будущей мамы
С седьмой недели у женщины начинается рост матки, это может определить специалист при гинекологическом осмотре. На данном этапе у многих будущих мам отмечается увеличение живота, что является одним из главных признаков наступившей беременности. Рост матки и размеры эмбриона не могут стать причиной увеличения живота. Это происходит вследствие действия прогестерона, который приводит к вялости петель кишечника, а также снижению тонуса передней брюшной стенки. Происходит вздутие, которое и является причиной видимых изменений живота.
Учащение мочеиспускания является следствием того, что общий объем крови в женском организме увеличивается. Такое изменение будет сопровождать будущую маму на протяжении всей беременности и особенно проявится в последнем триместре. Если при мочеиспускании возникают болевые ощущения, то появляется повод для визита к врачу, поскольку это не считается нормой. Возможны изменения в работе кишечника, запоры и поносы могут возникнуть с одинаковой вероятностью. Причинами могут послужить смена привычного рациона или гормональный фон. Поскольку регулярный ежедневный стул обеспечивает своевременное выведение шлаков из организма будущей мамы, за ним необходимо тщательно следить. Если возникают проблемы с дефекацией, следует проконсультироваться у специалиста.
Восьмая неделя для малыша
Эмбрион к началу восьмой недели имеет длину 15-20 мм, а к ее завершению – 40 мм. Масса зародыша составляет пять грамм. После восьмой недели происходит завершение эмбрионального периода и начинается плодный. После восьми недель специалистами термин эмбрион больше не употребляется, будущий ребенок называется плод до момента его появления на свет. Основными особенностями восьмой недели являются интенсивное развитие и видоизменение зародыша. Происходит выпрямление тела, и оно все больше разделяется на сегменты – конечности, голову и туловище.
На данном этапе активно развивается нервная система. Также на восьмой неделе происходит разделение мозга на отделы, четче очерчиваются полушария, формируются извилины.
Лицо будущего ребенка становится более рельефным, формируются уши, ноздри, глаза. К завершению восьмой недели происходит полное соединение верхней губы, и лицо выглядит достаточно отчетливо сформированным.
Процесс окостенения черепа, ручек и ножек относится к особенностям данного периода. Кости отвердевают. Происходит формирование пальцев рук, а большой становится обособленным и противопоставленным ладони. Формируются крупные суставы (локтевые и коленные).
Также активно формируются структуры головного мозга, которые отвечают за тонус мышц, и непосредственно мышечная система. Это дает возможность эмбриону совершать разнообразные движения. Развитие пищеварительного тракта практически завершается к концу данной недели. Происходит снабжение кишечника и желудка нервными окончаниями, которые в будущем смогут обеспечивать двигательные функции ЖКТ, формируются полости почек, сердца, мочевого пузыря и мочеточников.
У будущей плаценты развивается сосудистая система. В стенку матки глубоко внедряются ворсинки хориона. Маточно-плацентарное кровообращение становится полноценным. Комплексное снабжение растущего плода обеспечивают сосуды пуповины, через которые он получает кровь, обогащенную кислородом и разнообразными питательными веществами. Также через данные сосуды происходит вывод продуктов обмена веществ и углекислого газа.
Восьмая неделя для будущей мамы
Для организма женщины восьмая неделя не приносит значительных изменений. Все проявления токсикоза не меняют своего характера, но переносятся уже намного легче. Это обусловлено тем, что к данному сроку беременные женщины привыкают к своему состоянию и находят факторы, которые облегчают его и создают комфорт. Это могут быть определенные продукты, полноценный сон, тот или иной режим питания, прогулки и пр.
В данном материале срок беременности указан акушерский, т. е. рассчитывается с первого дня предшествующей беременности менструации.


