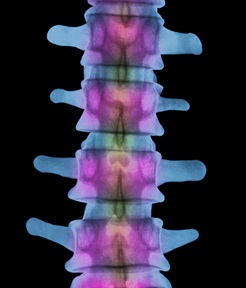
зачем делать клизму при рентгене позвоночника
Рентген копчика: подготовка, как делают процедуру, что показывает результат?
Рентген-исследование копчика
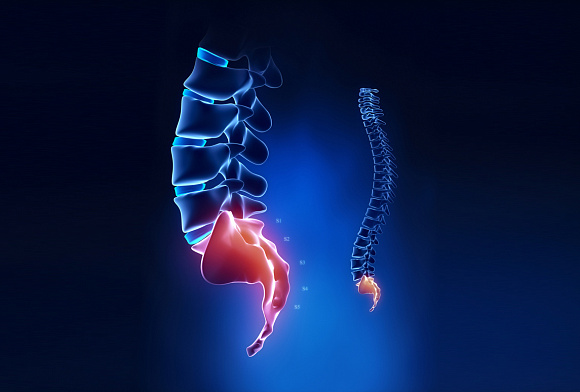
Что такое копчик и его функции?
Прежде чем узнать, как делают рентген копчика, следует подробнее ознакомиться с функциями этого отдела позвоночника. Он представляет собой рудиментарный орган, который в процессе эволюции человека перестал развиваться в хвост, поскольку не было такой необходимости. Копчик выглядит как изогнутый кончик позвоночника, состоит из трех-пяти позвонков. Присоединяется к крестцу при помощи сустава с хрящевым диском, а само соединение настолько подвижно, что копчик может отклоняться назад в процессе родов.
К передней части копчика прикрепляются мышцы, которые участвуют в обеспечении функционирования мочеполовых органов, а также кишечника. Также здесь находится копчиковое сплетение, благодаря которому в головной мозг поступают сигналы от органов области малого таза. Основная нагрузка от сидения приходится именно на копчик.
Когда назначается рентген копчика?
Проведение рентгена копчика – обязательное условие диагностирования причины возникновения болезненных ощущений и иных симптомов, которые отмечает пациент.
При помощи пальпации и опроса невозможно поставить диагноз и назначить лечение.
Проведение рентгена является обязательным в таких ситуациях:
Что может показать диагностика?
Важно узнать, что показывает рентген копчика и какие проблемы смогут диагностировать доктора по итогам его проведения. На снимке будут видны позвонки и их остистые отростки. Путем тщательного изучения изображений доктор сможет выявить:
Как подготовиться к рентгену копчика?
Также понадобится сделать клизму перед выполнением рентгена копчика. Совершается она два раза. Первый – вечером дня накануне диагностики, второй – за пару часов перед рентгеном. В том случае, если речь о срочном выполнении обследования, выполняется только клизма для очищения кишечника перед обследованием. Также обследование выполняется натощак, а перед ним могут назначать прием подавляющих газообразование препаратов.
Как делают рентген копчика?
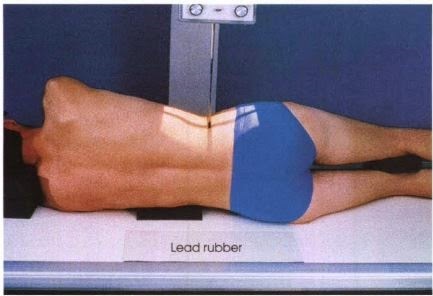
Важно убрать все металлические предметы и украшения, чтобы они не сказались на качестве снимка. Чтобы начать диагностику, пациента попросят лечь на стол и принять определенное положение. Как правило, используется несколько основных укладок:
Расшифровка результатов
Выполнять такую работу должен врач-рентгенолог с соответствующей квалификацией. Врач оценивает состояние тел позвонков, их расположение, размеры и много других параметров. Результаты исследования находят свое отражение в заключении, которое выдается пациенту. С этим заключением нужно идти к лечащему врачу.
Противопоказания для рентгена
Рентген-диагностика перелома копчика, а также иных состояний противопоказана при беременности и пациентам младше 15 лет. Однако решение остается за врачом. При подозрении на опухоли и травмах рентген назначают, но только в случае невозможности проведения МРТ. Не получится сделать снимки также пациентам с ожирением (при весе более 130 кг).
Альтернативное исследование
Альтернативными исследованиями являются компьютерная и магнитно-резонансная томография. В результате проведения такой диагностики можно получить не один, а серию снимков в разных плоскостях, что позволит детально рассмотреть копчик. Однако КТ предполагает большую лучевую нагрузку на организм и не всегда возможна.
Рентген пояснично-крестцового отдела позвоночника
Рентгенография использует небольшое количество излучения для визуализации костей. Рентген нижней части позвоночника позволяет визуализировать наличие травм, аномалий или патологии костей в этом отделе.
Рентген поясничного-крестцового отдела позвоночника может визуализировать наличие артрита или переломов костей, но не может визуализировать другие проблемы с мышцами, нервами или дисками.
Врач может назначить рентгенографию поясничного отдела позвоночника по разным причинам. Исследование может быть использовано для диагностики травмы в результате падения или несчастного случая. Рентген также можно использовать для мониторинга течения заболевания, или для определения эффективности лечения.
Цель рентгена
Когда рекомендуется рентген пояснично-крестцового отдела позвоночника?
Что означают патологические результаты?
Рентген пояснично-крестцового отдела позвоночника может показать:
Хотя некоторые из этих результатов можно увидеть на рентгеновском снимке, они не всегда являются причиной болей в спине.
Другие причины для рентгена
Другие факторы могут привести к тому, что врач назначит рентгенологическое обследование для определения боли в пояснице длительностью до шести-восьми недель. Они включают:
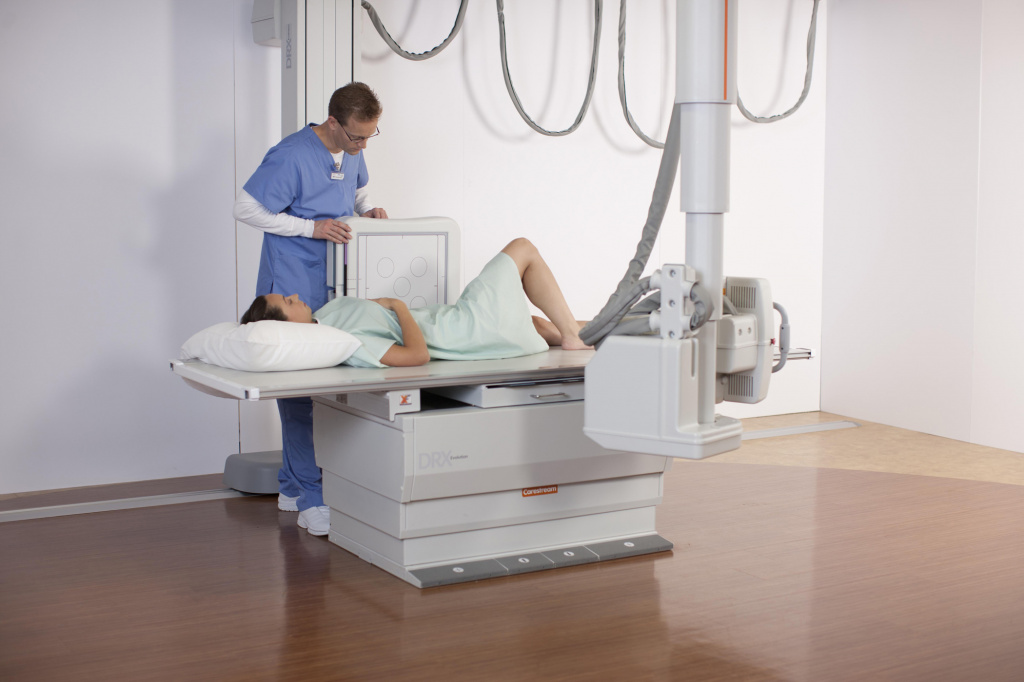
Как проходит процедура?
Рентген пояснично-крестцового отдела позвоночника может быть выполнен амбулаторно или как часть пребывания в больнице. Процедуры могут различаться, в зависимости от состояния пациента.
Как правило, рентгеновские исследования позвоночника следуют следующему процессу:
Хотя сама рентгенологическая процедура не вызывает боли, манипуляции с исследуемой частью тела могут вызвать некоторый дискомфорт или боль. Это особенно актуально в случае недавней травмы или инвазивной процедуры, такой как операция.
Ограничения рентгена
Различные мягкие ткани, такие как связки, сухожилия, хрящи и диски между костями позвоночника, плохо видны на рентгеновских лучах, поэтому боль или заболевание этих структур в пояснично-крестцовом отделе позвоночника могут не обнаруживаться.
Также при обычном рентгенологическом исследовании пояснично-крестцового отдела позвоночника могут быть не видны пролапс дисков или другие патологии, давящие на спинной мозг или поражающие нервы, выходящие из позвоночного канала, вызывающие боль, онемение или слабость в области таза или ног.
Рентген может иногда пропускать небольшие переломы кости в позвоночнике из-за наложения или размытия теней на изображении, или иногда может неправильно отображать дефект кости, повреждение или перелом, где его нет, из-за перекрывающихся теней или «артефактов» «, которые являются ложными неанатомическими структурами, которые могут присутствовать на рентгеновском изображении.
Это связано с тем, что пояснично-крестцовый отдел позвоночника представляет собой сложную анатомическую область, и простые рентгенограммы пояснично-крестцового отдела позвоночника имеют ограниченное применение.
Правила подготовки к диагностическим исследованиям.
ПРАВИЛА ПОДГОТОВКИ
К ДИАГНОСТИЧЕСКИМ ИССЛЕДОВАНИЯМ.
Подготовка к рентгенографии поясничного отдела позвоночника.
При себе иметь: амбулаторную карту (для амбулаторных пациентов), направление, тапочки, простынь, туалетную бумагу. Женщинам при себе иметь ночную рубашку.
Правила подготовки к клинико-диагностическим исследованиям.
Для наиболее точного диагностирования заболеваний недостаточно самого современного лабораторного оборудования. Точность результатов зависит не только от используемых реактивов и аппаратуры, но и от времени и правильности сбора исследуемого материала.
При несоблюдении основных правил подготовки к анализам их результаты могут быть значительно искажены.
АНАЛИЗ КРОВИ.
Для исследования крови более всего подходят утренние часы.
Для большинства исследований кровь берется строго натощак.
Рекомендуются следующие промежутки времени после последнего приема пищи:
Перед исследованием крови следует максимально снизить физические нагрузки. Исключить бег, подъем по лестнице. Избегать эмоционального возбуждения. Минут 10-15 нужно отдохнуть, расслабиться и успокоиться.
Не рекомендуется сдавать кровь сразу после физиотерапевтических процедур, ультразвукового и рентгенологического исследования, массажа и рефлексотерапии.
Перед сдачей крови нужно исключить перепады температур, то есть баню и сауну.
Перед гормональным исследованием крови у женщин репродуктивного возраста следует придерживаться рекомендаций лечащего врача о дне менструального цикла, в который необходимо сдать кровь, так как на результат анализа влияют физиологические факторы фазы менструального цикла.
Перед сдачей крови необходимо успокоиться, чтобы избежать немотивированного выброса в кровь гормонов и увеличение их показателя.
Для сдачи крови на вирусные гепатиты желательно за 2 дня до исследования исключить из рациона цитрусовые, оранжевые фрукты и овощи.
Для правильной оценки и сравнения результатов ваших лабораторных исследований рекомендуется проводить их в одной и той же лаборатории, так как в разных лабораториях могут применяться разные методы исследования и единицы измерения показателей.
АНАЛИЗ МОЧИ.
Общеклинический анализ мочи:
— собирается только утренняя моча, взятая в середине мочеиспускания;
— утренняя порция мочи: сбор производится сразу после подъема с постели, до приема утреннего кофе или чая;
— предыдущее мочеиспускание было не позже, чем в 2 часа ночи;
— перед сбором анализа мочи проводится тщательный туалет наружных половых органов;
— в специальный контейнер с крышкой собирают 50 мл мочи, снабжают направлением, собранную мочу сразу направляют в лабораторию;
— хранение мочи в холодильнике допускается при t 2-4 C, но не более 1,5 часов;
— женщинам нельзя сдавать мочу во время менструации.
Сбор суточной мочи:
— пациент собирает мочу в течение 24 часов при обычном питьевом режиме (около 1,5 л в сутки);
— утром в 6-8 часов он освобождает мочевой пузырь и выливает эту порцию, затем в течение суток собирает всю мочу в чистый широкогорлый сосуд из темного стекла с крышкой емкостью не менее 2 л;
— последняя порция берется в то же время, когда накануне был начат сбор, отмечается время начала и конца сбора;
— емкость хранится в прохладном месте (лучше в холодильнике на нижней полке), замерзание не допускается;
— по окончании сбора мочи измеряется её объем, мочу тщательно взбалтывают и отливают 50 мл в специальный контейнер, в котором она будет доставлена в лабораторию;
— обязательно указывают объем суточной мочи.
Сбор мочи для исследования по Нечипоренко
(выявление скрытого воспалительного процесса).
— утром натощак собирают 10 мл утренней мочи, взятой в середине мочеиспускания в специальный лабораторный контейнер.
Сбор мочи для исследования по Зимницкому
(пациент учитывает количество выпитой жидкости за сутки).
— после опорожнения мочевого пузыря в 6 часов утра через каждые 3 часа в течение суток собирают мочу в отдельные емкости, на которых указывает время сбора или номер порции, всего 8 порций:
6 порция – с 21.00 до 24.00,
— все собранное количество мочи в 8 специальных контейнерах доставляется в лабораторию;
— обязательно указать объем суточной мочи.
Сбор мочи для микробиологического исследования (посев мочи):
— утренняя моча собирается в стерильный лабораторный контейнер с крышкой;
— первые 15 мл мочи для анализа не используются, берутся последующие 5- 10 мл;
— допускается хранение мочи в холодильнике, но не более 3-4 часов;
— сбор мочи проводится до начала медикаментозного лечения;
— если нужно оценить эффект проведенной терапии, то посев мочи производится по окончании курса лечения.
АНАЛИЗ КАЛА.
— за 2-3дня до исследования избегать приема лекарственных препаратов, меняющих характер кала и вызывающих функциональные нарушения желудочно-кишечного тракта;
— нельзя исследовать кал после клизмы, применения ректальных свечей, приема слабительных или красящих веществ, а также пилокарпина, препаратов железа, висмута, бария и др.;
— кал не должен содержать посторонних примесей, таких как моча, дезинфицирующие вещества и др.;
— подготовить чистую емкость для кала;
— содержимое утреннего кала из 3-х точек собирается в контейнер и доставляется в лабораторию в течение 2-х часов.
Анализ кала на выявление глистных инвазий.
АНАЛИЗЫ В ГИНЕКОЛОГИИ, УРОЛОГИИ.
Для женщин:
— нельзя мочиться в течение 3-х часов до сдачи анализа (мазок, посев);
— не рекомендуется вступать в половой контакт за 36 часов, тем более с использованием противозачаточных средств, которые могут исказить результат, так как обладают антибактериальным действием;
— накануне нельзя подмываться антибактериальным мылом и спринцеваться;
— по возможности, до сдачи анализов не применять антибиотики внутрь;
— нельзя сдавать анализы во время менструации.
Для мужчин:
— нельзя мочиться за 3 часа до сдачи анализа;
— по возможности, до сдачи анализов не применять внутрь уросептики, антибиотики;
— не применять применять наружно растворы, обладающие дезинфицирующим действием, мыло с антибактериальным действием;
— не рекомендуется вступать в половой контакт за 36 часов до сдачи анализов.
АНАЛИЗ МОКРОТЫ.
— анализ мокроты (а не слюны!) собирается в стерильный лабораторный контейнер;
— перед сбором мокроты необходимо почистить зубы, прополоскать рот и горло;
УЛЬТРАЗВУКОВЫЕ ИССЛЕДОВАНИЯ
Подготовка к УЗИ брюшной полости.
2. Пациентам, имеющим проблемы с желудочно-кишечным трактом (запоры) целесообразно в течение этого промежутка времени принимать ферментные препараты и энтеросорбенты (например, фестал, мезим-форте, активированный уголь или эспумизан по 1 таблетке 3 раза в день), которые помогут уменьшить проявления метеоризма;
4. Если Вы принимаете лекарственные средства, предупредите об этом врача УЗИ;
5. Нельзя проводить исследование после фиброгастро- и колоноскопии, а также рентген-исследований органов желудочно-кишечного тракта.
6. При себе необходимо иметь сменную обувь, полотенце, направление, результаты предыдущих обследований.
Подготовка к УЗИ органов малого таза
(мочевой пузырь, матка, придатки у женщин).
— накануне исследования – легкий ужин не позднее 19 часов;
— исследование проводится при полном мочевом пузыре, поэтому необходимо не мочиться до исследования в течение 3-4 часов и выпить 1 л негазированной жидкости за 1 час до процедуры.
— при себе необходимо иметь сменную обувь, полотенце, направление, результаты предыдущих обследований.
Подготовка к УЗИ мочевого пузыря и простаты у мужчин.
Исследование проводится при полном мочевом пузыре, поэтому необходимо не мочиться до исследования в течение 3-4 часов и выпить 1 л негазированной жидкости за 1 час до процедуры.
УЗИ предстательной железы проводится двумя методами:
2. трансректально (ТРУЗИ). Данный метод должен быть основным при обследовании предстательной железы. Для ТРУЗИ наполнения мочевого пузыря не требуется.
Накануне исследования необходима очистительная клизма.
Подготовка к УЗИ молочных желез.
— исследование молочных желез желательно проводить в первые 5-10 дней менструального цикла (1 фаза цикла);
— при себе необходимо иметь направление (с указанием цели исследования),
— при наличии, данные предыдущих исследований УЗИ (для определения динамики заболевания);
— большое полотенце или пеленку.
УЗИ щитовидной железы, лимфатических узлов и почек.
— не требуют специальной подготовки пациента.
Пациенту с собой необходимо иметь:
— данные предыдущих исследований УЗИ (для определения динамики заболевания);
— направление на УЗИ (с указанием цели исследования, наличие сопутствующих заболеваний);
— большое полотенце или пеленку.
Подготовка к ЭЗОФАГОГАСТРОДУОДЕНОСКОПИИ (ФГС)
1) Накануне вечером можно легкоусвояемый (без салатов) ужин до 18.00 часов;
Утром в день исследования до проведения ФГС ЗАПРЕЩАЕТСЯ:
— завтракать и принимать любую пищу;
— курить, т.к. даже после одной сигареты ФГС проходит тяжелее: сильнее рвотный рефлекс и в желудке больше слизи, что значительно увеличивает время процедуры;
— принимать лекарства в таблетках (капсулах) внутрь, при этом необходимость и обязательность приема постоянно принимаемых лекарственных препаратов до ФГС без нанесения вреда Вашему здоровью, нужно согласовать со своим лечащим врачом).
Утром в день исследования до проведения ФГС РАЗРЕШАЕТСЯ:
— проходить УЗИ брюшной полости и других органов;
— принимать лекарства, которые можно рассасывать в полости рта, не заглатывая или взять с собой;
— делать инъекции, если после инъекции не потребуется прием пищи или нет возможности сделать инъекцию после ФГС;
Перед исследованием (при наличии) нужно снять: съемные зубные протезы (для исключения их поломки и последующей травмы пищевода), очки, галстук; расстегнуть ворот и ослабить ремень (чтобы уменьшить чувство нехватки воздуха).
Внимание!
Никакой специальной диеты перед ФГС не требуется, но:
— шоколад (шоколадные конфеты), семечки, орехи, острые блюда и алкоголь исключить за 2 дня, т.к. они задерживаются в желудке до 2-3-х суток и осмотр будет невозможен.
— Вы своевременно предупредили врача о наличии у Вас лекарственной, пищевой аллергии.
— постоянно принимаемые Вами лекарственные препараты (принять после осмотра);
— при ишемической болезни сердца (ИБС) и бронхиальной астме лекарственные препараты принять до осмотра! (в виде спрея или под язык);
— данные предыдущих исследований ФГС (для определения динамики заболевания) и биопсии (для уточнения показаний к повторной биопсии);
— направление на ФГС (с указанием цели исследования, наличия сопутствующих заболеваний);
— амбулаторную карту (Вы пришли на прием к врачу) с общим анализом крови, флюорографией легких за полгода,
— заполненное Добровольное информационное согласие на процедуру;
— большое полотенце, хорошо впитывающее жидкость (в целлофановом пакете);
— бахилы (сменную обувь) или снять обувь до входа в кабинет.
Подготовка к РЕКТОРОМАНОСКОПИИ.
Разрешаются: нежирные сорта мяса, рыбы или птицы, сыра, каши, мясные бульоны.
Причем все продукты должны быть хорошо кулинарно-обработаны: в тушеном или вареном виде.
Количество их в течение дня должно быть умеренным.
Вечером разрешается только чай.
Исключить: свежие овощи (горох, бобы, морковь, свеклу, капусту), свежую зелень и фрукты (абрикосы, апельсины, бананы, персики, сливы, яблоки), хлеб грубого помола.
Исследование проводится натощак – в день обследования с утра до обследования запрещается принимать пищу и пить жидкость!
2. Очистительные клизмы (1,5-2 литра простой воды температуры тела ). Клизмы делаются с помощью кружки Эсмарха, которую можно приобрести в аптеке.
Вечером накануне обследования (в 20:00 — 21:00) необходимо сделать две очистительные клизмы по 1-1,5 литра обычной (без добавок) водой комнатной температуры. Интервал между клизмами должен составлять 15-20 минут.
Утром в день обследования (в 06:00 — 07:00) необходимо снова сделать две клизмы по 1-1,5 литра (водой без добавок). Интервал между клизмами должен составлять 10-15 минут.
3. Слабительные: Фортранс или Микролакс (можно применять по выбору):
Микролакс предназначен для ректального введения.
Вечером накануне обследования нужно ввести две тубы препарата в прямую кишку с интервалом в 15-20 минут.
Утром повторить процедуру.
Фортранс (в зависимости от массы тела):
вечером накануне исследования требуется 2 пакета препарата.
На разведение одного пакета берут литр воды и выпивают полученное средство по 1-му стакану через каждые 15-20 минут.
Утром процедуру повторяют. Время воздействия препарата 1,5-2 часа, поэтому принимать его утром следует не менее чем за 3-4 часа до проведения процедуры.
Подготовка к ректороманоскопии должна быть тщательной, так как при недостаточной степени очистки кишечника исследование будет не информативным.
Пациентам с запорами для подготовки к исследованию рекомендуется сочетание очистительных клизм и слабительных препаратов.
При невозможности явиться в назначенное время
просим Вас заранее позвонить и предупредить врача!
Подготовка к МРТ пояснично-крестцового отдела позвоночника
МРТ пояснично-крестового отдела является безопасной и одновременно диагностической методикой, позволяющей оперативно выявлять различные патологии в этой части тела. При помощи магнитно-резонансной томографии анализируют состояние внутренних органов и структур, в частности спинного мозга. Данное исследование назначают травматологи и ортопеды, к нему нужно правильно подготовиться. В этом нет ничего сложного. Прежде чем делать МРТ пояснично-крестового отдела позвоночника, необходимо проанализировать противопоказания к выполнению такой процедуры.
Основные предписания, которым должен следовать пациент перед мрт
МРТ позвоночника не предусматривает жестких ограничений по приему пищи и воды. Если ранее проводились какие-то обследования в целях профилактики заболеваний пояснично-крестового отдела или по поводу имеющихся патологий, результаты этих исследований необходимо предоставить врачу. Возьмите с собой все имеющиеся медицинские заключения. Озвучьте доктору, который будет проводить исследование томографом, ранее поставленные диагнозы.
С какой целью проводят исследование позвоночника томографом?
Диагностику с применением магнитно-резонансного аппарата томографии проводят в целях оценки состояния позвонков. Врач изучает спинной мозг и хрящи, оценивает степень кровообращения в позвоночнике. Такую диагностику рекомендуют при:
МРТ пояснично-крестового отдела назначают, если другие способы диагностики оказались недостаточно информативными. Если врачу не хватает данных для постановки точного диагноза. Данная методика дает возможность досконально проанализировать расположение и состояние костей, оценить их плотность, диагностировать опухоли.
Нюансы подготовки к обследованию
В нашей клинике МРТ пояснично-крестового отдела проводится в комфортных условиях. Мы обследуем пациентов по предварительной записи. Предлагаем вам позвонить в медицинский центр и согласовать время диагностики. Во время беседы с сотрудником клиники назовите свое имя, цель обследования. Вам расскажут, какие документы нужно иметь при себе:
Приехать в клинику желательно за 10 минут до обследования. Так вы сможете без спешки заполнить всю необходимую документацию, дать письменное согласие на проведение процедуры.
В нашем мед. центре можно сделать МРТ пояснично-крестового отдела позвоночника, а также шейного. Подготовка для этого требуется минимальная.
На этапе записи нужно обязательно уведомить представителей медицинского учреждения о том, что в тело вживлены электронные устройства или конструкции из металла. МРТ позвоночника нельзя делать при наличии эндопротеза, спиц, металлических пластин, сосудистых клипс. Ограничением к проведению диагностики служит и наличие кардиостимулятора с дефибриллятором.
Но в ряде случаев обследование все-таки проводится даже при наличии в теле имплантов, например, зубных. Врачу нужно точно знать, из какого материала они выполнены. При необходимости подается запрос в медицинское учреждение, где их устанавливали. Желательно заранее получить документ, который содержит сведения о материале имплантов.
На этапе подготовки к магнитно-резонансной томографии поясничного отдела нет необходимости отменять прием назначенных врачом лекарств, ограничивать физическую активность.
Женщинам в положении, особенно в первые три месяца, желательно воздержаться от такой диагностики. Консультация врача акушера-гинеколога в любом случае обязательна.
МРТ поясничного отдела не делают людям, испытывающим страх перед замкнутым пространством. Приступ клаустрофобии, паническая атака могут помешать обследованию, и его придется прерывать. Некоторым пациентам дают успокоительные. Решение о том проводить диагностику или нет, принимается в индивидуальном порядке.
Что нужно знать о магнитно-резонансной томографии пояснично-крестового отдела с контрастированием?
Если нативное сканирование недостаточно информативно, назначают МРТ с контрастированием. Этот способ диагностики задействуют для обнаружений воспалений, опухолей, патологий васкулярного характера. Главным компонентом контрастного препарата выступают соли гадолиния. Они делают МР-изображения более контрастными. Накапливаются в тех участках, где наблюдается самое активное кровообращение, и делают патологические изменения более видимыми.
Обследование поясничного-крестцового отдела позвоночника с контрастированием назначает лечащий специалист, либо врач рентгенолог при наличии подозрений на отклонения.
Контрастное вещество безопасно, оно редко вызывает аллергические реакции. Но тест перед его использованием все-таки нужно провести – это займет минимальное количество времени. Соли гадолиния быстро выводятся из организма в естественном виде вместе с мочой.
Диагностику с контрастированием нельзя делать женщинам, ожидающим рождения ребенка или кормящим грудью. О беременности и лактации врача нужно проинформировать заранее.
Подготовка к магнитно-резонансной томографии с контрастированием допускает легкий перекус примерно за час до процедуры. Это дает возможность уменьшать вегетативные реакции со стороны организма на контрастное вещество, проявляющиеся головокружением, тошнотой и металлическим привкусом в ротовой полости.
Представительницам слабого пола в период лактации необходимо воздержаться от грудного вскармливания (заранее сцедить молоко), если диагностика выполнялась с контрастированием. После обследования рекомендуется пить больше жидкости, чтобы соли гадолиния быстрее вышли из организма. Выведение контраста занимает около 12 часов.
Как одеться на МРТ?
Обследование можно проходить в своей одежде, если она обладает свободным кроем и не сковывает движений. Пациенту необходимо принять горизонтальное положение и сохранять неподвижность в течение примерно получаса. Одежда не должна давить и впиваться в кожу. Старайтесь выбирать хлопковые ткани, обладающие способность пропускать воздух.
В одежде, предусматривающей наличие железных молний, пуговиц, диагностику томографом проводить нельзя. Придется переодеться в медицинский халат.
В больницу не стоит надевать украшения, делать сложные прически, закреплять их шпильками. В кабинет для МРТ нельзя брать гаджеты.
Выполняйте все перечисленные правила, чтобы получить точные данные по итогам проведенного обследования.