зачем всем ставят диагноз коронавирус
На COVID списывают любые болезни? Выгодно ли лечить коронавирус
Хотя считается, что пандемия уже пошла на спад, сводки о количестве вновь заболевших COVID-19 не очень обнадёживают. Только в Москве за последние сутки были выявлены 1842 случая инфицирования. Правда, увеличивается и число тех, кто выздоровел: в Москве из клиник после прохождения лечения выписаны сегодня 3385 человек.
Но всегда ли в статистику попадают те, кто действительно болен? К примеру, журналист издания «Коммерсант» на своей странице в Facebook поделился довольно странной историей о том, как ему якобы поставили диагноз COVID-19, а через сутки выяснилось, что симптомы, с которыми он попал на больничную койку, вызвало банальное отравление прошлогодними грибочками.
«Температура? Срочно на КТ»
Как описывает всю историю Колесников, началось всё с повышения температуры до 38,5 градуса. Врач (видимо, знакомая журналиста) посоветовала провести КТ-диагностику, поскольку такое повышение температуры может сигнализировать о неприятном – о том, что Колесников где-то подцепил коронавирус. Довольно быстро журналист прошёл и тесты, и КТ, несмотря на то что всё происходило в воскресенье.
Врач в приёмном покое сказал, что сто процентов – двусторонняя пневмония и что это оно. И что мутные стекла и т. д. И что поражение лёгких – до 25 процентов. Что надо срочно госпитализироваться,
После того как журналист оказался на больничной койке, врачи назначили «довольно агрессивную терапию». А на следующий день, в понедельник, пришли новые врачи, назначили разные анализы и стали внимательно изучать результаты КТ. Судя по всему, у медиков появились сомнения в поставленном диагнозе.
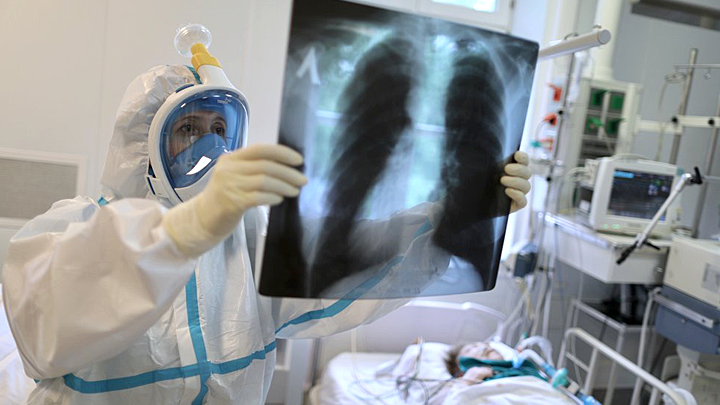
«Нельзя сказать наверняка, что это ковид – уж очень странная картина», – сказали они после консультаций, предложив журналисту подумать, чем ещё могла быть вызвана высокая температура.
В ковид-отделении он и его коллега Даша пробыли двое суток, после чего их отправили домой. Журналисту поставили диагноз «острый гастроэнтерит», выписали соответствующие препараты. После этого Андрей выдержал добровольный карантин, пропив курс рекомендованных врачами антибиотиков, и сейчас, по его словам, чувствует себя отлично.
Ковида нет, все тесты отрицательные. И правда, видимо, просто повезло. На самом деле я думаю, что дело и в том, что попали в хорошую клинику: за два месяца там не заразился ни один медик,
А почему чаще отказывают в госпитализации?
История, описанная журналистом, может показаться и странной. К тому же он так и не сообщил, в какую именно клинику его так быстро госпитализировали, хотя мы постоянно слышим жалобы на то, что больным с установленным COVID-19 нередко отказывают от госпитализации вообще, объясняя это переполненностью больниц. На это обратили внимание и комментаторы.
Колесникову повезло или по блату в больницу попал,
– с сарказмом отреагировал Дмитрий Д.
Одна из подписчиков Колесникова рассказала о том, что её родственника с установленным на КТ 28-процентным поражением лёгких вообще отказались госпитализировать. В результате ему пришлось лечиться дома. У мужчины на фоне заболевания произошёл отёк лёгких, и он скончался.
Конечно, во многих историях, которыми делятся на страницах в соцсетях, есть и неясности, и нередко сомнительные подробности. Могут и медики ошибаться – болезнь ещё недостаточно изучена, и едва ли не каждый день нам рассказывают о новых её симптомах и проявлениях.
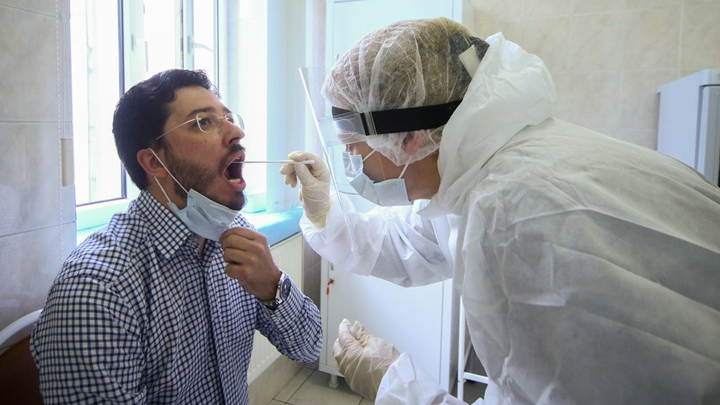
Кроме того, сами тесты на коронавирусную инфекцию, как признают специалисты, в 30 процентах случаев могут дать ложные результаты. И дело тут не столько в качестве тестов, сколько в том, что не всегда корректно берётся мазок. Нередко вирус «оседает» довольно глубоко – в нижних отделах дыхательных путей, а как взять оттуда мазок? И поэтому, хотя у больного уже полным ходом развивается пневмония, тесты могут быть отрицательными.
Да и ещё многое зависит от того, на каких сроках заболевания был сделан тест – чем раньше, тем менее достоверный результат получается. Предполагается, что вирус может постепенно «накапливаться» в организме и поэтому положительный ответ тест-система выдаёт только на 7–10-й день. Исходя из этого медики считают, что наиболее точные данные даёт компьютерная томография лёгких, на неё и стараются ориентироваться.
«Пишем COVID«, деньги в уме?
С другой стороны, можно вспомнить и утверждения о том, что «медики специально приписывают» число заболевших «ради денег». В одном из гуляющих по соцсетям сообщений говорится: «главврачам выгодно набрать простуженных граждан, записать всех в коронавирусные больные и получить побольше денег из Фонда ОМС», мол, за каждого такого пациента больницы в Москве «получают по 200 тысяч рублей, поэтому остальных людей лечить невыгодно».
Так ли это? Неужели действительно ради получения внушительных (по меркам обывателя) сумм перепрофилируются не только отделения, но и целые больницы?
По данным страховых компаний, лечение COVID – далеко не самое дорогостоящее. К примеру, ещё в конце апреля представители Совета по медицинскому страхованию Союза страховщиков уже опровергали утверждение, что больных с коронавирусной инфекцией «лечить выгоднее», приведя для сравнения стоимость лечения других болезней.
Если «законченный случай» лечения COVID-19 в московских клиниках оценивается в среднем действительно в 200 тысяч, то лечение инфаркта миокарда может обойтись и в 300 тысяч рублей, инсульта – в более чем в 400 тысяч рублей. Примерно во столько же оценивается и химиотерапия, учитывая высокую цену самих препаратов. Так что говорить о какой-то «выгоде» тут невозможно.
Всё зависит от тяжести заболевания
Тарифы на оказания медицинской помощи больным с диагнозом COVID-19 в Федеральном фонде обязательного медицинского страхования разработали в конце апреля. Как отметила тогда в ходе пресс-конференции глава ФФОМС Елена Чернякова, стоимость лечения одного случая заболевания при лёгком течении примерно равна стоимости оказания медпомощи при обычной пневмонии.
При этом, если ситуация более тяжёлая, то применяется повышающий коэффициент 1,4, и тогда лечение обойдётся уже почти в 100 тысяч рублей. И чем тяжелее течение болезни, тем выше будет тариф.
В беседе с Царьградом сотрудница одной из больниц, перепрофилированных под ковид-госпиталь, подтвердила: не обязательно стоимость лечения одного ковид-больного обходится страховщикам в 200 тысяч.
Многое зависит от тяжести течения заболевания, от того, какие анализы и процедуры проводились при лечении. Ведь пациенты разные, и тяжесть заболевания у них тоже разная. Критериев, из которых складывается «средний чек» за лечение, много. Это и количество дней, которые пациент провел на больничной койке, это и питание.
Конечно, пребывание в реанимации, где пациенту могут провести экстракорпоральную мембранную оксигенацию или его подключат к аппарату ИВЛ, обойдётся уже дороже, как и препараты, которые в данном случае будут применяться.
К тому же нередки случаи, когда на фоне пневмонии, вызванной коронавирусной инфекцией, разрушающей стенки сосудов и способствующей появлению тромбозов, развиваются или осложняются другие болезни – это может быть и инфаркт, и инсульт, и почечная недостаточность, то есть заболевания, вроде бы и не связанные с COVID-19, поэтому оплата производится по двум тарифам.
Надо отметить, что в данном случае лечение больных клиникам и ковид-госпиталям оплачивает ФФОМС, бюджет которого складывается в основном из двух источников: из страховых взносов и средств бюджета. Он же и следит за тем, чтобы все процедуры были обоснованы, экономически целесообразны и необходимы. Для этого фондом постоянно проводятся экспертизы и проверки. Учитывая все эти факторы, можно предположить, что «приписки» со стороны больниц не так уж возможны.
Если у вас коронавирус: отвечаем на 10 главных вопросов о правах пациентов при заражении COVID-19
Вместе с экспертами по ОМС мы изучили действующие рекомендации для врачей и органов здравоохранения.
Количество заразившихся коронавирусом растет, число запросов о ковиде в поисковых системах увеличивается, а получить достоверные ответы на некоторые вопросы не так-то просто.
На этой неделе нехваткой доступной информации о лечении COVID-19 возмутилась на своей странице в соцсетях главный редактор телеканала Russia Today Маргарита Симоньян. Тут же последовал ответ замминистра здравоохранения Олега Салагая. Представитель Минздрава пояснил, что все подробности о диагностике, терапии, реабилитации после ковида и т.д. можно найти в соответствующих рекомендациях ведомства. Однако документ это объемный, сложный, предназначенный в первую очередь для медиков и органов здравоохранения.
Мы изучили обновленную версию методички Минздрава вместе с кандидатом медицинским наук, экспертом по обязательному медицинскому страхованию Всероссийского союза страховщиков (ВСС) Сергеем Шкитиным. В этом материале вы найдете ответы на 10 главных вопросов, которые чаще всего возникают у заразившихся коронавирусом и их близких.
1. При каких симптомах к пациенту на дом обязан прийти врач из районной поликлиники?
Врача на дом можно вызвать, если есть повышение температуры — выше 37,2 градуса и/или признаки ОРВИ: кашель, заложенность носа, затрудненное дыхание, одышка, боли в груди, слабость, головная боль, потеря обоняния.
Кроме того, есть условия, когда вызов врача на дом при таких симптомахне просто желателен, а строго необходим. Это:
! Обязательно сообщите об этих фактах, вызывая врача.
2. В течение какого времени должен прийти участковый терапевт из «районки»?
По законодательству врач, вызванный на дом, должен прийти в течение 24 часов.
3. Когда звонить в «скорую»?
Сегодня диспетчеры службы скорой медицинской помощи (СМП) занимаются распределением вызовов. Поэтому сюда можно звонить, если чувствуете, что состояние ухудшается, а ждать врача на дом еще долго. Либо сразу при появлении тяжелых симптомов: температура выше 38,5 градусов, боли в груди, чувство нехватки воздуха и т.д.
При поступлении вызова на пульт СМП оператор проводит опрос позвонившего. Кроме жалоб важно сразу назвать свой возраст, сопутствующие болезни и сообщить, если были контакты с зараженными коронавирусом. По итогам опроса принимается одно из трех решений:
4. Что должны сделать прибывшие медики?
По правилам осмотр пациента включает:
5. Когда и у кого должны взять мазок из носоглотки на коронавирус?
В Методических рекомендациях Минздрава сказано, что подозрительным на COVID-19 считается случай, когда у пациента температура выше 37,5 °C и есть один или более из следующих признаков: кашель (сухой или со скудной мокротой), одышка, ощущение заложенности в грудной клетке, уровень кислорода в крови ≤ 95%, боль в горле, заложенность носа, нарушение или потеря обоняния, конъюнктивит, слабость, мышечные боли, головная боль, рвота, диарея, кожная сыпь – при отсутствии других известных причин для таких симптомов (скажем, отравления, обострения давней хронической болезни и т.п.).
Кроме того, по правилам обязательно должны брать мазок на коронавирус:
Забор анализа проводит выездная бригада медицинской организации. Либо врач поликлиники при первичном осмотре, если есть подозрения на covid- инфекцию (см. выше).
Результаты анализа должны сообщить пациенту в разумный срок, ориентировочно в течении 2-3 суток.
6. Когда и как сдается анализ крови?
Необходимость проведения лабораторных исследований крови определяется врачом. В методичке Минздрава сказано, что при легком течении COVID-19 и лечении пациента на дому, как правило, не требуются ни анализ крови, ни лучевая диагностика (рентген, компьютерная томография, УЗИ). Если пациента госпитализируют — в основном, начиная со среднетяжелого состояния, то при госпитализации должны сделать общий анализ крови и биохимический анализ крови.
Если больного оставляют лечиться на дому, сажают на режим изоляции и врач считает необходимым лабораторное исследование крови (в частности, при сопутствующих хронических болезнях), то для забора анализа должна прибыть выездная бригада поликлиники.
Как определяется степень тяжести COVID-19
! Легкое течение
— частота дыхания > 22/мин
— одышка при физических нагрузках
— изменения при КТ/рентгенографии: объем поражения минимальный или средний (КТ 1-2)
— уровень С-реактивного белка в крови >10 мг/л
! Тяжелое течение
— частота дыхания > 30/мин
— нестабильная гемодинамика: систолическое (верхнее) артериальное давление менее 90 мм рт.ст. или диастолическое (нижнее) давление менее 60 мм рт.ст.)
— объем поражения легких значительный или субтотальный (КТ 3-4)
— снижение уровня сознания, ажитация.
7. Как решается вопрос о проведении компьютерной томографии легких?
Необходимость такого обследования определяет врач. При этом должны учитываться возраст пациента, наличие сопутствующих хронических болезней, жалобы, объективное состояние и клиническая картина развития пневмонии (по итогам «прослушивания» легких, измерения сатурации, частоты дыхания и т.д.).
Методичка Минздрава рекомендует назначать КТ, если есть признаки среднетяжелой формы COVID-19 (см. выше «Справку «КП»). Порядок и сроки проведения КТ определяются возможностями региональной системы здравоохранения, говорится в документе.
8. При каких симптомах больного должны госпитализировать?
Согласно Рекомендациям Минздрава, если больному поставлен диагноз COVID-19 и он лечится дома, ему полагается госпитализация при сохранении температуры ≥ 38,5 °C в течение 3 дней.
Также должны госпитализировать пациентов в состоянии средней тяжести, у которых есть любые два из следующих показателей:
* признаки пневмонии с распространенностью изменений в обоих легких более 25% (при наличии результатов КТ легких).
Кроме того, госпитализируются вне зависимости от тяжести ковида пациенты, относящиеся к группе риска, а именно:
* с сопутствующими заболеваниями и состояниями: артериальной гипертензией; хронической сердечной недостаточностью; онкологическими заболеваниями; гиперкоагуляцией; ДВС-синдромом; острым коронарным синдромом; сахарным диабетом; болезнью двигательного нейрона; циррозом печени; длительным приемом ГК и биологической терапии по поводу воспалительных заболеваний кишечника; ревматоидным артритом; пациенты, получающие гемодиализ или перитонеальный диализ; иммунодефицитными состояниями, в том числе с ВИЧ-инфекцией без антиретровирусной терапии; получающие химиотерапию);
* пациенты, проживающие в общежитии, многонаселенной квартире, с лицами старше 65 лет, с лицами, страдающими хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем.
9. В каком порядке госпитализируют больных с коронавирусом и можно ли выбрать больницу?
Госпитализация происходит по направлению участкового врача или врача «скорой». Медик запрашивает по телефону наличие свободных мест в ближайших ковидных стационарах и принимает решение, куда направить больного. Права выбора у пациента в данном случае нет.
Человека с подозрением на коронавирус или подтвержденной covid-инфекцией должны везти в больницу на машине Скорой или специальным медицинским транспортом (если направление дает участковый).
10. Что делать, если нарушаются перечисленные правила?
Можно звонить на единую «горячую линию» по коронавирусу: 8-800-2000-112; на «горячие линии», работающие в каждом регионе.
В то же время, как показывает практика, один из наиболее действенных способов – обращение к своему страховому представителю по ОМС. Напомним, страховые компании, выдающие нам полисы ОМС, занимаются бесплатным консультированием и защитой прав пациентов. Сейчас работа страховых представителей «заточена» на помощь больным, столкнувшимся с проблемами при заражении коронавирусом, рассказали «КП» во Всероссийском союзе страховщиков. Звонить в свою страховую медицинскую организацию можно в любое время суток, телефон найдете на полисе или через поиск в Интернете по названию компании.