зачем женщины едят свою плаценту
Плацентарная недостаточность
Большинство женщин знают, что плацента связывает маму и малыша во время беременности и при помощи нее к малышу поступают питательные вещества и кислород.
Бывают ли такие ситуации, когда плацента перестает правильно и полноценно выполнять свою функцию? Можно ли как то предотвратить это?
Какую функцию выполняет плацента
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
В плаценте происходит постоянный обмен веществ между мамой и ребенком. Из материнской крови к плоду поступает кислород и питательные вещества, от плода обратно к матери углекислый газ и продукты обмена, подлежащие выведению из организма.
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др.
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Виды и причины плацентарной недостаточности
Врачи различают острую и хроническую плацентарную недостаточность:
Острая плацентарная недостаточность
Это состояние, требующее экстренного вмешательства врачей. Она характеризуется стремительным ухудшением плацентарного кровотока. Острая плацентарная недостаточность возникает в основном в результате отслойки плаценты или гибели отдельных участков ткани плаценты например при образовании тромбов в сосудах. Причиной отслойки может послужить травма живота, антифосфолипидный синдром.
Фосфолипиды – это сложные жиры, которые входят в состав оболочек всех клеток организма. В ряде случаев иммунная система организма вырабатывает большое количество антител к некоторым собственным фосфолипидам и белкам, связывающим эти липиды. Они называются антифосфолипидные антитела и при взаимодействии с клетками организма вызывают повреждение клеток и активацию свертывающей системы крови, что приводит к тромбообразованию.
Антифосфолипидный синдром является самой частой причиной тромботических осложнений при беременности, в том числе причиной отслойки плаценты и острой плацентаной недостаточности.
Вызвать отслойку плаценты может также тяжелое течение гестоза – грозного осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Острая плацентарная недостаточность развивается при отслойке более 2/3 поверхности плаценты.
В случае развития острой плацентарной недостаточности необходимо максимально быстро провести операцию кесарева сечения для сохранения жизни малыша и мамы.
Хроническая плацентарная недостаточность
Значительно чаще у беременных женщин встречается хроническая плацентарная недостаточность. В этом случае происходит нарушение формирования и созревания плаценты, уменьшается маточно-плацентарный и плодово-плацентарный кровотоки, ограничивается газообмен и обмен веществ в плаценте, снижается синтез плацентарных гормонов. Все эти изменения определяют недостаточное поступление кислорода и питательных веществ малышу, вызывают задержку роста и развития плода.
Причинами плацентарной недостаточности чаще всего являются перенесенные аборты, особенно хирургический аборт при первой беременности, курение, при этом количество и крепость выкуриваемых сигарет значения не имеют, поскольку на формировании неполноценных сосудов плаценты негативное действие оказывает табачный дым, а не никотин.
В группу риска по развитию плацентарной недостаточности входят также женщины с хроническими заболеваниями, такими как артериальная гипертензия, железодефицитная анемия, пиелонефрит, сахарный диабет, заболевания щитовидной железы.
В последние годы наблюдается значительный рост плацентарной недостаточности, вызванной бактериями, вирусами, грибами. Причиной этого может быть как острая инфекция, перенесенная будущей мамой во время беременности, так и активация хронического инфекционного процесса в организме беременной женщины.
Немаловажное значение в формировании хронической плацентарной недостаточности играет патология матки: эндометриоз, пороки развития матки (седловидная, двурогая). Фактором риска врачи считают также миому матки. Безусловно, целый ряд лекарственных средств оказывает неблагоприятное влияние на формирование плаценты и развитие плода. В настоящее время определен список препаратов, не разрешенных к применению во время беременности.
В некоторых случаях плацентарная недостаточность может быть обусловлена наличием хромосомных нарушений у плода, в частности при синдромах Дауна (наличие дополнительной 21 хромосомы у плода) или синдроме Эдвардса (дополнительная 18 хромосома у плода) уже в ранние сроки беременности диагностируется нарушение функции плаценты.
Следует отметить, что среди осложнений беременности, наиболее часто приводящих к развитию хронической плацентарной недостаточности, существенным фактором является преэклампсия (или поздний гестоз) – это осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Независимо от факторов, способствующих развитию плацентарной недостаточности, в основе ее лежат нарушения кровообращения в маточно-плацентарном комплексе, приводящие к нарушению всех функций плаценты. Следовательно, симптомы хронической плацентарной недостаточности будут обусловлены недостатком поступления кислорода и питательных веществ к плоду.
Это прежде всего, задержка внутриутробного развития плода – отставание размеров плода и замедление темпов его роста. Часто имеют место изменение двигательной активности плода. Сначала может быть некоторое усиление движений, а затем уменьшение. Нарушение защитной функции плаценты приводит к внутриутробному инфицированию плода под действием проникающих через плаценту патогенных (болезнетворных) микроорганизмов. Плод, развитие которого происходит в условиях плацентарной недостаточности, в значительно большей степени подвержен риску травматизации в родах, у них отмечается нарушение адаптации к внеутробной жизни, повышенная заболеваемость в первый год жизни.
По времени возникновения врачи разделяют плацентарную недостаточность на раннюю и позднюю.
Ранняя (или первичная) плацентарная недостаточность
Развивается до 16 недель беременности. Она возникает уже на этапе формирования плаценты и связана с заболеваниями беременной женщины, имеющимися до беременности, к примеру с патологией матки, хронической артериальной гипертензией, эндокринологическими заболеваниями. При этом происходит формированием неполноценных сосудов в плаценте.
Поздняя (или вторичная) плацентарная недостаточность
Возникает после 16 недель беременности и чаще всего связана с заболеваниями, возникшими уже во время беременности. Чаще всего это железодефицитная анемия (то есть снижение концентрации гемоглобина и железа в крови), гестационный сахарный диабет (то есть нарушение усвоения организмом глюкозы, возникшее на фоне беременности), перенесенные вирусные и бактериальные инфекции.
Важным является подразделение плацентарной недостаточности на компенсированную и декомпенсированные формы.
Компенсированная плацентарная недостаточность
Развивается, к примеру, при угрозе прерывания беременности и нетяжелых формах позднего гестоза, в случае, если эти осложнения успешно поддаются медикаментозной коррекции.
Декомпенсированная плацентарная недостаточность
Вызывает развитие задержки развития плода, хронической внутриутробной гипоксии, вплоть до гибели плода.
Диагностика плацентарной недостаточности
Лечить уже развившуюся плацентарную недостаточность практически невозможно, поэтому врачи активно стремятся выявлять беременных женщин, угрожаемых в отношении формирования нарушений функции плаценты. Если плацентарная недостаточность выявляется в 3 триместре беременности, эффективного лечения, к сожалению, не существует. Поэтому очень активно в настоящее время применяются все способы выявления в ранние сроки беременности тех женщин, в формировании плаценты которых произошли нарушения.
В первую очередь, при постановке на учет по беременности выявляют максимально значимые факторы риска – курение, перенесенные аборты, отягощенную наследственность (низкий вес при рождении, склонность к тромбозам), наличие хронических заболеваний сердца, сосудов, сахарного диабета.
Профилактические мероприятия против развития плацентарной недостаточности особенно актуальны и необходимы до 16-17 недель беременности, когда происходит формирование структур плаценты.
Значимую помощь в оценке риска развития плацентарной недостаточности оказывает пренатальный скрининг, который проводится в 11-14 недель беременности. Он проводится для выявления синдромов Дауна, Эдвардса и др. хромосомных болезней у плода. В настоящее время самым актуальным является проведение комплексного ранний скрининг беременной на прогнозирование риска развития плацентарной недостаточности, преэклампсии и внутриутробной задержки развития плода. Поскольку данный вид диагностики относится к самым современным и передовым, к сожалению, он пока не включен в перечень услуг, предоставляемых в женской консультации в рамках ОМС, но доступен всем желающим в центрах пренатальной диагностики.
Определение белков, вырабатываемых плацентой
В первую очередь проводят определение белка РАРР-А, он является также маркером хромосомных аномалий плода. Снижение концентрации РАРР-А в крови в 11-14 недель беременности встречается у беременных женщин, имеющих высокий риск плацентарной недостаточности и задержки развития плода.
Второй гормон плаценты, который помогает в оценке рисков плацентарной недостаточности – PIGF (плацентарный фактор роста). Его концентрация в крови снижается задолго до первых проявлений плацентарной недостаточности. Его определение применяют не настолько широко, как PAPP-A, но тем не менее многие лаборатории уже включили данный белок в пренатальный скрининг 1 триместра. Крайне важное значение при проведении скрининга 1 триместра имеет измерение кровотоков в сосудах матки. Однозначно доказано, что сужение сосудов матки, определяемое при исследовании, свидетельствует о неполноценности формирования плаценты, которое будет ухудшаться с увеличением срока беременности и приведет к снижению питания малыша и снабжения его кислородов, то есть к развитию плацентарной недостаточности и задержки развития плода. При нормальных размерах маточных сосудов в 11-14 недель беременности риск тяжелой плацентарной недостаточности ничтожно мал.
Следующее обязательное скрининговое ультразвуковое исследование проводится в 20-21 неделю беременности. При этом обязательно проводят измерения плода, чтобы оценить, нет ли отставания в росте. Ведь при кислородном голодании замедляются темпы роста плода и размеры его начинают отставать от нормы для каждого срока беременности. Кроме того врач обязательно оценивает состояние и зрелость плаценты. Во время УЗИ проводится также допплерометрия сосудов матки для выявления ранних изменений, предшествующих клиническим проявлениям плацентарной недостаточности.
У пациенток, относящихся к группе высокого риска кроме УЗИ и допплерометрии проводят также суточное мониторирование колебаний артериального давления, определение количества белка в анализе мочи, собранном за сутки, оценивают показатели системы свертывания крови.
Третье УЗИ проводится всем будущим мамам в 30–34 недели беременности. Врач измеряет окружность головы и живота крохи, длину костей его ручек и ножек, и вычисляет предполагаемый вес плода. Эти измерения позволяют доктору убедиться в том, что малыш развивается нормально. Также имеет значение строение плаценты, наличие в ней признаков старения, вследствие чего она обычно перестает полноценно снабжать малыша кровью, а, значит, ему перестает хватать кислорода и питательных веществ и развитие ребенка нарушается. Во время УЗИ оценивается количество и вид околоплодных вод, которые также могут изменяться при внутриутробном страдании плода.
Допплерометрия
Допплерометрия сосудов плаценты и пуповины (метод исследования скоростей кровотоков в этих сосудах) так же позволяет оценить самочувствие малыша. Доктор исследует кровоток в артериях матки, пуповины, сердца и мозга ребенка. Это исследование позволяет определить, хорошо ли работает плацента, нет ли признаков нехватки кислорода у малыша, или развития гестоза у мамы. При снижении скорости кровотока в каком-либо сосуде можно говорить о нарушениях питания плода различной степени тяжести.
Вовремя проведенное обследование позволяет выявить начальные стадии дефицита кровоснабжения. В таких случаях лечение сможет предотвратить грозные осложнения, такие как гипоксия и внутриутробная задержка развития малыша. Допперометрию проводят в 20–21 неделю и в 30-32 недели беременности, при наличии изменений, контроль осуществляют минимум каждые две недели.
Кардиотокография
Это важный метод оценки состояния плода. Проводится КТГ при сроке беременности 33 недели и более, поскольку только на этом этапе внутриутробного развития малыша устанавливается полноценная регуляция деятельности сердечно-сосудистой системы плода центрами спинного и головного мозга. Запись сердцебиений плода проводят в течение 20–40 минут, а при необходимости исследование может быть продлено до 1,5 часов.
Аппарат регистрирует и записывает частоту сердцебиений малыша. Врач акушер-гинеколог оценивает кривую записи сердцебиений, эпизоды урежения и резкого учащения частоты сердечных сокращений плода и на основании этих данных делает заключение о том, насколько комфортно малыш чувствует себя в животе у мамы. К примеру, при снижении концентрации кислорода в крови плода, уменьшается и его поступление к клеткам нервной системы, что в свою очередь отражается на частоте сердечных сокращений. При нормальном течении беременности КТГ проводят после 33 недели 1 раз в 10–14 дней, иногда чаще. В некоторых клиниках в настоящее время предлагается услуга постоянного КТГ-мониторирования, что приобретает актуальность при наличии признаков плацентарной недостаточности. Беременной женщине выдается мониторчик, который регистрирует изменения сердечной деятельности малыша и эти данные по интернету передаются лечащему врачу.
Лечение плацентарной недостаточности
Специфических способов лечения плацентарной недостаточности в настоящее время не существует, поскольку нет лекарственных препаратов, которые избирательно улучшают маточно-плацентарный кровоток. Именно поэтому все меры борьбы с плацентарной недостаточностью направлены на профилактику. Если пациентка относится к группе высокого риска по развитию плацентарной недостаточности, с раннего срока беременности ей назначают лекарственные препараты, эффективность которых хорошо доказана и которые предупреждают раннее развитие выраженных нарушений функции плаценты.
Если во время проведения дополнительных методов оценки состояния плода выявляются начальные нарушения поступления кислорода к малышу, проводится медикаментозное лечение, направленное на увеличение притока крови и кислорода через плаценту и обязательные контрольные обследования на фоне проводимой терапии. Если изменения серьезные и малыш испытывает выраженный дефицит кислорода и питательных веществ, состояние его страдает, то в таких случаях проводится экстренное родоразрешение.
Мифы и факты о плацентарной терапии
Уже десяток лет в СМИ всплывают громкие заголовки о плацентарных препаратах.Среди них такие метафоры как «эликсир молодости», «молодильные яблочки», «источник долголетия». Соответствует ли данная технология настолько сенсационным эпитетам хоть отчасти?
Попробуем разобраться в этом вместе с дерматокосметологом, врачом клиники эстетической медицины TG Clinic Татьяной Жерловой
Что только не приписывают плацентарным инъекциям. Какие эффекты и показания действительно имеют место быть?
Эти препараты оказывают впечатляющее воздействие, как терапевтическое, так и эстетическое. В отличие от многих симптоматических лекарственных препаратов и косметологических процедур, эффект их направлен на клеточное омоложение и восстановление здоровья тканей. Да, этот эффект не будет заметен также быстро. Но те, кто имеют достаточно терпения, чтобы ощутить эффект, продолжают использовать её как самостоятельно, так и в комплексе косметологических процедур, демонстрируя прекрасные результаты.
Рассказывать обо всех сферах действия этой группы препаратов — слишком длительное мероприятие, ведь этому посвящено множество работ, исследования активно ведутся и по сей день. А насчет эстетического эффекта, вот те показания, при которых мы успешно проводим процедуры с использованием плацентарных органических растворов нашим клиентам: гиперпигментация, признаки фотостарения, морщины и складки, птоз, акне и постакне.
То есть, всё, с чем работают косметологи?)
Практически. Конечно, мы используем плацентарные растворы в основном вкупе с другими процедурами и инъекционными методами. Коже нужен ресурс, чтобы реализовывать задуманные нами «усовершенствования», а ещё ей необходимо, чтобы кто-то ей «напомнил», каково это — быть молодой. Это и дают нам Мэлсмон и Лаеннек.
Мэлсмон и Лаеннек это одно и то же, просто разные производители, аналоги друг друга?
Мэлсмон — уникальный концентрат низкомолекулярных биологически активных веществ, полученных из терминальных ворсин хориона женской плаценты высочайшей степени очистки. Раствор для инъекций действует на уровне клеток, восстанавливая их функциональность и метаболизм. Препарат успешно применяется в косметологии, гинекологии, в том числе профилактике раннего климакса и терапии при менопаузе, стимуляции иммунитета, анти-стресс терапии. Melsmon эффективен для решения эстетических проблем, вызванных эндокринными дисфункциями и естественным старением организма. В результате применения инъекций, ткани оздоравливаются и в буквальном смысле омолаживаются.
Это уникальный препарат для антиэйдж-терапии, он включает в себя 16 важнейших аминокислот в легкоусвояемой форме, минералы, мукополисахариды, нуклеиновые и органические кислоты, и, что немаловажно — низкомолекулярные сигнальные пептиды. Повышая уровень сигнальных пептидов, мы регулируем развитие соединительной ткани, выработку коллагена и эластина. Название группы этих веществ говорит само за себя — их «работа» давать команду рецепторам в фибробластах к выработке новых волокон соединительной ткани.
Лаеннек, а именно этот препарат стал «пионером» органической в этой отрасли — также гидролизат плаценты человека. Его состав близок к Мэлсмону, он также содержит низкомолекулярные пептиды, регуляторы факторов роста, 18 аминокислот, витамины, нуклеиновые кислоты и другие высокоактивные вещества в интенсивной концентрации. Фактор роста гепатоцитов (клеток печени), также содержащийся в Лаеннек, изначально поспособствовал самому появлению плацентарной терапии. Исследования в этой области начались как раз ради разработки эффективного гепатопротектора — препарата для лечения и восстановления функций и структуры печени. За ними стоял доктор медицинских и сельскохозяйственных наук Японии Хиэда Кэнтаро. В 1945 году он прочёл труд российского профессора В.П. Филатова, который начал заниматься идеей изготовления и использования препаратов на основе органического сырья ещё в 30-х годах, успешно применяя гидролизат плаценты в офтальмологии.
Почему препараты на основе плаценты называют «умными»? Странное приписывание интеллекта инъекциям.
Да, такой эпитет используют применимо к этим препаратам. Дело в том, что они имеют свойство оказывать «точечное» воздействие, попадая в эпицентр разбалансировки, своего рода они «находят бреши» в организме. Вещества в составе раствора не только стимулируют повреждённые ткани к регенерации и уменьшают воспалительные процессы, но и, обнаружив патологию, не позволяют размножаться пораженным клеткам.
Может ли введение плацентарных препаратов привести к появлению рака?
Безопасность препаратов на основе гидролизованной плаценты доказана 60 летним опытом применения в стране с рекордным количеством долгожителей и качеством системы здравоохранения, признанным во всём мире — Японии. Терапия с помощью данных препаратов не просто контролируется государственной программой плацентарного оздоровления Японии, но и является важной частью государственной страховой медицины.
В вышеперечисленных препаратах не содержится известных человечеству канцерогенов. По сути канцерогенность плацентарных препаратов — домысел прессы, появившийся благодаря зарегистрированному свойству Лаеннек улучшать питание тканей организма. Логически рассудить — и опухолевых тканей тоже.
Многие путают плацентарную терапию с трансплантологией стволовых клеток, но это совершенно разные медикаментозные практики. Естественно, то же сырьё служит источником также и стволовых клеток, но все они удаляются из неё в процессе очистки при производстве экстракта. Так что, с аллогенной трансплантацией инъекции Мэлсмона и Лаеннека не имеют ничего общего, хотя, и то и другое успело обрасти мифами.
Но ведь плацента не стерильна, безопасна ли она с точки зрения инфекций? И как обстоят дела с гуманностью производства таких «экстрактов»?
Затем следует очистка материала. Высокотехнологичная аппаратура фильтрует сырье в несколько этапов, и на каждом этапе проводится мониторинг. В итоге для препарата используется только гарантированно чистейший безопасный материал.
Так можно ли называть плацентарную терапию тем самым, искомым веками, рецептом молодости?
Эти препараты действительно могут отодвинуть физиологическую старость. Само их существование и применение в медицине и косметологии является логичным, естественным явлением — вполне рационально использовать как ресурс для жизни и здоровья родной биологический материал. И, тем не менее, в плане эффекта и технологии разработки, это достижение для человечества.
Являются ли плацентарные растворы «эликсиром бессмертия», если вы к этому ведёте, то, конечно, нет. Старение — многогранный, многофакторный процесс, и, когда цивилизация найдет ответ на вопрос, как его полностью избежать, это вряд ли будет один лишь «артефакт», подобный Чаше Грааля. Вероятнее всего это будет комплексное решение, и плацентарная терапия может стать немаловажным элементом этой системы.
Мы можем рассчитывать на то, что такие технологии будут доступны «простым смертным»?
Видите, есть очень результативные методики, которые не просто не скрываются, а поощряются на государственном уровне в некоторых странах, и вполне доступны. Могу сказать только, что мы с коллегами держим руку на пульсе антиэйдж-разработок. Если появится новая безопасная формула молодости, можете не сомневаться, после прохождения всех необходимых этапов проверки методики и обучения специалистов, она будет ждать вас в TG Clinic.
Оболочечное прикрепление пуповины без предлежания сосудов при одноплодной беременности: пренатальная ультразвуковая диагностика и вопросы тактики
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Оболочечное прикрепление пуповины (ОПП, velamentous cord insertion) – прикрепление пуповины к амниальной оболочке с фрагментом аберрантных сосудов, проходящих до плаценты в амниально-хориальном пространстве.
Частота ОПП по данным патологоанатомического исследования и по наиболее значимым пренатальным исследованиям составляет 1–1,5% при одноплодной и 6% при многоплодной беременности [1, 2].
Описывают различные типы ОПП в зависимости от наличия или отсутствия расщепления межоболочечно расположенных сосудов [3]. В руководстве М.В. Медведева оболочечное прикрепление и расщепленное прикрепление описаны как два раздельных варианта [4]. Мы в своей работе выделили два типа: фиксированный и свободный [5].
Обоснованием выделения ОПП как аномального являются результаты исследований, где отмечены повышенная частота экстренных кесаревых сечений, замедления роста плода, недоношенности, врожденных аномалий, низких баллов по шкале Апгар и отслойки плаценты [6–9].
В то же время общепринятая тактика оперативного родоразрешения является принятой только при наличии предлежания сосудов. При ОПП без наличия vasa previa отсутствует общепринятая установленная тактика времени и метода родоразрешения. Мы также не нашли работ с дифференцированным подходом к оценке исхода беременности в зависимости от ОПП.
Представляем свой опыт пренатальной диагностики оболочечного прикрепления пуповины.
Материалы и методы
Наше исследование носило характер ретроспективного. Были включены все случаи ОПП при одноплодной беременности без предлежания сосудов, выявленные нами при ультразвуковом исследовании (УЗИ) во II–III триместрах беременности и подтвержденные при родоразрешении.
Согласно рекомендациям Российской ассоциации врачей ультразвуковой диагностики в акушерстве и гинекологии, мы в своей практике определяем место прикрепления пуповины во II и III триместрах у всех пациенток с оценкой, при необходимости, области внутреннего зева с использованием цветового допплеровского картирования (ЦДК).
Прикрепление пуповины при УЗИ нами классифицируется как:
Во всех случаях при установлении краевого или ОПП уровень расположения места прикрепления относительно внутреннего зева оценивали как нижняя, средняя или верхняя треть полости матки.
Оболочечное прикрепление пуповины мы подразделяли на два типа. Фиксированный тип, когда пуповина прикрепляется к оболочкам пристеночно со стороны одного края плаценты, а сосуды, проходящие до плаценты, расположены межоболочечно, но фиксированы к стенке матки. В случаях, когда ход этих сосудов оказывается над проекцией внутреннего зева, это определялось как предлежание сосудов (vasa previa). Второй тип ОПП – свободный, когда пуповина прикреплена к амниальной оболочке с последующим свободным расщепленным ходом сосудов от пупочного ствола до плаценты.
УЗИ проводились на современных сканерах с использованием конвексного датчика RAB 2–5 МГц и применением ЦДК.
Результаты
Частота выявления ОПП в нашем исследовании составила 0,73% (21/2872). Средний возраст пациенток был 24 года (интервал 22–30 лет), срок гестации при установлении диагноза составил в среднем 29 нед (интервал 21–34 нед). Во всех наблюдениях при УЗИ определен один плод без видимой патологии (только в одном наблюдении дополнительно у плода была выявлена правая дуга аорты), параметры фетометрии, толщина, структура плаценты соответствовали гестационному сроку, сердечная деятельность и количество вод нормальные. В одном наблюдении была выявлена двудолевая плацента. В таблице 1 представлены результаты УЗИ и исходы беременности у пациенток, включенных в исследование.
| № наблю- дения | Срок беременности при УЗИ (нед, день) | Беременность / роды / дети | Плацента: расположение / отношение к зеву | Пуповина: тип ОПП / уровень прикрепления | Исход беременности: срок / метод / пол / масса тела / шкала Апгар, развитие |
|---|---|---|---|---|---|
| 1 | 26 | 2 / 1 / 1 | Передняя / ко дну | Пристеночный / средняя треть | 38,5 / КС / жен / 2850 г / 7–8 баллов, норма |
| 2 | 21 | 3 / 0 / 0 | Справа по ребру / ко дну | Пристеночный / средняя треть | 39,1 / муж / 3250 г / 8–9 баллов, норма |
| 3 | 22 32,4 | 2 / 2КС / 2 | Передняя / ко дну | Пристеночный / средняя треть | 38,5 / КС / муж / 3630 г / 7–8 баллов, норма |
| 4 | 27 32 | 2 / 1КС / 1 | Передняя / ко дну | Пристеночный / верхняя треть | 39,6 / 3050 г / норма |
| 5 | 33 | 1 / 0 / 0 | Две доли: передняя и задняя / ко дну | Свободный / средняя треть | 37 / КС / муж / 2800 г / 8–9 баллов, норма |
| 6 | 33 | 1 / 1 / 1 | Задняя / ко дну | Свободный / средняя треть, 20 мм | 39 / муж / 3100 г / 7–8 баллов, норма |
| 7 | 32,2 | 1 / 0 / 0 | Передняя справа / ко дну | Свободный / средняя треть, 30 мм | 38 / КС / 3250 г / норма |
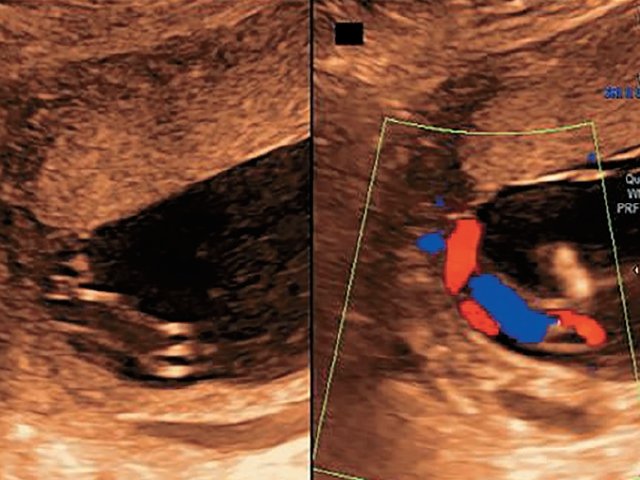
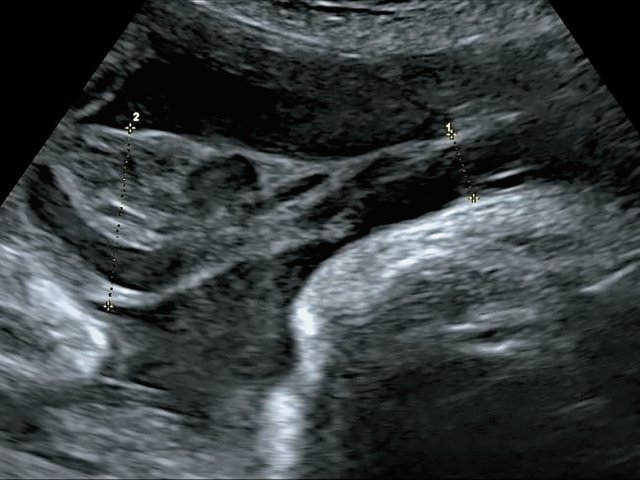
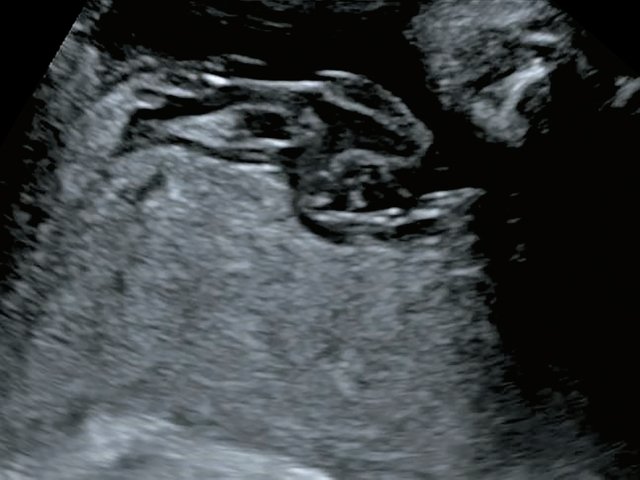
В четырех наблюдениях (№ 1–4 по таблице) при УЗИ выявлен тип фиксированного пристеночного ОПП с расположением места прикрепления в средней трети полости матки. Длина аберрантных сосудов была в пределах 10–55 мм (рис. 1).
Во всех этих случаях родоразрешение произошло в доношенные сроки 37–39,1 нед. Родоразрешение естественным путем имело место в 2 случаях в 39 и 39,1 нед. Также в 2 случаях родоразрешение проведено методом кесарева сечения в плановом порядке, из них в одном – по поводу наличия двух кесаревых сечений в анамнезе, а в другом по желанию семьи. Исходы для плодов и матерей во всех наблюдениях нормальные.
Рис. 1. Наблюдения № 1–4. Отображены различные картины фиксированного пристеночного типа ОПП, сроки беременности 21–26 нед.
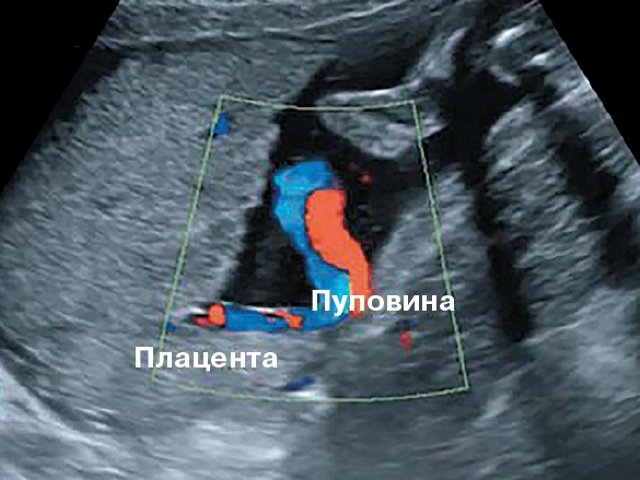
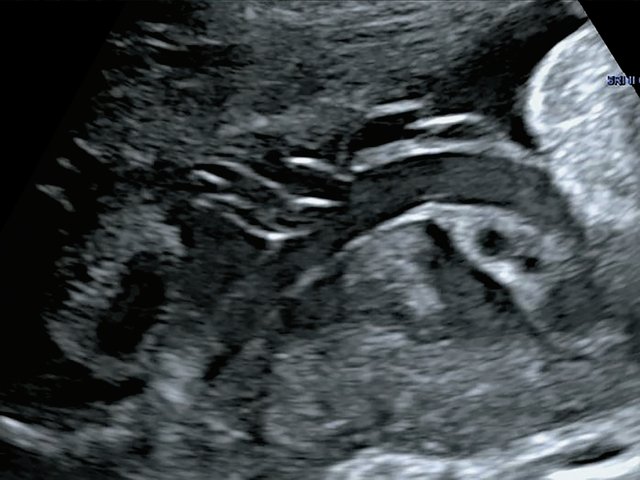
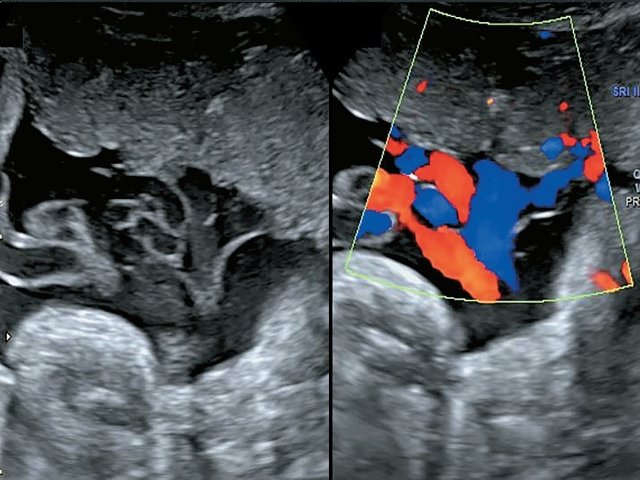
В одном наблюдении (№ 5) было выявлено наличие двудолевой плаценты с расположением долей по передней и задней стенкам матки ближе ко дну. У места прикрепления к плаценте сегмент пуповины был расширен и уплощен (рис. 2). При детальном исследовании этого сегмента выявлен расщепленный ход сосудов, идущих от ствола пуповины до долей плаценты. Длина аберрантных сосудов была в пределах 70–80 мм (рис. 3).
Рис. 2. Наблюдение №5. Виден сегмент нормальной картины ствола пуповины (1) и расширенный уплощенный сегмент (2) ближе к плаценте, беременность 33,5 нед.
Рис. 3. Наблюдение №5. Отображен расщепленный ход сосудов пуповины (длина аберрантных сосудов 70–80 мм) при свободном типе ОПП в серошкальном изображении.
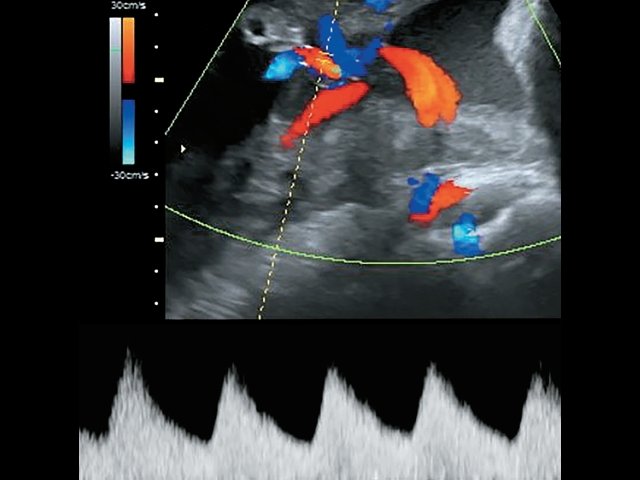
Использование импульсной и цветовой допплерометрии позволило точно идентифицировать сосуды. Отмечался ход двух раздельных ветвей вены от передней и задней долей, а также выявлен ход двух артерий к передней доле и одной артерии – к задней (рис. 4). В 37 нед пациентка была родоразрешена методом кесарева сечения в плановом порядке. Плод мужского пола, масса тела 2800 г, оценка по шкале Апгар 8-9 баллов, без видимой патологии (на момент написания статьи развитие ребенка соответствует возрасту).
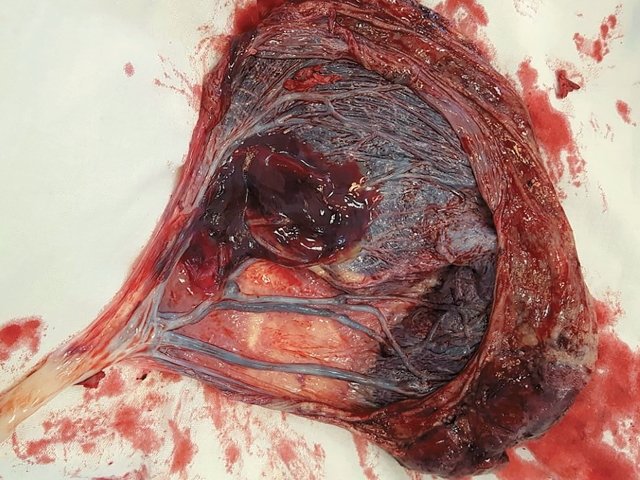
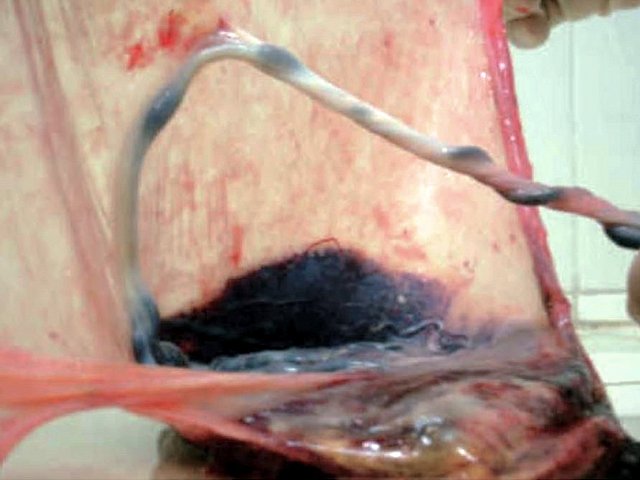
Послеродовой визуальный осмотр плаценты подтвердил полученную при УЗИ картину двудолевой плаценты, ОПП и раздельный ход межоболочечно расположенных сосудов, не защищенных вартоновым студнем, к обеим долям плаценты (рис. 5).
Рис. 4. Наблюдение №5. Отображен расщепленный ход сосудов пуповины с применением цветового и импульсного допплеровского картирования.
Рис. 5. Наблюдение №5. Картина плаценты после кесарева сечения. Виден расщепленный свободный ход сосудов пуповины к поверхности двух плацентарных долей.
Еще в двух других наблюдениях (№ 6 и 7) также был выявлен тип свободного ОПП, но длина аберрантных сосудов составила максимально 30 мм (рис. 6, 7). В одном случае первородящая пациентка родоразрешена в 38 нед методом кесарева сечения в плановом порядке, а в другом повторные роды произошли естественным путем в 39 нед. Исходы благоприятные.
Рис. 6. Наблюдение №6. Отображено прикрепление к поверхности плаценты расщепленных свободно расположенных сосудов пуповины (свободный тип ОПП с длиной аберрантных сосудов до 30 мм), беременность 36,2 нед.
Рис. 7. Наблюдение №7. Также виден расщепленный ход сосудов пуповины над поверхностью плаценты, беременность 34,4 нед.
W. Sepulveda и соавт. [8] сделали вывод, что двухмерный ультразвук с использованием ЦДК должен быть методом выбора для скрининга ОПП внутриутробно. Подчеркивается, что включение визуализации места прикрепления пуповины в протокол ультразвукового сканирования II триместра потенциально может выявить значительное число беременностей, подверженных риску развития акушерских осложнений.
Типично в работах, посвященных ОПП [15], эта патология представляется в виде пуповины, прикрепленной к оболочкам пристеночно с одной стороны от плаценты, с сосудами, проходящими до плаценты, расположенными межоболочечно и фиксированно к стенке матки (рис. 8). В своей практике этот тип мы отмечали как фиксированный. Одним из грозных осложнений этого типа ОПП является предлежание сосудов пуповины (vasa previa), когда сосуды проходят над проекцией внутреннего зева.
Рис. 8. Отображена картина пристеночного типа ОПП [15].
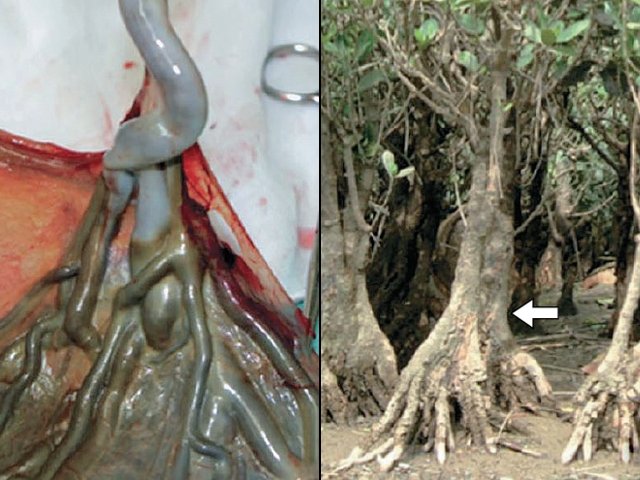
Другую картину ОПП опубликовали T. Kuwata и соавт. в 2012 г. [16]. Ими был предложен «mangrove sign» («признак мангрового дерева») (рис. 9) для пренатальной диагностики ОПП.
Рис. 9. «Mangrove sign»: картина этого признака после родов и особенность роста мангрового дерева – надземное расположение корневых отростков [16].
Считается, что причинами этих осложнений при аномальном прикреплении пуповины являются возможная компрессия, перегиб и разрыв аберрантных сосудов и ремоделирование сосудов плаценты, которое влияет на распределение маточно-плацентарного кровотока [17].
В то же время последний систематический обзор и метаанализ работ [2], посвященных прикреплению пуповины и исходу беременности, показал наличие статистически значимой связи ОПП только с повышением частоты экстренного кесарева сечения. Показаниями к этому являются частые аномалии сердцебиения плода, что, как считается, вызвано сжатием сосудов, не защищенных вартоновым студнем в случаях ОПП. Относительно других осложнений в этом анализе сделан вывод, что ограниченное количество включенных исследований, вариация в схемах исследования и разница в определении критериев аномального прикрепления пуповины в разных исследованиях препятствовали точному сравнению. Подчеркнута необходимость дальнейших исследований для определения влияния антенатальной идентификации аномального прикрепления пуповины на улучшение исходов для матери и плода.
Такие результаты, видимо, и являются причиной того, что нет установленной тактики родоразрешения при ОПП, в отличие от предлежания сосудов, когда тактика однозначно требует проведения кесарева сечения.
Мы также не нашли работ с дифференцированным подходом к оценке исхода беременности в зависимости от свободного или фиксированного типа ОПП.
С точки зрения выбора тактики ведения беременности при аномальном прикреплении пуповины заслуживает внимания работа J. Hasegava и соавт. [6]. Авторы предлагают оценивать при ОПП уровень прикрепления пуповины относительно от внутреннего зева: в верхней, средней и нижней трети полости матки. Верификация связи между плацентой, прикреплением пуповины и местом разрыва мембраны определяется простым визуальным осмотром после родов.
В этом исследовании показано, что расположение ОПП в нижней трети полости матки, ниже предлежащей части, было значимо связано с аномальными признаками на кардиотокограмме и экстренным кесаревым сечением; в то же время расположение ОПП в верхней или средней трети осложнения родов было нечастым и статистически достоверно не отличалось от случаев нормального прикрепления пуповины.