зажат нерв в шейном отделе что делать
Защемление шейного нерва. Причины и правила оказания первой помощи
Каждый человек сталкивался с такой проблемой, как защемление шейного нерва. Прочитав статью, вы узнаете по каким причинам происходит защемление, как правильно оказать помощь пострадавшему и как не допустить защемления в будущем.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
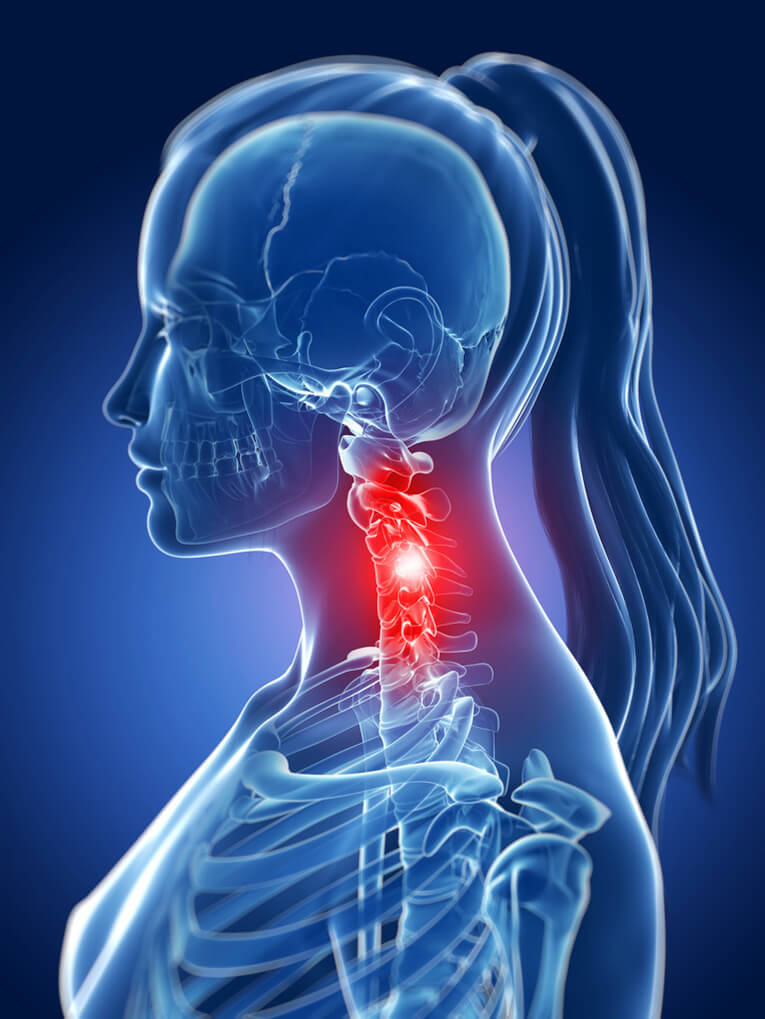
Шейный отдел позвоночника состоит из 7 позвонков, которые соединяются межпозвоночными дисками. По сравнению с другими отделами позвоночника, позвонки шейного отдела несут меньшую нагрузку, имеют слабый мышечный аппарат и наиболее подвержены различным травмам.
Причины защемления шейного нерва
К причинам защемления относят органические или посттравматические повреждения позвоночного столба:
Переохлаждение, неосторожные повороты головы и резкие движения также могут стать причиной защемления шейного нерва.
Иррадиация боли
Довольно часто пациенты с болевым синдромом не знают, что он связан с заболеванием позвоночника, так как боль может иррадиировать в другие части тела и тем самым вводить пациента в заблуждение. Чаще всего боль чувствуется в:
Симптомы защемления шейного нерва
Проявление симптомов зависит от места защемления нерва:
Также есть вероятность, что помимо защемления нерва, может произойти спазм сосудов неврологического генеза. Об этом будут свидетельствовать головокружение, боли в голове, чувство усталости, низкая работоспособность и различные нарушения памяти.
Первая помощь
При появлении симптомов необходимо сразу вызвать врача. До того, как приедет специалист, необходимо принять обезболивающее, лечь на твердую поверхность и не совершать каких-либо движений без крайней необходимости.
Лечение
Для купирования болевого синдрома врач назначает пациенту обезболивающие средства из группы нестероидных противовоспалительных средств в виде инъекций или таблеток. Также для облегчения состояния больного могут быть назначены миорелаксанты, способствующие расслаблению мышц.
Как предотвратить?
Профилактические мероприятия сводятся к следующему:
Зажат нерв в шейном отделе что делать
В данной статье мы постараемся выяснить, что собой представляет защемление нервных корешков шейного отдела, какие его проявления, чем опасно это состояние и, наконец, как его предупредить и лечить.
В данной статье мы постараемся выяснить, что собой представляет защемление нервных корешков шейного отдела, какие его проявления, чем опасно это состояние и, наконец, как его предупредить и лечить.
Прежде чем ответить на этот вопрос, необходимо разобраться в строении позвоночника, спинного мозга и выяснить, откуда и как отходят нервные корешки.
Позвоночник служит основной опорой для скелета. Он выполняет важные функции, необходимые для прямохождения и представляет собой единый механизм, состоящий из позвонков. Последние крепятся между собой с помощью связочно-суставного аппарата. Каждый из позвонков (за исключением первого шейного) состоит из тела, отростков и так называемой дуги. Дуга совместно с аналогичными образованиями соседних позвонков образует позвоночный канал.
Спинной мозг (СМ) берет свое начало от продолговатого мозга, относящегося к головному. Переход происходит без четкой границы, которая могла бы разделить эти две составляющие центральной нервной системы (ЦНС). Наравне с головным мозгом, в СМ также содержится серое и белое вещества. Первое образовано телами нервных клеток (нейронами), второе – их отростками. Эти отростки покидают пределы ЦНС в виде массивных пучков – нервных корешков или нервов.
Нервные корешки и сосуды уязвимы для механических повреждений по сравнению с периферическими нервно-сосудистыми пучками из-за их анатомических особенностей.
Так называемое «защемление нерва шейного отдела» в практической медицине обозначается термином шейная радикулопатия.
К основным причинам раздражения или ущемления нервных корешков относятся:
Грыжей межпозвоночного диска называют патологические изменения амортизирующих компонентов позвоночного столба, которые располагаются между телами позвонков. В большинстве случаев это состояние обусловлено чрезмерным напряжением или травмой позвоночника. Грыжи делятся по размерам и локализации, однако при любой форме грыжевых выпячиваний происходит разрыв внешнего фиброзного кольца межпозвоночного диска и мягкая центральная часть уходит за его пределы.
Грыжа нередко является следствием ранее существовавшей протрузии диска, при которой внешние слои фиброзного кольца не повреждены, но могут выпячиваться. При этом диск находится под давлением, однако в отличие от грыжи, ни одна из центральных частей не выходит за пределы внешних слоев. Большая часть мелких грыж исчезают за несколько недель. Как правило, эффективны противовоспалительные методы терапии болевого синдрома. Тяжелые грыжи могут быть показанием к оперативному лечению.
Радикулопатии классифицируются по степени тяжести: от малосимптомных форм до полной потери чувствительности и подвижности верхней конечности. Типичные признаки шейной радикулопатии значительно отличается от других видов защемления различных тканей, например, от симптомов защемления сосудов в шейном отделе.
Итак, признаками шейной радикулопатии являются:
Запишитесь на консультацию невролога
Выявление радикулопатии шейного отдела начинается с расспроса пациента и сбора анамнеза жизни и болезни. Однозначным ответом на вопрос: «Что делать, если заклинила шея и больно поворачивать голову?» будет «Обращаться к квалифицированному доктору».
Боль в шее и в руке может возникать одновременно или по отдельности в течение болезни. В ходе осмотра врач может попытаться спровоцировать боль, отклонив шею и голову назад. Тщательное физикальное обследование также может определить:
На рентгеновском снимке врач может увидеть общие дегенеративные изменения суставов позвоночника, образование остеофитов (патологической костной ткани), сужение дискового пространства и другие изменения. Очень часто степень изменений на рентгенограмме не связана с тяжестью клинических проявлений. Так, у 70% пациентов к 70 годам будут обнаруживаться дегенеративные изменения, видимые на простом рентгеновском снимке.
МРТ исследование дает более четкую картину патологических процессов в позвоночнике. Несмотря на это, результаты данного диагностического метода- не единственные критерии в постановке диагноза, так как более половины пациентов в возрасте старше 40 лет будут иметь видимые признаки повреждения межпозвоночного диска.
Как и при других заболеваниях шейная радикулопатия лечится консервативно и оперативно.
Применение безоперационных методов в качестве стандарта лечения защемления нерва на шее подтверждается множеством научных данных. Многочисленные исследования показали, что выраженность симптомов шейной радикулопатии обычно со временем снижается без необходимости хирургического вмешательства. У подавляющего большинства больных наблюдается положительная динамика в течение двух-трех лет.
Во время острой фазы шейной радикулопатии важно воздерживаться от повторяющихся движений шеи, а также от сильных рывков. Мягкий шейный воротник часто помогает ограничить подвижность и обеспечить шинирование для обеспечения комфортного положения в состоянии покоя.
Врач может назначить противовоспалительные препараты. Некоторые радикулопатии поддаются лечению только нестероидными противовоспалительными препаратами (НПВП), но также в ряде случаев назначают короткий курс пероральных кортикостероидов.
Для облегчения боли физиотерапевт может применить прерывистую тракцию (вытягивание). Если тракция эффективна, пациенту рекомендуют приобрести прибор для вытяжения в домашних условиях. Когда боль уменьшается, физические упражнения могут помочь постепенно восстановить участки шеи и плеч, ослабленные из-за неподвижности и боли.
Иногда вышеуказанные методы лечения радикулопатии неэффективны. Эпидуральные инъекции стероидов могут быть полезны пациентам, у которых длительная боль требует хирургического вмешательства. Процедура может выполняться в амбулаторных условиях с использованием рентгеноскопии (рентгеновское наблюдение в реальном времени). Обученный специалист будет использовать МРТ и физический осмотр, чтобы определить предполагаемую область травмы. Под рентгеноскопическим контролем игла под местной анестезией направляется в область защемленного нерва.
Защемление шейного позвонка
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Порядка 35% болевых синдромов приходится на шейный отдел позвоночника. Самая подвижная часть хребта состоит из 7 позвонков, 2 из которых (аксис и атлант) обеспечивают гибкость шеи, наклоны и повороты головы. Именно их анатомическое строение и становится причиной различных неврологических симптомов, среди которых самый характерный — защемление позвонков шейного отдела. Патологическое состояние, связанное с компрессией нервных корешков, становится источником боли и страданий, существенно снижает качество жизни и требует безотлагательного комплексного лечения.
Рассказывает специалист ЦМРТ
Дата публикации: 14 Сентября 2021 года
Дата проверки: 14 Сентября 2021 года
Содержимое статьи
Причины защемления шейного позвонка
Острое или хроническое сдавливание чувствительных нервных окончаний обуславливается одним из следующих факторов:
В 70% случаев защемление шейного позвонка возникает из-за поражения спинномозгового корешка C7. Около 20% связано с вовлечением в патологический процесс 6-го корешка. Оставшиеся 10% — C5 и C8. Пучки нервных волокон, выходящих из 3-го и 4-го сегментов, поражаются крайне редко.
Симптомы корешкового поражения
Симптомы защемления в первую очередь дают о себе знать непосредственно в зоне пораженного спинномозгового корешка. Пациенты жалуются на боль, жжение, покалывание, снижение чувствительности мышц к раздражениям. При движении и наклонах головы в ущемленную сторону болевые ощущения усиливаются. По утрам, после пробуждения, в глубине шеи развиваются приступообразные боли. Они сопровождаются напряжением шейных мышц и существенным ограничением подвижности верхнего отдела позвоночника.
При компрессии корешков С5-С7 больше всего болит передняя поверхность шеи. Боли могут отдавать в руку, развивается слабость кисти, возможны парестезии в пальцах. В случае сдавливания позвоночной артерии возникает шейный симпатический синдром. Он может проявляться расстройствами чувствительности в области лица, пульсирующей односторонней головной болью, распространяющейся от затылка до виска. Появляется головокружение, шум в ушах, резь, туман перед глазами. В тяжелых запущенных случаях возможны спастические парезы (слабость) в верхних и нижних конечностях, мышечная атония, нарушение функции тазовых органов.
Как диагностировать корешковый синдром?
При наличии неврологических симптомов, свидетельствующих о корешковом поражении в шейном отделе позвоночника, пациенту назначается комплекс диагностических обследований:
В сети клиник ЦМРТ для уточнения истинной причины неврологических симптомов проводится МРТ шейного отдела позвоночника в комплексе с функциональными пробами. Безопасная высокоинформативная технология дает достоверную оценку состоянию всех мягкотканных паравертебральных структур, взаимоотношениям и биомеханике взаимодействия позвоночных сегментов.
К какому врачу обратиться
Лечением шейных синдромов занимается врач-невролог. Дополнительно может потребоваться помощь вертебролога, ортопеда, кинезиотерапевта, спинального хирурга.
Защемило нерв: что делать?
Многие пациенты приходят к врачу и говорят: «Доктор, мне кажется, у меня защемлен нерв». Что именно это означает? Что такое «защемленный нерв»? Вызывает ли защемленный нерв боль в спине? Действительно ли существует такой диагноз? На самом деле и да, и нет. Чтобы углубиться в эту тему, нам нужно сначала начать с очень простых терминов и краткого урока анатомии.
Что такое нервы?
Нервная система человека делится на две части. Это центральная нервная система, или ЦНС, и периферическая нервная система, или ПНС. ЦНС состоит из головного и спинного мозга, которые разветвляются в спинномозговые нервы, контролирующие остальные части тела. Когда эти спинномозговые нервы выходят из позвоночника, начинается ПНС. Тысячи нервов существуют в человеческом теле, они есть практически в каждой его части; все эти нервы являются частью ПНС.
Анатомически седалищный нерв проходит вниз по ноге и может вызывать боль в ней. До появления современных технологий, когда у людей возникали боли в ногах или ягодицах, связанные с нервными окончаниями, предполагалось, что это было вызвано сжатием или повреждением седалищного нерва. Термин «ишиас» родился на основе вышеупомянутой концепции.
Что известно на сегодня
С появлением современных технологий, в частности, МРТ, мы теперь знаем, что это неверно. Хотя седалищный нерв на самом деле может вызывать боль в ногах и сжиматься или «защемляться» грушевидной мышцей в области, называемой «седалищной ямкой» (состояние, называемое синдромом грушевидной мышцы), это происходит очень редко. Ишиас в более чем 95% случаев на самом деле не имеет ничего общего с проблемой седалищного нерва или сдавлением, иначе говоря, «защемлением».
Гораздо более частой причиной боли в руке или ноге, связанной с нервом, является сдавление спинномозгового нерва. Это состояние называется «радикулопатией». В большинстве случаев, защемление поясничного спинномозгового нерва вызывает боль в ягодицах и ногах, а защемление шейного спинномозгового нерва вызывает боль в плече и руке.
Как идентифицируются защемленные нервы?
В дополнение к анализу симптомов пациента и физическому обследованию, могут быть предприняты и другие меры. Визуализирующие исследования, такие как: рентген или компьютерная томография обеспечивают хорошую детализацию реальной костной анатомии человеческого тела, но очень плохую визуализацию мягких тканей и нервов.
Лучшим тестом для визуализации спинномозговых нервов является МРТ, и это считается «золотым стандартом» визуализационного исследования, которое предпочитают врачи. МРТ выполняется с помощью магнитов, и это может мешать работе некоторых медицинских устройств, например, кардиостимуляторов. Если невозможно провести МРТ, часто требуется компьютерная томография, обычно проводится в сочетании с инъекцией красителя в позвоночный канал для визуализации спинномозговых нервов. Эта процедура инъекции красителя называется «миелограммой».
В некоторых случаях, процедура, называемая электродиагностическим исследованием, или ЭМГ, может помочь врачам идентифицировать пораженный нерв. Это неврологический тест, включающий электрические разряды и маленькие иглы, которые вводятся в различные мышцы и которые могут предоставить информацию о фактической функции различных нервов в руке или ноге, где расположены симптомы. Этот тест также может определить, ответственны ли нервы (за исключением спинномозговых нервов) за симптомы, проявляющиеся в руках или ногах.
Часто обсуждается вопрос: могут ли поясничные спинномозговые нервы вызывать боль в спине. Обычно считается, что они могут это делать, но обычно только сбоку от средней линии, справа или слева от позвоночника. Область, называемая крестцовой бороздой, часто бывает болезненной при сдавливании спинномозговых нервов. Однако при сильном сдавливании и воспалении спинномозговых нервов обычно ожидается, что симптомы распространятся дистально, вниз по руке или ноге, снабжаемой соответствующим пораженным нервом. Это называется «дерматомным паттерном».
Защемление спинномозговых нервов может развиваться внезапно или формируется постепенно. Внезапное сжатие обычно происходит при острой проблеме суставов, которая называется «грыжа межпозвоночного диска».
Более постепенное сжатие обычно происходит с течением времени из-за костных изменений, которые развиваются по мере старения тканей и развития костного разрастания и костных шпор. Если наблюдается сужение позвоночника в местах расположения нервов, это называется «стенозом». Если центральная часть позвоночного канала стенозирована или сужена, это называется центральным стенозом, и если боковая часть позвоночника сужена, где спинномозговые нервы пытаются выйти с боков, это называется стенозом фораминального канала или боковым стенозом. Постепенно развивающаяся хроническая боль и функциональное снижение, вызванное защемлением спинномозговых нервов из-за костного стеноза, обычно считается хирургическим диагнозом.
Как это лечат?
Защемление спинномозговых нервов в результате внезапной (или острой) грыжи мягкого диска часто можно лечить без хирургического вмешательства, избегая действий, вызывающих боль: соответствующей физиотерапии, пероральных препаратов и часто с селективной блокадой нервных корешков или эпидуральными инъекциями стероидов в области раздражения и воспаления.
Поскольку человеческое тело, как правило, легко приспосабливается к изменениям, происходящим в процессе старения, часто сжатие или сдавливание спинномозговых нервов выявляется случайно и вообще не вызывает никаких симптомов. Постепенное развитие компрессии в течение жизни является естественным. Важно понимать, что если сдавленный нерв не вызывает таких симптомов, как сильная боль, слабость или онемение, приводящие к длительным функциональным изменениям, то никакого лечения не требуется.
Чрезвычайно редко пациенту без симптомов требуется какое-либо агрессивное вмешательство, например, операция на позвоночнике. Если у вас есть симптомы, которые, как вы подозреваете, могут быть вызваны защемлением спинномозгового нерва, обратитесь к специалисту по позвоночнику, чтобы он решил – как вас лечить.
Способы терапии
Во многих случаях простые шаги могут помочь в лечении ваших симптомов:
Но некоторым людям требуется более сложное лечение или операция. Во время хирургической процедуры, называемой дискэктомией, хирург удаляет весь или часть диска, который давит на нервный корешок. Наряду с этой процедурой, хирургу может потребоваться удалить части некоторых позвонков или соединить позвонки вместе.
Что я могу сделать, чтобы предотвратить защемление нерва?
Сохранение физической формы может снизить риск защемления нерва. Правильная осанка на работе и в свободное время, например, если нужно поднимать тяжелые предметы, также может помочь предотвратить это состояние. Если вы подолгу сидите на работе, подумайте о том, чтобы регулярно вставать и гулять. Здоровый образ жизни, включающий отказ от курения и правильное питание, также может снизить риск защемления нерва.
Что делать, если защемило нерв в шее
Защемление шейного нерва является распространенным заболеванием с ярко выраженным болевым синдромом, которое поддается полному излечению, но процесс этот требует терпения и времени, поэтому лучше обратить внимание на профилактические меры, которые помогут избежать болезни или хотя бы ее рецидива
Защемление нерва возникает при сдавливании нервных корешков, отходящих от спинного мозга, соседними позвонками, межпозвонковыми дисками, мышцами и различными патологическими образованиями. Защемление нервов шейными позвонками называется шейной радикулопатией, ущемление затылочного нерва — затылочной невралгией.
Защемление нерва в шее: причины, симптомы и как лечить
Проблемы с защемлением нерва в шейном отделе позвоночника широко распространены, а интенсивность боли при таком защемлении выражена гораздо сильнее, чем при защемлении нервов в других отделах.
Особенности строения шейного отдела позвоночника
Шейный отдел позвоночника соединяет голову с телом и имеет сложную структуру. В его канале очень плотно располагается большое количество нервов и кровеносных сосудов, в том числе позвоночных артерий, питающих мозг. Позвонки шейного отдела плотно прилегают друг к другу через прослойки межпозвонковых дисков. При нарушении амортизационной способности дисков в разных местах шейного отдела может возникать ущемление нервов, сопровождаемое двигательными нарушениями и болями.
Возможные причины защемления
Основными причинами защемления нервов и артерий шейного отдела являются патологические изменения в позвоночнике:
Спровоцировать защемление корешка нерва шейного отдела позвоночника могут:
Шейный отдел позвоночника наиболее уязвим у младенца, особенно в районе двух первых позвонков. Почти у всех новорожденных они смещены в небольшой степени. Изначально верхний отдел у ребенка еще слаб, связки и мышцы еще не выполняют двигательную и фиксирующую функцию.
В первые дни у новорожденного могут наблюдаться симптомы ущемления шейного нерва в виде:
Обычно клиническая картина ущемления нерва связана с моментом рождения, потому что чаще всего в родах травмируются шейный отдел позвоночника и голова.
Иногда смещение позвонков шейного отдела, являющееся причиной защемления нерва, формируется у младенца еще в утробе матери.
Во время беременности неправильное формирование верхней части шейного отдела и смещение отдельных позвонков плода может происходить по причинам:
В родах наиболее часто травмируется шейный отдел позвоночника новорожденного. Родовая травма шейного отдела возникает из-за перегрузок во время прохождения по родовым путям. В процессе выведения во время родов головки и плечиков младенца нагрузка на шейный отдел становится непомерной. Иногда в этот момент слышен хруст.
Родовые травмы со смещением шейных позвонков происходят вследствие:
Признаки и симптомы
В зависимости от места локализации, боли подразделяются на:
В шейном отделе возможно сдавливание:
В некоторых случаях ущемляется одновременно нервы (нервные корешки) и кровеносные сосуды, в результате чего ухудшается кровоснабжение определенной области, вызывая дополнительные симптомы нарушения мозгового кровообращения.
При ущемлении любого из восьми шейных нервов (их корешков) появляются общие и специфические признаки, возникающие в результате нарушения иннервации и спазма сосудистого русла позвоночной артерии.
Общие симптомы проявляются в виде церебральных признаков и симптомов местной локализации, основными из них являются:
Возможные последствия
Самые тяжелые последствия могут возникнуть при одновременном защемлении шейного нерва и шейных артерий, проходящих через отверстия в боковых отростках позвонков со второго по шестой.
При этом сосудистая головная боль носит интенсивный пульсирующий характер, распространяется от затылка ко лбу и усиливается при каждом движении головы. Такое развитие болезни может привести к ишемическому инсульту.
Основные методы диагностики
Диагностика защемления осуществляется как на основании жалоб больного, так и с помощью специальной аппаратуры. На основании жалоб можно выявить соответствие между локализацией признаков заболевания и местом защемления одного из восьми шейных нервов, выходящих из каждого из позвонков (см. таблицу).
Область защемления нерва
Признаки защемления нерва
Боль в затылочной области и шее
оль в затылочной и теменной областях и шее
Боль и онемение той половины шеи, где защемился нерв, парез подъязычных мышц, снижение чувствительности языка, нарушения речи, — крайне редкие симптомы
Боль и онемение в верхней части руки и области ключицы, пониженная сократимость мышц шеи головы, нарушения дыхания, икота, боли в печени и сердечные боли, — крайне редкие симптомы
Боль и онемение вверху и снаружи плеча и плечевой области и слабость их мышц
Боль и онемение по всей длине руки (от шеи через лопатку по наружной поверхности плеча и руки вплоть до запястья и большого пальца), — очень распространенные симптомы
Боль по всей длине руки (из области шеи через лопатку по задней поверхности плеча и руки, по тыльной стороне кисти и до среднего пальца), иногда с онемением и покалыванием, — крайне редкие симптомы
Дисфункция руки, боль и онемение по всей длине руки (от шеи по руке к мизинцу)
Аппаратная диагностика при подозрении на защемление шейного нерва проводится с использованием компьютерной томографии и рентгенографии.
Как лечить защемление нерва в шейном отделе?
Операция при лечении защемления шейного нерва назначается только в крайнем случае, если лечение консервативными методами не приносит желаемых результатов. Прежде всего, проводится терапия заболевания, которое вызвало защемление.
Помимо медикаментозного лечения применяются:
В начале заболевания принимаются меры для снятия острых болей, и только после этого врач может назначить другие методы лечения. Многие дегенеративные процессы, развивающиеся в шейном отделе, поддаются лечению немедикаментозными способами. Лекарства назначаются в основном для снятия болей и воспаления кроме сложных случаев, когда процесс выявлен в запущенном состоянии.
При обнаружении первых признаков защемления нужно обратиться к врачу-неврологу, чтобы он дал направление на рентген, выявил причины заболевания и назначил соответствующее лечение.
Прежде всего, необходимо принять следующие меры:
В обязательном порядке врач прописывает витамины группы B и мазь для наружного применения. Основными свойствами мазей и гелей является обезболивание и глубокое прогревание.
Для того чтобы легче было уснуть, назначают легкие седативные препараты или отвары мяты, мелиссы, зверобоя, валерианы, пустырника.
Для обеспечения неподвижности шейного отдела рекомендуется ношение фиксирующего воротника.
Для снятия шейных спазмов иногда назначают миорелаксанты с метокарбамолом, которые обладают еще и эффектом снотворного, поэтому после их приема нельзя управлять автомобилем.
Для быстрого снятия воспаления и интенсивной боли могут быть использованы инъекции кортикостероидов, которые являются крайней радикальной мерой из-за побочных эффектов.
После выхода пациента из острой фазы назначаются:
После прохождения курса лечения пациенту выписывают хондропротекторы — препараты для восстановления хрящевой ткани.
В домашних условиях, когда боль мешает посещению физиотерапевтических процедур, можно использовать прогревание с помощью грелки, которую прикладывают трижды в день на 15 минут к больному месту.
Вместо грелки можно использовать мешочек с подогретым песком или солью, согревающие пластыри и компрессы. При наличии отека для его уменьшения прикладывают пакеты со льдом.
Для втираний можно использовать:
Эти рекомендации подойдут для домашнего лечения при соблюдении всех прочих назначений врача.
Народные средства для лечения подразделяются на средства для наружного применения (компрессов и втираний) и для внутреннего применения.
Для компрессов с укутыванием народная медицина предлагает:
Для регулярных втираний трое суток в 200 мл водки настаивают лавровые листья.
Для внутреннего применения используют:
Если консервативные методы лечения не дают положительного результата, следует рассмотреть вопрос о хирургическом вмешательстве с целью устранения причины ущемления нерва.
На принятие решения о необходимости операции влияет история болезни пациента, состояние его здоровья и возраст.
Послеоперационный восстановительный период занимает обычно от шести до восьми недель.
После снятия острого состояния защемления нерва рекомендуется лечебный массаж, способствующий расслаблению мышц шеи, которые могут сдавливать нерв, и улучшению кровотока.
Комплексный массаж, сочетающий приемы общего и точечного массажа, позволяет полностью устранить боли, гипертонус мышц и мышечный спазм, восстановить нервную проводимость и кровоснабжение головного мозга. Одновременно массаж является профилактикой остеохондроза – основной причины защемления нерва.
Мануальная терапия направлена на снятие давления на ущемленный нерв, на восстановление подвижности позвоночника, высвобождение нервов из зажатого состояния и устранение мышечного спазма. В результате проводимых мероприятий болевой синдром снимается. Иногда мануальная терапия назначается еще до полного выздоровления с целью снять зажим нерва ручным способом.
Мануальная терапия может дать результат в восстановлении амортизационных свойств межпозвонковых дисков и увеличении зазора между позвонками. В любом случае, лечение направлено еще и на причину защемления нерва. Очень редко лечение включает в себя вытягивание позвоночника для устранения сдавливающего эффекта.
Чаще всего мануальный терапевт освобождает нервы и артерии от защемления благодаря мягким ручным приемам. Мануальную терапию не назначают, если причина защемления нерва заключается в разрушении фиброзного кольца диска или в формировании межпозвоночной грыжи.
Рефлексотерапия (иглоукалывание) – древняя уникальная методика, заключающаяся в воздействии специальными тонкими иглами на биоактивные точки, расположенные по всему телу человека. Рефлексотерапия позволяет снизить болевые ощущения и артериальное давление и устранить мышечные спазмы.
Программа лечения после защемления обязательно включает лечебную гимнастику, направленную на укрепление мышц шеи, поддерживающих верхний отдел позвоночника. Эти же упражнения являются хорошей профилактикой повторного защемления нервов.
Комплексы подбираются каждому больному индивидуально, но приведенные ниже упражнения входят практически в любой из них:
При защемлении шейного нерва может быть прописано лечение ультразвуком. Звуковые волны, воздействующие на болезненную область, способствуют восстановлению тканей и прекращению воспалительного процесса. С этой же целью назначается электрофорез, в том числе с анальгетиками для снятия боли.
После снятия острых симптомов защемления нерва больному рекомендовано санаторно–курортное лечение. В условиях санатория он может получить массаж, курс лечебной гимнастики, физиопроцедур, мануальной терапии, рефлексотерапии или лечения пиявками. Очень полезно лечение с помощью сульфидных и радоновых ванн и грязелечение.
Меры профилактики
После завершения основной стадии лечения следует избегать чрезмерного напряжения шеи. При постоянной работе за компьютером или письменным столом следует делать перерывы и разминать шею. Необходимо постоянно поддерживать осанку и делать комплекс упражнений для укрепления мышц шеи. Желательно ограничить поднятие тяжестей. Для сна лучше приобрести ортопедическую подушку и матрац. Хорошо влияет на укрепление мышц шеи плавание.
Защемление шейного нерва является распространенным заболеванием с ярко выраженным болевым синдромом, которое поддается полному излечению, но процесс этот требует терпения и времени, поэтому лучше обратить внимание на профилактические меры, которые помогут избежать болезни или хотя бы ее рецидива.опубликовано econet.ru.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ: