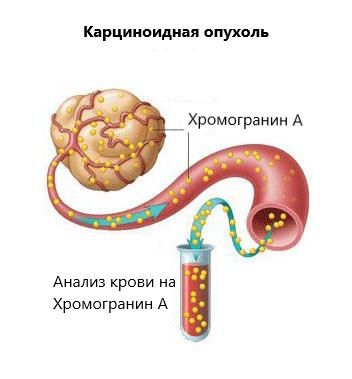
Карциноид легкого что это
Что такое карциноид? Причины возникновения, диагностику и методы лечения разберем в статье доктора Леднев А. Н., хирурга со стажем в 5 лет.
Определение болезни. Причины заболевания
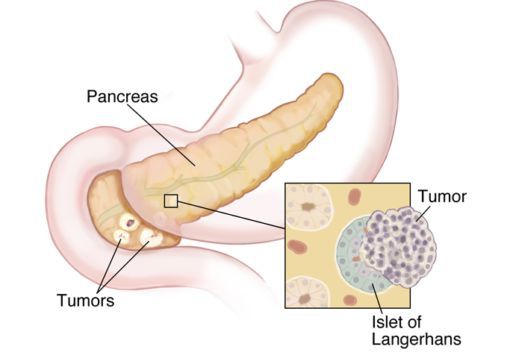
Карциноид (карциноидная или нейроэндокринная опухоль) — медленно растущий тип злокачественных опухолей, происходящий из клеток нейроэндокринной системы.
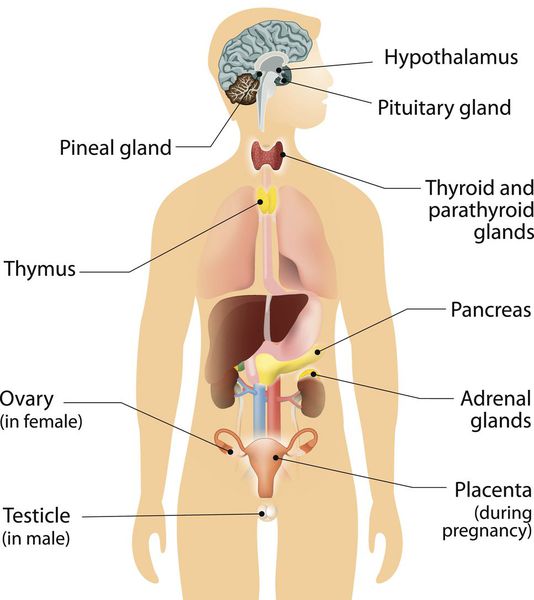
Нейроэндокринная система (НЭС) — отдел эндокринной системы, клетки которой рассеяны по всему организму и выполняют регуляторную функцию органов и систем посредством выработки гормонально-активных веществ. [1]
Карциноидные опухоли могут развиваться в любых органах, но чаще локализуются в органах желудочно-кишечного тракта (ЖКТ — желудок, тонкий и толстый кишечник), лёгких, тимусе, поджелудочной железе и почках.
Ввиду высокой гормональной активности клеток НЭС, при развитии опухолевого процесса (неконтролируемого деления клеток), в кровь поступает большое количество гормонально-активных веществ. В медицине эта ситуация носит название “Карциноидный синдром” и может проявляться в виде:
Точные причины, вызывающие карциноидные опухоли, не известны. Однако есть ряд факторов, предполагающих повышенный риск развития данного заболевания:
Симптомы карциноида
Само по себе развитие карциноидной опухоли редко имеет клинические проявления. Все основные симптомы связаны с высвобождением большого количества гормонально-активных веществ в кровь, то есть с карциноидным синдромом.
Основными проявлениями карциноидного синдрома являются:
Зачастую пациентов с диагнозом «Карциноидный синдром» наблюдает невролог или психиатр. Причиной тому служит характер жалоб, свидетельствующий о нарушениях в работе центральной нервной системы.
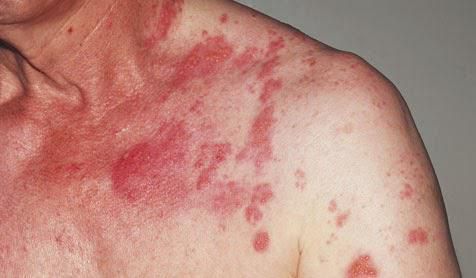
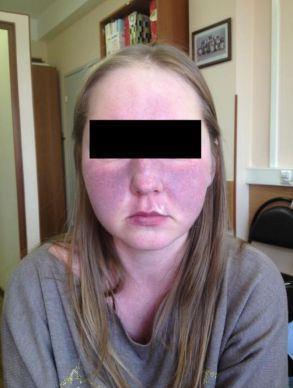
Покраснение лица и шеи — самый частый симптом данной болезни.
Начало типичного прилива внезапное. Ему характерно:
В течение дня приступ может возникать несколько раз. Иногда он может сопровождаться обильным слезоотделением и провоцироваться приёмом алкоголя или пищи, которая содержит тирамин (шоколад, орехи, бананы). Часто данное состояние расценивается как менопаузальные приливы и остаётся без особого внимания.
Иногда встречаются и редкие симптомы карциноидного синдрома, являющиеся следствием опухолей отдельных типов клеток НЭС, чётко ассоциированные с различными органами.
В поджелудочной железе выделяют:
Также существует ряд опухолей, которые секретируют (вырабатывают) эктопические гормоны, то есть помимо основного органа в организме, производящего определённый гормон, в организме развивается опухоль, параллельно выделяющая тот же гормон.
Наиболее часто встречается эктопическая продукция адренокортикотропного гормона (АКТГ), вследствие чего пациенты приобретают внешний вид, характерный для больных с синдромом Иценко — Кушинга. Однако на практике данные опухоли встречаются редко и имеют специфическую клиническую картину.
Патогенез карциноида
Основное звено в патогенезе всех онкологических заболеваний — бесконтрольное деление клеток. Однако при развитии опухоли в нейроэндокринной системе основное отличие заключается в том, что клетки этой ткани имеют способность вырабатывать гормонально-активные вещества.
НЭС представляет собой широкую клеточную сеть, рассеянную по всему организму, которая, выделяя гормонально-активные вещества, участвует в регуляции работы органов и систем. При развитии опухоли и неконтролируемом делении данные клетки начинают продуцировать повышенное количество гормонально-активных веществ.
Основное продуцируемое вазоактивное вещество — серотонин. Однако приливы чаще происходят в результате секреции калликреина. Это фермент (ускоритель), который участвует в образовании лизил-брадикинина. Далее этот полипептид превращается в брадикинин — один из самых мощных сосудорасширяющих веществ.
Другими компонентами карциноидного синдрома являются:
Патогенез поражения сердечной мышцы и бронхоспазма сложен и включает активацию рецепторов серотонина 5-НТ2В. [2]
При нахождении первичной опухоли в ЖКТ серотонин и калликреин распадаются в печени, и проявления карциноидного синдрома не возникают до тех пор, пока в печени не появляются метастазы, или же карциноидная опухоль не сопровождается печёночной недостаточностью (циррозом).
Карциноидные новообразования бронхолёгочной локализации могут провоцировать развитие карциноидного синдрома и без метастазов в печени. Данные различия связаны с особенностью кровоснабжения, при котором отток крови от органов ЖКТ происходит через печень и фильтруется в ней, а отток крови от органов грудной клетки происходит сразу в системный кровоток.
Классификация и стадии развития карциноида
Классификация карциноидов основана на оценке различных факторов.
I. По локализации
В зависимости от расположения первичной опухоли выделяют:
II. По степени дифференцировки и потенциала злокачественности [7]
Понятие об атипичной карциноме легких
Карцинома – новообразование нейроэндокринного происхождения, которая хоть и может возникать в разных органах и системах, но чаще всего встречается в легких и бронхах. Поскольку клетки карциномы легких содержат множество гормоносодержащих гранул, в следствии их выбросы в кровоток развивается характерный синдромокомплекс – чувство жара с изменением цвета кожи, обильное потоотделение, приступы удушья, эксикоз, симптомы со стороны сердца, возможно возникновение правожелудочковой СН.
Атипичная карцинома легких является высокодифференцированной раковой опухолью. Данное заболевание имеет агрессивное течение, клетки опухоли делятся очень быстро и характерным является быстрое возникновение метастазов.
Атипичная карцинома легких не дает выраженной клинической картины, а зачастую вообще бессимптомна и выявляется на профосмотрах. Нередко пациенты долгое время занимаются лечением бронхиальной астмы, ателектазов, пневмоний и др. и только спустя какое-то время диагностический поиск приводит к диагнозу атипичной карциномы.
Атипичная карцинома легких как правило имеет большие размеры чем типичная, располагаются на периферии, а пятилетняя выживаемость намного ниже. Чаще всего опухоль обнаруживают у людей за шестьдесят. Высокая вероятность метастазов атипичной карциномы легких в печень, кости, лимфатические узлы средостения и др.
Специалисты Юсуповской больницы имеют высокую квалификацию, большой багаж знаний, опыт ведения пациентов с атипической карциномой и желание помочь каждому. Юсуповская больница обладает современным оборудованием, новейшими технологиями и постоянно развивается. Сотрудники больницы оказывают всестороннюю поддержку и помощь каждому пациенту.
Лечение атипичной карциномы легких
Лечение атипичной карциномы легких вызывает много дискуссий и споров. Ведущим методом лечения считается хирургический, но если в случае типичной карциномы преимущество отдается органосохраняющим вмешательствам, то с атипичной карциномой положение двояко. В связи с быстрым делением и склонностью к метастазированию некоторые специалисты считают прогностически неправильным сохранять легкое, а настаивают на его удалении вместе с лимфатическими узлами и жировой клетчаткой средостения.
Некоторые специалисты предпочтение отдают операциям удаления доли или двух долей легкого с сохранением не втянутой в процесс части.
Так же практикуется широкий спектр симптоматических оперативных вмешательств, направленных на улучшение состояния пациента. В отличии от радикальных мер – когда полностью удаляется опухоль с близлежащими тканями – симптоматические операции избавляют только от определенных проявлений заболевания. Эндоскопическое удаление карциномы, перекрывающей просвет бронха, так же является симптоматическим лечением. Его могут применять как паллиативную меру в случае неблагоприятного прогноза для облегчения состояния пациента, например, при диссеминированном процессе.
Если же атипичная карцинома все-таки дает клиническую картину, что встречается крайне редко, то медикаментозные средства тоже применимы. Они направлены на борьбу с диареей, бронхоспазмом, гормональными кризами и др.
Продолжительность жизни пациентов с атипичной карциномой легких
Продолжительность жизни пациентов с атипичной карциномой легких, к сожалению, на много ниже, чем с типичной. Это связано с выраженной клеточной атипией, частыми митозами и лимфогенным метастазированием. Именно поэтому атипичную карциному легких относят к крайне агрессивным опухолям. Пятилетняя выживаемость пациентов составляет порядка пятидесяти процентов против почти ста процентов при типичной карциноме. Десятилетняя выживаемость наблюдается только у четверти пациентов.
Согласно статистическим данным в случае наличия метастазов продолжительность жизни пациентов с атипичной карциномой легких сокращается до двух лет. Неблагоприятными признаками так же считаются размер карциномы более трех сантиметров и наличие других нейроэндокринных опухолей.
Учитывая все факторы, специалисты Юсуповской больницы занимаются лечением атипичных карцином, продлевая продолжительность и качество жизни пациентов. Высококвалифицированные врачи и профессионалы своего дела находят подходы к лечению, используя современные рекомендации и аппаратуру. Персонал Юсуповской больницы делает все возможное чтобы помочь каждому пациенту. Медицинская помощь оказывается круглосуточно.
Медицинское общество по лечению
нейроэндокринных опухолей
С учетом особенностей течения карциноидных опухолей различных локализаций в последнее десятилетие произошел пересмотр традиционной классификации [5, 20]. Так, типичный карциноид классифицируется как высокодифференцированная нейроэндокринная опухоль. Эти опухоли на ультраструктурном уровне характеризуются мелкими клетками с выраженным ядром, секреторными гранулами. Опухоли этого типа разделяются на пять подтипов: инсулярный, трабекулярный, железистый, недифференцированный и смешанный. Опухоли с более выраженной клеточной атипией, высокой митотической активностью и очагами некрозов рассматриваются либо как атипичный карциноид, либо как анапластический карциноид. В последнее время эти опухоли чаще классифицируются как низкодифференцированный нейроэндокринный рак.
Общемировая статистика свидетельствует, что частота встречаемости карциноидов в мире колеблется от 1 до 6 человек на 100 тысяч населения. С учетом торпидности течения можно предположить, что истинная частота несколько выше, однако в связи с отсутствием клинических проявлений опухоли не диагностируются, либо диагностируются на поздних стадиях, что с учетом сложностей морфологической диагностики не позволяет правильно поставить диагноз.
США, по данным канцер-регистра, было отмечено, что среди карциноидных опухолей превалирует карциноид аппендикса, с последующим снижением частоты в порядке убывания: прямая кишка, тонкая кишка, легкие, бронхиальное дерево, желудок и тд. Данные последнего эпидемиологического исследования по программе «Скрининг, Эпидемиология и Заключительные результаты ( SEER ) Национального Онкологического института» (1973-1991 гг) показали, что отмечается рост частоты карциноидных опухолей легких и желудка на фоне снижения частоты локализации опухолей в аппендиксе и тонкой кишке [табл. 1].
Динамика частоты выявления различных типов карциноидных опухолей в США в период 1950–1991 гг.
| Локализация | Статистический регистр | Третий Национальный Онкологический Скрининг | Программа «Эпидемиология, Скрининг и Отдаленные результаты» НПИ |
| Легкие, бронхиальное дерево | 10,2 | 14,1 | 32,7 |
| Желудок | 2,2 | 2,0 | 3,8 |
| Двенадцатиперстная кишка | 1,8 | 2,3 | 2,1 |
| Тонкая кишка | 10,8 | 13,8 | 17,6 |
| Аппендикс | 43,9 | 35,5 | 7,6 |
| Толстая кишка | 4,7 | 3,9 | 6,3 |
| Прямая кишка | 15,4 | 12,3 | 10,1 |
Типы карциноидных опухолей легких
| Тип карциноидной опухоли легких | Происхождение опухоли | Гистологические характеристики | Клинические характеристики |
| Высоко-дифференцированная нейроэндокринная опухоль (типичный карциноид) | Эпителиальные эндокринные клетки | Минимальная клеточная атипия, редкие митозы | Торпидно текущие, секретирующие АКТГ, редко серотонин |
| Дифференцированный нейроэндокринный рак (атипичный карциноид) | Эпителиальные эндокринные клетки | Выраженная клеточная атипия, частые митозы, поля некрозов | Агрессивное течение, часто с лимфогенными метастазами |
Симптомы заболевания, как правило, появляются за много лет до диагностики опухоли, причем, у более 30% пациентов протекают бессимптомно, а заболевание выявляется случайно при профилактическом обследовании. При центральной локализации поражения симптомы могут напоминать бронхообструктивный синдром и даже бронхиальную астму. Часто встречается сухой непродуктивный кашель, однако нарастание бронхообструкции может сопровождаться развитием рецидивирующих пневмоний, ателектаза доли или легкого и даже кровохарканьем.
Паранеопластические синдромы встречаются достаточно редко. Карциноидный синдром (приливы, этапное изменение окраски кожных покровов, бронхоспазм, диарея, схваткообразные боли, карциноидные сердечные пороки и т.д.) встречается приблизительно в 2% случаев. Причем, появление этих симптомов может свидетельствовать о появлении отдаленных метастазов опухоли (наиболее часто в печень), либо сопровождать пункционную биопсию опухоли или индукционный наркоз перед хирургическим вмешательством.
Синдром Кушинга также встречается приблизительно в 2% случаев при карциноиде легкого, причем, в случае криптогенного эктопированного синдрома последующее выявление бронхолегочного карциноида составляет около 1% [23].
На основании опыта торакоабдоминального отделения РОНЦ РАМН можно отметить, что с учетом онкологической радикальности операцией выбора является лобэктомия с возможным выполнением бронхопластики и формированием межбронхиального анастомоза. Учитывая, что часто опухоль обтурирует сегментарный или долевой бронх с ателектазом доли легкого в плевральной полости бывает выраженный спаечный процесс. В этой ситуации операции должны выполняться острым путем с предварительной сосудистой и лимфатической изоляцией, т.е. лимфодиссекция является гармоничным элементом мобилизации комплекса, а не отдельным этапом операции [1]. Таким образом, хирургическое лечение бронхолегочного карциноида основано на трех основных принципах:
— полное удаление опухоли в пределах здоровых тканей;
— максимальное сохранение не вовлеченной паренхимы легкого;
— выполнение ипсилатеральной медиастинальной лимфодиссекции.
В случаях атипичного карциноида легких многие авторы не считают целесообразным выполнение органосохранных операций. Однако эта точка зрения также не может быть окончательной, учитывая низкую частоту локального рецидива заболевания, в случае адекватного выполнения вмешательства, на фоне высокой частоты системного прогрессирования болезни в виде рецидива в медиастинальных лимфатических узлах и отдаленных метастазах (преимущественно при поражении печени) [45].
Обязательным элементом радикального вмешательства при карциноиде легких является выполнение ипсилатеральной медиастинальной лимфодиссекции. Это определяется частотой выявления лимфогенных метастазов, которые даже при типичном карциноиде составляют от 10 до 15%, возрастая в случаях атипичного карциноида до 30- 50% [35, 36]. Учитывая низкую чувствительность опухоли к химио- и лучевой терапии, а также их сочетанию, обязательным условием вмешательства является выполнение радикальной операции без оставления резидуальной опухоли. Рецидив в регионарных лимфатических узлах средостения может быть диагностирован даже спустя годы после первичного лечения [31].
Эндоскопические резекции или фотоабляцию следует рассматривать как симптоматические операции, направленные лишь на купирование местных появлений заболевания и не отвечающих требованиям радикализма. Это определяется наличием перибронхиального компонента опухоли (феномен айсберга), и, как следствие, крайне высокую частоту локо-регионарного рецидива болезни [15, 40]. Эндоскопическую резекцию эндобронхиального компонента некоторые авторы предлагают выполнять при наличии центрального ателектаза в предоперационном периоде для восстановления вентиляции выключенных отделов легкого перед радикальным лечением [34]. Таким образом, как самостоятельный метод лечения эндобронхиальные резекции используются с паллиативной и симптоматической целью у ослабленных пациентов с небольшим сроком прогнозируемой жизни, либо при наличии системной диссеминации процесса.
При наличии клинически значимых появлений карциноидных опухолей, что в случае бронхолегочной локализации бывает крайне редко, проводят лекарственную коррекцию с хорошим симптоматическим эффектом. В случае диареи проводят терапию лоперамидом, препаратами кодеина или вытяжками из опия. В случае развития бронхоспазмов или симптоматической бронхиальной астмы используют бронхолитики, предпочтительно ингаляторы с p-адреномиметиками.
Таким образом, при проведении многофакторного анализа основными факторами благоприятного прогноза у пациентов с карциноидными опухолями бронхолегочной локализации является типичный характер карциноидной опухоли в сочетании с отсутствием лимфогенных метастазов на момент хирургического лечения. В то же время, размер опухоли более 3 см является отрицательным прогностическим фактором [14, 18, 19].
К другим отрицательным прогностическим факторам относится наличие повышенного уровня РЭА на момент лечения [4].
В дифференциальной диагностике карциноида тимуса от истинных тимом обязательным является окраска на нейрон-специфическую энолазу ( NSE ). Также необходимо выполнить электронную микроскопию, позволяющую выявить крайне специфическую нейросекреторную зернистость. Причем, по мнению Н.Т. Райхлина и соавт. [2], электронная микроскопия подчас более информативна и имеет большее прогностическое значение, чем стандартная световая микроскопия, позволяя выявить ультраструктурные особенности опухоли.
Карциноидные опухоли тимуса наиболее часто выявляются при профилактическом обследовании. В случаях симптомного течения наиболее часто клиницист сталкивается с неспецифическими проявлениями: болью в грудной клетке, отдышкой и болью в надплечьях Часто присоединяются неспецифические симптомы воспаления: слабость, лихорадка, ночные и профузные поты. Иногда у пациентов встречаются специфические эндокринологические симптомы, в первую очередь синдром Кушинга.
1) течение заболевания с повышением уровня АКТГ и развитием синдрома Кушинга;
3) асимптоматическое течение.
На момент диагностики все опухоли характеризовались выраженной местной распространенностью и наличием лимфогенных метастазов в 73% наблюдений. С учетом отдаленных результатов лечения первая группа пациентов с наличием синдрома Кушинга характеризуется наихудшим прогнозом течения заболевания [12]. Схожие данные были опубликованы на основании 38-летнего периода наблюдения в Henry Ford Hospital (Detroit) [13]. Также карциноидные опухоли тимуса могут встречаться в структуре синдрома множественной эндокринной неоплазии II типа (МЭН-II) либо сочетаться с несахарным диабетом.
Прогноз выживаемости пациентов с карциноидом легких
| Опухоль | 5-летняя выживаемость (%) | Чувствительность |
| Карциноид | ||
| Типичный | 90-100 | 85-100 |
| Атипичный | 40-76 | 18-60 |
| Поражение лимфатических узлов | ||
| Нет | 90-100 | 85-100 |
| Есть | 38-74 | 24-76 |
Методом выбора в лечении карциноидных опухолей тимуса является хирургический. Как и при других локализациях опухоли, прогностическую значимость имеет радикальность выполненного вмешательства в сочетании с распространенностью процесса на момент лечения и характеристиками самой опухоли. Лучевая и химиотерапия самостоятельного значения в лечении заболевания не имеют и используются либо с адъювантной или дополнительной целью либо для симптоматического воздействия на неудалимую или рецидивную опухоль в случае противопоказаний к хирургическому лечению [47].
В крайне редких случаях в ткани вилочковой железы может возникать мелкоклеточный (овсяноклеточный) рак внелегочной локализации [32]. Эти опухоли также имеют нейроэндокринную дифференцировку и относятся к АПУД-омам. В этом случае прогноз заболевания характеризуется лишь распространенностью опухоли на момент диагностики.
Методом выбора в лечении опухолей нейроэндокринного происхождения является по большей части хирургический, однако, в случае системой распространенности заболевания повышается роль консервативного лечения с применением широкого спектра препаратов, в том числе а-интерферона и октреотида, как с лечебной, так и с симптоматической целью.
Отдельную группу представляют карциноидные опухоли тимуса, характеризующиеся неблагоприятным прогнозом течения заболевания, даже в случае хирургического лечения.
Поступила в редакцию 17.11.2005 г.
Медицинское общество по лечению
нейроэндокринных опухолей
С учетом особенностей течения карциноидных опухолей различных локализаций в последнее десятилетие произошел пересмотр традиционной классификации [5, 20]. Так, типичный карциноид классифицируется как высокодифференцированная нейроэндокринная опухоль. Эти опухоли на ультраструктурном уровне характеризуются мелкими клетками с выраженным ядром, секреторными гранулами. Опухоли этого типа разделяются на пять подтипов: инсулярный, трабекулярный, железистый, недифференцированный и смешанный. Опухоли с более выраженной клеточной атипией, высокой митотической активностью и очагами некрозов рассматриваются либо как атипичный карциноид, либо как анапластический карциноид. В последнее время эти опухоли чаще классифицируются как низкодифференцированный нейроэндокринный рак.
Общемировая статистика свидетельствует, что частота встречаемости карциноидов в мире колеблется от 1 до 6 человек на 100 тысяч населения. С учетом торпидности течения можно предположить, что истинная частота несколько выше, однако в связи с отсутствием клинических проявлений опухоли не диагностируются, либо диагностируются на поздних стадиях, что с учетом сложностей морфологической диагностики не позволяет правильно поставить диагноз.
США, по данным канцер-регистра, было отмечено, что среди карциноидных опухолей превалирует карциноид аппендикса, с последующим снижением частоты в порядке убывания: прямая кишка, тонкая кишка, легкие, бронхиальное дерево, желудок и тд. Данные последнего эпидемиологического исследования по программе «Скрининг, Эпидемиология и Заключительные результаты ( SEER ) Национального Онкологического института» (1973-1991 гг) показали, что отмечается рост частоты карциноидных опухолей легких и желудка на фоне снижения частоты локализации опухолей в аппендиксе и тонкой кишке [табл. 1].
Динамика частоты выявления различных типов карциноидных опухолей в США в период 1950–1991 гг.
| Локализация | Статистический регистр | Третий Национальный Онкологический Скрининг | Программа «Эпидемиология, Скрининг и Отдаленные результаты» НПИ |
| Легкие, бронхиальное дерево | 10,2 | 14,1 | 32,7 |
| Желудок | 2,2 | 2,0 | 3,8 |
| Двенадцатиперстная кишка | 1,8 | 2,3 | 2,1 |
| Тонкая кишка | 10,8 | 13,8 | 17,6 |
| Аппендикс | 43,9 | 35,5 | 7,6 |
| Толстая кишка | 4,7 | 3,9 | 6,3 |
| Прямая кишка | 15,4 | 12,3 | 10,1 |
Типы карциноидных опухолей легких
| Тип карциноидной опухоли легких | Происхождение опухоли | Гистологические характеристики | Клинические характеристики |
| Высоко-дифференцированная нейроэндокринная опухоль (типичный карциноид) | Эпителиальные эндокринные клетки | Минимальная клеточная атипия, редкие митозы | Торпидно текущие, секретирующие АКТГ, редко серотонин |
| Дифференцированный нейроэндокринный рак (атипичный карциноид) | Эпителиальные эндокринные клетки | Выраженная клеточная атипия, частые митозы, поля некрозов | Агрессивное течение, часто с лимфогенными метастазами |
Симптомы заболевания, как правило, появляются за много лет до диагностики опухоли, причем, у более 30% пациентов протекают бессимптомно, а заболевание выявляется случайно при профилактическом обследовании. При центральной локализации поражения симптомы могут напоминать бронхообструктивный синдром и даже бронхиальную астму. Часто встречается сухой непродуктивный кашель, однако нарастание бронхообструкции может сопровождаться развитием рецидивирующих пневмоний, ателектаза доли или легкого и даже кровохарканьем.
Паранеопластические синдромы встречаются достаточно редко. Карциноидный синдром (приливы, этапное изменение окраски кожных покровов, бронхоспазм, диарея, схваткообразные боли, карциноидные сердечные пороки и т.д.) встречается приблизительно в 2% случаев. Причем, появление этих симптомов может свидетельствовать о появлении отдаленных метастазов опухоли (наиболее часто в печень), либо сопровождать пункционную биопсию опухоли или индукционный наркоз перед хирургическим вмешательством.
Синдром Кушинга также встречается приблизительно в 2% случаев при карциноиде легкого, причем, в случае криптогенного эктопированного синдрома последующее выявление бронхолегочного карциноида составляет около 1% [23].
На основании опыта торакоабдоминального отделения РОНЦ РАМН можно отметить, что с учетом онкологической радикальности операцией выбора является лобэктомия с возможным выполнением бронхопластики и формированием межбронхиального анастомоза. Учитывая, что часто опухоль обтурирует сегментарный или долевой бронх с ателектазом доли легкого в плевральной полости бывает выраженный спаечный процесс. В этой ситуации операции должны выполняться острым путем с предварительной сосудистой и лимфатической изоляцией, т.е. лимфодиссекция является гармоничным элементом мобилизации комплекса, а не отдельным этапом операции [1]. Таким образом, хирургическое лечение бронхолегочного карциноида основано на трех основных принципах:
— полное удаление опухоли в пределах здоровых тканей;
— максимальное сохранение не вовлеченной паренхимы легкого;
— выполнение ипсилатеральной медиастинальной лимфодиссекции.
В случаях атипичного карциноида легких многие авторы не считают целесообразным выполнение органосохранных операций. Однако эта точка зрения также не может быть окончательной, учитывая низкую частоту локального рецидива заболевания, в случае адекватного выполнения вмешательства, на фоне высокой частоты системного прогрессирования болезни в виде рецидива в медиастинальных лимфатических узлах и отдаленных метастазах (преимущественно при поражении печени) [45].
Обязательным элементом радикального вмешательства при карциноиде легких является выполнение ипсилатеральной медиастинальной лимфодиссекции. Это определяется частотой выявления лимфогенных метастазов, которые даже при типичном карциноиде составляют от 10 до 15%, возрастая в случаях атипичного карциноида до 30- 50% [35, 36]. Учитывая низкую чувствительность опухоли к химио- и лучевой терапии, а также их сочетанию, обязательным условием вмешательства является выполнение радикальной операции без оставления резидуальной опухоли. Рецидив в регионарных лимфатических узлах средостения может быть диагностирован даже спустя годы после первичного лечения [31].
Эндоскопические резекции или фотоабляцию следует рассматривать как симптоматические операции, направленные лишь на купирование местных появлений заболевания и не отвечающих требованиям радикализма. Это определяется наличием перибронхиального компонента опухоли (феномен айсберга), и, как следствие, крайне высокую частоту локо-регионарного рецидива болезни [15, 40]. Эндоскопическую резекцию эндобронхиального компонента некоторые авторы предлагают выполнять при наличии центрального ателектаза в предоперационном периоде для восстановления вентиляции выключенных отделов легкого перед радикальным лечением [34]. Таким образом, как самостоятельный метод лечения эндобронхиальные резекции используются с паллиативной и симптоматической целью у ослабленных пациентов с небольшим сроком прогнозируемой жизни, либо при наличии системной диссеминации процесса.
При наличии клинически значимых появлений карциноидных опухолей, что в случае бронхолегочной локализации бывает крайне редко, проводят лекарственную коррекцию с хорошим симптоматическим эффектом. В случае диареи проводят терапию лоперамидом, препаратами кодеина или вытяжками из опия. В случае развития бронхоспазмов или симптоматической бронхиальной астмы используют бронхолитики, предпочтительно ингаляторы с p-адреномиметиками.
Таким образом, при проведении многофакторного анализа основными факторами благоприятного прогноза у пациентов с карциноидными опухолями бронхолегочной локализации является типичный характер карциноидной опухоли в сочетании с отсутствием лимфогенных метастазов на момент хирургического лечения. В то же время, размер опухоли более 3 см является отрицательным прогностическим фактором [14, 18, 19].
К другим отрицательным прогностическим факторам относится наличие повышенного уровня РЭА на момент лечения [4].
В дифференциальной диагностике карциноида тимуса от истинных тимом обязательным является окраска на нейрон-специфическую энолазу ( NSE ). Также необходимо выполнить электронную микроскопию, позволяющую выявить крайне специфическую нейросекреторную зернистость. Причем, по мнению Н.Т. Райхлина и соавт. [2], электронная микроскопия подчас более информативна и имеет большее прогностическое значение, чем стандартная световая микроскопия, позволяя выявить ультраструктурные особенности опухоли.
Карциноидные опухоли тимуса наиболее часто выявляются при профилактическом обследовании. В случаях симптомного течения наиболее часто клиницист сталкивается с неспецифическими проявлениями: болью в грудной клетке, отдышкой и болью в надплечьях Часто присоединяются неспецифические симптомы воспаления: слабость, лихорадка, ночные и профузные поты. Иногда у пациентов встречаются специфические эндокринологические симптомы, в первую очередь синдром Кушинга.
1) течение заболевания с повышением уровня АКТГ и развитием синдрома Кушинга;
3) асимптоматическое течение.
На момент диагностики все опухоли характеризовались выраженной местной распространенностью и наличием лимфогенных метастазов в 73% наблюдений. С учетом отдаленных результатов лечения первая группа пациентов с наличием синдрома Кушинга характеризуется наихудшим прогнозом течения заболевания [12]. Схожие данные были опубликованы на основании 38-летнего периода наблюдения в Henry Ford Hospital (Detroit) [13]. Также карциноидные опухоли тимуса могут встречаться в структуре синдрома множественной эндокринной неоплазии II типа (МЭН-II) либо сочетаться с несахарным диабетом.
Прогноз выживаемости пациентов с карциноидом легких
| Опухоль | 5-летняя выживаемость (%) | Чувствительность |
| Карциноид | ||
| Типичный | 90-100 | 85-100 |
| Атипичный | 40-76 | 18-60 |
| Поражение лимфатических узлов | ||
| Нет | 90-100 | 85-100 |
| Есть | 38-74 | 24-76 |
Методом выбора в лечении карциноидных опухолей тимуса является хирургический. Как и при других локализациях опухоли, прогностическую значимость имеет радикальность выполненного вмешательства в сочетании с распространенностью процесса на момент лечения и характеристиками самой опухоли. Лучевая и химиотерапия самостоятельного значения в лечении заболевания не имеют и используются либо с адъювантной или дополнительной целью либо для симптоматического воздействия на неудалимую или рецидивную опухоль в случае противопоказаний к хирургическому лечению [47].
В крайне редких случаях в ткани вилочковой железы может возникать мелкоклеточный (овсяноклеточный) рак внелегочной локализации [32]. Эти опухоли также имеют нейроэндокринную дифференцировку и относятся к АПУД-омам. В этом случае прогноз заболевания характеризуется лишь распространенностью опухоли на момент диагностики.
Методом выбора в лечении опухолей нейроэндокринного происхождения является по большей части хирургический, однако, в случае системой распространенности заболевания повышается роль консервативного лечения с применением широкого спектра препаратов, в том числе а-интерферона и октреотида, как с лечебной, так и с симптоматической целью.
Отдельную группу представляют карциноидные опухоли тимуса, характеризующиеся неблагоприятным прогнозом течения заболевания, даже в случае хирургического лечения.
Поступила в редакцию 17.11.2005 г.