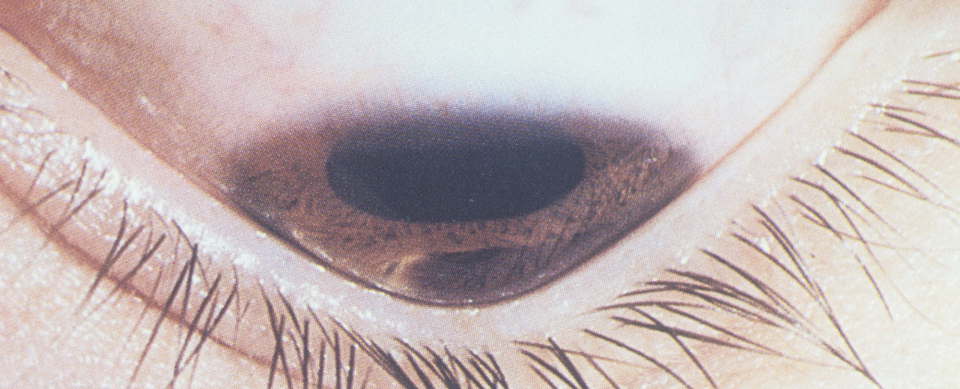
Кератоконус что за болезнь
Кератоконус
Дистрофические (связанные с нарушениями тканевого питания), дегенеративные изменения в роговичной оболочке глаза в некоторых случаях приводят к выраженной деформации этого внешнего прозрачного защитного слоя. Роговица вытягивается вперед, приобретая своеобразную заостренную, коническую форму. Соответственно, грубо меняются рефракционные характеристики – преломление света при такой форме исключает четкое различение объектов.
Данное состояние носит название «кератоконус» и является серьезной офтальмологической патологией, требующей своевременного квалифицированного вмешательства. Быстро снижается четкость зрения, возникают разнообразные оптические аберрации (искажение формы видимых объектов, гало-эффект вокруг источников света, «радужная» размытость контуров, двоение или многократное дублирование предметов), утрачивается способность к бинокулярному зрению; в некоторых случаях развивается болевой синдром, роговичная оболочка мутнеет. Необходимо тщательное обследование, включая точные топологические измерения геометрии кератоконуса, биомикроскопию, томографию, офтальмометрию и т.д. Обратного развития данное состояние не обнаруживает, и для его устранения прибегают к тому или иному, – в зависимости от конкретной клинической картины, – офтальмохирургическому вмешательству (кросс-линкинг, имплантация роговичных колец, кератопластика).
Кератоконус, к счастью, относится к относительно редким заболеваниям: в общем объеме офтальмологической патологии его доля составляет от 0,01% до 0,6% случаев. Следует подчеркнуть, однако, что эти оценки являются приближенными и неоднозначными, поскольку на частоту заболеваемости влияет ряд факторов – например, географический или расовый (есть статистические данные о том, что монголоиды заболевают чаще). Нет единого мнения и в том, зависит ли риск развития кератоконуса от пола. Медико-статистические исследования затрудняются, в частности, сложностями дифференциальной диагностики на ранних этапах – например, между начальным развитием кератоконуса и сложным астигматизмом.
Достоверно установлено, что «запуск» кератоконусной деформации в большинстве случаев происходит в пубертатном возрасте, в период бурного полового созревания. Практически всегда (95% случаев) поражаются оба глаза. Что касается характера развития болезни (возможные варианты – медленное нарастание, скачкообразное течение с периодами временного улучшения, спонтанная приостановка, быстрое прогрессирование патологии, острый кератоконус), то он является сугубо индивидуальным и различается даже на правом и левом глазу одного и того же пациента.
Причины кератоконуса
В силу ряда обстоятельств (редкая встречаемость, сложности диагностики и пр.) кератоконус на сегодняшний день исследован недостаточно. В первую очередь, это касается причин и этиопатогенетических механизмов заболевания. В научной литературе сообщается о нескольких факторах, которые с различной степенью достоверности могут оказаться пусковыми: генетический, эндокринный, обменный, иммунный и пр. Наиболее аргументированной представляется полиэтиологическая гипотеза, согласно которой конусная деформация роговицы обусловлена наследственной предрасположенностью в сочетании с обменными и иммунными нарушениями; такое сочетание особенно опасно именно в периоды интенсивной и быстрой гормональной перестройки (что, в частности, и наблюдается у подростков). В различных источниках сообщалось также о возможном влиянии экологического фактора (радиационный фон, загрязнение воздуха), чрезмерной инсоляции (воздействие ультрафиолетовой части солнечного спектра), высказывались предположения о провоцирующей роли самых разных заболеваний (аллергических, инфекционно-воспалительных, травматических, генетических). Наконец, в последнее время стали появляться тревожные сообщения об участившихся случаях кератоконуса вследствие постоперационной кератоэктазии, которая, в свою очередь, иногда становится побочным эффектом лазерной коррекции зрения.
Известно, что в ткани пораженной кератоконусом роговицы происходят кардинальные биохимические сдвиги: снижается концентрация коллагена и белка, образуются свободные радикалы и т.д. В результате резко снижается упругость и эластичность роговичного слоя, он пребывает в постоянном жестком натяжении и постепенно вытягивается в конус.
Классификация кератоконуса
В зависимости от контекста (теоретический, исследовательский, диагностический, терапевтический), в медицине применяются различные подходы и критерии классификации заболеваний. Так, по генезу кератоконус делят на первичный и вторичный. «Вторичность» подразумевает известную, установленную причину развития – и большинство случаев вторичного кератоконуса вызвано, к сожалению, ятрогенными причинами, т.е. медицинским вмешательством.
Было предложено несколько различных классификаций по стадиям развития; среди них наибольшее распространение получил вариант швейцарского офтальмолога Марка Амслера, состоящий из четырех градаций.
Симптомы кератоконуса
Клиническая картина кератоконуса определяется, в основном, оптико-геометрическими закономерностями: по мере нарастания «конусности» роговицы, – прозрачной преломляющей среды, – фокусная точка смещается вперед от сетчатки (прогрессирует близорукость). Практически сразу присоединяется астигматическая симптоматика (рассогласование осей рефракции, общая расфокусировка), показатели которой в динамике постоянно меняются. Типичным симптомом является также монокулярная диплопия, – раздваивание наблюдаемых больным глазом объектов, – причем вскоре количество иллюзорных «копий» значительно увеличивается.
Нестабильность рефракционных нарушений вынуждает пациента часто менять очки, однако оптическая коррекция, даже рассчитанная офтальмологом с высокой точностью, дает лишь неполный и краткосрочный эффект: в случаях быстрого прогрессирования болезни ситуация иной раз успевает измениться за время между получением рецепта на новые очки и их изготовлением. Все менее эффективными становятся и мягкие контактные линзы, поскольку плотное их прилегание к роговице с определенного момента уже не корригирует, а лишь повторяет аномальную кривизну поверхности.
Многие пациенты жалуются на искажения линейности (прямые линии видятся выгнутыми, буквы в печатном тексте теряют привычную форму, что крайне затрудняет чтение), отмечают гало-ореолы вокруг светящихся объектов, болезненно обостренную чувствительность к свету, резь, жжение, зуд, «песок» в глазах. На более поздних этапах феномен «куриной слепоты» (резкое снижение зрения в полумраке или сумерках) сменяется снижением световой чувствительности как таковой. Тем временем характерное выпячивание роговицы постепенно становится заметным и очевидным.
Несмотря на большой разброс статистических показателей, в целом кератоконус принято считать медленно прогрессирующим заболеванием. От начала процесса до формирования развернутой симптоматики, присущей четвертой стадии, обычно проходит 10-15 лет; примерно у половины больных развитие кератоконуса надолго приостанавливается или резко замедляется на первой стадии. Однако у 5-10% пациентов стремительно развивается т.н. острый кератоконус: разрывается десцеметова оболочка (задняя пограничная мембрана), роговичное вещество наполняется жидкостью, что сопровождается интенсивным болевым синдромом и отеком роговицы. Острая фаза такого состояния длится до 3 недель, в течение которых симптоматика постепенно редуцируется (по мере рубцевания роговичных тканей). Иногда кривизна роговицы после острого кератоконуса несколько нормализуется, приближаясь к сферической, и субъективно такие пациенты отмечают улучшение зрения.
Диагностика кератоконуса
Поскольку первичные пациенты на самых ранних стадиях кератоконуса жалуются, в основном, на двоение и незначительное снижение остроты зрения, первым диагностическим мероприятием становится стандартная визиметрия. По результатам назначаются слабые корригирующие очки и/или профилактическая витаминотерапия и релаксирующая глазная гимнастика. Однако в случаях истинного кератоконуса, как правило, довольно быстро выявляется тенденция к прогрессирующей односторонней миопии, требуются все более сильные и сложные очки (с цилиндрическим компонентом кривизны линз для коррекции астигматизма), при этом их параметры также приходится вскоре менять.
Дополнительными специальными исследованиями (диафаноскопия, скиаскопия, офтальмометрия, офтальмоскопия) на этом этапе обычно обнаруживается характерная деформация роговицы. Наиболее информативными методами ранней и уточняющей диагностики являются кератопахиметрия и фотокератометрия. Компьютерная кератометрия позволяет измерить радиус, выраженность «конуса», эксцентриситет, степень асимметрии и пр.
Биомикроскопия предназначена для выявления и анализа патологических изменений в ткани роговицы на микроскопическом уровне (изменения в эндотелиальных клетках, начальное помутнение, утолщение, трещины и микроразрывы десцеметовой оболочки и т.д.).
В хорошо оснащенных офтальмологических центрах и клиниках при подозрении на кератоконус есть возможность применить высокотехнологичные диагностические методы: компьютерную топографию, когерентную томографию и др.
Лечение кератоконуса
В зависимости от стадии, особенностей течения и темпов развития кератоконуса, может быть показано как консервативное лечение, так и офтальмохирургическое вмешательство.
Консервативная терапия включает, прежде всего, оптическую коррекцию. На ранних этапах, – при стабилизации процесса и негрубом снижении зрения, – назначают очки; при более выраженной симптоматике показаны контактные линзы. Для случаев, когда мягкие линзы уже не справляются со своей задачей, в последние годы производителями предлагаются комбинированные «полужесткие» линзы (с мягким периметром и жесткой центральной частью, которая механически вдавливает выступающую область роговицы). Для улучшения общего состояния зрительной системы и профилактики дальнейшего прогрессирования патологического процесса назначаются витаминные и антиоксидантные комплексы, иммуномодуляторы и стимуляторы, препараты для активации кровообращения и питания тканей, физиотерапия (фонофорез, магнитотерапия и др.). Случаи внезапного развития острого кератоконуса относятся к неотложным состояниям и требуют срочной помощи в ближайшей дежурной офтальмологической клинике (закапывание мидриатиков, давящая повязка на глаз).
Эффективным методом терапии кератоконуса является удаление поверхностного эпителиального роговичного слоя с последующей инстилляцией рибофлавина и ультрафиолетовым облучением. Этот метод, получивший название «кросс-линкинг», служит для укрепления роговицы и повышения ее упругости, т.е. сопротивляемости к растяжению. В ряде случаев кросс-линкингом удается приостановить процесс или даже обернуть его вспять, – смягчив уже сформировавшуюся рефракционную аномалию, – после чего возвращаются к обычной оптической коррекции (очки, мягкие контактные линзы). На первых этапах развития кератоконуса может быть показана и целесообразна лазерная коррекция (методики фоторефракционной и фототерапевтической кератэктомии): устраняется миопия и астигматический компонент, укрепляется внешний слой роговичной оболочки.
В других случаях может быть назначена термокератопластика – коагулятором утолщаются те зоны роговичной оболочки, которые «отстают» от выступающей вперед центральной вершины конуса. Другими вариантами хирургического вмешательства является имплантация стромальных колец (строма – основная роговичная ткань) или донорской роговицы в целом. Последний вариант, т.е. классическая сквозная кератопластика, может быть применен даже на конечных этапах кератоконусной деформации; данный метод отличается очень высокой (до 90-95%) вероятностью приживления донорского материала и эффективностью в плане повышения остроты зрения.
В нашем офтальмологическом центре все возможности для качественной диагностики и эффективного лечения кератоконуса. Мы располагаем современными методиками, способными помочь даже в самых сложных случаях: проводим кросс-линкинг, имплантирум роговичные сегменты и осуществляем все виды кератопластики (в т.ч. с использованием фемтосекундного лазера).
Прогноз при кератоконусе
Как указывалось выше, развитие кератоконуса не всегда предсказуемо: встречаются быстрые, неравномерные, длительно ремитирующие и др. варианты течения. Общей тенденцией является медленное прогрессирование и относительно благоприятный прогноз. Установлено также, что темп развития обратно коррелирует с возрастом начала процесса: чем позже начинается деформация и тканевые изменения, тем течение медленнее и, соответственно, прогноз благоприятней.
Наиболее тяжелым вариантом динамики является стремительное развитие острого кератоконуса, включая разрыв мембраны, пропитывание жидкостью и, как следствие, утрата роговицей прозрачности. В некоторых случаях также отмечается выраженный астигматизм после оперативного вмешательства, корригируемый обычно контактными линзами.
В число профилактических мероприятий, существенно снижающих риск «запуска» кератоконусных процессов, входит своевременное лечение и контроль имеющихся хронических заболеваний, будь то эндокринная, инфекционная, аллергическая, иммунная или любая иная патология.
Причины возникновения кератоконуса
В наше время существуют различные гипотезы о том, почему возникает кератоконус, однако точные причины и пусковой механизм развития этого заболевания до сих пор остаются не установленными окончательно.
Однако наиболее распространенной является наследственная или генетическая теория. Отмечено частое сочетание кератоконуса с генетическими аномалиями развития и наследственными синдромами: пигментной дегенерацией сетчатки, амаврозом Лебера, синдромом Крузона, гранулярной дистрофией роговицы, синдромом Дауна, синдромом Марфана и синдромом голубых склер. Необходимо отметить, что у 68% пациентов с диагнозом кератоконус обнаруживается та или иная патология соединительной ткани. Кроме того, кератоконус может сопутствовать психическим заболеваниям, например, шизофрении.
Видео специалиста
Описан аутосомно-доминантный тип, по которому кератоконус наследуется членами одной семьи. Передача происходит по мужской линии. Научные исследования, которые проводились в США, позволили определить локус генов, которые ответственны за появление кератоконуса. Ученые считают, что это ген COL6A1 с ДНК, который кодирует продуцирование коллагена IV типа. В настоящее время ход исследований продолжается.[1]
Эндокринная теория появилась одной из первых. Согласно ей, появление кератоконуса связывалось с нарушением функций желез внутренней секреции, которое сопровождается расстройством гипофизарно-диэнцефальной системы, гипо – или гипертиреодидизмом, снижением 17-кетостероидов, адипозо-гениальной недостаточностью. Немаловажно, что наибольшее прогрессирование кератоконуса отмечается во время пубертатного периода, во время обусловленной ростом организма активизацией желез внутренней секреции.
Была предложена также вирусная теория. Она появилась по причине того, что у пациентов с диагнозом кератоконус в 80% случаев диагностировалась инфицированность гепатитом В.
Существует обменная теория. Во время исследований в жидкости передней камеры глаза у больных с кератоконусом была выявлена сниженная активность глутатион-редуктазы, а также глюкозо-6-фосфат-дегидрогиназы. Вследствие этих ферментативных расстройств увеличивается уровень перекисного окисления липидов, что становится причиной активации выброса лизосомальных гидролитических ферментов, которые приводят к лизису структур внутри клеток.
Аллергическая теория. Согласно ей кератоконус возникает на фоне заболеваний аллергической этиологии: при астме, аллергических блефароконъюнктивитах, экземе, сенной лихорадке. Механизм патологии предположительно вызывается нарушением иммунного гомеостаза вследствие увеличения Ig M, C3, C4 компонентов комплимента. Обнаружилось, что с прогрессированием кератоконуса усиливается дефективность Т-супрессоров и происходит увеличение IG, что становится причиной срыва аутотолерантности к антигенам роговой оболочки. В биоптатах конъюнктивы при кератоконусе выявляются характерные признаки иммунного воспаления: высокая инфильтрация моноцитами, макрофагами, лимфоцитами, клетками плазмы и высокая концентрация тучных клеток. 35% пациентов с кератоконусом имеют атопические заболевания [2].
Возникновение кератоконуса также связывают с механической травматизацией. Это происходит в случае постоянного повреждения эпителиального слоя вследствие длительного ношения жеских контактных линз, а также расчесывания век, частого при аллергических реакциях. Такая постоянная травматизация становится причиной запуска патологических процессов: хронического апоптоза кератоцитов – повышения лизосомальных ферментов, а также ингибиторов протеиназы – деструкции коллагена, и в дальнейшем – развитие в эпителии роговицы дегенеративных процессов [3].
Вторичный кератоконус может развиться вследствие воспалительных заболеваний роговой оболочки, травм, ожогов и приводящих к эктазии послеоперационных осложнений.
Существует также теория факторов внешней среды. Обосрнованием внешнего воздействия служит наблюдение за популяциями людей, подврегающимися тому или иному воздействию: солнечному излучению, радиации и т.д. Так, был замечен рост заболеваемости кератокоунсом в Украине и Беларуси в 1986 году, после аваррии на Чернобыльской АЭС, повыешенный уровень заболеваемости в Челябинске (город с неблагоприятной экологической обстановкой) по сравлению с Уралом.[5].
Механизм развития кератоконуса
Запуск апоптоза кератоцитов приводит к нарушению структуры волокон коллагена. Вследствие того, что расположение и порядок стромальных пластин нарушаются, плотность эндотелиальных клеток снижается, возникает «разряжение» стромы и начинается потеря одной из важнейших функций роговой оболочки – сферичности. Клеточные структуры приходят в беспорядок, их форма изменяется. Возможно образование помутнений в боуменовой мембране на ранних стадиях заболевания.
На более поздних стадиях при растяжении стромы роговичные платины разъединяются, возникают расположенные параллельно линии Фогта. Позднее в зоне вершины кератоконуса наблюдается образование истончений и линий рубцевания. Тяжелые формы этой патологии могут сопровождаться возникновением разрывов и трещин. Характерным только для кератоконуса (патогномоничным) симптомом является формирование кольца Фляйшнера – пигментного субэпителиального кольца зеленого или коричнево-желтого цвета. Вследствие отложения гемосидерина отдельные его дуги могут появляться вокруг вершины кератоконуса. У 7% пациентов наблюдается проявление различных эпителиопатий. На поздних стадиях заболевания конически измененная роговая оболочка при взгляде вниз вызывает выпячивание верхнего века и Y-образную выемку на конъюнктиве нижнего века – эти явления носят название симптома Мансона.
Повреждение десцеметовой оболочки приводит к пропитыванию роговицы влагой из передней камеры глаза, оводнению роговой оболочки, что клинически проявляется как пятно молочно-белого цвета. Происходит усиление рубцевания роговицы. Это сопровождается болью и резким ухудшением зрения. Восстановление прозрачности может происходить на протяжении 6–8 недель.
Терминальная стадия кератоконуса грозит возможным частичным разрывом роговицы. При этом наблюдается образование на ее поверхности заполненных жидкостью булл. В дальнейшем существует высокий риск полного разрыва роговой оболочки и утраты глаза, поэтому необходима экстренная операция по пересадке донорской роговицы.
Список использованных источников
Кератоконус
Болезни требуется правильно и вовремя устранять, иначе последствия прогрессирования плачевны. Пораженные органы зрения приводят к полной слепоте, мешают обыденной жизни. Например, к ним относят кератоконус. Это нечастое явление, которое доставляет хлопоты.
Что такое кератоконус
Чаще кератоконус проявляется у детей. В сложных, запущенных случаях, деформация обнаруживается у пациентов 20-30 лет.
Классификация и стадии развития
Кривизна оболочки роговицы
от 7,19-7,1 миллиметра
Астигматические стекла, возможно истончение роговицы
до 7,09-7 миллиметров
Только жесткими линзами. Оболочка роговицы выпячивается и становится тонкой. Иногда появляется помутнение боуменовой мембраны.
не больше 6,9 миллиметров
Роговичная строма замутняется, десцеметова мембрана
Причины возникновения кератоконуса
К известным врачам причинам возникновения кератоконуса относят:
Наследственная предрасположенность тоже играет немаловажную роль. Часто отклонение имеет наследственный характер. Развитие обуславливается доминантными генами. Соответственно, когда у матери или отца обнаруживается упомянутый недуг, то он, скорее всего, возникнет у ребенка.При этом второй родитель может быть совершенно здоров.
В последние годы окулисты говорят о том, что случаи утончения глазной роговицы учащаются. Это объясняется более совершенными методами диагностики, а также ухудшением экологии в мире.
Утончение роговицы нередко появляется с рядом других недугов. Например, астмой, поллинозом, синдромом Дауна, экземой.
Симптомы кератоконуса
Симптоматика разнообразна. На развитие патологии указывают следующие факторы:
При кератоконусе лечение обычно проводится хирургическим путем. В некоторых случаях допускаются менее радикальные способы.
Астигматизм и кератоконус
Когда недуг только начинает себя проявлять, у пациента возникают характерные для астигматизма признаки. Например, изображение перед глазами искажается, становясь неразличимым. Очертания видятся расплывчато. По вечерам в глазах появляется чувство “печения”, дискомфорт, возникают мигрени, локализующиеся в надбровных областях. Глаза быстро устают, предметы, которые близко расположены, плохо различимы.
Зрение при кератоконусе
При кератоконусе как видит человек? Сначала человек жалуется на нечеткую картинку, размытые контуры, особенно в темное время дня. По мере развития недуга иногда появляется светобоязнь. Больные указывают на то, что картинка, которую они видят перед собой, напоминает вид из окна во время дождя. Также не исключено раздвоение изображения.
Характер зрения все время меняется. Человек носит одну подобранную врачом оптику, а через несколько недель ему нужна другая. Со временем становится невозможным ношение мягких контактных линз, так как они не могут прилегать к роговице из-за ее выпуклой формы.
Другие признаки кератоконуса
При кератоконусе часто возникают болевые ощущения. Пациенту хочется щуриться, напрягать глаза. Может наблюдаться жжение и зуд. Хочется все время тереть глаза.
Острый кератоконус – характерные симптомы
Все это указывает на сильные изменения глазной роговицы. Если своевременно начать лечение, можно за несколько недель нормализовать ситуацию.
Сотрудники Элит Плюс Клиник предлагают точную быструю диагностику глазных болезней и назначение комплексной терапии с учетом индивидуальных особенностей пациентов.
Если кератоконус не лечить, роговица глаза сильно отекает и разрывается. Это становится следствием слепоты. Восстановление зрения будет возможно только путем пересадки органа.
Симптомы кератоконуса у детей
Подобранная врачом оптика не помогает коррекции. Сначала зрение улучшается, а затем вновь падает. Нормально читать и писать становится невозможно.
Осложнения кератоконуса
Если кератоконус не лечить, человек начинает сильно страдать. Четкость видимости картинки перед глазами резко и стремительно снижается, возникают боли, мешающие нормальной жизни. Роговица деформируется, вследствие чего носить контактные линзы становится невозможно. В отдельных запущенных случаях она отекает и лопается.
Если нет своевременной диагностики и лечения, человек рискует вовсе потерять зрение.
Диагностика кератоконуса
Чем быстрее пациент обратится к доктору, тем больше шансов на устранение диагноза без серьезных последствий. Его начальные стадии поддаются довольно быстрой коррекции.
В клинике Элит Плюс можно получить бесплатную консультацию офтальмолога. Осмотр пациента производится при помощи инновационных диагностических офтальмологических инструментов.
Лечение кератоконуса
При кератоконусе лечение назначается либо хирургическое, либо терапевтическое. Все зависит от состояния пациента, степени нарушения зрения. Терапию назначает только офтальмолог.
Склеральные жесткие линзы
Имплантация роговичных сегментов
Лекарственные препараты при кератоконусе
При кератоконусе лечение может быть медикаментозным. В качестве терапии назначается прием минерально-витаминных комплексов и препаратов:
Прогноз и профилактика кератоконуса
Чаще всего кератоконус прогрессирует медленно. Его своевременная диагностика и грамотно назначенная терапия приводит к благоприятному исходу. Зрение приходит в норму. Развитие недуга может прекратиться на его любой стадии развития. Многое зависит от того, когда именно возник недуг. Чем старше пациент, тем медленнее будет прогрессировать соответствующая патология.
К осложнениям патологического состояния относят помутнение и перфорацию роговицы. После оперативного вмешательства иногда возникает астигматизм высокой степени, требующей контактной коррекции. Другие варианты не рассматриваются.
Для того, чтобы исключить вероятность неблагоприятного исхода, требуется лечение нарушений в организме, которые вызывают деформацию роговицы.
Заниматься самолечением не стоит. Это может не принести результата, навредить.
Если человека беспокоит то, что он хуже видит, рекомендуется обратиться в кратчайшие сроки к офтальмологу. Доктор выслушает жалобы пациента, проведет необходимую диагностику и назначит терапию. Патология легче поддается лечению, в том числе, безоперационному, на ранних стадиях. Например, близорукость легко корректируется ночными линзами.
Клиника Элит Плюс предлагает бесплатные офтальмологические консультации для ранней диагностики причин появления зрительных проблем. Записаться на прием можно по телефону ☎ +7 (495) 960 00 33, или оставив заявку на сайте.
Часто задаваемые вопросы
❓ Чем опасен кератоконус?
✅ Приводит к конусообразности роговицы, которая, не преломляет световые лучи одинаково, из-за чего возникает падение четкости картинки перед лицом. Подбор корректирующих офтальмологических средств проблематичен. При запущенных случаях возможно сильное роговичное истончение, разрывы. Это сопровождается дискомфортом и болью.
❓ Какие симптомы кератоконуса на ранних стадиях?
✅ Размыстость зрения, не поддающаяся корректировке. Частота смены офтальмологических корректирующих средств не играет никакой роли. Появление раздвоенной картинки, фантомных изображений, видимость объектов в повышенной контрастности. У пациента возникают мигрени, глаза сильно устают.
❓ Какие причины возникновения кератоконуса?
✅ До сих пор неизвестны причины возникновения отклонения. Оно развивается из-за наследственной предрасположенности, перенесенных вирусов, повышенного уровня стресса, инфекций, аллергии. Неблагоприятная среда тоже сказывается
❓ Как можно вылечить заболевание?
✅ Лечится местной терапией и хирургическим вмешательством. Иногда назначается медикаментозное лечение для приостановления прогрессирования патологии.
❓ Где продиагностироваться на кератоконус?
✅ Диагностику выполняют офтальмологи. В клинике Элит Плюс можно бесплатно проверить зрение на новом и точном оборудовании.