Киста бейкера на узи подколенной области что это
Киста бейкера на узи подколенной области что это
а) Терминология:
1. Синонимы:
• Киста Бейкера, полуперепончато-икроножная сумка
2. Определение:
• Скопление жидкости, растягивающее сумку коленного сустава в заднемедиальной области подколенной ямки
1. Общая характеристика:
• Основные диагностические критерии:
о Образование, заполненное жидкостью или образования в заднемедиальной части подколенной ямки, которые можно отследить до промежутка между полуперепончатой (ПП) мышцей и медиальной головкой икроножной мышцы (ИМ)
• Локализация:
о Берет начало между сухожилиями медиальной головки ПП и ИН кзади от медиального мыщелка бедренной кости непосредственно выше линии сустава
о Обычно идет вдоль медиального края медиальной ИН
о Часть кисты может лежать кпереди от икроножной мышцы
о Может распространяться на различное расстояние выше и/или ниже сустава
• Размер:
о Может варьировать от 1 до >40 см 3
• Морфология:
о Обычно овоидной формы, шейка распространяется до точки между сухожилиями ПП и ИН (ПП-ИН отверстие)
о ПП-ИН отверстие длиной около 15-20 мм:
— Может быть покрыта тонкой мембраной (в 70% случаев)
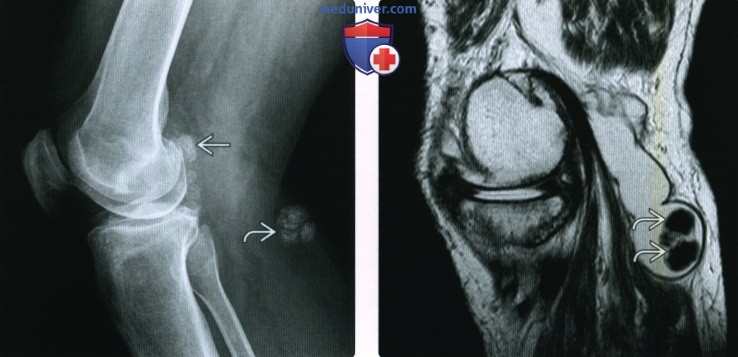
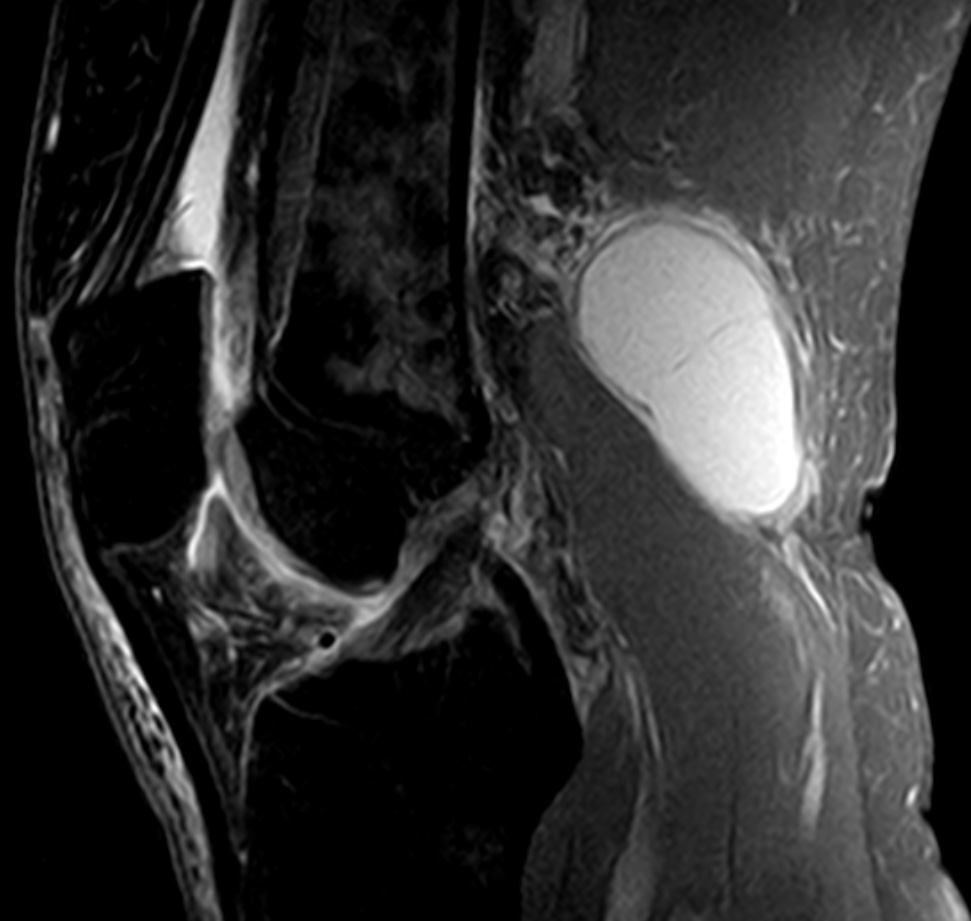
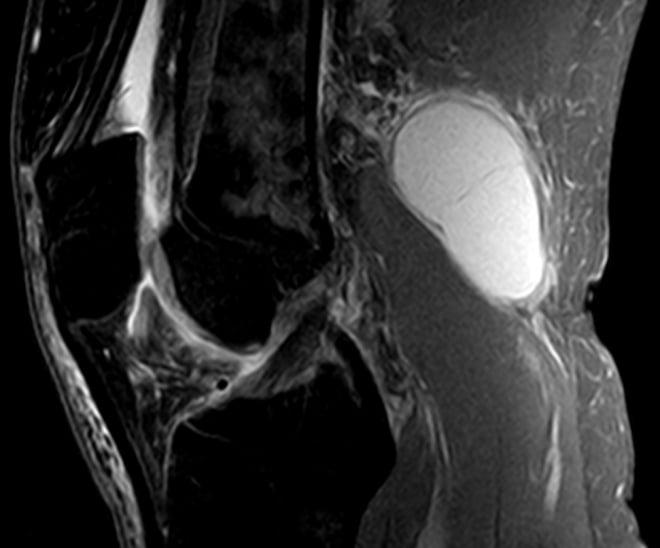
(Справа) МРТ Т2ВИ, сагиттальный срез: у этого же пациента определяется задние кальцинированные тела внутри крупной подколенной кисты, которая идет кзади и книзу от линии коленного сустава. 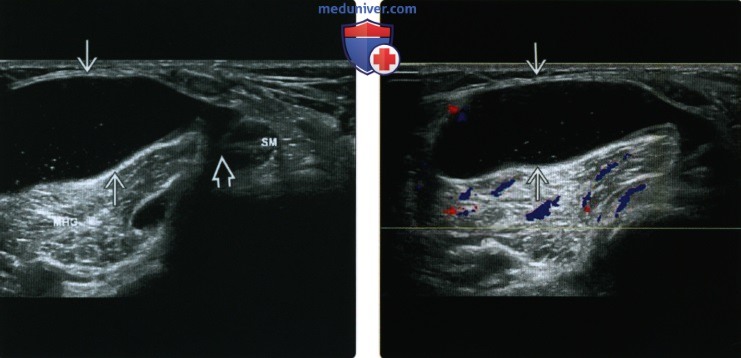
(Справа) При допплерографии в аксиальной плоскости у этого же пациента определяется подколенная киста с отсутствием внутреннего кровотока. 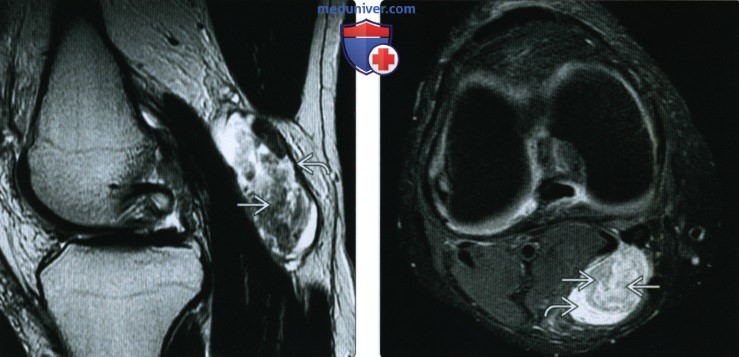
(Справа) МРТ PDBИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента определяется фибринозный детрит в подколенной кисте, проявляющийся неровным умеренным сигналом. Отмечается простое скопление жидкости кзади от кисты. В этом случае отмечается отсутствие выпота в коленный сустав.
2. Рентгенография:
• При крупном размере кисты может определяться мягкотканное образование в медиальной подколенной ямке
• Артрография: сообщение с суставом
3. КТ при подколенной кисте:
• Образование жидкостной плотности в медиальной подколенной ямке, берущее начало в точке между сухожилиями ПП и ИН
5. УЗИ при подколенной кисте:
• Четко ограниченное гипоэхогенное скопление жидкости, которое можно проследить до ПП-ИМ отверстия в заднемедиальной части подколенной ямки
• При наличии детрита, кровоизлияния или инфицирования они будут проявляться при ультрасонографии в виде эхопозитивного содержимого
• При разрыве определяется окружающий отек мягких тканей
• Иногда определяется случайно при венозной дуплексной допплерографии
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ или УЗИ
• Советы по протоколу исследования:
о При крупном размере кисты может потребоваться большое поле зрения:
— Распространение в дистальный отдел бедра или в проксимальный отдел голени
в) Дифференциальная диагностика подколенной кисты:
1. Бурсит полуперепончато-большеберцовой коллатеральной связки:
• U-образное скопление жидкости вокруг дистального сухожилия полуперепончатой мышцы
• Отсутствие сообщения с коленным суставом
2. Ганглий:
• Может возникать в любом месте
• Отсутствие сообщения с ПП-ИН отверстием
3. Аневризма подколенной артерии:
• Мешковатое или веретенообразное увеличение подколенной артерии
• Сложный потоковый сигнал
4. Кистозная дегенерация адвентиции подколенной артерии:
• Одно или более кистозных скоплений в стенке подколенной артерии
5. Тромбоз глубоких вен:
• Увеличение подколенной вены(-н), содержащее сложный сигнал
• Окружающий отек мягких тканей
1. Общая характеристика:
• Этиология:
о Подколенная сумка может формироваться в результате выпячивания синовиальной оболочки через ПП-ИН отверстие
о Увеличенное внутрисуставное давление в колене → прохождение жидкости через ПП-ИН отверстие в подколенной сумке
о Скопление жидкости в кисте вследствие закрытия щелевидного ПП-ИН отверстия при разгибании коленного сустава
о Со временем жидкость накапливается в кисте, что провоцирует ее рост
о Увеличение кисты также может способствовать закрытию ПП-ИН отверстия вследствие эффекта давления
• Сопутствующие состояния:
о Часто встречаются при внутрисуставных патологических изменениях:
— Остеоартрит, разрыв мениска
о Часто возникает при воспалительных заболеваниях:
— Ревматоидный артрит, подагра, инфицировании
2. Стадирование, степени и классификация подколенной кисты:
• Наличие жидкости в ПП-ИМ отверстии встречается очень редко и не всегда является патологическим
• Определение подколенной кисты как патологического признака основано на размере, и в какой-то степени является спорным
3. Макроскопические и хирургические особенности:
• Почти всегда сообщается с коленным суставом, вследствие чего является истинной суставной сумкой
• Точка сообщения между сухожилиями ПП и ИН может действовать как одноходовой клапан:
о Шейка сумки между сухожилиями при разгибании коленного сустава становится туго натянутой, предотвращая возврат жидкости в сустав
о Фибрин или детрит в суставе может действовать в качестве шаровидного клапана в области шейки
• Так как некоторое количество жидкости в кистях реабсорбируется или возвращается в коленный сустав, оставшееся содержимое кисты становится концентрированным:
о Может становиться очень вязким и студенистым
4. Микроскопия:
• Киста, выстлана синовиальной оболочкой, так как она является расширением полости коленного сустава
• Вторичное воспаление с гиперемией, клетками воспаления, фиброзными изменениями
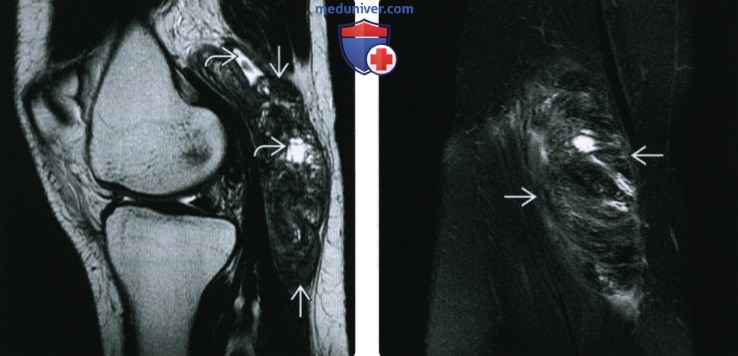
(Справа) MPT Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента внутри подколенной кисты визуализируется толстая гипертрофированная синовиальная оболочка. При пигментном виллезонодулярном синовите необходима хирургическая резекция. 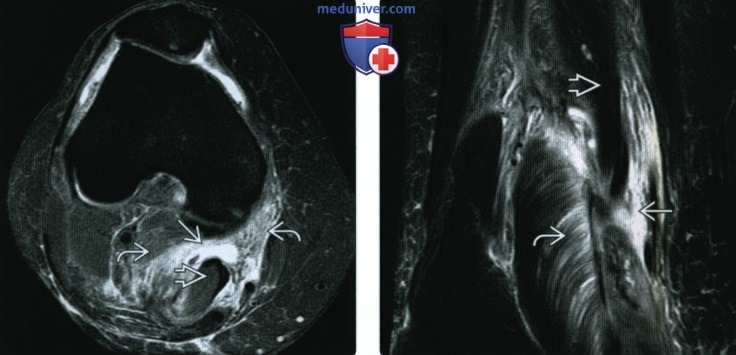
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у этого же пациента определяется отек межмышечной перегородки подколенной ямки вследствие разрыва подколенной кисты. Визуализируется часть кисты. В икроножной мышце отмечается перистый отек. Полуперепончатая мышца нормальная. 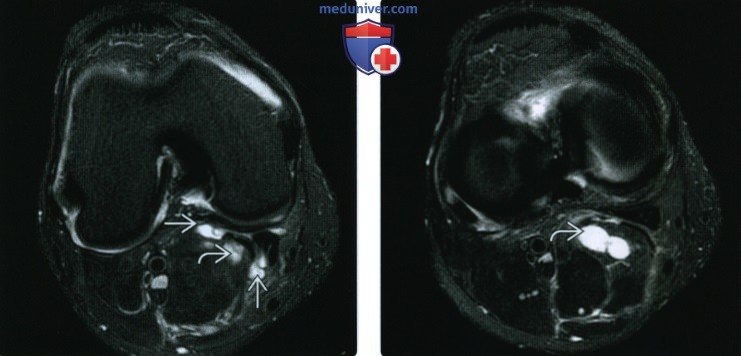
(Справа) МРТ PDВИ, режим подавления сигнала от жира, аксиальный срез: у этого же пациента, книзу определяется четкое двухкамерное кистозное скопление жидкости внутри медиальной икроножной мышцы вследствие вскрытия подколенной кисты. В этом случае разрыв кисты не визуализируется.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Острая боль в заднемедиальном отделе коленного сустава:
— Ухудшается при физической активности
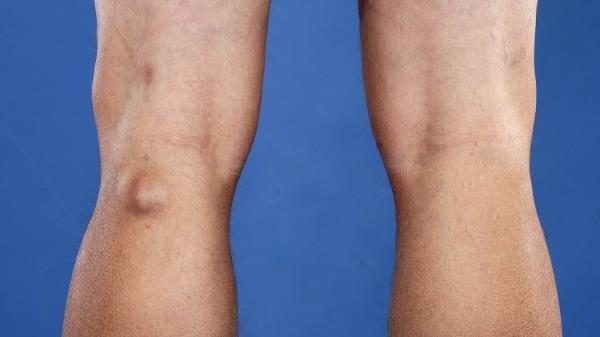
о Пальпируемое/визуализируемое образование в медиальной подколенной ямке:
— Может увеличиваться при физической активности или длительном стоянии
• Другие признаки/симптомы:
о Внутрисуставные симптомы вследствие сопутствующих патологических изменений:
— Выпот, разрыв мениска, остеоартрит
2. Демография:
• Эпидемиология:
о МРТ: встречаемость 5-50%:
— При наличии сопутствующей патологии коленного сустава встречаемость увеличивается
— У детей встречаемость достигает 12%
о Аутопсия: встречаемость 30%
3. Течение и прогноз:
• Со временем может уменьшаться или увеличиваться
• Обычно внезапно обостряется при остром воспалении коленного сустава
4. Лечение:
• Консервативное:
о Бинт для колена, НПВС, холод
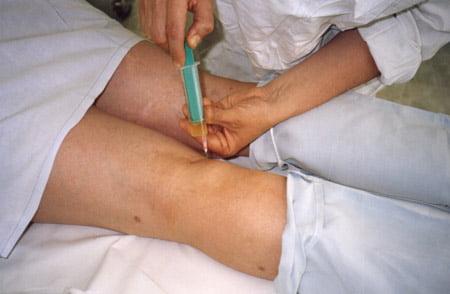
• Чрескожная аспирация ± введение глюкокортикостероидов:
о Различный исход, поскольку ПП-ИН отверстие остается открытым и киста обычно рецидивирует
• Хирургическое:
о Удаление с зашиванием ПП-ИН отверстия
е) Диагностическая памятка:
1. Следует учесть:
• Сопутствующие патологические изменения коленного сустава являются основным этиологическим фактором рецидивирующей подколенной кисты
2. Советы по интерпретации изображений:
• Выявление сообщения с ПП-ИН отверстием для дифференцировки от других кистозных образований
• Необходимо уметь дифференцировать от других кистозных и кистозоподобных образований в этой локализации (может быть полезным контрастирование):
о Аневризма подколенной артерии
о Образование, распространяющееся в ПП-ИН сумку из коленного сустава:
— Пигментный виллезонодулярный синовит
— Хондроматоз синовиальной оболочки
о Опухоль мягких тканей в подколенной ямке
3. Рекомендации по отчетности:
• Описание любых атипичных признаков:
о Кровоизлияние внутри кисты
о Разрыв кисты
о Вскрытие кисты из нормального положения внутри ПП-ИН сумки
о Внутримышечное вскрытие кисты
ж) Список использованной литературы:
1. Chatzopoulos D et al: Baker’s cysts in knees with chronic osteoarthritic pain: a clinical, ultrasonographic, radiographic and scintigraphic evaluation. Rheumatol Int. 29(2):141-6, 2008
2. Marra MD et al: MRI features of cystic lesions around the knee. Knee. 15(6):423-38, 2008
3. Ahn JH et al: Arthroscopic cystectomy for popliteal cysts through the posteromedial cystic portal. Arthroscopy. 23(5):559, 2007
4. Acebes JC et al: Ultrasonographic assessment of Baker’s cysts after intraarticular corticosteroid injection in knee osteoarthritis. J Clin Ultrasound. 34(3):113-7, 2006
5. Fritschy D et al: The popliteal cyst. Knee Surg Sports Traumatol Arthrosc. 14(7):623-8, 2006
6. Fang CS et al: Intramuscular dissection of Baker’s cysts: report on three cases. Skeletal Radiol. 33(6):367-71, 2004
7. McCarthy CL et al: The MRI appearance of cystic lesions around the knee. Skeletal Radiol. 33(4)4 87-209, 2004
8. Rupp S et al: Popliteal cysts in adults. Prevalence, associated intraarticular lesions, and results after arthroscopic treatment. Am J Sports Med. 30(1 ):112-5, 2002
9. Torreggiani WC et al: The imaging spectrum of Baker’s (Popliteal) cysts. Clin Radiol. 57(8):681-91, 2002
10. Friedman Letal: Ultrasound of the knee. Skeletal Radiol. 30(7):361-77, 2001
11. Handy JR: Popliteal cysts in adults: a review. Semin Arthritis Rheum. 31(2)408-18, 2001
12. Sansone V et al: Popliteal cysts and associated disorders of the knee. Critical review with MR imaging. IntOrthop. 19(5):275-9, 1995
13. Pathria MN et al: Ultrasonography of the popliteal fossa and lower extremities. Radiol Clin North Am. 26(1)77-85, 1988
Редактор: Искандер Милевски. Дата публикации: 12.11.2020
Киста Беккера: что это, симптомы и лечение, пункция и операция по удалению
Киста Беккера – это синовиальное новообразование патологического значения, локализованное внутри структур заднего отдела коленного сустава. По своим морфологическим признакам элемент не относится к раковым опухолям, но приносит немало дискомфорта пациенту. Страдает уровень двигательной активности, что влечет за собой снижение качества жизни.
Обращение к врачу – необходимая мера, поскольку запущенная стадия приводит даже к инвалидности. Чтобы успокоить пациента, настроить на выздоровление, врач показывает на фото как лечить кисту Беккера, объясняет все нюансы предстоящих процедур.
О заболевании
Более 100 лет в ортопедии велись дискуссии относительно этиопатогенеза кистозного элемента. Со временем, на основании многих факторов, ученые сошлись в едином мнении: киста Беккера под коленом однозначно имеет синовиальную природу. Формирование способно возникнуть не только после внутрисуставного повреждения этой части ноги, но и на фоне полного благополучия, без перенесенной травмы.
Причины развития
Подколенный бурсит характеризуется различной этиологией. Врачи сопрягают развитие рассматриваемой патологии с перенесенными ранее артритами (чаще – ревматоидного генеза), гонартрозом тяжелой формы течения. Причины кисты Беккера в 1948 году связывали даже с бруцеллезом. Также было подтверждено, что новообразования способны формироваться на фоне пигментно-ворсинчатого синовита, хронического микроповреждения суставов.
Доказана взаимосвязь подколенного выпячивания и другого патологического процесса, протекающего внутри сустава. Они имеют дегенеративно-дистрофический или ревматический характер, приводят к развитию хронического синовита. Он признан предрасполагающим фактором к развитию подколенной грыжи. Состояние способствует повышению внутрисуставного давления.
Внимание! На этапе консультации у врача, нужно сообщить обо всех перенесенных повреждениях ног, особенно недавних.
Многие ортопеды и ревматологи утверждают, что подколенный бурсит никогда не возникает у людей, в жизненном анамнезе которых отсутствуют любые виды повреждения колена.
Классификация и симптомы
Новообразование бывает однокамерным, двухкамерным и многокамерным. Врачи установили, что рецидив формирования возникает в случаях наличия множественных камер у кистозного новообразования. По мере увеличения размеров выпячивания, повышается риск его распространения на голень. Однако немалая объемность опухоли провоцирует другое последствие – разрыв. Фото кисты Беккера под коленом позволит понять, образование каких размеров считается угрожающим.
Заболевание классифицируют на такие подвиды:
Абсолютно бессимптомное развитие подколенного бурсита отмечается не более чем в 28% клинических случаев. Именно отсутствие выраженных признаков по мере формирования, а затем развития атеромы объясняет ее столь позднее выявление. Обнаружение новообразований не ранее, чем на 2 стадии происходило тогда, когда воспаленные участки имели небольшие размеры.
Симптомы кисты Беккера под коленом:
Сложность выявления этиологического фактора связана с анатомией коленного сустава, поскольку в этой зоне расположены синовиальные сумки, карманы, завороты. По мнению специалистов, наличие множественных физиологических структур усложняет раннее выявление новообразования. Также этот фактор не позволяет своевременно проследить, какая именно из анатомических частей послужила первопричиной развития грыжи.
Морфометрические особенности атеромы вне зависимости от возраста и пола пациента носят индивидуальный характер. В пределах одной возрастной группы объем грыжи варьируется.
Диагностика
Прежде чем планировать, как лечить кисту Беккера под коленом, потребуется исключить наличие опухолевого процесса. Для прояснения действительной клинической ситуации применяют такие методы:
Диагностические пункции, а затем исследование синовиальной жидкости проводят при наличии соответствующих показаний. ЭКГ выполняют на этапе подготовки к операции.
Виды лечения
При лечении кисты Беккера применяются как консервативные, так и оперативные способы. Чтобы устранить кистозное новообразование и не спровоцировать развитие осложнений, применять методы народной медицины опасно. Целесообразно сразу обратиться в медицинское учреждение, пройти обследование, а затем получить грамотное лечение.
Консервативная терапия
Устранением рассматриваемого вида патологии занимается ортопед, если на то возникает необходимость – к реализации терапевтического процесса подключают хирургов.
Консервативное лечение кисты Беккера под коленом предполагает следующие подходы:
С терапевтической целью вводят склерозирующие средства, в частности, применяют 5% спиртового раствора йода, гормональные, цитостатические препараты.
С тех пор гормоны начали вводить непосредственно в подколенную припухлость. Активно применяли гидрокортизоновую эмульсию, комбинируя ее с антибиотиками.
Важно! Если у пациента гормональные заболевания – проблемы с щитовидной железой, сахарный диабет, нарушение состояния коры надпочечников – нужно обязательно сообщить об имеющихся нарушениях врачу.
Далеко не всегда консервативное лечение кисты Беккера приводит к полному устранению новообразования. Статистика показывает, что в 6 из 10 случаев атерому приходится иссекать хирургически. Такие результаты служат основанием для поиска новых терапевтических подходов, разработки более эффективных консервативных методов терапии.
Хирургическое вмешательство
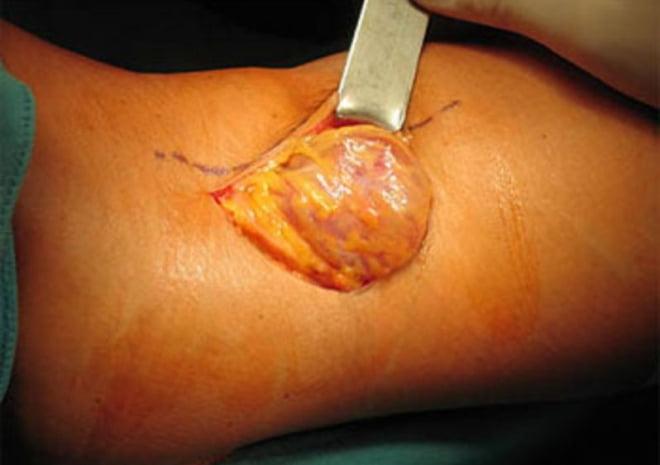
Вмешательство бывает открытым или эндоскопическим. Открытая операция предполагает выделение опухоли от окружающих тканей до соустья с коленным суставом, после чего хирурги перевязывают шейку, отсекают атерому.
Далеко не всегда оперативное вмешательство сразу дает положительный результат, а восстановительный период протекает без осложнений, жалоб.
Открытое удаление образования.
Основное беспокойство больных связано с определенными патологическими явлениями, среди которых:
Степень проявления признаков зависит от индивидуальных особенностей организма человека, его чувствительности.
Эндоскопическое лечение
В настоящее время самым эффективным методом лечения кисты Беккера признано сочетание эндоскопического вмешательства и лечебно-диагностической артроскопии коленного сустава. Указанная комбинация методик позволяет добиться следующих результатов:
Не первый год врачи сравнивают результаты проведения открытой и эндоскопической операции. Мнение специалистов неоднозначно, поскольку все клинические случаи – индивидуальны.
Сравнение эндоскопической и традиционной, открытой операции (в наблюдении участвовали 10 пациентов).
| Критерий оценки | Эндоскопическая операция |