Кистозная опухоль поджелудочной железы что это такое
Кисты поджелудочной железы
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Различают несколько типов кистозных образований в поджелудочной железе:
Частота заболевания
В последнее время частота обнаружения кист в поджелудочной железе увеличилась в несколько раз, значительно чаще стали выявляться кисты у людей молодого возраста. Это связано не только с развитием диагностической аппаратуры и широкой доступностью компьютерной и магнитно-резонансной томографии. Гастроэнтерологи считают, что существует и истинный рост заболеваемости кистами поджелудочной железы. В связи с увеличением заболеваемости острыми и хроническими панкреатитами различной этиологии (алкогольной, билиарной, травматической).
Причины возникновения кист поджелудочной железы
Нарушение оттока панкреатического секрета в русле общего протока поджелудочной железы приводит к образованию истинных кист, так как стенки их имеют выстилку из эпителия. Кисты образуются, благодаря значительному нарастанию давления внутри протока, возникает гипертензия, значение которой превышает обычное в 3 раза.
Клинические проявления
Диагностика кисты поджелудочной железы
При осмотре живота возможна его асимметрия: появление выбухания или выпячивания в зоне расположения образования.
Лабораторные исследования дают небольшое повышение лейкоцитов в крови, увеличение СОЭ, иногда увеличивается уровень ферментов в крови: амилазы, фосфатазы и билирубина, что связывают с обострением панкреатита и повреждением работающей ткани поджелудочной железы.
Более конкретную и значимую информацию можно получить при использовании инструментальных методов диагностики.
Возможны следующие методы лечения кист:
Наиболее физиологичными и менее травматичными считаются дренирующие операции, которые направлены на создание оттока из кисты в желудок, 12-перстную или тонкую кишку с помощью внутреннего дренажа. Создается анастомоз, который обеспечивают доставку сока железы к пище, что снимает болевую реакцию и редко приводит к рецидивам.
В настоящее время также имеется возможность выполнять эти операции с помощью эндоскопических методик, которые выполняются эндовидеохирургически или эндоскопически с ультразвуковым контролем.
Наружное дренирование кист в плановой хирургии в последнее время применяется редко. Выбор такого вида вмешательства чаще всего является вынужденным в неотложных ситуациях. Показания к этому методу:
Такие вмешательства называют паллиативными, они не решают проблемы, а могут привести к рецидиву, к свищам. Их используют как один из этапов лечения больного. Операции по дренированию могут осуществляться только после подтверждения неопухолевой причины образования.
Обязательно применяется консервативное лечение основного заболевания.При панкреатите обязательно соблюдение диеты, задачей которой является максимально возможное снижение секреции сока поджелудочной железы.
Применяются ферментозамещающие препараты, анальгетики; средства, подавляющие секрецию. Обязательно нужно контролировать уровень гликемии и, при необходимости, проводить ее коррекцию.
Прогноз
Прогноз при кистах поджелудочной железы достаточно благоприятный. Он зависит как от причины заболевания, так и от своевременности диагностики и хирургического лечения.
В нашей клинике Вы можете пройти полноценное обследование.
Специалисты клиники владеют всем необходимым оборудованием для диагностики и лечения кистозных образований поджелудочной железы. Выполняется весь спектр необходимых хирургических (как традиционных, так и малоинвазивных) вмешательств. Большинство из них входят в перечень видов высокотехнологичной медицинской помощи (ВМП), выполняемых по квотам МЗ РФ или полисам ОМС.
Кистозная опухоль поджелудочной железы что это такое
а) Терминология:
1. Синонимы:
• Муцинозная кистозная опухоль, муцинозная макрокистозная опухоль (или аденома), муцинозная цистаденома или цистаденокарцинома
2. Определение:
• Одно- или многокамерная опухоль поджелудочной железы, состоящая из крупных кист, содержащих муцин
• Муцинозная кистозная опухоль, как и внутрипротоковая папиллярная муцинозная опухоль (ВПМО), относится к группе муцинозных опухолей поджелудочной железы
2. КТ признаки муцинозной кистозной опухоли поджелудочной железы:
• Одно- или многокамерная инкапсулированная киста в теле или хвосте поджелудочной железы, часто с перегородками внутри:
о «Макрокистозный» вариант: малое количество (меньше шести) крупных кистозных камер, имеющих относительно большие размеры (больше двух сантиметров)
• Обычно киста имеет плотность, соответствующую простой жидкости, но при кровоизлиянии или наличии белка плотность может быть выше
• Часто (в 16% случаев) обнаруживаются кальцинаты по периферии кисты или в перегородках
• Неравномерное утолщение стенки с наличием узлов или утолщение перегородок позволяет предположить злокачественную опухоль инвазивного характера:
о Расширение панкреатического протока выше уровня опухоли или атрофия паренхимы поджелудочной железы также являются признаками злокачественного новообразования
• Явное сообщение с главным протоком поджелудочной железы (ГППЖ) отсутствует:
о Для очень небольшого количества опухолей была предположена возможность сообщения с ППЖ (крайне редкие случаи)
3. МРТ признаки муцинозной кистозной опухоли поджелудочной железы:
• Сигнал, соответствующий простой жидкости: гиперинтенсивный на Т2 ВИ и гипоинтенсивный на Т1 ВИ, при наличии муцина возможно легкое снижение интенсивности сигнала на Т2 ВИ:
о При наличии кровоизлияний, белкового содержимого/муцина на Т1 ВИ могут наблюдаться участки гиперинтенсивного сигнала
• Перегородки обычно гипоинтенсивны на Т2 ВИ и легче различимы на МРТ по сравнению с компьютерной томографией
• Кальцинаты часто не визуализируются на МРТ, но, если различимы, являются гипоинтенсивными во всех последовательностях
• Утолщение перегородок и накопление ими контраста, утолщение стенки с наличием узлов на Т1 ВИ с контрастным усилением позволяет предположить инвазивную злокачественную опухоль
• МРХПГ: отсутствие сообщения с панкреатическим протоком
• DWI: не играет роли в дифференциальной диагностике муцинозных и немуцинозных или доброкачественных и злокачественных опухолей
4. УЗИ признаки муцинозной кистозной опухоли поджелудочной железы:
• Серошкальное исследование:
о Многокамерное кистозное образование с эхогенными перегородками:
— Часто в сочетании с утолщением стенки, возможно, с наличием узлов
о Может также выглядеть как однокамерное анэхогенное образование
5. Рекомендации по визуализации:
• КТ с контрастным усилением или МРТ
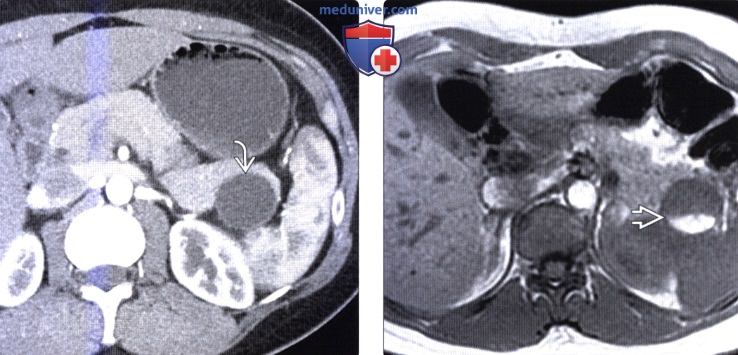
(Справа) На аксиальной Т1 взвешенной томограмме у этой же пациентки в кисте определяются продукты распада крови с гиперинтенсивным сигналом, располагающиеся слоем внутри кисты. Тем не менее, кровоизлияние в муцинозную кистозную опухоль не является ее типичным признаком. 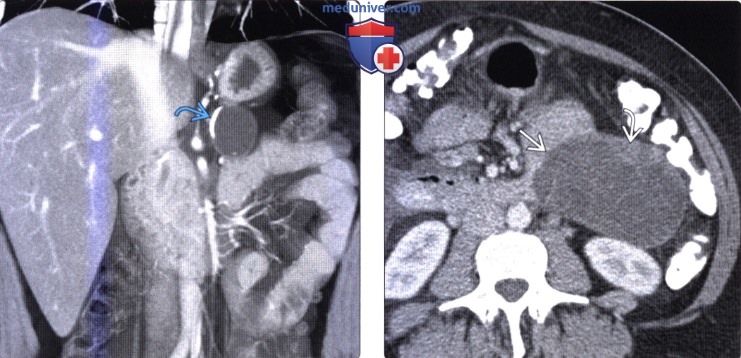
(Справа) На аксиальной КТ с контрастным усилением в хвосте поджелудочной железы определяется большое кистозное образование сложной структуры с множественными перегородками внутри и солидными узлами в стенке. Сложная структура опухоли крайне подозрительна на злокачественное новообразование, которое и было подтверждено после оперативного лечения (была обнаружена муцинозная кистозная опухоль с очагами инвазивного рака). 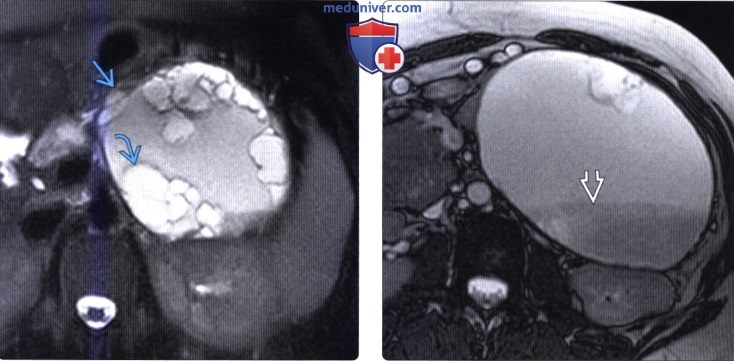
(Справа) На аксиальной Т2 взвешенной МР томограмме у этого же пациента в образовании определяется дебрис (виден уровень «жидкость-жидкость»), который, скорее всего, обусловлен давним кровоизлиянием или представляет собой белок. Была выполнена резекция, при исследовании образца подтвердилась муцинозная кистозная опухоль с очагами инвазивного рака.
в) Дифференциальная диагностика муцинозной кистозной опухоли поджелудочной железы:
1. Псевдокиста поджелудочной железы:
• Чаще всего имеются данные о панкреатите или злоупотреблении алкоголем, также могут обнаруживаться лучевые признаки хронического панкреатита (обызвествления в поджелудочной железе, расширение панкреатического протока в виде «бус» и т. д.)
• Отграниченная киста на фоне уплотнения (воспаления) перипанкреатической жировой ткани
• Псевдокиста является результатом эволюции острого перипанкреатического скопления жидкости
• Часто сообщается с панкреатическим протоком (в 70% случаев), сообщение можно выявить на ЭРХПГ или МРХПГ
• Лабораторные данные: повышение уровня амилазы в кисте и в сыворотке крови
• Псведокиста хвоста поджелудочной железы может имитировать однокамерную муцинозную кистозную опухоль
2. Серозная цистаденома поджелудочной железы:
• Кистозное образование с четкими бугристыми контурами, чаще всего возникающее в головке поджелудочной железы
• Типичная цистаденома: «микрокистозная» опухоль (в виде «губки») с множеством кист, разделенных тонкими перегородками, и центральным рубцом с обызвествлениями:
о Кальцинаты обнаруживаются чаще в серозных, чем в муцинозных опухолях ПЖ (38% и 16% соответственно)
• Макрокистозный, олигокистозный и унилокулярный варианты серозной цистаденомы сложно отличить от муцинозной кистозной опухоли:
о Утолщение стенки и наличие узлов нетипично для серозной цистаденомы
3. Внутрипротоковая папиллярная муцинозная опухоль (ВПМО) поджелудочной железы:
• Муцин-продуцирующая опухоль, подразделяющаяся на три типа в зависимости от риска злокачественности:
о ВПМО боковых ветвей протока поджелудочной железы (ППЖ): риск инвазивной злокачественной опухоли составляет 17%
о ВПМО главного протока поджелудочной железы (ГППЖ): риск злокачественности наивысший (58%)
о ВПМО сочетанного типа (боковых ветвей и главного протока поджелудочной железы (ГППЖ)): прогноз аналогичен таковому для ВПМО главного протока поджелудочной железы (ГППЖ)
• ВПМО боковых ветвей или комбинированного типа: киста, сообщающаяся с ППЖ, возможно, с узлами, перегородками и кальцинатами
4. Кистозная нейроэндокринная опухоль поджелудочной железы:
• Кистозные нейроэндокринные опухоли обычно не продуцируют инсулин и не связаны с каким-либо синдромом
• Не приводят к расширению протока поджелудочной железы (ППЖ) или атрофии железы:
о Признаком кистозных нейроэндокринных опухолей, позволяющим отличить их от внутрипротоковой папиллярной муцинозной опухоли или муцинозной кистозной опухоли, является периферическое контрастное усиление на КТ или МРТ
5. Эпителиальная (истинная) киста поджелудочной железы:
• Истинные кисты обычно являются множественными, имеют небольшой размер, не накапливают контраст, не приводят к расширению панкреатического протока
• Истинные кисты встречаются редко и в большинстве случаев обнаруживаются у пациентов с болезнью Гиппеля-Линдау и аутосомно-доминантной поликистозной болезнью почек
6. Лимфангиома (киста брыжейки):
• Киста, имеющая плотность воды, с практически неразличимой стенкой и тонкими перегородками внутри
• Может вплотную прилежать к поджелудочной железе, имитируя ее кистозное новообразование
7. Лимфоэпителиальная киста:
• Редкое доброкачественное кистозное образование, которое может вплотную прилежать к ПЖ и пролабировать в нее, имитируя кисту
• Киста хорошо отграничена от окружающих тканей, имеет плотность воды
• Может быть как одно-, так и многокамерной, с перегородками и включениями жировой плотности или без таковых
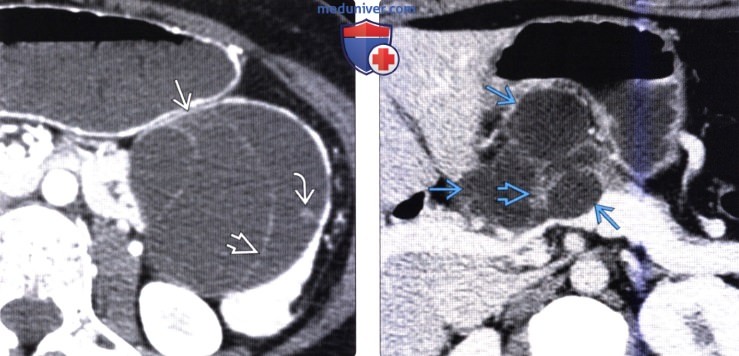
(Справа) На аксиальной КТ с контрастным усилением в теле поджелудочной железы визуализируется большое кистозное образование сложной структуры с мягкотканным компонентом внутри, накапливающими контраст.. Была выполнена биопсия кисты под контролем эндоскопической ультрасонографии, подтвердилась муцинозная аденокарцинома. 
(Справа) Макропрепарат полученный у этого же пациента: объемное образование с толстыми перегородками, заполненное муцинозной жидкостью. При гистологическом исследовании обнаружилась клеточная атипия и образование было расценено как опухоль низкой степени злокачественности. 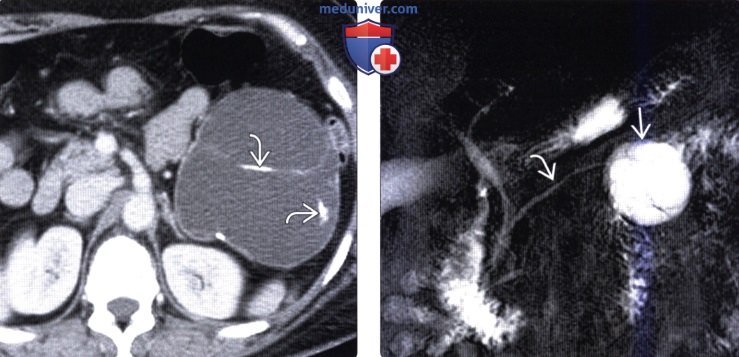
(Справа) На корональной МРХПГ в хвосте поджелудочной железы определяется кистозная муцинозная опухоль разделенная перегородками на несколько камер. Панкреатический проток смещен, но в остальном выглядит нормальным.
1. Общая характеристика:
• Клинические проявления и патогистологические признаки идентичны таковым для опухолей билиарной системы, яичников, а также внутрипротоковой папиллярной муцинозной опухоли:
о Классификация ВОЗ акцентирует внимание на наличие стромы овариального типа, выстилающей кисту, как ключевой диагностический признак муцинозной папиллярной опухоли
2. Макроскопические и хирургические особенности:
• Объемное образование большого размера с толстой фиброзной капсулой
• Имеет округлую форму, ровные (изредка бугристые) края
• На срезе видны большие многокамерные/однокамерные кисты:
о Отдельные кисты могут иметь размер больше двух сантиметров, перегородки между ними тоньше двух миллиметров
• Полость кисты может быть заполнена вязким содержимым слизистого характера и прозрачной или кровянистой жидкостью
• Солидные участки, выбухающие внутрь опухоли, являются признаком инвазивного злокачественного новообразования
д) Клинические особенности:
1. Проявления муцинозной кистозной опухоли поджелудочной железы:
• Наиболее частые признаки/симптомы:
о В большинстве случаев муцинозные кистозные опухоли протекают бессимптомно и обнаруживаются случайно
о Могут проявляться болью в эпигастрии, рецидивирующим панкреатитом (10%), наличием пальпируемого объемного образования (12%), или признаками объемного воздействия на расположенные поблизости структуры (обструкция кишечника, обструкция выходного отдела желудка, желтуха)
о Редко проявляются местной инвазией и отдаленным метастазированием
о Очень редко приводят к системным проявлениям, обусловленным продукцией опухолью гастрина или иных гормонов
• Лабораторные данные:
о ↑ уровня РЭА в сыворотке крови и в содержимом кисты о ↑ уровня СА 19-9 (в 80% случаев) и СА 72-4 в содержимом кисты
о Низкий уровень амилазы
• Инвазивный рак и неизмененный эпителий могут наблюдаться в одной и той же опухоли, что делает биопсию ненадежной; отрицательный результат не исключает наличие злокачественного новообразования
• Диагноз устанавливается на основании предоперационных данных КТ и МРТ, эндоскопического УЗИ и цитологического исследования содержимого кисты, полученного путем аспирации, а также определения уровня онкомаркеров в нем; результатов послеоперационного гистологического исследования
2. Демография:
• Возраст:
о Средний возраст: 50 лет (варьирует в пределах 20-95 лет)
— В 50% случаев опухоль возникает между 40 и 60 годами
• Пол:
о М:Ж=1:99
о Т.к. кистозная муцинозная опухоль обнаруживается преимущественно у женщин среднего возраста, ее называют «опухолью матерей»
• Эпидемиология:
о Встречается не так часто по сравнению с ВПМО и серозной цистаденомой
о Обнаруживается в 25% всех удаленных кист поджелудочной железы
3. Течение и прогноз:
• Рассматривается как предзлокачественное состояние или явная злокачественная опухоль:
о Изменения могут варьировать от аденомы до инвазивного рака, в зависимости от степени выраженности атипии
о Злокачественные муцинозные кистозные опухоли содержат клетки высокой степени дисплазии или очаги инвазивного рака
о Даже доброкачественные кистозные муцинозные опухоли могут злокачественно перерождаться и рассматриваются как предзлокачественное состояние
• Общая пятилетняя выживаемость пациентов с доброкачественными муцинозными кистозными опухолями составляет 98%, и 62% в случае дисплазии высокой степени выраженности или инвазивного рака
• Важнейшие факторы риска инвазивной злокачественной опухоли:
о Пожилой возраст, большой размер опухоли, наличие узлов в стенке, утолщение стенки, периферические обызвествления, наличие симптоматики (боль, признаки панкреатита и т.д.), ↑ уровня ракового эмбрионального антигена и СА 19-9
• Прогноз при полном удалении доброкачественной муцинозной кистозной опухоли благоприятный, риск рецидива очень низкий
• Прогноз при неполной резекции, марсупиализации или дренировании неблагоприятный
4. Лечение:
• Традиционно все муцинозные кистозные опухоли полностью удаляются хирургическим путем (обычно выполняется дистальная резекция поджелудочной железы (ПЖ) и спленэктомия):
о У пациентов, которым противопоказана операция, возможна выжидательная тактика (серия контрольных лучевых исследований через короткий промежуток времени)
• После полного удаления доброкачественной кистозной муцинозной опухоли не требуется дальнейшего лечения или наблюдения
е) Диагностическая памятка. Следует учесть:
• Дифференциальная диагностика муцинозной кистозной опухоли и других кистозных новообразований поджелудочной железы может быть невозможна на основании только лишь КТ или МРТ
ж) Список использованной литературы:
1. Park JW et al: Mucinous cystic neoplasm of the pancreas: is surgical resection recommended for all surgically fit patients? Pancreatology. 14(2): 131-6, 2014
Редактор: Искандер Милевски. Дата публикации: 11.3.2020
Киста поджелудочной железы
Киста поджелудочной железы – ограниченное стенками образование в паренхиме органа, заполненное жидкостным содержимым, которое развивается вследствие травматического или воспалительного повреждения поджелудочной железы. Симптомы зависят от размеров, локализации и причины формирования кисты и варьируют от ощущения дискомфорта до выраженного болевого синдрома, сдавления соседних органов. Для оценки размеров, расположения кисты, ее связи с протоковым аппаратом и выбора тактики лечения проводится УЗИ, КТ, МРТ поджелудочной железы, ЭРХПГ. Лечение хирургическое: внутреннее или наружное дренирование, реже – резекция части железы с кистой.
МКБ-10
Общие сведения
Киста поджелудочной железы – патология, распространенность которой в последние годы увеличилась в несколько раз, причем страдают преимущественно лица молодого возраста. Гастроэнтерологи причину этого видят в росте заболеваемости острыми и хроническими панкреатитами различной этиологии (алкогольной, билиарной, травматической). Киста поджелудочной железы является наиболее распространенным осложнением хронического панкреатита (до 80% случаев). Сложность данной патологии заключается в отсутствии единого представления о том, какие именно образования следует относить к панкреатическим кистам, общей классификации, отражающей этиологию и патогенез, а также стандартов оказания медицинской помощи.
Некоторые авторы к кистам поджелудочной железы относят образования, имеющие ограниченные стенки и заполненные панкреатическим соком, другие специалисты считают, что содержимым кисты может быть также некротизированная паренхима органа, кровь, воспалительный экссудат или гной. В любом случае, мнения сходятся в том, что для формирования кисты поджелудочной железы непременно должны быть следующие условия: повреждение паренхимы органа, затруднение оттока панкреатического секрета, а также локальное нарушение микроциркуляции.
Причины
Наиболее частая причина развития кист поджелудочной железы – панкреатиты. Острое воспаление поджелудочной железы осложняется развитием кист в 5-20% случаев, при этом полость обычно формируется на третьей – четвертой неделе заболевания. При хроническом панкреатите постнекротические кисты поджелудочной железы образуются в 40-75% случаев. Чаще всего основным этиологическим фактором является алкогольная болезнь. Реже кисты образуются после травм поджелудочной железы, а также вследствие желчнокаменной болезни с нарушением оттока панкреатического сока, обструктивного хронического панкреатита с нарушением оттока по вирсунгову протоку, опухолей большого дуоденального соска, рубцового стеноза сфинктера Одди.
Формирование кисты поджелудочной железы при панкреатите происходит следующим образом. Повреждение ткани органа сопровождается локальным скоплением нейтрофилов и лимфоцитов, деструктивными процессами и воспалением. При этом область повреждения отграничена от окружающей паренхимы. В ней происходит разрастание соединительной ткани, формируются грануляции; тканевые элементы внутри очага постепенно разрушаются иммунными клетками, и на этом месте остается полость. Если киста поджелудочной железы сообщается с протоковой системой органа, в ней накапливается панкреатический сок, также возможно скопление тканевых некротических элементов, воспалительного экссудата, а при повреждении сосудов – крови.
При нарушении пассажа по общему панкреатическому протоку формируются кисты поджелудочной железы, имеющие эпителиальную выстилку, внутри которых накапливается панкреатический сок. Ключевым патогенетическим механизмом их образования является внутрипротоковая гипертензия. Доказано, что внутри полости кисты давление может в три раза превышать нормальные показатели внутри протоков.
Классификация
Условно все кисты поджелудочной железы по морфологическим признакам подразделяют на два типа: сформированные вследствие воспалительного процесса и не имеющие эпителиальной выстилки (некоторые авторы называют такие образования псевдокистами, другие не выделяют в отдельную группу) и образованные при обструкции протоков и имеющие эпителий (ретенционные).
Для характеристики кист поджелудочной железы, образовавшихся как осложнение острого панкреатита, наиболее часто используется Атлантская классификация, согласно которой выделяют острые, подострые жидкостные образования и абсцесс поджелудочной железы. Остро развившиеся образования не имеют окончательно сформированных собственных стенок, в их роли могут выступать как паренхима железы, так и протоки, парапанкреатическая клетчатка, даже стенки соседних органов. Хронические кисты поджелудочной железы характеризуются уже сформировавшимися из фиброзной и грануляционной ткани стенками. Абсцесс – это заполненная гноем полость, образовавшаяся при панкреонекрозе или нагноении кисты.
В зависимости от локализации различают кисты головки, тела и хвоста поджелудочной железы. Выделяют также неосложненные и осложненные (перфорацией, нагноением, свищами, кровотечением, перитонитом, малигнизацией) панкреатические кисты.
Симптомы кисты поджелудочной железы
Наиболее интенсивная боль наблюдается в период формирования псевдокисты при остром панкреатите или обострении хронического, поскольку имеют место выраженные деструктивные явления. Со временем интенсивность болевого синдрома снижается, боль становится тупой, может остаться только ощущение дискомфорта, которое в сочетании с анамнестическими данными (перенесенная травма или панкреатит) позволяет заподозрить заболевание. Иногда на фоне такой скудной симптоматики развиваются болевые приступы, причиной которых является внутрипротоковая гипертензия. Резкая выраженная боль может свидетельствовать также о разрыве кисты, постепенное усиление боли на фоне повышения температуры тела и явлений интоксикации – о ее нагноении.
Существенно отличаются симптомы кисты поджелудочной железы, если она сдавливает солнечное сплетение. При этом пациенты испытывают постоянную выраженную жгучую боль, иррадиирующую в спину, которая может усиливаться даже от сдавления одеждой. Состояние облегчается в коленно-локтевом положении, боль купируется только наркотическими анальгетиками.
Симптомами кисты поджелудочной железы могут быть и диспепсические явления: тошнота, иногда – рвота (ею может заканчиваться приступ боли), неустойчивость стула. В результате снижения экзокринной функции органа нарушается всасывание в кишечнике питательных веществ, снижается вес.
Диагностика кисты поджелудочной железы
Консультация гастроэнтеролога при подозрении на панкреатическую кисту позволяет выявить характерные жалобы пациента, анамнестические данные. При осмотре живота возможна его асимметрия – выпячивание в области расположения образования. При проведении лабораторных анализов обычно специфических изменений нет, возможен незначительный лейкоцитоз, увеличение СОЭ, в некоторых случаях – повышение уровня билирубина и активности щелочной фосфатазы. Концентрация ферментов поджелудочной железы зависит не столько от наличия кисты, сколько от стадии панкреатита и степени повреждения железы. Примерно в 5% случаев нарушается эндокринная функция панкреас и развивается вторичный сахарный диабет.
Высокоинформативны инструментальные методы визуализации кисты. УЗИ поджелудочной железы позволяет оценить размеры образования, а также косвенные признаки осложнений: в случае нагноения определяется неравномерность эхосигнала на фоне полости, при малигнизации – неоднородность контуров. Компьютерная томография и магнитно-резонансная томография (МРТ поджелудочной железы) дают более детальную информацию о размерах, расположении кисты, наличии ее связи с протоками. В качестве вспомогательного метода может применяться сцинтиграфия, при которой киста определяется как «холодная зона» на фоне общей паренхимы органа.
Особое место в диагностике кисты поджелудочной железы отводится эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Данная методика дает детальную информацию о связи кисты с протоками железы, что определяет тактику лечения, однако при проведении обследования существует высокий риск инфицирования. Поэтому в настоящее время ЭРХПГ проводится исключительно при решенном вопросе о хирургическом лечении с целью выбора способа операции.
Лечение кисты поджелудочной железы
Лечение кисты поджелудочной железы хирургическое. Не существует единой тактики ведения пациентов с этим заболеванием, и выбор операции зависит от причин формировании кисты, ее размеров, морфофункциональных изменений ткани органа, а также состояния протоковой системы.
Специалисты в области хирургической гастроэнтерологии выделяют три основных направления тактики при кисте поджелудочной железы: ее удаление, внутреннее и наружное дренирование. Удаление образования производится путем резекции части поджелудочной железы вместе с кистой, при этом объем определяется размерами кисты и состоянием паренхимы органа (может быть выполнена резекция головки железы, дистальная, панкреатодуоденальная резекция).
Внутренние дренирующие вмешательства могут проводиться путем наложения анастомоза между кистой и желудком (цистогастростомия), двенадцатиперстной (цистодуоденостомия) или тонкой кишкой (цистоэнтеростомия). Данные методы считаются наиболее физиологичными: они обеспечивают пассаж панкреатического секрета, устраняют болевой синдром, редко приводят к рецидивам.
Наружное дренирование кисты применяется реже. Такое вмешательство показано при нагноении полости, несформировавшихся кистах, обильной васкуляризации образования, а также тяжелом общем состоянии пациента. Подобные операции являются паллиативными, поскольку существует риск нагноения и рецидивирования кисты, формирования панкреатических свищей, которые очень плохо поддаются консервативному лечению и иногда требуют проведения технически намного более сложных вмешательств. Любой вид дренирующих операций проводится только после подтверждения неопухолевой этиологии образования.
В последнее время все большую распространенность приобретают малоинвазивные дренирующие оперативные вмешательства, которые используются как альтернативное лечение. Однако, несмотря на малую инвазивность и теоретическую перспективность таких методов лечения, очень часто развиваются осложнения в виде формирования наружных панкреатических свищей, сепсиса.
Консервативная терапия при кисте поджелудочной железы определяется основным заболеванием. В случае панкреатита обязательно назначается диета, направленная на максимальное снижение панкреатической секреции. Применяются замещающие препараты, анальгетики, проводится контроль уровня гликемии, при необходимости – ее коррекция.
Прогноз и профилактика кисты поджелудочной железы
Прогноз при кисте поджелудочной железы зависит от причины заболевания, своевременности диагностики и хирургического лечения. Данная патология характеризуется высокой частотой осложнений – от 10 до 52% всех случаев сопровождаются нагноением, перфорацией, образованием свищей, озлокачествлением или внутрибрюшным кровотечением. Даже после хирургического лечения существует риск рецидивирования. Профилактика кист поджелудочной железы заключается в отказе от алкоголя, своевременном адекватном лечении заболеваний желудочно-кишечного тракта (ЖКБ, панкреатитов), рациональном питании.