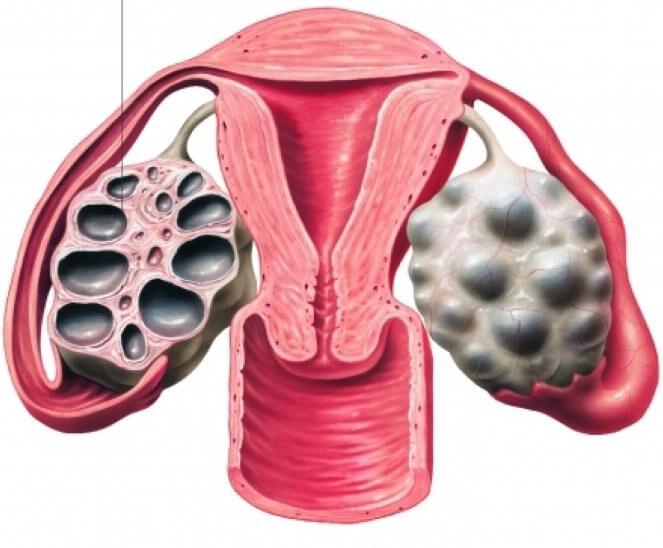
Пустые яичники по узи что значит
Синдром поликистозных яичников или мультифолликулярные яичники
Врачи на УЗИ нередко видят достаточно типичную картину, которую называют мультифолликулярными яичниками. Для некоторых пациенток мультифолликулярные яичники — синоним поликистоза, при котором также много фолликулов. Между тем, это совершенно разные понятия.
Для начала опишем УЗИ-картину яичников при поликистозе:
Однако описанная картина иногда бывает лишь ошибочно похожа на поликистозные яичники. Например, весьма похожая картина может быть в 1 фазе цикла (на 5-7 день) вследствие чисто физиологических изменений, которые естественно протекают в половой системе женщины. Кроме того, подобные изменения бывают у женщин на фоне длительного приема оральных контрацептивов, в рамках гипогонадотропной аменореи и, наконец, у девушек в периоде полового созревания.
Таким образом, мультифолликулярные яичники — лишь ультразвуковой симптом менструального цикла в рамках нормы. Однако, учитывая, что картина может быть нечеткой, что есть определенные варианты течения поликистоза яичников, при выявлении картины мультифолликулярных яичников необходимо провести дифференциальную диагностику. Для этого исследуют содержание в крови ЛГ и ФСГ, тестостерона, инсулина. При мультифолликулярных яичниках уровень этих гормонов находится в пределах нормы. А при поликистозе яичников соотношение ЛГ/ФСГ больше 2,5-3, увеличен уровень общего и свободного тестостерона, а также инсулина. Кроме того, о наличии поликистозных яичников свидетельствует также и клиническая картина заболевания.
То же относится и к девушкам периода полового созревания, у которых состояние называют также «формирующийся синдром поликистозных яичников». У них специфическую ультразвуковую картину сопровождают специфические гормональные и внешние изменения.
Таким образом, мультифолликулярные яичники — диагноз не заболевания, а определенного состояния, которое само по себе не является причиной бесплодия, нарушений менструального цикла и т.д. Но проводить дифференциальный диагноз с более тяжелыми состояниями все-таки необходимо.
Для дифференциальной диагностики мультифолликулярных и поликистозных яичников можно использовать следующие признаки:
Часто мультифолликулярные яичники принимают за поликистозные яичники, однако мультифолликулярные яичники следует рассматривать как вариант нормы, а поликистоз яичников — заболевание.
Женские половые органы – яичники, маточные трубы, матка, подвержены изменениям в зависимости от фазы менструального цикла. В начале менструального цикла в яичниках начинают созревать 5-7 фолликулов, но дозревает только один из них. При картине мультифолликулярных яичников одновременно дозревают более 7 фолликулов. Мультифолликулярные яичники часто встречаются в начале полового созревания, когда только устанавливается менструальная функция, у женщин длительно принимающих пероральные контрацептивы, а также на 5-7 день нормального менструального цикла. Иногда синдром мультифолликулярныхяичников может сопровождаться нарушениями менструального цикла, чаще всего это связано с недостаточностью лютеинизирующего гормона, что может быть вызвано резкой потерей веса, или наоборот его набором. При этом может наблюдаться аменорея или олигоменорея. Нарушения менструального цикла, сопровождающие мультифолликулярные яичники, может свидетельствовать о начальной стадии поликистоза яичников.
Часто, только лишь по данным УЗИ, бывает сложно отдифференцировать синдром мультифолликулярный яичников от синдрома поликистозных яичников. В таких случаях, необходимо динамическое наблюдение у гинеколога и определение гормонального фона. Однако, есть ряд УЗИ-признаков, отличающих мультифолликулярные яичники от поликистозных. Главным отличительным признаком является размер яичника, при синдроме мультифолликулярных яичников он нормальный, при поликистозных яичниках увеличен. Количество фолликулов при синдроме мультифолликулярных яичников 8-10, диаметр фолликулов 4-8 мм, приполикистозе более 10, диаметр фолликулов более 10 мм. Мультифолликулярные яичники не сопровождаются гормональными нарушениями, в отличии от поликистозных яичников.
Причины СПКЯ
СПКЯ – часто распространенное гормональное расстройство среди женщин репродуктивного возраста, приводящее к стойкому бесплодию. Несмотря на актуальнось проблемы, точные причины возникновения СПКЯ до сих пор неизвестны.
Помимо гормональных причин, к предрасполагающим факторам, ведущим к развитию СПКЯ, относят:
Симптомы СПКЯ
Молочные железы развиты правильно, у каждой третьей женщины имеет место фиброзно-кистозная мастопатия, развивающаяся на фоне хронической ановуляции и гиперэстрогении.
Практически все пациенки с СПКЯ имеют повышенную массу тела. При этом излишки жира откладываются, как правило,на животе (“центральный” тип ожирения). Поскольку уровень инсулина при СПКЯ повышен, довольно часто заболевание сочетается с сахарным диабетом 2 типа. СПКЯ способствует раннему развитию сосудистых заболеваний, таких какгипертоническая болезнь и атеросклероз.
Поскольку симптомов заболевания много, СПКЯ легко можно перепутать с любым дисгормональным нарушением. В молодом возрасте жирную кожу, угри и прыщи принимают за естественные возрастные особенности, а повышенная волосатость и проблемы с лишним весом зачастую воспринимаются как генетические особенности. Поэтому если менструальный цикл не нарушен и женщина еще не пробовала беременеть, то к гинекологу такие пациентки обращаются редко. Важно знать,что любые подобные проявления не являются нормой и при обнаружении у себя подобных симптомов следует очно проконсультироваться у гинеколога-эндокринолога.
Диагностика СПКЯ
Структурные изменения яичников при СПКЯ характеризуются:
Диагностика СПКЯ включает:
После пробы с дексаметазоном содержание андрогенов незначительно снижается, примерно на 25% (за счет надпочечниковой фракции).
Проба с АКТГ отрицательная, что исключает надпочечниковую гиперандрогению, характерную для адреногенитального синдрома. Отмечено также повышение уровня инсулина и снижение ПССГ в крови.
В клинической практике простым и доступным методом определения нарушения толерантности глюкозы к инсулину является сахарная кривая. Определяется сахар крови сначала натощак, затем — в течение 2 ч после приема 75 г глюкозы. Если через 2 ч уровень сахара крови не приходит к исходным цифрам, это свидетельствует о нарушенной толерантности к глюкозе, т. е. об инсулинрезистентности, что требует соответствующего лечения.
Критериями для постановки диагноза СПКЯ являются:
Лечение СПКЯ
Лечение СПКЯ определяется с учетом выраженности симптомов и желанием женщины забеременеть. Обычно начинают с консервативных методов лечения, при неэффективности показано хирургическое лечение.
Если у женщины имеется ожирение, то лечение следует начать с коррекции массы тела. В противном случае консервативное лечение у таких пациенток не всегда дает желаемый результат.
При наличии ожирения проводятся:
Консервативное лечение СПКЯ
При нарушенном углеводном обмене лечение бесплодия начинают с назначения гипогликемических препаратов из группы бигуанидов (Метформин). Препараты корректируют уровень глюкозы в крови, курс лечения составляет 3-6 месяцев, дозы подбирают индивидуально.
Для стимуляции овуляции применяют гормональный препарат-антиэстроген Кломифен-цитрат, который стимулирует выход яйцеклетки из яичника. Препарат применяют на 5-10 день менструального цикла. В среднем, после применения Кломифена овуляция восстанавливается у 60 % пациенток, беременность наступает у 35 %.
При отсутствии эффекта от Кломифена, для стимуляции овуляции применяют гонадотропные гормоны, такие как Пергонал, Хумегон. Стимуляция гормонами должна проводится под строгим контролем гинеколога. Эффективность лечения оценивают при помощи УЗИ и показателей базальной температуры тела. Если женщина не планирует беременность, для лечения СПКЯ назначают комбинированные оральные контрацеативы (КОК) с антиандрогенными свойствами для восстановления менструального цикла.Такими свойствами обладают КОКи Ярина, Диане-35, Жанин, Джес. При недостаточном антиандрогенном эффекте КОКов, возможно совместное применение препаратов с антиандрогенами (Андрокур) с 5 по 15-й день цикла. Лечение проводят с динамическим контролем показателей гормонов в крови. Курс лечения составляет в среднем от 6 месяцев до года.
Высоким антиандрогенным свойством обладает калийсберегающий диуретик Верошпирон, который также используют при поликистозе яичников. Препарат снижает синтез андрогенов и блокирует их действие на организм. Препарат назначают минимум на 6 месяцев.
Стимуляция овуляции при СПКЯ
Кломифен относится к нестероидным синтетическим эстрогенам. Механизм его действия основан на блокаде рецепторов эстрадиола. После отмены кломифена по механизму обратной связи происходит усиление секреции ГнРГ, что нормализует выброс ЛГ и ФСГ и, соответственно, рост и созревание фолликулов в яичнике. Таким образом, кломифен не стимулирует яичники непосредственно, а оказывает воздействие через гипоталамо-гипофизарную систему. Стимуляция овуляции кломифеном начинается с 5-го по 9-й день менструального цикла, по 50 мг в день. При таком режиме повышение уровня гонадртропинов, индуцированное кломифеном, происходит в то время, когда уже завершился выбор доминантного фолликула. Более раннее назначение кломифена может стимулировать развитие множества фолликулов и увеличивает риск многоплодной беременности. При отсутствии овуляции по данным УЗИ и базальной температуры дозу кломифена можно увеличивать в каждом последующем цикле на 50 мг, достигая 200 мг в день. Однако многие клиницисты полагают, что если нет эффекта при назначении 100-150 мг кломифена, то дальнейшее увеличение дозы нецелесообразно. При отсутствии овуляции при максимальной дозе в течение 3 месяцев пациентку можно считать резистентной к кломифену.
Критериями эффективности стимуляции овуляции служат:
При наличии этих показателей рекомендуется введение овуляторной дозы 7500-10000 МЕ человеческого хорионического гонадотропина — чХГ (профази, хорагон, прегнил), после чего овуляция отмечается через 36-48 ч. При лечении кломифеном следует учитывать, что он обладает антиэстрогенными свойствами, уменьшает количество цервикальной слизи («сухая шейка»), что препятствует пенетрации сперматозоидов и тормозит пролиферацию эндометрия и приводит к нарушению имплантации в случае оплодотворения яйцеклетки. С целью устранения этих нежелательных эффектов препарата рекомендуется после окончания приема кломифена принимать натуральные эстрогены в дозе 1-2 мг. или их синтетические аналоги (микрофоллин) с 10-го по 14-й день цикла для повышения проницаемости шеечной слизи и пролиферации эндометрия.
При недостаточности лютеиновой фазы рекомендуется назначить гестагены во вторую фазу цикла с 16-го по 25-й день. При этом предпочтительнее препараты прогестерона (дюфастон, утрожестан).
Частота индукции овуляции при лечении кломифеном составляет примерно 60-65%, наступление беременности — в 32-35% случаев, частота многоплодной беременности, в основном двойней, составляет 5-6%, риск внематочной беременности и самопроизвольных выкидышей не выше, чем в популяции. При отсутствии беременности на фоне овуляторных циклов требуется исключение перитонеальных факторов бесплодия при лапароскопии.
При резистентности к кломифену назначают гонадотропные препараты — прямые стимулятороы овуляции. Используется человеческий менопаузальный гонадотропин (чМГ), приготовленный из мочи женщин постменопаузального возраста. Препараты чМГ содержат ЛГ и ФСГ, по 75 МЕ (пергонал, меногон, менопур и др.). При назначении гонадотропинов пациентка должна быть информирована о риске многоплодной беременности, возможном развитии синдрома гиперстимуляции яичников, а также о высокой стоимости лечения. Лечение должно проводится только после исключения патологии матки и труб, а также мужского фактора бесплодия. В процессе лечения обязательным является трансвагинальный УЗ-мониторинг фолликулогенеза и состояния эндометрия. Овуляция инициируется путем однократного введения чХГ в дозе 7500-10000 МЕ, когда имеется хотя бы один фолликул диаметром 17 мм. При выявлении более 2 фолликулов диаметром более 16 мм. или 4 фолликулов диаметром более 14 мм. введение чХГ нежелательно из-за риска наступления многоплодной беременности.
При стимуляции овуляции гонадотропинами частота наступления беременности повышается до 60%, риск многоплодной беременности составляет 10-25%, внематочной — 2,5-6%, самопроизвольные выкидыши в циклах, закончившихся беременностью, достигают 12-30%, синдром гиперстимуляции яичников наблюдается в 5-6% случаев.
Хирургическое лечение СПКЯ
Несмотря на достаточно высокий эффект при стимуляции овуляции и наступлении беременности, большинство врачей отмечают рецидив клинической симптоматики СПКЯ примерно через 5 лет. Поэтому послебеременности и родов необходима профилактика рецидива СПКЯ, что важно, учитывая риск развития гиперпластических процессов эндометрия. С этой целью наиболее целесообразно назначение КОК, предпочтительнее монофазных (марвелон, фемоден, диане, мерсилон и др.). При плохой переносимости КОК, что бывает при избыточной массе тела, можно рекомендовать гестагены во вторую фазу цикла: дюфастон в дозе 20 мг. с 16-го по 25-й день цикла.
Женщинам, не планирующим беременность, после первого этапа стимуляции овуляции кломифеном, направленного на выявление резервных возможностей репродуктивной системы, также рекомендуется назначение КОК или гестагенов для регуляции цикла, уменьшения гирсутизма и профилактики гиперпластических процессов.
Физиотерапия и фитнесс для лечения СПКЯ
Физиотерапевтические процедуры также показаны при СПКЯ. Применяют гальванофорез лидазы для активации ферментативной системы яичников. Электроды устанавливают в надлобковой области. Курс лечения-15 дней ежедневно.
Лечение поликистоза яичников длительное, требующее тщательного наблюдения у гинеколога-эндокринолога. Всем женщинам с СПКЯ рекомендуется, по возможности, как можно раньше беременеть и рожать, поскольку симптомы заболевания, увы, с возрастом довольно часто прогрессируют.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Преждевременное угасание функции яичников. Что это за патология и как ее лечить?
Преждевременное угасание функции яичников
Преждевременное угасание функции яичников — это форма первичной недостаточности яичников. Патологическое состояние характеризуется нарушением менструального цикла (прекращением месячных) и очень часто диагностируется как преждевременная менопауза.
Преждевременное нарушение работы яичников — обратимый процесс, он эффективно поддается лечению. Симптомы угасания функции яичников появляются чаще всего у женщин в возрасте 40 лет. Наиболее характерны: приливы, ночная потливость и головные боли.
Что такое преждевременное угасание функции яичников
Еще в первой половине XX века заметили, что некоторые молодые женщины в возрасте около 40 лет перестают носить менструации. Такое состояние определили как преждевременную менопаузу. В ходе исследования на протяжении многих лет было замечено, что в моче у женщин с ранним наступлением менопаузы наблюдается повышенный уровень гонадотропинов (гормонов, отвечающих за правильное функционирование половой системы).
В настоящее время это заболевание определяется как преждевременное угасание яичников (от англ. premature ovarian failure – POF). Оно проявляется задержкой менструации у женщин до сорока лет. Является одним из видов первичной недостаточности яичников.
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Задержка-менструации.jpg?fit=415%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Задержка-менструации.jpg?fit=762%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/%D0%97%D0%B0%D0%B4%D0%B5%D1%80%D0%B6%D0%BA%D0%B0-%D0%BC%D0%B5%D0%BD%D1%81%D1%82%D1%80%D1%83%D0%B0%D1%86%D0%B8%D0%B8.jpg?resize=900%2C650&ssl=1″ alt=»Задержка менструации» width=»900″ height=»650″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Задержка-менструации.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Задержка-менструации.jpg?resize=415%2C300&ssl=1 415w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Задержка-менструации.jpg?resize=762%2C550&ssl=1 762w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Задержка-менструации.jpg?resize=768%2C555&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Задержка менструации
Предположить развитие преждевременного угасания яичников может появление ранних приливов до появления нарушений менструального цикла. Преждевременное прекращение работы яичников возникает у женщин на четвертом десятилетии жизни. Этим заболеванием страдает 1 на 100 женщин в возрастном диапазоне от 30 до 39 лет.
Гораздо меньшая заболеваемость 1 на 1000 встречается у женщин в возрасте до 30 лет. Гормональные нарушения подтверждаются данными лабораторных исследований. Определяется повышенный уровень содержания гонадотропинов в моче и снижение концентрации эстрадиола. Преждевременное угасание яичников, в отличие от менопаузы, состояние обратимое.
Необходимо пройти курс лечения. Эффективность терапии подтверждается случаями возобновления функции яичников у женщин после курсового применения лекарственных препаратов.
Причины развития патологии — преждевременного угасания работы яичников
Нарушение нормальной работы яичников могут происходить в результате действия разнообразных факторов на организм женщины. Некоторые вызывают ускоренную атрофию фолликулов яичников. Другой механизм воздействия заключается в уменьшении количества фолликулов, внутри которых находятся яйцеклетки.
К наиболее часто встречающимся причинам преждевременного угасания работы яичников, относят следующие:
Факторы риска развития заболевания
Причина развития патологии у большого количества женщин не установлена. Прекращение длительного приема пероральных средств для контрацепции может привести к преждевременному прекращению работы яичников. В некоторых случаях заболевание может развиться непосредственно после беременности.
В результате проведенных исследований, доказано наличие факторов риска развития данного заболевания:
Симптомы преждевременного старения яичников
Прекращение работы яичников приводит дефициту эстрогенов и развитию гормонального дисбаланса. Это отражается на работе всех систем организма. Развитие заболевания характеризуется следующими симптомами:
Вышеперечисленные симптомы очень похожи на признаки климактерического периода, важно не путать эти состояния и поставить правильный диагноз.
Последствия преждевременного угасания функции яичников
Прежде всего, дефицит содержания эстрогенов в организме приводит к остеопении. Остеопения — это снижение минеральной плотности костной ткани. Впоследствии развивается остеопороз — прогрессирующее системное метаболическое заболевание, поражающее соединительные ткани. Предрасположенность к хрупкости костей и переломам связана не только с заболеванием, но и с приемом препаратов, малоподвижным образом жизни, курением.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Остеопороз.jpg?fit=421%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Остеопороз.jpg?fit=771%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/%D0%9E%D1%81%D1%82%D0%B5%D0%BE%D0%BF%D0%BE%D1%80%D0%BE%D0%B7.jpg?resize=900%2C642&ssl=1″ alt=»Остеопороз» width=»900″ height=»642″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Остеопороз.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Остеопороз.jpg?resize=421%2C300&ssl=1 421w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Остеопороз.jpg?resize=771%2C550&ssl=1 771w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Остеопороз.jpg?resize=768%2C548&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Остеопороз
Нарушение работы яичников приводит к отсутствию овуляции, что ставит под угрозу детородную функцию женщины. Поскольку в последнее время наблюдается тенденция к поздним родам, многие именно после 35 лет решают завести ребенка. Нарушение работы яичников — не приговор. При правильной постановке диагноза и терапии заболевания сохраняется возможность нормального течения беременности и родов.
Диагностика и лечение преждевременного угасания яичников
Диагноз яичниковая недостаточность (гипофункция яичников) ставится на основании клинической картины заболевания, результатов исследований на содержание гормонов, гинекологического и общего медицинского осмотра пациентки. Проводится ультразвуковое исследование при котором определяются размеры яичников, наличие или отсутствие фолликулов, общее состояние половых органов.
Схема лечения устанавливается индивидуально с учетом симптомов заболевания, результатов анализов и наличия сопутствующей патологии. Основой лечения преждевременного угасания работы яичников является прием гормональных лекарственных средств в рамках так называемой ЗГТ — заместительной гормональной терапии. ЗГТ подразумевает введение в организм гормонов, которые вырабатываются в результате работы яичников. Лечение должно проводиться строго под контролем врача.
Гормональные лекарственные средства
Гормональные лекарственные средства
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Гормональные-лекарственные-средства.jpg?fit=394%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Гормональные-лекарственные-средства.jpg?fit=723%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/%D0%93%D0%BE%D1%80%D0%BC%D0%BE%D0%BD%D0%B0%D0%BB%D1%8C%D0%BD%D1%8B%D0%B5-%D0%BB%D0%B5%D0%BA%D0%B0%D1%80%D1%81%D1%82%D0%B2%D0%B5%D0%BD%D0%BD%D1%8B%D0%B5-%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%B0.jpg?resize=900%2C685&ssl=1″ alt=»Гормональные лекарственные средства» width=»900″ height=»685″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Гормональные-лекарственные-средства.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Гормональные-лекарственные-средства.jpg?resize=394%2C300&ssl=1 394w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Гормональные-лекарственные-средства.jpg?resize=723%2C550&ssl=1 723w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/03/Гормональные-лекарственные-средства.jpg?resize=768%2C585&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Гормональные лекарственные средства
Следует строго соблюдать рекомендации по лечению сопутствующих заболеваний, которые также могут быть причиной нарушения работы яичников. Особенно таких как: гипотиреоз, гипофункция коры надпочечников, системная красная волчанка, язвенная болезнь Крона, сахарный диабет первого типа. Необходима комплексная терапия заболевания.
Специалисты рекомендуют принимать комплекс витаминов и минеральных веществ, а также препараты, содержащие мелатонин. Мелатонин улучшает работу иммунной системы, замедляет процессы старения, регулирует функции эндокринной системы, артериальное давление, периодичность сна. Кроме того, предполагается. что мелатонин предотвращает депрессию, восстанавливает фертильность и менструальный цикл.
Следует обратить внимание на психическое состояние женщины. Снижение настроения может быть связано как с опасениями за свое здоровье, так и с желанием молодых женщин завести детей. При необходимости нужно назначить соответствующее лечение.
После проведения адекватной терапии заболевания, работа и секреторные функции яичников восстанавливаются. У молодых женщин есть все шансы на рождение здорового ребенка с применением экстракорпорального оплодотворения.
После лечения необходимо регулярное наблюдение у личного гинеколога. Женщине рекомендуется отказаться от вредных привычек, перейти на правильный режим сна-бодрствования, подключить умеренную физическую активность. Изменив свой образ жизни в пользу правильного питания и отказа от стимуляторов, можно существенным образом улучшить функционирование эндокринной и репродуктивной системы.
(по материалам практических руководств Американского общества Репродуктивной медицины (ASRM, 2012), Европейского общества репродуктологов и эмбриологов (ESHRE, 2012) и собственным научно-клиническим данным (2010-2012) и видеоматериалам)
Способна ли я зачать здорового ребенка? Каковы мои шансы? В последнее время возраст женщины, планирующей беременность, растет, и по поводу бесплодия обращаются женщины старше 35 лет. Очень важным вопросом при работе с супружеской парой среднего и позднего репродуктивного возраста является оценка ресурса яичников в отношении продукции яйцеклеток.
По сути дела, овариальный резерв – это показатель, который характеризует как наличие яйцеклеток в яичнике, так и, косвенно, их полноценность.
Низкий овариальный резерв может быть обусловлен, как уменьшением количества ооцитов, так и их качества.
Точная оценка овариального резерва уже давно была ключевой задачей в области репродуктивной медицины.
Достоверно известно, что во время внутриутробного развития происходит закладка нескольких миллионов «начальных» (примордиальных) фолликулов. До момента начала репродуктивного периода у девочек их яичники находятся в «спящем» состоянии. В 10-13 лет они «просыпаются», начиная вырабатывать гормоны, формируя менструальный цикл. Каждый месяц то в одном, то в другом яичнике начинают расти фолликулы, но, как правило, только один становится доминантным. Именно в нем созревает яйцеклетка и происходит овуляция.
В среднем за время репродуктивного периода у женщины происходит 400-450 овуляций, остальные фолликулы рассасываются, так и не успев вырасти.
В программах ЭКО, под действие сильных гормональных препаратов, добиваются суперовуляции, когда в яичниках созревают до 20 фолликулов одномоментно.
Существует теория, что у млекопитающих в яичниках, есть стволовые клетки, которые способны к неогенезу и формированию новых примордиальных фолликулов в течение всей жизни. Но эта теория, пока не нашла достоверного подтверждения.
В мировом научном обществе термин «снижение овариального резерва» означает уменьшение количества и качества яйцеклеток у женщин с регулярными менструальным циклом, по сравнению с их возрастной группой а также снижение ответа яичников при стимуляции овуляции. Не стоит путать СОР с менопаузой, физиологическим «выключением» яичников или преждевременным истощением яичников, когда полностью прекращается менструальная функция.
В настоящее время ученые не могут понять, связан ли низкий овариальный резерв с более быстрой атрезией фолликулов при нормальном их количестве или изначально малом их формированием во внутриутробном развитии.
Причины снижения овариального резерва
Причинами СОР могут быть как физиологические изменения, так и патологические состояния.
К физиологическим причинам в первую очередь относят возраст женщины. Доказано, что с возрастом число как рассасывающихся фолликулов, так и фолликулов небольшого размера, увеличивается, а значит быстрее уменьшается запас примордиальных фолликулов, что, конечно же, уменьшает возможность получить достаточное количество полноценных яйцеклеток при ЭКО.
Особую роль в снижении овариального резерва играют генетические и аутоммунные факторы. Это те случаи, когда, несмотря на молодой возраст, яичники не способны продуцировать нормальные яйцеклетки. В ряде исследований показана роль мутаций в определенных генах, а также наличие антиовариальных антител в плохом ответе яичников на стимуляцию. Получается, что организм как бы борется со своими яичниками, вырабатывая защитные вещества, «убивая» жизнеспособные яйцеклетки. Причины подобных генетических нарушений пока не известны.
К патологическим причинам снижения овариального резерва относятся:
Интересно, что многие химические вещества, используемые в промышленности и сельском хозяйстве, негативно сказываются на работе яичников. Подобно эстрогенам организма женщины они связываются с их рецепторами, блокируя и нарушая гормональную активность яичников. Не последнюю роль в работе яичников и снижении овариального резерва играет курение. По последним исследованиям, у курящих женщин ответ на стимуляцию яичников в несколько раз ниже, чем у некурящих.
Диагностика состояния овариального резерва
Исследование овариального резерва проводят по нескольким критериям:
К биохимическим маркерам относят уровень ФСГ, антимюллерового гормона (АМГ), эстрадиола. К ультразвуковым – количество антральных фолликулов.
Наибольшее значение в последние годы играет уровень антимюллерового гормона (АМГ).
Уникальность этого гормона состоит в том, что он вырабатывается гранулезой преантральных фолликулов, то есть непосредственно в яичниках. Его уровень начинает расти вместе с ростом фолликула и снижается, когда фолликул становиться более 8 мм и переходит в доминантный.
Именно с этим связаны рекомендации о том, что исследование содержания этого гормона необходимо проводить на 2-3 дни цикла.
Наибольшее применение АМГ получил в программах экстракорпорального оплодотворения.
По данным литературы, низкий уровень АМГ сочетается (но не всегда предопределяет) с «бедным» ответом яичников на проводимую стимуляцию овуляции, низким качеством яйцеклеток и сниженным количеством успешных беременностей в результате проведения ЭКО.
Довольно часто женщинам с низким АМГ отказывают в стимуляции, предлагая донорские программы. Это связано с тем фактом, что при уровне АМГ от 0,2 до 0,7 нг/мл получают в среднем до 3 фолликулов и получают яйцеклетки всего в 2-4 % случаев (специфичность исследования 78-92% и чувствительность 40-97%).
Тем не менее, исследования зарубежных специалистов доказывают, что не следует так категорично подходить к этому вопросу. По данным этого исследования у женщин с АМГ от 0,16 до 0,5 нг/мл, средний возраст которых составлял 39,3 года, в процессе стимуляции получали до 6 яйцеклеток и почти в 26% случаев наступила беременность. Но, что более удивительно, у женщин с АМГ менее 0,16 нг/мл, средний возраст которых составлял 40,2 года, получали до 4 яйцеклеток и беременность наступила в 19% случаев.
Поэтому, несмотря на большее значение АМГ при бесплодии в программах ЭКО, не стоит оценивать ситуацию только основываясь на его показателях.
По-прежнему немаловажную роль в качестве маркеров овариального резерва играют ФСГ и эстрадиол. По данным ВОЗ возможно прогнозировать слабый ответ яичников на стимуляцию (не более 2-3 фолликулов) при значениях ФСГ более 10 МЕ/л (специфичность от 80 до 100%), в то время как чувствительность может варьировать от 10 до 80%.
Наличие нормального показателя базального ФСГ при уровне эстрадиола не более 60-80 пг/мл также ассоциируют со снижением овариального резерва и низкой частотой наступления беременности.
Это исследование проводится в раннюю фолликулярную стадию, при этом подсчитывается количество фолликулов в размере от 2-10 мм в обоих ячниках. Этот метод имеет хорошую специфичность от 70-100%, но низкую чувствительность: 9-70% даже при низких показателях (не более 3-4 фолликулов в обоих яичниках).
Учитывая данные о состоянии овариального резерва в программах вспомогательных репродуктивных технологий при бесплодии проводится индивидуальный подбор протокола в каждом случае.
Дискуссионные вопросы тактики ведения пациенток с бесплодием и кистами яичников
До сих пор ведутся дискуссии по поводу проведения программы ЭКО при наличии кист яичников. Согласно рекомендациям Европейского общества репродуктологов и эмбриологов возможно проведение программ вспомогательных репродуктивных технологий при наличии эндометриоидных кист яичников не более 2-3см. В данном случае идет речь только об этом типе кист (эндометриомы), поскольку подозрение при УЗИ на кистому, особенно неоднородной структуры, обязательным является проведение гистологического исследования.
С одной стороны киста сама по себе уменьшает овариальный резерв, постепенно «поглощая» здоровую ткань яичника. К тому же ни один врач не даст 100% ответа о природе кисты (не даст гарантии, что киста не является злокачественной), пока её не удалят и не проведут гистологическое исследование, а также не предскажет, как она себя поведет во время приема больших доз гормональных препаратов во время стимуляции.
Но, к сожалению, у некоторых женщин нет времени ждать, пока яичники «реанимируются» после операции. В силу возраста или перенесенных ранее оперативных вмешательств на яичниках у такой группы больных овариальный резерв снижен. Такие ситуации очень сложны для репродуктологов, т.к. им необходимо учесть множество факторов: возраст женщины, размеры кисты, одно- или двустороннее их расположение и оценить насколько риск удаления кисты и повреждения яичника выше риска неудачи ЭКО или злокачественного перерождения образования после стимуляции.
Появление новых технологий и энергий, используемых во время операций, значительно помогает решить эту задачу. В частности, в последние годы нами и зарубежными коллегами доказано щадящее воздействие аргоноплазменной коагуляции на ткань яичника при удалении кист яичника, положительное влияние на состояние овариального резерва, а также улучшение отдаленных результатов (восстановление овуляции и наступление беременности как естественной, так и в программах ЭКО).
Основными преимуществами арогоноплазменной коагуляции являются:
В видеопримере ниже показан этап обработки ложа удаленной кисты с использованием современного вида энергии: аргоноплазменной коагуляции. Через 2 месяца в этом яичнике у пациентки произошла первая овуляция.
Данный вид энергии используется также при проведении лапароскопии по поводу наружного генитального эндометриоза, ретроцервикального эндометриоза, при обработке ложа удаленных миоматозных узлов, при лечении шейки матки и ряде других заболеваний в гинекологии.
В зависимости от стадии наружного генитального эндометриоза, вида кист яичников нами разработаны и апробированы протоколы, применение которых обеспечивает щадящий деструктивный эффект.
И не следует отчаиваться при «плохих» результатах предоперационного обследования, т.к. снижение овариального резерва ещё не означает неспособность к зачатию и рождению здорового малыша.
Основная используемая литература: