Распад лимфоузла что означает
Распад опухоли
Разрушение онкоочага означает гибель онкоклеток, которые разрушаются и выделяют токсины. Сам по себе распад опухоли – это частое явление, наблюдаемое у многих пациентов, страдающих от онкологического поражения. Данный процесс еще сильнее ухудшает состояние больного, отравляет организм вреднейшими продуктами своего метаболизма, что в конечном итоге приводит к гибели больного.
Предпосылки, симптомы, терапия
Сложность ситуации с распадом опухоли заключается в том, что зачастую этот процесс обусловлен осуществленным лечением, направленным как раз на уничтожение онкоклеток. По этой причине процесс распада опухоли считается естественным последствием противораковой терапии. Он может осуществляться спонтанно либо из-за влияния терапии. Как правило, спонтанное разрушение свойственено новообразованиям, имеющим внушительные габариты, ведь при большом размере может не успеть сформироваться сеть питающих сосудов, а дефицит питания опухоли приводит к отмиранию некоторых клеток. Злокачественные опухолевые образования, локализованные внутри желудочной слизистой или в кишечнике, могут механически повреждаться. Повредить их способны соляная кислота и ферменты.
Отмирание онкоклеток провоцирует формирование синдрома стремительного распада опухоли, сопровождающегося тяжелой интоксикацией. Что ведет к высвобождению мочевой кислоты, а также ее солей. Кроме того, высвобождаются калий и фосфаты. Все эти компоненты попадают в кровоток, через который они достигают различных частей организма. Там они повреждают органы и вносят щелочной дисбаланс. В кровяной массе создается закисленность, пагубно воздействующая на функциональность почек.
Химиотерапия как причина разрушения
Если в кровяной массе буде циркулировать слишком много мочевой кислоты, рано или поздно это вызовет закупоривание просветов почечных канальцев. Следствием такого закупоривания обычно является почечная недостаточность. Данное осложнение чаще всего затрагивает людей, которые и до появления онкологии имели проблемы с почками.
Высвобождение фосфатов из отмерших онкоклеток понижает концентрацию кальция в кровяной сыворотке. Такое явление провоцирует судороги, повышает сонливость. Кроме того, из онкоочага постоянно поступает излишний калий, что ведет к проявлению аритмии (которая в свою очередь может заканчиваться смертью).
Кроме описанных метаболитов, онкоклетки способны продуцировать ферменты, а также иные агрессивные продукты. По этой причине распад опухоли частенько осложняется воспалениями, инфекционным поражением, повреждением габаритного сосуда, из-за которого начинается сильное кровотечение. Данные осложнения делают лечение более трудным. Кроме того, ухудшается общее состояние. При отсутствии своевременной квалифицированной помощи такие дефекты чреваты сильным кровопотерями.
Симптоматика
Имеют место такие признаки:
• присутствие лихорадок;
• тошнота, рвота;
• болевой дискомфорт, локализующийся в районе живота;
• стремительная утрата изначальной телесной массы, способная привести к онкологической кахексии;
• смена оттенка кожных покровов (они становятся бледными, может проявляться желтушность);
• отклонения в функционировании печени.
Следует помнить, что при различных патологиях могут присутствовать различные симптомы. Они будут определяться типом рака и местонахождением ракового образования.
Обильное кровотечение
Устранение синдрома опухолевого распада
Прежде всего, задействуются антирвотные медикаменты, сорбенты, слабительные при запорах. Если последние оказываются бесполезными, делаются специальные клизмы, выводящие кал и понижающие уровень интоксикации. Инфузионное лечение скорректирует щелочной баланс. Для этого вводятся медикаменты кальция, глюкозные растворы с инсулином. Пожалуй, закисление – единственный терапевтически правильный случай для задействования соды. Но для надлежащего лечения подобные процедуры должны осуществляться под контролем специалиста. Обязательно необходимо отслеживать щелочное состояние кровяной массы.
Гемодиализ прописывается при почечной недостаточности. При анемии назначаются железосодержащие медикаменты. До начала химиотерапевтического курса, в целях профилактики осложнений, рекомендовано потребление большого количества жидкости и прохождение регидратационной терапии. Проходить такую терапию необходимо на протяжении 1-2 суток. При действенной профилактике врачи дают позитивные прогнозы. Но следует помнить, что фундаментальное условие успешного лечения заключается в бдительности: как больного, так и врача.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Метастатическое поражение шейных лимфатических узлов
Шейные лимфатические узлы являются частым местом метастазирования злокачественных опухолей, первичный очаг которых располагается в области головы и шеи. К ним, например, относятся плоскоклеточный рак верхних отделов дыхательных путей, а также метастазы рака слюнных желез и щитовидной железы.
Наиболее распространенным клиническим признаком является увеличивающееся образование шеи, которое обычно обнаруживается пациентом или его врачом. При подозрении на метастатическое поражения лимфатических узлов шеи для диагностики и определения наилучшей тактики лечения потребуется осмотр врачом-онкологом, инструментальные методы и биопсия.
Иногда новообразования вне области головы и шеи могут неожиданно метастазировать в шейные лимфатические узлы, что требует особенно тщательной диагностики для выявления первичного очага.
Лечение будет зависеть от типа и локализации первичной опухоли, которая распространилась в лимфатические узлы шеи, и, скорее всего, будет включать в себя комбинацию хирургического вмешательства, лучевой терапии и/или химиотерапии.
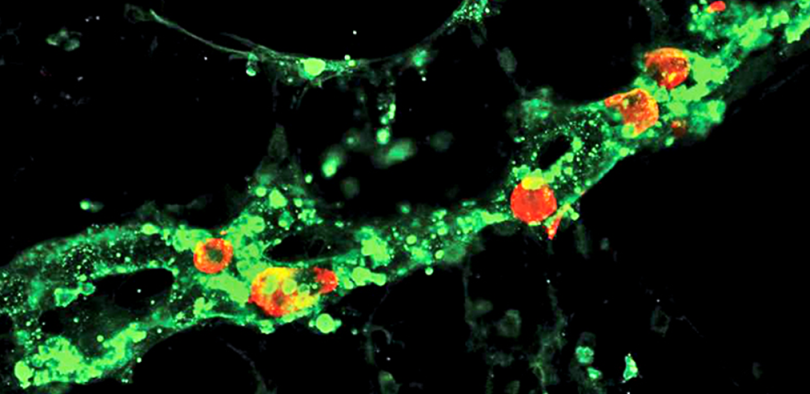
Иммунофлюоресцентная визуализация метастатических клеток меланомы (красные) внутри лимфатических сосудов (зеленые). Масштабная линейка: 100 мкм
(Science Advances/Michael Detmar Group ©)
Из чего состоит лимфатическая система шеи
Лимфатическая система шеи включает в себя сосуды и узлы.
Лимфатические капилляры — это тонкостенные структуры, состоящие из одного слоя эндотелиальных клеток. Они находятся во всех тканях организма и, объединяясь друг с другом, способствуют оттоку лимфатической жидкости в более крупные лимфатические сосуды.
Стенка лимфатических сосудов состоит из трех слоев: внутреннего слоя эндотелиальных клеток, среднего мышечного слоя и внешнего слоя соединительной ткани. В лимфатических сосудах гораздо больше клапанов, чем в венозных, при этом циркуляция лимфы полностью зависит от сжатия сосудов окружающими мышцами. Лимфатические сосуды дренируют лимфу в лимфатические узлы.
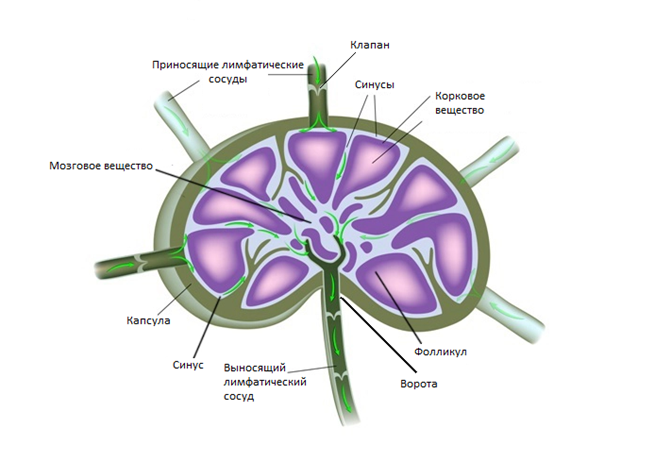
В среднем на каждой стороне шеи расположено до 75 лимфатических узлов. Снаружи узел покрывает капсула, под которой располагается субкапсулярные синусы – место куда попадает лимфатическая жидкость из приносящих лимфатических сосудов. Жидкость проходит сквозь ткань лимфатического узла, которая состоит из коркового и мозгового вещества, а затем выходит через ворота лимфатического узла и попадает в отводящие лимфатические сосуды. В итоге лимфа попадает в венозную систему в месте соустья внутренней яремной и подключичной вены.
Анатомическая структура лимфатического узла (Alila Medical Media/ Shutterstock ©)
Классификация лимфатических узлов шеи
На данный момент во всем мире рекомендована к использованию классификация Американского объединенного комитета по раку (American Joint Committee on Cancer (AJCC)) 8 издания от 2018 года:
Уровни лимфатических узлов шеи (Tenese Winslow LLC ©)
Диагностика
Осмотр
При пальпации шеи врач обращает внимание на расположение, размер, плотность и подвижность каждого узла. Особое внимание уделяется узлам, которые кажутся фиксированными к подлежащим сосудисто-нервным структурам и внутренним органам. Описание каждого узла становится важной частью медицинской документации, которая в дальнейшем может использоваться для оценки эффекта лечения.
Лучевые методы
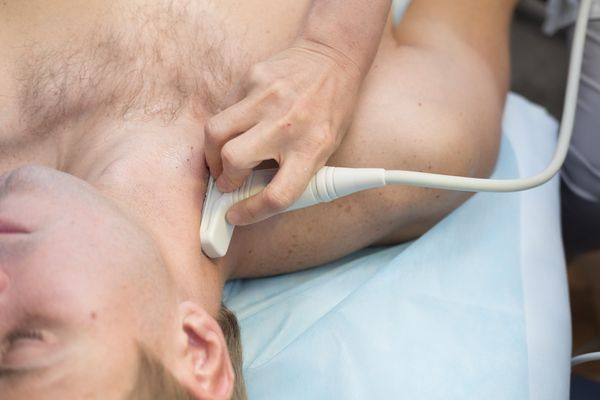
Преимуществами УЗИ перед другими методами визуализации являются цена, скорость исследования и низкая лучевая нагрузка на пациента.
Ультразвуковыми признаками метастатического поражения лимфатических узлов может быть образование сферической формы, нарушение структуры, нечеткие границы, наличие центрального некроза и др.
Поскольку не всегда по УЗИ можно с уверенностью сказать является лимфатический узел пораженным или нет, иногда одновременно выполняют тонкоигольную аспирационную биопсию под ультразвуковым контролем с последующим цитологическим исследованием материала из этого узла. Результат цитологического исследования зависит от навыков врача УЗИ и качества образца (т.е. наличия достаточного количества репрезентативных клеток).
С появлением систем высокого разрешения и специальных контрастных веществ КТ позволяет обнаруживать лимфатические узлы, которые могли быть пропущены при иных методах диагностики.
Ценность МРТ – превосходная детализация мягких тканей. МРТ превосходит КТ в качестве предпочтительного исследования при оценке ряда новообразований головы и шеи, таких как основание языка и слюнные железы. Размер, наличие нескольких увеличенных узлов и центральный некроз – критерии, общие для протоколов исследования КТ и МРТ.
Этот новый метод визуализации все чаще используется для определения стадии опухолей головы и шеи. Метод основан на поглощении 2-фтор-2-дезокси-D-глюкозы (ФДГ) метаболически активными тканями. Исследование также может быть объединено с КТ, чтобы улучшить разрешение получаемого изображения и более точно определить расположение образования.
Биопсия
Биопсия — это удаление небольшого кусочка ткани для исследования под микроскопом или для тестирования в лаборатории на предмет наличия признаков злокачественности. В подавляющем большинстве случаев проводится тонкоигольная аспирационная биопсия. Врач, выполняющий биопсию, может использовать УЗИ или КТ для выполнения процедуры. Иногда тонкоигольная аспирационная биопсия не позволяет поставить окончательный диагноз, и требуются другие виды биопсии, такие как трепан-биопсия или эксцизионная биопсия.
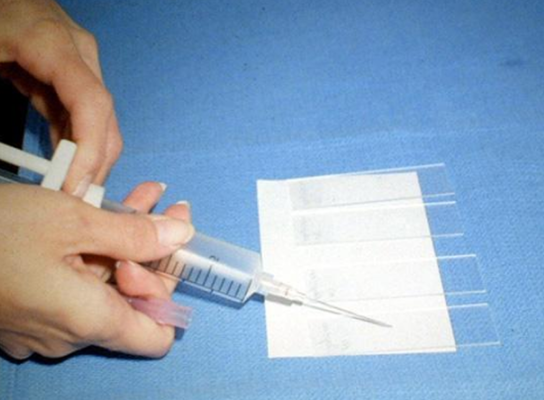 | 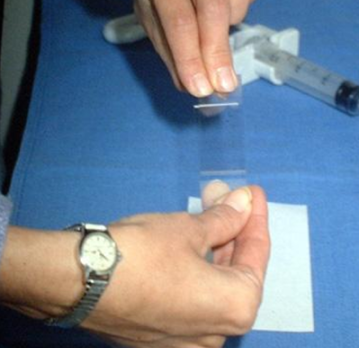 |
| Процесс приготовления предметных стекол для цитологического исследования. Материалом служит содержимое шприца после выполнения тонкоигольной аспирационной биопсии | |
План лечения
После определения диагноза и проведения всех диагностических исследований врач порекомендует оптимальный для пациента курс лечения. В конечном итоге лечение метастатического поражения лимфатических узлов зависит от типа и локализации первичной опухоли.
Существует три различных варианта лечения, которые могут быть использованы отдельно или в комбинации:
Хирургическое лечение
Хирургическое лечение обычно включает удаление лимфатических узлов шеи (лимфодиссекция) и последующее гистологическое исследование для точного определения стадии, так как это может существенно повлиять на дальнейшую тактику лечения. Хоть и не всегда, но чаще всего лимфодиссекция выполняется одновременно с удалением первичной опухоли.
Существуют различные виды лимфодиссекций:
Лучевая терапия
Лучевая терапия может быть назначена в качестве самостоятельного метода лечения в послеоперационном периоде, чтобы снизить вероятность рецидива либо в комбинации с химиотерапией в качестве самостоятельного или адъювантного лечения. Обычно адъювантная лучевая терапия необходима, если по результатам гистологического исследования обнаруживается несколько пораженных лимфатических узлов.
Химиотерапия
Химиотерапия обычно добавляется к лучевой терапии в качестве самостоятельного или адъювантного (послеоперационного) лечения. В некоторых случаях может использоваться индукционная химиотерапия с целью уменьшения объема образования и последующего хирургического вмешательства.
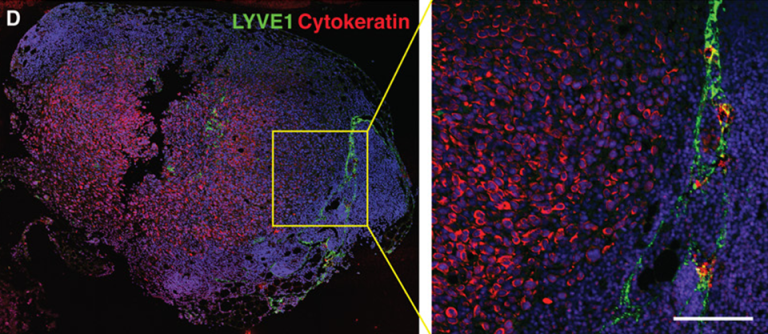
Иммунофлюоресцентная визуализация метастатически пораженного лимфатического узла с окраской на Цитокератин (красный) – маркер характерный для опухолевых клеток эпителиального происхождения. Масштабная линейка: 50 мкм
(Science Advances/Michael Detmar Group ©)
Прогноз
Метастазы в лимфатические узлы шеи могут возникать при онкологических заболеваниях различных локализаций, поэтому давать прогностические оценки для этой группы пациентов следует только после выявления первичной опухоли.
Факторы, влияющие на прогноз:
Наблюдение после лечения
Пациенты должны регулярно посещать своего специалиста по опухолям головы и шеи для оценки состояния на предмет любых признаков рецидива заболевания.
Стандартный график наблюдения
В первые 1–2 года осмотр и сбор жалоб рекомендуется проводить каждые 3–6 месяца, на сроке 3–5 лет – один раз в 6–12 месяцев. После 5 лет с момента операции посещать врача необходимо один раз в год или при появлении жалоб. У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен.
Список литературы:
Авторская публикация:
Амиров Николай Сергеевич
Клинический ординатор НМИЦ онкологии им. Н.Н. Петрова
Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Синдром распада опухоли
Синдром распада опухоли – симптомокомплекс, обусловленный быстрым разрушением большого количества клеток злокачественной неоплазии. Обычно возникает при лечении болезней системы крови, реже – при терапии других онкологических заболеваний. Сопровождается метаболическими расстройствами, которые становятся причиной развития аритмии, брадикардии, судорог, расстройств сознания, острой почечной недостаточности, поноса или запора, тошноты, рвоты, кишечной непроходимости и других нарушений деятельности различных органов и систем. Диагностируется на основании симптомов и данных лабораторных анализов. Лечение – инфузионная терапия, симптоматическая терапия, гемодиализ.
Общие сведения
Синдром распада опухоли – ургентное состояние, возникающее в процессе консервативного лечения онкологических заболеваний. Чаще всего диагностируется при острых лимфобластных лейкозах и лимфомах, реже – при хронических лейкозах и солидных новообразованиях различной локализации. Синдром распада опухоли обычно выявляется на фоне приема химиопрепаратов или после завершения химиотерапии, реже наблюдается при проведении лучевой терапии, в отдельных случаях развивается спонтанно. Сопровождается возникновением острой почечной недостаточности, обусловленной гиперурикемией. Представляет угрозу для жизни больного, требует неотложной коррекции. Лечение осуществляют специалисты в сфере онкологии, урологии и реаниматологии.
Причины
Обычно синдром распада опухоли развивается в процессе лечения злокачественных новообразований, что обусловлено интенсивным разрушением клеток опухоли под действием химиопрепаратов либо лучевой терапии. Лейкозы и лимфомы, особенно – лимфома Беркитта имеют изначальную склонность к такому распаду, усугубляющуюся после начала лечения. Риск развития синдрома распада опухоли увеличивается при новообразованиях больших размеров. Из-за относительно медленного роста сосудов, не успевающих за быстрой пролиферацией опухолевых клеток, в крупных опухолях часто образуются участки с недостаточным кровоснабжением. Эти участки могут некротизироваться как спонтанно, так и при проведении терапии, травматизации неоплазии или ухудшении кровообращения, обусловленном различными факторами (изменением состояния больного, сдавлением крупного питающего сосуда и т. д.).
При синдроме распада опухоли в течение короткого периода времени разрушается большое количество злокачественных клеток, содержащих фосфаты и пуриновые нуклеотиды. Нуклеотиды метаболизируются в печени с образованием мочевой кислоты. В крови резко возрастает уровень мочевой кислоты, фосфора, калия и некоторых других веществ. Наряду с перечисленными расстройствами при синдроме распада опухоли развивается лактацидоз, обусловленный нарушением функций печени вследствие поражения отдаленными метастазами и/или токсического воздействия продуктов распада неоплазии на клетки органа.
Возникают характерные для синдрома распада опухоли расстройства кислотно-щелочного и водно-солевого обмена, оказывающие негативное влияние на деятельность всех органов и систем. Все это происходит на фоне истощения, метастатического поражения лимфоузлов и отдаленных органов, лейкоцитоза, анемии, расстройств иммунитета и предшествующего накопления токсичных метаболитов в крови, что еще больше ухудшает ситуацию и может стать причиной резкой декомпенсации состояния пациента с синдромом распада опухоли.
Из-за закисления крови снижается pH мочи. Кристаллы мочевой кислоты осаждаются в мозговом веществе, собирательных трубочках и почечных канальцах, препятствуя фильтрации и выведению мочи. Отмечается снижение почечного клиренса и уменьшение скорости фильтрации почек. Дополнительным фактором, усугубляющим нарушения функции почек при синдроме распада опухоли, является гиперфосфатемия, сочетающаяся с гипокальциемией. Из-за снижения уровня кальция в крови повышается уровень паратиреоидного гормона, стимулирующего выведение фосфатов из организма.
В результате действия этого гормона в ткани почек пациентов с синдромом распада опухоли откладываются соли кальция, также препятствующие фильтрации и выведению мочи. Возникают азотемия, олиго- или анурия, сопровождающиеся накоплением токсичных продуктов обмена в организме. Развивается острая почечная недостаточность, представляющая угрозу для жизни больного синдромом распада опухоли. Гипокальциемия и гиперкалиемия становятся причиной нарушений деятельности сердечно-сосудистой системы. Расстройства обмена влекут за собой нарушения функций центральной нервной системы и системы пищеварения.
Выделение распадающимися клетками ферментов, образование очагов некроза и снижение иммунитета способствуют развитию воспаления, присоединению инфекции и последующему нагноению в зоне распада новообразования и прилегающих тканей. Инфекционные осложнения еще больше ухудшают состояние больного с синдромом распада опухоли, затрудняют процесс лечения и могут становиться причиной развития сепсиса. Еще одним опасным осложнением данного состояния является расплавление крупного сосуда, сопровождающееся обильным кровотечением.
Симптомы синдрома распада опухоли
Развитие синдрома распада опухоли сопровождается ухудшением состояния больного. Возникают прогрессирующая слабость и гипертермия. Отмечаются диспепсические расстройства: боли в животе, тошнота, рвота, отсутствие аппетита, запоры или диарея. При поражении ЦНС наблюдаются судороги, парестезии и нарушения сознания. Поражение сердечно-сосудистой системы при синдроме распада опухоли проявляется брадикардией, аритмией и артериальной гипотонией. О развитии почечной недостаточности свидетельствуют олигоурия или анурия. У пациентов с синдромом распада опухоли нередко возникает желтушность кожных покровов вследствие нарушения функций печени.
Наряду с общей симптоматикой наблюдаются проявления, обусловленные локализацией новообразования. При распаде рака молочной железы образуются крупные язвы. Синдром распада опухоли желудка и кишечника может осложняться расплавлением сосуда с последующим кровотечением или перфорацией стенки органа и развитием перитонита. При распаде рака легкого возможны кровотечения, возникновение пневмоторакса и отхождение обильной гнилостной мокроты.
Диагностика
Диагноз выставляют на основании клинических проявлений, данных лабораторных анализов и инструментальных исследований. Первым настораживающим признаком обычно становится уменьшение количества выделяемой мочи. Для выявления синдрома распада опухоли определяют уровень креатинина, мочевой кислоты, фосфатов и кальция в сыворотке крови. Оценивают состояние печени с учетом результатов печеночных проб. При необходимости назначают ЭКГ, КТ и УЗИ почек.
Лечение синдрома распада опухоли
Незначительные обменные нарушения корректируют в амбулаторных условиях. При появлении признаков развернутого синдрома распада опухоли пациентов госпитализируют в отделение онкологии или реанимации (в зависимости от тяжести состояния и выраженности нарушений). При тошноте и рвоте назначают противорвотные средства. При запорах применяют слабительные и клизмы. При аритмии используют антиаритмические препараты. Для коррекции водно-солевых и кислотно-щелочных нарушений больным с синдромом распада опухоли проводят инфузионную терапию. Осуществляют контроль диуреза и коррекцию питьевого режима. В тяжелых случаях пациентов направляют на гемодиализ. При необходимости назначают анальгетики и противовоспалительные средства.
Прогноз и профилактика
При своевременном начале лечения прогноз при синдроме распада опухоли обычно благоприятный. После коррекции метаболических нарушений наблюдается восстановление функции почек. При отсутствии либо позднем начале терапии синдрома распада опухоли возможен летальный исход вследствие острой почечной недостаточности, остановки сердца или осложнений, обусловленных распадом новообразования (внутреннего кровотечения, перитонита вследствие перфорации стенки полого органа либо тяжелых инфекционных осложнений).
Меры по предотвращению развития синдрома распада опухоли включают в себя обильное питье за 1-2 дня до начала приема химиопрепаратов, а также регулярный контроль уровня креатинина, мочевой кислоты, фосфатов и кальция в сыворотке крови. В первую неделю лечения анализы осуществляют ежедневно. При появлении клинических или лабораторных признаков синдрома распада опухоли лабораторные тесты проводят несколько раз в день.
Уход при распаде опухоли: что нужно знать родственникам больного
Публикуем краткую инструкцию по обработке распадающейся опухоли для родственников и ухаживающих за онкологическими больными в терминальной стадии заболевания. Об других аспектах ухода за человеком в конце жизни можно прочитать в книге «Рядом с тяжелобольным», выпущенной фондом помощи хосписам «Вера» в 2020 году.
Особого внимания при уходе требуют распадающиеся опухоли.
Врач или квалифицированная медсестра обязаны обучить вас правильным действиям. Внимательно следуйте их указаниям.
Распад опухоли всегда сопровождается опасностью кровотечения. При появлении малейших признаков кровотечения (при капиллярном кровотечении на поверхности раны появляются капельки крови) нужен покой и кровоостанавливающие средства. При наружном расположении опухолей к месту кровотечения следует приложить гемостатическую губку, наложить давящую повязку и холод. Если кровотечение обильное, то нужно прикладывать тампоны (сложенные из нескольких слоев марли) с аминокапроновой кислотой.
Если кровотечение не прекращается/не уменьшается, незамедлительно вызывайте скорую помощь (103, или общий номер экстренных служб 112).
При распадающихся опухолях внутренних органов может потребоваться срочная госпитализация больного.
Материал подготовлен с использованием гранта Президента Российской Федерации на развитие гражданского общества, предоставленного Фондом президентских грантов.
Рак лимфоузлов: симптомы, диагностика, лечение
Лимфатические узлы в организме человека выполняют роль биологического и механического фильтра. Лимфа собирает вредные вещества и бактерии, которые после уничтожаются лимфоузлами. Их в организме насчитывается около 500. Рак лимфоузлов – достаточно редкое заболевание, которое занимает 4% от всех видов онкологии. Оно развивается в виде самостоятельной патологии или при распространении метастазов от опухоли другой локализации.
Классификация рака лимфоузлов
При наличии в организме какого-либо воспалительного или инфекционного процесса лимфатические узлы реагируют на него увеличением, а иногда даже болезненностью. Если такое состояние не проходит длительное время, то это повод обратиться к врачу, поскольку патологию важно обнаружить на ранней стадии.
Рак лимфоузлов может развиваться в одной из двух форм:
Причины возникновения и факторы риска
Рак лимфоузлов имеет несколько возрастных пиков, в которые болезнь диагностируют чаще. Это период с 15 до 30 лет, еще в группу риска попадают люди старше 50 лет. Именно в это время риск развития лимфомы выше. Точные причины появления заболевания неизвестны. Врачи приводят лишь факторы риска, увеличивающие вероятность развития лимфомы:
Стадии
Лимфомы разного вида могут иметь разную степень распространения по организму. С учетом этого выделяют 4 стадии рака лимфоузлов.
Виды рака лимфоузлов
Кроме разделения по типу лимфомы, рак лимфоузлов имеет классификацию по месту локализации поражения. По этому критерию выделяют онкологию разных типов лимфатических узлов:
В процентном соотношении чаще всего возникает рак лимфоузлов в пазовой области (35%), далее – на шее (31%) и подмышками (28%). На прочие локализации онкологии приходится 6%. Наиболее благоприятный прогноз наблюдается при раке узлов в паху, подмышечных впадинах и под челюстью.
Симптомы и признаки рака лимфоузлов
Рак лимфоузлов может проявляться по-разному в зависимости от формы заболевания, которая развивается у пациента. При лимфогранулематозе наблюдаются следующие симптомы:
Болезнь вызывает разные симптомы при поражении конкретной группы лимфатических узлов. Если патология развивается в острой форме, то у пациента сразу возникают увеличенная степень потливости и резкое повышение температуры тела. Также наблюдается сильное похудение, которое прогрессирует со временем. С развитием заболевания появляются более характерные симптомы рака лимфоузлов:
Когда следует обратиться к врачу
Рак лимфоузлов требует своевременного обнаружения на самой ранней стадии, поскольку от этого зависит прогноз выздоровления. При наличии факторов риска или симптомов заболевания необходимо немедленно обратиться к врачу для проведения соответствующих диагностических мероприятий. В случае с онкологией лимфатической системы пациенту требуется помощь онколога. В нашем онкоцентре «София» на 2-м Тверском-Ямском пер. дом 10 работают лучшие специалисты, которые специализируются на диагностике и лечении онкологии разного типа.
Диагностика рака узлов в онкоцентре
При подозрении на рак лимфоузлов врач начинает с общего осмотра для обнаружения характерных признаков заболевания. Очень важно ответить на все вопросы специалиста, поскольку любые жалобы и проявления, а также перенесенные ранее заболевания могут дать врачу необходимую информационную базу для назначения успешного лечения в дальнейшем.
Важный этап осмотра – пальпация лимфатических узлов, что позволяет выявить их увеличение и болезненность. Также в онкоцентре «София» практикуются все современные методы диагностики, позволяющие с точностью 100% выявить заболевание. Пациенту могут быт назначены:
Лечение рака лимфоузлов
Схема лечения при лимфоме зависит от множества факторов: локализации опухоли, ее распространения по организму, размеров и наличия метастазов в других тканях и органах. Наилучшие результаты дает комплексный подход, при котором сочетают несколько способов лечения.
Химиотерапия
Метастазы лимфоузлов при раке требуют обязательного проведения химиотерапии. Она считается универсальным методом лечения и используется как самостоятельно, так и в сочетании с другими способами. Суть химиотерапии – внутривенное введение специальных противоопухолевых препаратов, которые уничтожают раковые клетки. Такие лекарства действуют и на здоровые ткани, что ведет к появлению побочных эффектов, но при распространении метастазов это единственный способ лечения.
Хирургия
Лечение рака лимфоузлов хирургическим методом заключается в их полном удалении. Такой способ также считается достаточно эффективным, поскольку позволяет минимизировать риск рецидива заболевания. Операция при раке лимфоузлов проводится с резекцией нескольких узлов регионального типа, что необходимо для уменьшения вероятности повторной онкологии.
Шейные, подчелюстные, паховые и подмышечные лимфоузлы удаляют под местной анестезией, а более глубокие – под общим наркозом. Иссеченные части могут использоваться для проведения гистологии и постановки правильного диагноза.
Лучевая терапия
Применение лучевой терапии рекомендовано совместно с оперативным лечением. Данный метод позволяет уничтожить раковые клетки, которые, возможно, остались после хирургического вмешательства. Также лучевая терапия применяется на ранней стадии в качестве подготовки к операции с целью уменьшения размеров опухоли.
Пересадка костного мозга
В лечении рака лимфоузлов сегодня используется еще один новый метод – трансплантация костного мозга донора. Эта операция позволяет давать очень оптимистичные прогнозы, особенно на ранней стадии заболевания.
Прогнозы лечения
Прогноз при раке лимфоузлов достаточно благоприятный. При таком заболевании лечение оказывается крайне успешным в 70-83% случаев, в которых наблюдается 5-летняя выживаемость. Число рецидивов составляет 30-35%. Чаще заболевание рецидивирует у мужчин, что объясняется более тяжелыми условиями труда и вредными привычками. В целом прогноз зависит от того, насколько рано была диагностирована болезнь и начато лечение. Не меньшее значение имеет возраст пациента.
Как записаться к специалисту в онкоцентре «София»
Чтобы получить консультацию специалиста в нашем онкоцентре, вам нужно воспользоваться любым удобным способом записи. Заполните онлайн-форму на сайте, введя все необходимые данные, или позвоните нам по контактному номеру +7 (495) 775-73-60.
Онкоцентр «София» открыт для вас не только в будние, но и в выходные дни, поэтому вы можете выбрать удобное для себя время приема. Мы находимся на 2-м Тверском-Ямском переулке, 10, недалеко от станций метро Тверская, Новослободская, Чеховская, Белорусская и Маяковская. Заботьтесь о своем здоровье и вовремя обращайтесь к врачу, не дожидаясь ухудшения состояния.