Ребенок все время подкашливает что это
5 причин детского кашля и когда бежать на рентген? Педиатр Сергей Бутрий
Какими бывают основные причины кашля у ребенка?
По моим субъективным оценкам, самая частая причина — это, безусловно, вирусные инфекции: задний носовой затек, простой бронхит, трахеит, ларингит с крупом и без, ковид и так далее.
На втором месте по частоте у детей с полутора до семи лет — обструктивный бронхит, или вирус-индуцированная бронхообструкция.
На третьем месте — психогенный кашель, он же кашлевой невроз (разновидность невроза навязчивых движений).
На четвертом — пневмония (воспаление легких).
На пятом — бронхиальная астма.
В практике педиатра встречаются и редкие причины кашля вроде коклюша, туберкулеза, инородного тела бронхов, гастроэзофагеальной рефлюксной болезни (ГЭРБ) и других.
Как отличить аллергический кашель от «нервного» или вирусного?
Обычному человеку относительно просто отличить от остальных только психогенный кашель. Он появляется исключительно во время бодрствования и полностью пропадает ночью, может не беспокоить почти весь день, а потом резко усиливаться (обычно во время негативных эмоций). Этот кашель имеет характерный «почерк»: 1–3 кашлевых толчка подряд, не более.
Отличить вирусный кашель от аллергического тоже можно, в основном по анамнезу и «почерку». Вирусный кашель имеет очевидное начало либо усиление, возникающее параллельно с другими катаральными симптомами: насморком, болью в горле, недомоганием и повышением температуры. Начало вирусного кашля относится к периоду, когда ребенок был полностью здоров до этого, а усиление — к тому времени, когда он еще не успел поправиться от прошлой ОРВИ или параллельно имел другой вид кашля.
У вирусного кашля обычно быстрая положительная динамика: он появляется в начале болезни, может сразу быть тяжелым, а может усиливаться к середине или концу болезни, но на пике тяжести держится совсем недолго, 2–7 дней.
Напомню, что и вирусный, и аллергический кашель обязательно присутствуют ночью, а нередко и усиливаются в ночные часы.
Затем вирусный кашель начинает быстро уменьшаться день ото дня, и крайне редко держится более 2–3 недель.
Аллергический кашель начинается без катаральных симптомов, его начало либо не связано ни с чем очевидным, либо связано с аллергенами (ходили в гости к людям, у которых дома кошка, или ребенок потерся носом о кошку, которая живет дома, либо начался период пыления деревьев, произошел контакт с другим ингаляционным аллергеном). Параллельно аллергическому кашлю часто усиливаются и другие проявления аллергии: ринит с выраженным зудом в носу и частыми чиханиями «сериями», возникают конъюнктивит, крапивница и так далее.
Когда «сухой» кашель переходит в «мокрый», ребенок выздоравливает?
В целом да, это довольно стандартная динамика: несколько дней сухого кашля, затем усиление интенсивности, несколько дней влажного интенсивного, затем день ото дня кашель все влажнее и легче (мокрота отходит уже с небольшого количества кашлевых толчков подряд), и постепенно ребенок поправляется.
Но мне важнее видеть саму динамику. Главное, что ребенок не застыл на пике надсадного кашля слишком долго (более недели) и положительная динамика уже началась. В противном случае это будет одним из критериев назначения анализов крови (общего анализа крови и С-реактивного белка), а также рентгенограммы легких. При этом кашель с начала и до конца может быть как мокрым, так и сухим, это менее важный критерий.
Как понять, что кашель не «остаточный»?
Здесь я смотрю на два критерия: продолжительность кашля и снижение качества жизни ребенка.
Стандартные ОРВИ дают быструю положительную динамику кашля: в первые дни интенсивность кашля нарастает, достигает пика (особенно ночью), держится на пике 2–5 дней и постепенно начинает уменьшаться. После прохождения пика кашель исчезает полностью за 1–2 недели. Если кашель длится заметно дольше, нужно искать этому объяснение.
Если говорить о качестве жизни, то почти всегда от кашля страдает больше родитель, чем ребенок. Ребенок кашляет, но нормально спит, нормально ест, и в целом бодрый и веселый, зато родители сходят с ума от тревоги.
Но иногда качество жизни ребенка все же падает из-за кашля, и очень заметно. При коклюше он может кашлять так сильно, что ломаются ребра, возникают кровоизлияния под конъюнктиву глаза и десятки раз за день повторяется рвота. Кашель может ухудшать сон. Все это должно быть только на пике кашля, то есть в эти пресловутые 3–7 дней, если дольше, то речь точно не об остаточном кашле. Происходит что-то серьезное, такой кашель точно нельзя игнорировать.
В каких случаях кашля требуется рентгенодиагностика?
Таких критериев достаточно много. Рентгенограмма легких нужна при подозрении на пневмонию (выраженная одышка, локальное усиление хрипов), на выпот в плевральной полости (при локальном ослаблении звуков легкого), на инородное тело и/или ателектаз (по данным анамнеза или перкуссии легкого), на эмфизему, на деструкцию легкого и так далее.
Главный повод сделать рентген — это выраженные клинические находки. Второй критерий — чрезмерно длительный кашель, когда требуется исключение туберкулеза и других затяжных болезней легких. Остальные критерии косвенные или утилитарные, под конкретные цели врача.
В любом случае рентгенодиагностика является дополнительным методом диагностики (тогда как сбор анамнеза и физикальное обследование — основными).
Рентгенограмма назначается уже после формирования у врача конкретной диагностической гипотезы, для ее подтверждения или опровержения.
Какие анализы сдавать при кашле
Чаще всего — никакие. Анализы, так же как и рентгенограмма легких, назначаются при нетипичных симптомах, при подозрении на что-то кроме обычного вирусного кашля. И рентгенограммы, и анализы нужны для проверки изначальной диагностической гипотезы.
Но если рентгенограммы нужны, чтобы выявить структурные изменения, то анализы или подтверждают степень выраженности бактериального воспаления (общий анализ крови, с лейкоцитарной формулой и со скоростью оседания эритроцитов; С-реактивный белок), или уточняют возбудитель болезни (бактериологический посев мокроты, полимеразная цепная реакция мазка из носоглотки, иммуноферментный анализ крови на антитела к возбудителю).
Самый частый вывод, который делает врач, основываясь на результатах этих дополнительных методов исследования — необходимость назначения антибиотика и выбор конкретного препарата.
Когда стоит использовать небулайзер?
Небулайзер нужен тогда, когда необходимо доставить лекарство непосредственно в гортань или бронхи. Чаще всего это требуется при вирус-индуцированной бронхиальной обструкции (обструктивном бронхите), стенозирующем ларингите (ложном крупе) и бронхиальной астме. Реже — при пневмониях и других заболеваниях.
Стандартные вирусные кашли, не осложненные бронхообструкцией или стенозом гортани, обычно не требуют ингаляций.
Однако поскольку небулайзеры стали избыточно популярны и есть почти в каждой семье, где растет ребенок, многие педиатры начали рекомендовать ингаляции с пустым физраствором (без лекарств) 2–3 раза в день при любом кашле. Я не вижу вреда от такой процедуры и нередко соглашаюсь, когда родители спрашивают, нужно ли это делать. Доказательств эффективности (сокращения длительности, интенсивности кашля или снижения частоты осложнений) мне не попадалось, но и свидетельств о вреде тоже.
Говоря о небулайзере, нельзя не упомянуть спейсер. Это более удобная и эффективная альтернатива небулайзеру при астме и других видах бронхиальной обструкции. Через спейсер в бронхи доставляются бронхолитики и ингаляционные стероиды. Он не требует электричества, помещается в любую дамскую сумочку и незаменим в путешествиях. Однако он менее популярен, чем небулайзер, видимо, потому что простой физраствор в него не нальешь, и показания к спейсеру не такие широкие и размытые, как к небулайзеру.
В каких случаях при кашле требуется госпитализация
Кашель с выраженной одышкой и падением сатурации ниже 92% требует постоянной подачи кислорода и мониторинга ситуации, поэтому таких пациентов госпитализируют. Самый очевидный пример — ковид с выраженным поражением легких.
В эту пандемию самые далекие от медицины люди вынуждены были выучить, что такое пульсоксиметр, сатурация и кислородозависимость.
Другим примером может являться острый приступ бронхиальной обструкции (астматической или вирус-индуцированной), в этом случае кислородная поддержка является вторичной, в стационаре проводится, прежде всего, интенсивная терапия по расширению бронхов и восстановлению возможности дышать без кислородной поддержки.
Кашель при эпиглоттите, при туберкулезе, при вдыхании инородного тела — все это примеры кашля, который опасен не сам по себе, а из-за первопричины. Амбулаторно (дома) решить эту проблему невозможно.
Фото: из личного архива Сергея Бутрия
Дифференциальная диагностика кашля у детей и его лечение
Кашель — защитный механизм очищения бронхов и трахеи. Он возникает при воздействии на «быстрые» или ирритативные рецепторы механических и химических раздражителей и на «медленные» С-рецепторы — медиаторы воспаления. Редкие кашлевые толчки физиологичны, он

При дифференциальной диагностике кашля очень важно различать его временные характеристики: остро возникший кашель; затяжной кашель, длящийся три и более недель после острого эпизода; рецидивирующий, возникающий периодически; длительный постоянный кашель.
Виды кашля
Остро возникший кашель. Характерен для острого вирусного катара верхних дыхательных путей, а также для воспаления в гортани (ларингит, круп), трахее (трахеит), бронхах (бронхит) и легких (пневмонии). При поражении дыхательной трубки кашель вначале сухой, непродуктивный — не ведет к отхождению мокроты и субъективно ощущается как навязчивый. При ларингите и трахеите он нередко приобретает лающий характер и металлический обертон. Сухой кашель сопровождает першение в горле при ларингите. При пневмонии кашель обычно бывает влажным с первых часов болезни, его нередко описывают как глубокий.
Влажный кашель характерен для развернутой картины бронхита, его толчки заканчиваются отхождением мокроты (у маленьких детей это воспринимается на слух), возникая вновь при ее накоплении. Отхождение мокроты субъективно воспринимается как облегчение.
В дифференциальной диагностике остро возникшего кашля важно убедиться в его связи с инфекцией (повышение температуры, наличие катарального синдрома). У ребенка с признаками острой респираторно-вирусной инфекции (ОРВИ) осиплость голоса, затруднение вдоха указывают на поражение гортани с возможной угрозой асфиксии (круп). Влажные хрипы в обоих легких указывают на бронхит: у старших детей они обычно крупно- и среднепузырчатые, у маленьких нередко мелкопузырчатые, что позволяет поставить диагноз бронхиолита.
Ключевой задачей при наличии признаков ОРЗ является исключение пневмонии — чаще всего при этом в легких хрипы отсутствуют или выслушиваются над ограниченным участком легкого, где также определяется укорочение перкуторного звука и/или изменение характера дыхания. Характер и сила кашля не указывают на этиологию пневмонии. Исключение составляет кашель стокато при хламидийной пневмонии у детей первых месяцев жизни: «сухой», отрывистый, звонкий, следует приступами, но без реприз, сопровождается тахипноэ, но не лихорадочной реакцией.
Спастический кашель характерен для бронхиальной астмы, а у детей первых лет жизни — при остром обструктивном бронхите или бронхиолите. При этих формах хрипы сопровождаются удлинением выдоха, что свидетельствует о наличии бронхиальной обструкции. Спастический кашель обычно малопродуктивен, навязчив, часто имеет в конце свистящий обертон.
В случае внезапного появления кашля, в том числе спастического, без признаков ОРВИ, следует подумать и об инородном теле в дыхательных путях, особенно у ребенка, ранее не имевшего спастического кашля. Для него характерен приступ коклюшеподобного кашля — навязчивого, но не сопровождающегося репризами. Такой кашель может длиться непродолжительное время, при продвижении инородного тела в более мелкие бронхи кашель может прекратиться. Инородное тело сопровождается часто вздутием одного легкого, над которым выслушивается ослабление дыхания и, нередко, свистящий выдох; при таких симптомах показана бронхоскопия.
Затяжной кашель (более 2 недель). Наблюдается достаточно часто, обычно после острого бронхита. Чаще всего он связан не столько с воспалительным процессом как таковым, сколько с постинфекционной гиперпродукцией мокроты и, нередко, с гиперчувствительностью кашлевых рецепторов. В расшифровке такого кашля важен учет возраста ребенка.
У грудных детей после обструктивного бронхита сохранение гиперсекреции слизи при повышении кашлевого порога обуславливает редкий влажный кашель в течение 4 недель и более; его отличительная особенность — наличие «хрипотцы» — клокочущих звуков в грудной клетке, слышимых на расстоянии, которые исчезают после кашля и возникают вновь по мере накопления мокроты. Мокрота из трахеи и гортани у грудных детей эвакуируется более редкими кашлевыми толчками, когда просвет бронхов будет почти полностью перекрыт. У таких детей кашель при давлении на трахею (или шпателем на корень языка) вызывается с трудом. Кашель, связанный с гиперсекрецией, постепенно стихает — как по частоте, так и по интенсивности.
При этом, однако, следует исключить кашель, связанный с привычной аспирацией пищи вследствие дисфагии — наиболее частой причиной затяжного кашля у грудных детей, как вскармливаемых грудью, так и искусственно. Установление факта дисфагии требует обычно наблюдения за процессом кормления, поскольку не всякая мать фиксирует внимание на связи кашля с приемом пищи. Помимо «поперхивания», «закашливания» во время еды для аспирации пищи характерно появление хрипов, которые быстро исчезают или меняют свою локализацию и интенсивность после кашлевого толчка. При рентгенографии грудной клетки у таких детей обычно выявляется затемнение или усиление легочного рисунка в области верхних долей.
Кашель при приеме пищи наблюдается и при наличии бронхопищеводного свища, отличительная его особенность — отделение обильной пенистой мокроты; наличие этого симптома требует проведения контрастного исследования пищевода и эзофагоскопии.
Для детей, имеющих, помимо дисфагии, желудочно-пищеводный рефлюкс, характерны приступы кашля во время сна. Обнаружение мокрой подушки подтверждает этот диагноз.
Затяжной кашель у детей раннего и дошкольного возраста нередко вызывается затеканием слизи в гортань из носоглотки при длительно текущем назофарингите, аденоидите, гипертрофии аденоидов; в отличие от кашля при бронхите, он не сопровождается хрипами в легких, часто имеет характер поверхностного и исчезает при лечении процесса в носоглотке. Затяжной эпизод бронхита с кашлем в течение 2–4 недель обычен для дошкольников с рецидивирующим бронхитом.
Затяжной сухой кашель у детей школьного возраста и подростков, который может длиться до 6 недель, нередок при трахеите или трахеобронхите, развивающихся при некоторых респираторно-вирусных инфекциях (РС-, рино-, парагриппозные вирусы). Он часто болезненный, приступообразный, приступ заканчивается отхождением комочка плотной слизи (фибринозные наложения). Специальными исследованиями, однако, было показано, что среди кашляющих более 2 недель детей этого возраста 25% и более переносят коклюш в характерной для них атипичной форме — без выраженной приступообразности и реприз.
Такое течение коклюша характерно как для не полностью привитых детей, так и детей, получивших 3 прививки и ревакцинацию в 18 месяцев. Дело в том, что противококлюшный иммунитет постепенно угасает и через 5–6 лет — к школьному возрасту — большинство привитых становятся восприимчивыми к этой инфекции. Атипичное ее течение у них способствует поздней диагностике (если вообще она проводилась) и распространению инфекции и заражению грудных детей, еще полностью не получивших всех прививок.
Затяжной кашель у подростков с коклюшем отличается отсутствием хрипов в легких, он обычно не усиливается и не приобретает специфического характера, как у не привитых. Иногда, однако, удается при давлении пальцами на трахею или шпателем на корень языка вызвать подобие коклюшного кашлевого толчка с высовыванием языка, покраснением лица, реже с типичной репризой. Бактериологический диагноз коклюша у этих детей редко удается, более надежно определение в крови антитоксических антител, которые у заболевших, в отличие от привитых, присутствуют в высоких титрах.
Рецидивирующий кашель. Характерен, прежде всего, для больных бронхиальной астмой — это одна из частых жалоб родителей детей, у которых диагноз астмы еще не установлен. Кашель, сопровождающий почти каждый эпизод ОРВИ, характерен и для рецидивирующего бронхита — он обычно влажный, затяжной, его длительность превышает 2 недели, он не сопровождается явными признаками бронхоспазма, который, однако, нередко выявляется при исследовании функции внешнего дыхания (ФВД) (проба с бронходилататорами).
При рецидивирующем обструктивном бронхите (РОБ) у детей до 3–4 лет кашель — влажный или «спастический» — возникает на фоне ОРВИ, обычно при наличии температуры и катарального синдрома. В отличие от кашля при бронхиальной астме он не носит характера приступа. Однако по виду кашля эти две формы вряд ли можно отличить, поскольку кашель и обструкция на фоне ОРВИ — наиболее распространенный тип обострения и бронхиальной астмы, особенно у маленьких детей. У многих из них диагноз РОБ со временем «перетекает» в диагноз астмы, если такие эпизоды повторяются более 3–4 раз или если периоды кашля связаны с воздействием не ОРВИ, а аллергена, физической нагрузки, холодного воздуха или возникают как бы вовсе без видимой причины — как следствие усиления воспалительных изменений в слизистой бронхов.
Длительный, постоянный кашель. Наблюдается при хронических болезнях органов дыхания, что сразу же отличает его от описанных выше видов кашля. Конечно, он может усиливаться или ослабевать в отдельные периоды времени, но принципиально важно, что ребенок практически постоянно кашляет.
Влажный постоянный кашель наблюдается при большинстве нагноительных заболеваний легких, сопровождающихся скоплением мокроты. Часто кашель особенно силен по утрам, после отделения мокроты он становится реже. Более «глубокий» на слух кашель типичен для бронхоэктазов, при пороках хрящей бронхов (синдром Вильямса–Кэмпбелла) он может иметь спастические обертона.
При муковисцидозе кашель часто бывает навязчивым и мучительным из-за вязкости мокроты, нередко сопровождается признаками обструкции. Диагноз нетруден при наличии других проявлений муковисцидоза — похудания, полифекалии, барабанных пальцев и др., однако существуют более легкие формы этой болезни, так что исследование электролитов пота показано у всех детей с постоянным кашлем.
Постоянный сухой кашель с изменением голоса может указывать на папилломатоз гортани. Сухой кашель, сопровождающийся одышкой, деформацией грудной клетки, признаками легочного сердца, барабанными пальцами характерен для фиброзирующего альвеолита.
Особого внимания заслуживает психогенный кашель, для которого также типичен постоянный кашель. Это обычно сухой с металлическим оттенком кашель, который наблюдается только в дневное время и исчезает во сне, его отличительная особенность — регулярность и высокая частота (до 4–8 раз в минуту), прекращение во время еды и разговора. Психогенный кашель возникает обычно как реакция на стрессовые ситуации в семье и школе, становясь затем привычным, он часто начинается во время ОРЗ, приобретая довольно быстро описанный выше характер. У части детей такой кашель имеет характер тика или проявления обсцессивно-компульсивного расстройства (синдром Жиля де ля Туретта).
Маленькие дети нередко кашляют при стрессе — обычно чтобы добиться своих целей; кашель усиливается до и во время осмотра врача, прекращаясь по его окончании (снятие «стресса ожидания»). Новый приступ кашля можно спровоцировать, коснувшись неприятной ребенку темы (капризы, соблюдение режима дня) или даже просто начав отвлеченный разговор, не обращая на ребенка внимания. Причиной закрепления кашлевого рефлекса у ребенка могут быть повышенная тревожность родителей, концентрация их внимания на респираторных симптомах. Такие дети требуют углубленного обследования для исключения органической патологии, иногда пробного лечения спазмолитиками и аэрозолями стероидов.
Некоторые виды кашля отличаются по своему характеру.
Битональный кашель (низкий, затем высокий тоны). Возникает при туберкулезных грануляциях из лимфобронхиального свища, иногда при инородных телах крупных бронхов. Является показанием для бронхоскопии.
Кашель при глубоком вдохе. Сопровождается болью, указывает на раздражение плевры; он проходит после обезболивания (кодеин, Промедол). Такой же кашель при рестриктивных процессах связан с повышением ригидности легких (аллергический альвеолит). Глубокий вдох вызывает кашель и у детей с астмой — он возникает как следствие бронхиальной гиперреактивности; поверхностное дыхание является составной частью ряда систем лечебной физкультуры (ЛФК), используемых для лечения астмы.
Ночной кашель. Характерен для бронхиальной астмы, он возникает обычно ближе к утру вследствие усиления бронхоспазма; нередко он указывает на аллергию к перу в подушке. У ряда детей ночной кашель представляет собой эквивалент астмы, поэтому таких детей надо обследовать соответственно. Ночной кашель наблюдается также при желудочно-пищеводном рефлюксе, старшие дети при этом жалуются на изжогу. Довольно часто ночной кашель возникает у детей с синуситом или аденоидитом вследствие попадания слизи в гортань и подсыхания слизистой при дыхании ртом.
Кашель при физической нагрузке — признак гиперреактивности бронхов, наблюдается у значительной части больных бронхиальной астмой.
Кашель с синкопами — кратковременной потерей сознания — возникает из-за снижения венозного притока при повышении внутригрудного давления и, вследствие этого, уменьшения сердечного выброса; состояние доброкачественное, кроме противокашлевых средств лечения не требует.
Лечение кашля
Борьба с кашлем ведется человечеством с незапамятных времен — даже сейчас, когда мы знаем о кашле так много, и родители, и многие педиатры рассматривают кашель как нежелательный симптом и стремятся его прекратить. Жалобы на кашель и настойчивые просьбы родителей лечить кашель связаны, по-видимому, не только с тем, что кашель — наглядный признак нездоровья ребенка. Субъективно кашель находящегося рядом или в близком окружении человека воспринимается как раздражающий, нервирующий феномен. Отсюда и стремление прекратить кашель во что бы ни стало.
Что нового дает нам современное понимание природы кашля? Во-первых, что причин кашля несколько и что подавлять имеет смысл лишь кашель, вызываемый «сухим» воспалением слизистой дыхательных путей — например, при ларингите, а также кашель, связанный с раздражением плевры. В тех же случаях, когда кашель ведет к удалению мокроты, подавлять его нецелесообразно и даже опасно. Важно разъяснять родителям, что кашель — это защитная реакция, направленная на очищение дыхательных путей в условиях гиперсекреции слизи и снижения эффективности мукоцилиарного клиренса. Практически, лечение кашля как такового требуется лишь в редких случаях, когда он существенно нарушает жизнедеятельность больного.
Антибиотики. Прежде всего, важно уяснить, что наличие кашля само по себе не является поводом для антибактериальной терапии. Она проводится только при доказанной бактериальной инфекции верхних дыхательных путей (отит, синусит, стрептококковая ангина) и поражении легких (пневмония, в т. ч. хроническая, муковисцидоз, пороки развития легких). В отношении острых бронхитов доказано, что антибактериальная терапия оправдана лишь при микоплазменной и хламидийной этиологии (10–15% от общего числа бронхитов, чаще в школьном возрасте), тогда как основная масса бронхитов, в т. ч. обструктивных, — вирусные заболевания.
Антибактериальное лечение коклюша, в т. ч. протекающего в виде длительного кашля при раннем начале (в первые 7–10 дней) может оборвать клинические проявления. В более поздние сроки ожидать большого эффекта от антибиотиков трудно, однако такое лечение в течение 2–3 дней прекращает бацилловыделение, так что оно вполне оправдано с эпидемиологической точки зрения. Доказанной эффективностью обладают эритромицин (50 мг/кг/сут) и кларитромицин (15 мг/кг/сут) в течение 10–14 дней или азитромицин (10 мг/кг/сут) 5 дней.
В литературе опубликованы, прежде всего отоларингологами, данные о применении местного антибиотика фузафунгина (Биопарокса) после операций тонзилло- и аденотомии, а также при аденоидитах, ОРВИ. Препарат обладает также местным противовоспалительным действием. С учетом того, что при ОРВИ происходит размножение пневмококков и гемофильной палочки, у детей группы риска его применение может быть оправдано. Однако при доказанных бактериальных инфекциях (стрептококковая ангина, отит и др.) Биопарокс не заменяет системных антибиотиков.
Лечение ларингита. При сопровождающем ларингит лающем кашле принято проводить ингаляции горячим паром — например, в ванной комнате с открытым краном горячей воды. Однако доказано, что этот вид лечения неэффективен как при крупе, так и при бронхитах. Метаанализ многочисленных исследований по лечению крупа показал, что наиболее эффективно предотвращает развитие (или прогрессирование) стеноза гортани в/м введение дексаметазона (0,6 мг/кг) или, в более легких случаях, ингаляции будесонида (Пульмикорта). Эти средства способствуют и быстрому прекращению кашля.
Противокашлевые и отхаркиваюшие средства. Сухой кашель теоретически является показанием для назначения противокашлевых средств, однако в большинстве случаев ОРВИ он через несколько часов сменяется влажным, при котором эти средства противопоказаны. В качестве противокашлевых средств у детей применяют, в основном, ненаркотические препараты — бутамират, декстрометорфан, глауцин, окселадин, пентоксиверин (табл. 1). В недавно проведенном исследовании было показано, однако, что ложка гречишного меда на ночь успокаивает ночной кашель у детей 2–18 лет с ОРВИ, по крайней мере, не хуже, чем доза декстрометорфана. А молоко со щелочью, чай с вареньем и т. п. «домашние» средства успокаивают лающий кашель при фарингите (першение в горле) не хуже, чем «антисептические» пастилки или спреи. Это дало основание ВОЗ рекомендовать при кашле только домашние средства.
В тех случаях, когда приходится назначать лекарственные средства от фарингита, с учетом того, что большинство средств содержит антисептики, нарушающие биоценоз полости рта, предпочтительно использовать ингаляции Биопарокса — бактериостатика, обладающего также противовоспалительными эффектами.
При влажном кашле подавление кашля недопустимо, так что вмешательство оправдано только при затрудненной эвакуации мокроты. Эффективность отхаркивающих средств (в основном, растительного происхождения) ставится под большое сомнение; к тому же их применение у маленьких детей может сопровождаться аллергической реакцией и рвотой. Тем не менее, эти средства (препараты мяты, алтея, солодки, душицы, мать-и-мачехи, аниса, багульника, чабреца и др.) применяют широко, что может быть оправдано их дешевизной и безопасностью (табл. 2). А вот использование дорогостоящих форм таких средств, хотя бы и содержащих экстракты экзотических растений (травы Гренландии, квебрахо, листья плюща), оправдано быть не может. Растирания грудной клетки препаратами, содержащими эфирные масла (эвкалипт, хвоя и др.) и бальзамы, которые всасываются кожей, не более эффективны, чем отхаркивающие.
В продаже имеются комбинированные средства, содержащие как отхаркивающие, так и противокашлевые средства (Бронхолитин, Туссин и др.) (табл. 1). Идея их создания — сделать кашель более редким, но более продуктивным, что должно успокаивать родителей. Эти комбинации также не имеют доказанной эффективности у детей, а вот их проверка у взрослых больных показала, что такие комбинации не улучшают отхождение мокроты, но существенно снижают показатели ФВД. Вряд ли после этого можно серьезно рекомендовать эти средства в практику.
Муколитики. Более оправдано применение муколитиков, особенно при хронических заболеваниях, сопровождающихся обилием вязкой мокроты (муковисцидоз, хроническая пневмония, пороки развития бронхов). Наиболее выражено муколитическое действие у N-ацетилцистеина, который в детской практике применяется, в основном, при муковисцидозе и хронических легочных нагноениях. Однако и его трудно отнести к незаменимым препаратам: например, в США у больных муковисцидозом ацетилцистеин применяют относительно редко, отдавая предпочтение вибромассажу. При наличии гнойной мокроты у больных муковисцидозом показан Пульмозим (дорназа-альфа), расщепляющий ДНК, накапливающуюся в мокроте при распаде клеточных элементов (табл. 3). Применение этих средств допустимо лишь в условиях, где можно провести постуральный дренаж после их введения.
Применять ацетилцистеин при острых заболеваниях, в т. ч. бронхитах, не следует, поскольку при них вязкая мокрота — редкость, а возможности провести постуральный дренаж в случае «заболачивания» легкого жидкой мокротой отсутствуют, да и разрешен этот препарат с 12 лет.
При острых и рецидивирующих бронхитах улучшение мукоцилиарного транспорта лучше достигается с помощью карбоцистеина и амброксола, последний может использоваться как внутрь, так и в виде аэрозоля — у детей, получающих ингаляции симпатомиметика по поводу обструктивного бронхита.
Подавление кашля, сопровождающего обструктивный синдром, также не является самоцелью — применение симпатомиметиков, ликвидируя бронхоспазм, способствуют и прекращению кашля (табл. 4). При астматическом статусе, сопровождающемся формированием слепков бронхов, попытки применения N-ацетилцистеина могут привести к усилению бронхоспазма.
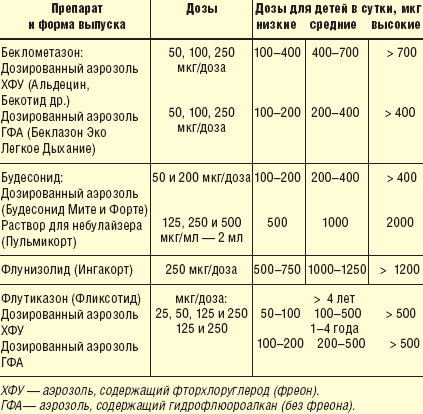
Противовоспалительные средства. Использование местно действующих ингаляционных кортикостероидов (ИКС) составляет основу терапии среднетяжелой и тяжелой бронхиальной астмы. Используют как дозированные ингаляторы (беклометазон, будесонид, флутиказон), так и растворы для небулайзера с будесонидом (Пульмикорт), особенно у детей до 3–5 лет (табл. 5). Подавляя воспаление в слизистой бронхов, ИКС способствуют прекращению вызываемого им кашля.
ИКС могут применяться и при респираторных инфекциях более тяжелого течения, при которых кашель связан, в первую очередь, с воспалительным процессом в слизистой оболочке бронхов. В частности, применение этих средств в судорожном периоде коклюша снижает частоту приступов кашля и его интенсивность. ИКС (вместе с симпатомиметиками) могут применяться при лечении обструктивного бронхита (особенно рецидива РОБ) у маленьких детей. И хотя ИКС не сокращает длительность заболевания, они оказывают положительное влияние на тяжесть острого периода; есть также данные о снижении частоты рецидивов обструкции при продолжении лечения ИКС в течение 2–4 недель после окончания острого периода. При длительном кашле на почве трахеита ИКС также часто приносят стойкое облегчение.
Использование ИКС, по понятным причинам, не может быть «средством борьбы с кашлем» при большинстве респираторных инфекций. Альтернативой им является нестероидный противовоспалительный препарат фенспирид (Эреспал — сироп 2 мг/мл), не обладающий, как правило, серьезным побочным действием. Этот препарат улучшает мукоцилиарный клиренс, обладает активностью как спазмолитик и блокатор Н1-гистаминовых рецепторов. У многих больных, особенно с рецидивирующими бронхитами, в т. ч. обструктивными, хронической патологией Эреспал (в дозе 4 мг/кг/сут, у детей старше 1 года — 2–4 ст. ложки в день) приносит отчетливое облегчение кашля и состояния в целом.
Лечение психогенного кашля. Детям с психогенным кашлем обычно не помогают противокашлевые средства, отхаркивающие, муко- и спазмолитики. Их лечение (после исключения возможной органической причины кашля) обычно требует назначения нейролептиков, гипнотерапии и проводится совместно с психоневрологами. При наличии расстройств компульсивно-обсцессивного типа есть опыт использования медленно нарастающих доз Клофелина. Лечение требует обычно значительного времени (многие месяцы), хотя в отдельных случаях кашель может внезапно исчезать и начинаться снова (в отдельных случаях в виде навязчивого чихания).
В. К. Таточенко, доктор медицинских наук, профессор
НЦЗД РАМН, Москва