заложенность носа при ковиде что делать
Заложенность носа при коронавирусе: есть ли заложенность при ковиде, на какой день? Чем лечить?
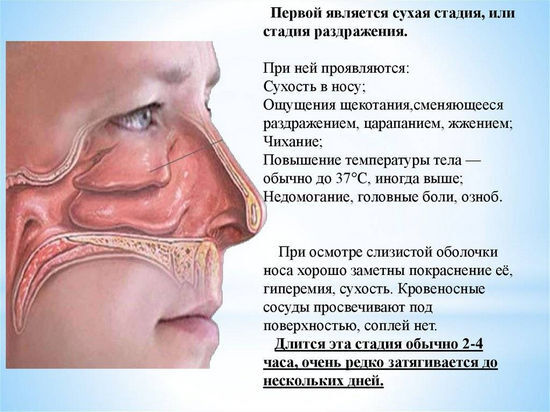
Несмотря на то, что при COVID-19 чаще всего насморк отсутствует, такие случаи не редкость. Заложенность носа при коронавирусе обычно не сопровождается выделением слизи из носа.
Из-за чего появляется заложенность носа при коронавирусной инфекции
Данный симптом нередко приводит ковидных больных к потере обоняния. Происходит из-за того, что патоген поражает особые рецепторы, отвечающие за способность человека улавливать ароматы.
Закладывать нос может при выделении большого количества слизи, однако при COVID-19 насморк появляется не всегда.
Заложенность возникает в результате:
Часто аллергический ринит могут вызывать спреи и капли, которые сегодня используются в качестве средств против насморка.
Важно помнить, что при коронавирусной инфекции нельзя пользоваться такими средствами без назначения врача, так как они часто способствуют аллергическим реакциям.
Какой насморк может быть при Ковид-19
Как показывает клиническая практика, при COVID-19, протекающем в легкой форме, выделений из носа не наблюдается. Сопли являются реакцией на вторичное инфицирование ослабленной слизистой бактериальным патогеном. Также они могут быть следствием аллергической реакции. Такие виды ковидного насморка относят к малосимптомной или субклинической форме.
По типу и цвету выделений из носа у больного можно сказать, чем вызвано появление ринита. Чаще всего выделения при Ковиде могут быть прозрачными или мутноватыми, без неприятного запаха.
Кроме этого, сопли могут иметь следующие характерные признаки:
При коронавирусе заложенность носа не бывает длительной, при этом больной может частично дышать носом. Выделений бывает мало, если не развивается вторичное заболевание на фоне вирусной инфекции. Если у больного развивается аллергическая реакция, то ему приходится дышать ртом.
Чаще всего обильные выделения из носа при COVID-19 встречаются у детей, которые переносят эту инфекцию как обычное ОРВИ, при условии, что у них нет тяжелых хронических патологий.
Как долго длится заложенность носа при Ковид-19
Многих людей интересует, на какой день начинается такой симптом и как долго он длится.
У больного легкой или атипичной формой COVID-19 нос закладывает на второй-третий день после инфицирования. Нередко это может быть единственным симптомом недомогания человека. У детей заложенность носа при Ковиде-19 длится от 5 до 7 дней. При этом малыш может чувствовать себя нормально.
Вторичная инфекция может присоединиться на 4-5 день, тогда у взрослых начинаются обильные выделения из носа, по цвету которых можно судить о том, какой второй патоген поразил ослабленную коронавирусом слизистую носа.
Вторичная инфекция присоединяется при сниженном иммунитете.
При наличии хронических заболеваний носоглотки следует придерживаться рекомендаций врачей, которые не дадут опасной нфекции из легкой и субклинической формы перерасти в тяжелую.
Что делать, если у больного Ковид-19 и заложен нос
Лечить такую патологию, как обычное ОРВИ, нельзя, так как можно только усугубить ситуацию. Что делать при наличии заложенности носа может сказать только врач, которого нужно обязательно вызвать на дом, если тест покажет положительный результат.
Обычно после осмотра пациента в качестве симптоматической терапии медики могут назначить препараты:
Итоги
В отношении заложенного носа при коронавирусе следует запомнить следующее:
Закладывает нос при коронавирусе: почему заложен нос после ковида? Как заложен и что делать?
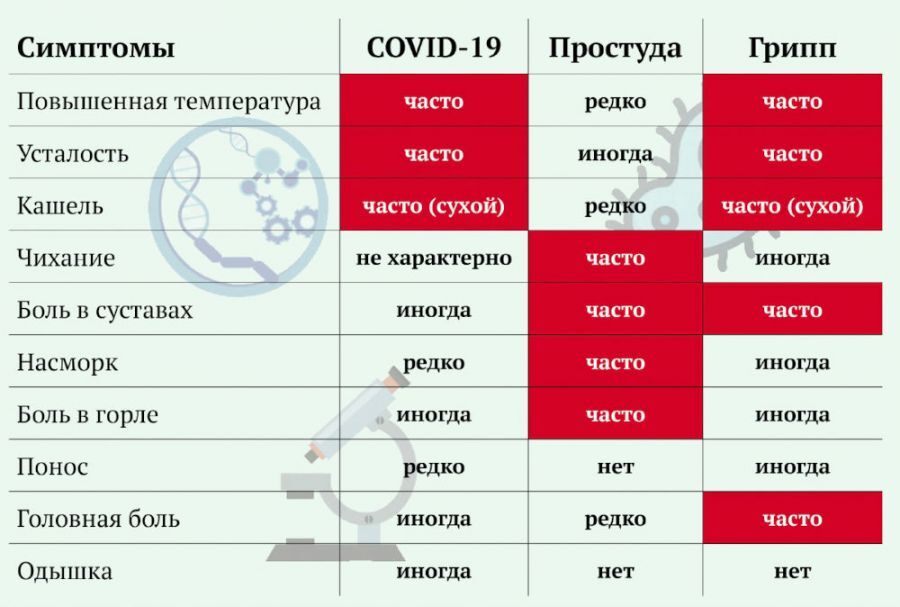
Заложенность носа при коронавирусе встречается только у 5%пациентов – таковы данные статистики. Это значит, что подобный симптом скорее является исключением и не вписывается в классическую триаду, где уже есть кашель, одышка и повышенная температура.
Бывает ли заложенность
В большинстве случаев Covid-19 развивается без насморка, хотя некоторая заложенность все же возможна, и возникает она чаще в начале болезни. Поэтому многие принимают ее за проявление ОРВИ и не связывают с новой коронавирусной инфекцией.
Врачи предупреждают, что заложенность носа вполне может быть одним из первых признаков Sars-CoV-2 и советуют не расслабляться и наблюдать за своим состоянием.
Ковидная инфекция действует на организм несколько иначе, по сравнению с ранее известными респираторными вирусами. Проникая в верхние дыхательные пути, она довольно быстро спускается вниз и поражает легкие, провоцируя воспалительный процесс. Вот почему насморк и отечность в носу отмечаются намного реже, чем при обычной ОРВИ.
Кроме того, нельзя исключать параллельное заражение другим вирусом, вызывающим простуду и ОРЗ. В такой комбинации возможен даже сильный насморк с обильными соплями. Клиническая картина при этом может включать симптоматику со стороны и верхних, и нижних дыхательных путей.
Характерный симптом
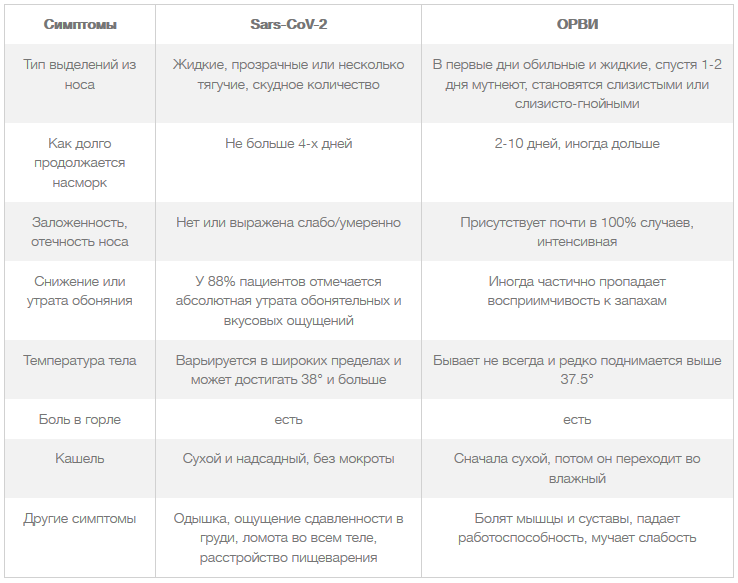
Для Covid-19 характерны прозрачные или слегка мутноватые выделения из носа без постороннего запаха. Особенность также в том, что даже если заложен нос, то дыхание блокируется не полностью, как бывает при традиционном ОРВИ.
Из носа почти или совсем не течет, дышать можно почти свободно, сосудосужающие капли могут понадобиться разве что перед сном. Отсутствует и безудержное чихание, поскольку нет раздражающего фактора в виде назальной слизи, и не слезятся глаза.
У взрослых нос закладывает из-за того, что «входными воротами» инфекции являются в основном именно слизистые носоглотки. После попадания туда Sars-CoV-2 начинает размножаться и провоцирует тем самым отечность, что в результате приводит к сужению полостей носа и затрудняет свободное дыхание.
Слизистая пересыхает и усиленно вырабатывает муконазальный секрет. Но его мало, так как коронавирусная инфекция достаточно быстро спускается дальше вниз и поражает преимущественно нижние дыхательные пути.
У взрослых цвет соплей не может быть желтым, зеленым или бурым, поскольку воспалительный процесс не развивается в носовых пазухах и ходах. В этом случае речь будет идти о присоединении бактериальной инфекции или другом ЛОР-заболевании.
Исключить коронавирус позволяют следующие признаки:
Описанные варианты насморка нетипичны для Covid-19 и служат поводом для обращения к отоларингологу.
Как отличить коронавирус от ОРВИ
Таким образом, комбинация насморк + температура не всегда означает заражение коронавирусом. В пользу ОРВИ говорят такие признаки:
Чем лечить
Лечение коронавирусного насморка совершенно не отличается от такового при простуде и ОРВИ. Быстрее избавиться от него помогут капли и спреи сосудосуживающего и иммуномодулирующего действия.
Если нос заложен сильно и мешает нормально дышать, то рекомендуется использовать Отривин, Длянос, Нафтизин и другие средства, снимающие отечность.
Средства с сосудосуживающим эффектом нельзя применять дольше недели и чаще 4 раз в день, чтобы избежать привыкания.
Для повышения местной иммунной защиты есть капли и мази на основе интерферона, которые подавляют размножение вирусных частиц (Виферон, Гриппферон).
Заложенность пройдет быстрее, если промывать нос солевым раствором, приготовленным дома (1 ч. л. соли на стакан воды), или аптечным средством из списка:
Что делать, если заложенность не проходит
Иногда заложенность остается слишком долго, и невозможность полноценно дышать без сосудосуживающих капель просто изматывает. Почему это происходит и сколько длится? Виновником затяжного насморка чаще всего являются аллергены или инфекционные агенты.
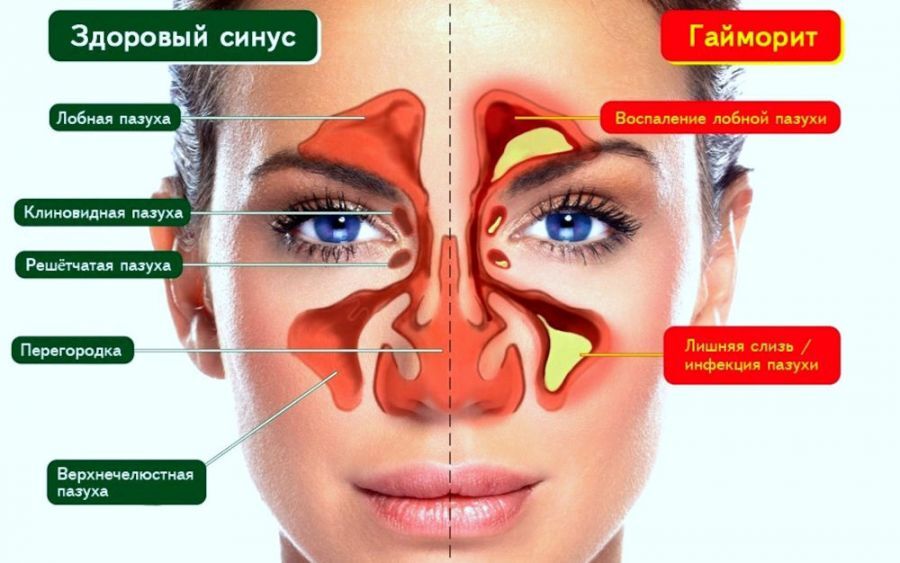
Проблема требует решения, так как продолжающееся воспаление в слизистых способно спровоцировать более серьезные последствия. Например, гайморит, атрофический ринит или полипозный синусит. Самая распространенная причина – вялотекущий воспалительный процесс.
Если сопли не прошли в течение 2-3 недель, провокаторами могут быть:
Точную причину определяет лечащий ЛОР-врач. По результатам обследования могут назначаться иммуномодуляторы, растительные адаптогены и/или витаминно-минеральные составы. Если установлена бактериальная природа заложенности, выписывают антибиотики.
Препараты первого выбора – пенициллины, которые при непереносимости или появлении побочных реакций могут заменяться цефалоспоринами или макролидами.
Заложенность носа способна длиться 2 месяца и больше, хотя такие случаи достаточно редкие. Тогда вылечить ее помогают такие антибиотики:
При выявлении в анализах крови высокого уровня антител lgE диагностируется аллергический ринит. При отсутствии или неправильном лечении он имеет свойство переходить в хроническую форму, что проявляется непроходящим насморком.
В первую очередь необходимо обнаружить сам аллерген, затем купировать реакцию организма на него и стимулировать восстановление пораженных структур.
Обычно поллиноз – аллергия на цветение – обостряется только в периоды цветения опыляемых ветром трав. Однако при ошибках терапии у человека могут возникнуть перекрестные аллергические реакции, которые способны спровоцировать бытовая химия, продукты, пыль, шерсть домашних животных и пр. Для их устранения назначаются антигистаминные средства.
Капли в нос
В зависимости от причины, которая не дает насморку пройти окончательно, врачи выписывают разные капли:
Иногда нос заложен из-за скопления содержимого в придаточных пазухах, и его выведение оттуда затрудняется. В таком случае применяются муколитические препараты для разжижения и эвакуации назального секрета, за счет чего уменьшается и проходит воспаление.
Указанные средства должны применяться только по назначению врача, так как они повышают секреторную активность носовых желез. Их бесконтрольное использование может привести к развитию медикаментозного ринита, то есть дать обратный результат.
Советы, как устранить заложенность и частые вопросы
Если дома есть небулайзер, то хорошо делать аэрозольные – не паровые! – ингаляции. Они не греют нос, что могло бы спровоцировать распространение инфекции в ЛОР-органах. Для снятия заложенности подойдут такие лекарства, как Тонзилгон, Деринат, Ротокан, Ацетилцистеин, Интерферон. Антибиотики используются только по рекомендации врача. Лечебный курс состоит из 4 процедур в день на протяжении недели – 10 дней.
Чтобы снять воспаление и повысить местный иммунитет, можно закапывать в нос смесь сока каланхоэ и алоэ.
Проверенное средство для снятия заложенности и облегчения дыхания – бальзам Золотая Звезда, которым смазывают крылья носа.
Многим помогает масло облепихи – его закапывают в нос по 2 капли в каждую ноздрю, 3-4 раза в день. Еще одно средство – луковый сок, смешанный с растительным маслом.
Солевым раствором можно не только промывать нос, но и делать с ним турунды. Ватные или марлевые тампоны, смоченные в растворе, вводят в носовые ходы и держат по нескольку минут.
На какой день появляется заложенность носа при коронавирусе?
Как правило, уже в 1 или 2-й. Более позднее проявление нетипично, так как вирус не задерживается на слизистых и быстро спускается в легкие. Если насморк появился позже, в разгар болезни или уже после выздоровления, можно подозревать присоединение бактериальной составляющей на фоне снижения иммунитета.
Какие физиопроцедуры помогают от вялотекущего насморка?
Эффективны сеансы электрофореза и фонофореза, УВЧ-терапия, назначаемые в комплексном лечении бактериальных ринитов, гайморитов, сфеноидитов и других патологий верхних дыхательных путей.
COVID-ассоциированная аносмия. Практические советы врачу
Аносмия – один из наиболее типичных симптомов COVID-19. Эксперты сходятся во мнении, что применение местных кортикостероидов при нарушениях обоняния на фоне инфекции COVID-19 более эффективно и безопасно, чем использование препаратов системного действия.
11 марта 2020 г. ВОЗ официально объявила о начале пандемии COVID-19. Уже 28 марта 2020 г. президент Британского общества ринологов профессор Хопкинс обратил внимание медицинской общественности на то, что новый вирус может вызвать аносмию у инфицированных пациентов. По данным A. Vroegop и соавт. к маю того же года пандемия SARS-CoV-2 повысила осведомленность о гипосмии или аносмии как о потенциальной сопутствующей симптоматике [1].
Исследования аносмии при COVID-19 доказывают, что потеря обоняния имеет большое клиническое значение не только как фактор, снижающий качество жизни пациента и увеличивающий риск бытовых несчастных случаев, но и как симптом, позволяющий своевременно выявить заболевание на ранних стадиях и при легкой форме течения. Специалисты призывают организаторов здравоохранения и ВОЗ особенно отметить, что пациенты с изолированным нарушением обоняния могут быть скрытыми носителями и распространителями вируса [2]. Включение аносмии в критерии для самоизоляции могло бы помочь предотвратить распространение пандемии и снизить число заболевших, в том числе, ЛОР-врачей и хирургов, которых в Европе стало больше, чем инфицированных врачей других специальностей [3, 4].
Аносмия при заболеваниях верхних дыхательных путей
К сегодняшнему дню известны более 200 различных вирусов, провоцирующих заболевания верхних дыхательных путей, и многие из них могут вызывать аносмию [4]. Механизмы нарушения обоняния при вирусных инфекциях достаточно хорошо изучены. Так, при гриппе нарушение восприятия запахов носит сенсоневральный характер, тогда как при прочих острых респираторных заболеваниях ольфакторная дисфункция обусловлена кондуктивными и смешанными причинами.
У пациентов ЛОР-профиля ринологическая патология становится причиной 75% диагностируемых нарушений обоняния [5]. При хроническом риносинусите аносмия наблюдается в 25% случаев, а при полипозном процессе – при 80% [6, 7]. При данных нозологиях потеря обоняния также имеет кондуктивный характер и связана с отеком слизистой, нарушением рН секрета боуменовых желез, метаплазией эпителия, а на поздних стадиях и фиброзным перерождением ткани, а также с механической обструкцией носовых ходов полипами [8].
Исследования показывают высокую распространенность обонятельных расстройств у пациентов с аллергическим ринитом – от 21,4% до 60% [9]. В основе нарушения восприятия запахов лежит отек слизистой, гиперсекреция слизи, повышение концентрации эозинофилов, эозинофильного катионного белка и триптазы в носовой слизи [10]. Таким образом, в большинстве случаев работа обонятельного анализатора нарушается лишь вторично за счет отека и блокирования обонятельной области [11].
Механизм развития аносмии при COVID-19
Изначально ученые предположили, что нарушение обоняния при новой коронавирусной инфекции, как при гриппе, возникает в результате повреждения обонятельного эпителия и гибели ольфакторных нейронов и, следовательно, носит сенсоневральный характер [12]. Эксперимент на мышах продемонстрировал стремительное распространение коронавируса по нейронам в обонятельную луковицу и соседние отделы головного мозга [13].
Более позднее исследование D. Brann и соавт., проведенное также на мышах, убедительно продемонстрировало роль в развитии аносмии рецепторов ACE-2 и TMPRSS2. Эти рецепторы, которые SARS-CoV-2 использует для проникновения в клетки, экспрессируются на слизистой оболочке обонятельного эпителия, однако не на обонятельных сенсорных нейронах, а на поддерживающих клетках и стволовых клетках базального эпителия. Подгруппы поддерживающих клеток, клеток желез Боумена и клеток базального эпителия обонятельной зоны коэкспрессируют рецептор CoV-2 ACE2 и протеазу белка шипа TMPRSS2 на уровнях, сравнимых с уровнями, наблюдаемыми в клетках легких. В зрелых же обонятельных сенсорных клетках ACE2 и TMPRSS2 не экспрессируются. Эти наблюдения предполагают, что CoV-2 не проникает непосредственно в нейроны, а его мишенью являются поддерживающие и стволовые клетки обонятельного эпителия [14].
Сегодня рассматривается и другие теории нарушения обоняния при COVID-19. Пока специалистам не удалось выработать единое мнение, многие придерживается мультифакторной теории, согласно которой аносмия при SARS-CoV-2 имеет смешанный характер.
Особенности COVID-ассоциированной аносмии
Исследования показывают, что наиболее типичными симптомами COVID-19 являются оториноларингологические и пульмонологические проявления: кашель, боль в горле и одышка. Ринорея, заложенность носа, головокружение и нарушение обоняния встречаются реже, но в то же время COVID-19 может проявляться исключительно изолированной внезапной гипо- или аносмией [15].
Дизосмия при COVID-19
Методы восстановления обоняния при COVID-ассоциированной аносмии
Нарушение обоняния при SARS-CoV-2 имеет транзиторный характер, и несмотря на то, что трудно переносится пациентами, не требует системных мер лечения.
Если аносмия теряет обычный транзиторный характер и персистирует после купирования других симптомов заболевания, следует назначить контроль обонятельной функции в динамике и рассмотреть вопрос о рекомендации больному дополнительных медикаментозных и немедикаментозных средств для скорейшего восстановления [19, 20].
Обонятельная тренировка
Обонятельный тренинг применяется при дизосмии самой разной этиологии, и назначение его при персистирующей, вызванной COVID-19 аносмии, представляется рациональным.
Тренировка проводится пациентом самостоятельно и представляет собой регулярное, от 2 до 8 и более раз в день, вдыхание носом ароматических пахучих веществ. Наборы одорантов составляются произвольно. В частности, это могут быть эфирные масла, нанесенные на ватный диск.
Первое исследование тренинга с помощью набора эфирных масел (роза, эвкалипт, лимон, гвоздика 2 раза в день) было проведено T. Hummel и соавт. у пациентов с поствирусной, посттравматической и идиопатической аносмией. Через 12 нед в группе контроля восприятие запахов не изменилось, тогда как у пациентов, регулярно тренирующих ольфакторную систему, отмечалось улучшение обоняния. Также высокая эффективность тренинга была доказана и для пациентов с гипосмией, связанной с болезнью Паркинсона [26].
Исследователи предполагают, что патофизиологический механизм улучшения обоняния на фоне тренинга связан с повышением регенеративной способности ольфакторных нейронов в ответ на стимуляцию пахучими веществами. Для достижения хороших результатов курс тренировок должен быть длительным, и каждые три месяца следует менять набор одорантов.
Возможности применения интраназальных кортикостероидов при COVID-ассоциированной аносмии
Отдельного внимания заслуживает вопрос о медикаментозном лечении расстройств обоняния, вызванных инфицированием коронавирусом. Доказательных положений в этой области пока не существует. На данный момент эксперты соглашаются с тем, что назначение системных кортикостероидов не рекомендуется, так как это повышает риск развития интерстициальной пневмонии и острой дыхательной недостаточности и нивелирует манифестацию основных симптомов заболевания [4, 19, 20, 27]. В то же время многие эксперты придерживаются мнения, что при нарушениях обоняния на фоне коронавирусной инфекции можно рекомендовать кортикостероиды назального применения [21, 22].
Стоит отметить, что опубликованные положения документа ВОЗ ARIA (Аллергический ринит и его влияние на астму) и EEACI (Европейская академия аллергологии и клинической иммунологии) настоятельно рекомендуют больным бронхиальной астмой, аллергическим ринитом (АР) и полипозным риносинуситом продолжать базисную терапию ингаляционными и/или интраназальными кортикостероидами в обычном режиме даже в том случае, если произошло инфицирование коронавирусом. Отмена базисной терапии при сезонном АР приводит к усилению симптомов, в частности чихания, и распространению инфекции [27]. Кроме того, кортикостероиды способны повышать защитный потенциал эпителиального покрова верхних дыхательных путей, в том числе к воздействию вирусов [19, 28].
Дополнительную безопасность для местного применения кортикостероидов обеспечивает их присутствие в дегидрированной форме, в частности входящей в состав лекарственного препарата Полидекса с фенилэфрином. Дегидрированная форма дексаметазона метасульфобензоат натрия в составе препарата обеспечивает безопасное топическое действие и исключает системное воздействие и передозировку.
Назальный спрей Полидекса с фенилэфрином – многокомпонентный препарат, содержащий неомицина сульфат (1 г), полимиксина В сульфат (1 000 000 ЕД), дексаметазона метасульфобензоат натрия (0,025 г) и фенилэфрина гидрохлорид (0,250 г), и доказавший свою эффективность в лечении ринита, синусита [29], в том числе с потерей обоняния.
Преимущества препарата Полидекса с фенилэфрином:
Эффективность назального спрея Полидекса с фенилэфрином для лечения гипосмии при остром и хроническом риносинусите была убедительно продемонстрирована в ходе исследования Безшапочного С.Б. и соавт. Результаты сравнения группы, использовавшей спрей Полидекса с фенилэфрином в течение 5 дней, и группы, применявшей интраназально солевой раствор, показало, что на 10-й день от начала терапии среди пациентов первой группы ни один пациент не предъявлял жалобы на снижение обоняния, в отличие от группы контроля. Разница между группами по показателю аносмии составила 1,1 балл. Кроме того, препарат показал значимое преимущество и по другим конечным точкам: выраженность отека носовых раковин уменьшилась на 1,8 баллов, гиперемия носовых раковин – на 2 балла, выделения из среднего носового хода – на 2,1 балла, заложенность носа – на 1,6 баллов [30].
Работа позволяет сделать вывод, что комбинация неомицина сульфата + полимиксина В сульфат + дексаметазона натрия + фенилэфрина гидрохлорида в форме назального спрея несомненно является препаратом выбора в комплексном лечении риносинуситов. Его введение непосредственно в очаг воспаления позволяет достичь оптимального комплексного воздействия антибактериального, противовоспалительного и сосудосуживающего компонентов, что способствует усилению лечебного эффекта и, как следствие, ускорению выздоровления пациентов.
Заключение
Патология слизистой оболочки носа и околоносовых пазух приобретает все большее значение в понимании механизмов распространения COVID-19. Синоназальный тракт может быть важным резервуаром инфекции, в то время как выделение вируса из носа – важным механизмом передачи. Аносмия без заложенности носа может быть высокоспецифичным показателем COVID-19 [31].
Клинические подходы к лечению гипо- или аносмии при COCID-19 пока недостаточно сформированы. Согласно имеющимся данным, при персистировании нарушения обоняния рациональным представляется назначение обонятельной тренировки и некоторых нутриентов. Назначение интраназальных глюкокортикостероидов при нарушении обоняния рекомендовано в случае наличия сопутствующих признаков воспаления слизистой оболочки полости носа и жалоб. Назальный спрей Полидекса с фенилэфрином, содержащий антибактериальный, противовоспалительный и сосудосуживающий компоненты, является обоснованным выбором в комплексном лечении ринитов и риносинуситов, протекающих в том числе с гипо- и аносмией.
Нарушение обоняния при ковиде
Коронавирусы
Коронавирусы человека (HCoV) были определены как одна из основных причин острых инфекций верхних дыхательных путей (URTI) в 60-х годах прошлого века. Позже были идентифицированы различные виды коронавирусов, в том числе HCoV-NL63, ассоциированные с острым ларинготрахеитом (круп). Коронавирус, принадлежащий к группе β-коронавирусов 2b, был обнаружен в 2002 году как причина тяжелой инфекции нижних дыхательных путей (LRTI) в Китае, получившей название тяжелого острого респираторного синдрома (SARS). В 2012 году другой коронавирус, принадлежащий к группе β-коронавирусов 2c, вызвал в Саудовской Аравии высокопатогенный LRTI, получивший название ближневосточного респираторного синдрома (MERS), который стал эпидемией в основном на Ближнем Востоке. В этих недавно появившихся группах коронавирусов, хотя в основном поражаются нижние дыхательные пути, легкие симптомы URTI были зарегистрированы при MERS и SARS.
Синоназальные симптомы острого поражения верхних дыхательных путей
Поствирусная потеря обоняния
Потеря обоняния после других вирусных инфекций
Вирусы гриппа или парагриппа, риновирус, пикорнавирус, коронавирус человека и вирус Эпштейна-Барра относятся к числу тех, которые были упомянуты как причина поствирусной потери обоняния
Потеря обоняния после острого респираторного синдрома
Потеря обоняния была идентифицирована в очень ограниченных сообщениях о случаях SARS, которые не были связаны с синоназальными симптомами
Распространенность нарушений обоняния и вкуса при ковиде
Механизмы нарушения обоняния
Прямое повреждение обонятельного пути вирусом, вирусное поражение обонятельной луковицы и косвенное повреждение, вызванное последующим воспалением обонятельных нейронов и поддерживающих клеток, входят в число предполагаемых механизмов (как было отмечено при инфекции гриппа).
Не было отмечено значительной связи между синоназальными симптомами ( повреждение и воспаление слизистой оболочки носа и придаточных пазух ) и потерей обоняния, что может свидетельствовать о том, что другие механизмы, помимо поражения верхних дыхательных путей, ответственны за потерю обоняния. Было высказано предположение, что вирус может инфицировать мозг через эпителий носовой полости и обонятельный путь, что было подтверждено у животных, инфицированных MERS-CoV и SARS-CoV
SARS-CoV-2 инфицирует клетки посредством взаимодействия между его белком-шипом (S) и белком ACE2 на клетках-мишенях. Это взаимодействие требует расщепления белка S протеазой клеточной поверхности TMPRSS.. Основываясь на анализе наборов данных по секвенированию РНК, Brann et al. обнаружили, что и ACE2, и TMPRSS экспрессируются опорными клетками обонятельного эпителия и стволовыми клетками, а не обонятельными сенсорными нейронами. Они предположили, что инфицирование этих клеток является причиной обонятельной дисфункции у пациентов с COVID-19.
Практические выводы
Людей с потерей обоняния без каких-либо симптомов воспаления придаточных пазух носа следует рассматривать как вероятных больных COVID-19 во время пандемии