Киста в желчном протоке что это
Киста в желчном протоке что это
Кистозное расширение общего желчного протока упоминается в медицинской литературе под различными названиями. Вот некоторые из них: кисты общего желчного протока, врожденный кистоз общего желчного протока, желчный кистоз, идиопатическое аневризмоподобное или мешковидное расширение и т. д. Эта аномалия внешне проявляется кистами, но с точки зрения строения это не кисты, потому что они никогда не имеют собственной стенки и не покрыты изнутри слизистой оболочкой. Определение «кисты» или «кистозное расширение общего желчного протока» также является неточным, гак как киста не всегда ограничена общим желчным протоком, а может распространяться в общий печеночный проток, частично или полностью его замещая. Более точным определением было бы «сегментарные кистеобразные расширения общего желчного протока». Однако мы продолжим пользоваться классической терминологией.
При описании кист обшего желчного протока авторы часто упоминают лишь один их вариант, описанный в начале данной главы. Этот вариант, несомненно, встречается чаще других, но существуют и другое варианты кист, мало похожие друг на друга и требующие различных подходов к их хирургическому лечению. Поэтому необходимо дать классификацию этих кист, прежде чем описывать методы их хирургического лечения, поскольку имеются глубокие топографические, морфологические и структурные различия между различными вариантами.
Клинико-патологическая классификация, предложенная в 1959 г. Alonso—Lej, используется наиболее часто благодаря ее простоте. Alonso—Lej разделил кисты общего желчного протока на три следующих типа:
Тип I. Это наиболее часто встречающийся вариант (включает 93% всех кист общего желчного протока). Он характеризуется мешковидным расширением сегмента общего желчного протока по всей его окружноатп, которое начинается и заканчивается внезапно. Над расширенным сегментом и ниже его проток не изменен. Величина кистозного расширения очень разнообразна: в пределах от 300 до 1000 мл. У некоторых пациентов расширенный проток может вмещать несколько литров. Киста содержит конпентрированную желчь темного цвета. При посеве содержимого кисты обычно выявляют рост бактерий кишечной группы. Внутри киста лишена слизистой оболочки, за исключением изолированных областей с островками слизистой. Толщина стенки может быть от 3 до 10 мм. Стенка кисты построена из фиброзной ткани, богатой коллагеновыми волокнами, и часто плотно инфильтрирована полиморфно-ядерными клетками и лимфоцитами. Кисты общего желчного протока чаще отмечаются уженщин, чем у мужчин (в пропорции 4 : 1). Желчный пузырь и пузырный проток нормальные. Пузырный проток часто открывается у места соединения общего печеночного протока и кисты. В редких случаях пузырный проток впадает прямо в кисту. Кистозное расширение не используется для анастомозирования с кишечником из-за его фиброзной структуры и несовершенной слизистой оболочки.
До недавнего времени считалось, что кисты общего желчного протока обычно диагностируют в раннем детском или юношеском возрасте, но теперь доказано, что их можно диагностировать в любом возрасте. Последние статистические исследования показали бесспорное увеличение числа кист у взрослых, поэтому кисты общего желчного протока перестали быть прерогативой педиатров и детских хирургов. Большинство исследователей соглашаются с тем, что кисты общего желчного протока являются врожденными по происхождению. Они, как и у старших детей, хорошо различимы у плода, новорожденного и находящегося на грудном вскармливании младенца. Однако некоторые авторы продолжают считать, что расширение может развиваться вследствие структурных изменений или врожденного порока стенки. В 1%9 г. Babbitt указал на повышенную частоту аномально высокого соединения панкреатического и общего желчного протоков, соединяющихся за пределами стенки двенадцатиперстной кишки, у пациентов с 1 типом кист обшего желчного протока по Alonso— Lej. Babbitt считал эту аномалию причиной кистозного расширения. Позже другие исследователи подтвердили интересные наблюдения Babbitt, но не считали эту аномалию причиной дилатации. Недавние исследования в Японии, где кисты общего желчного протока встречаются чаще, чем в Европе или Америке, обнаружили высокое соединение панкреатического и обшего желчного протоков почти у 90% пациентов с кистами общего желчного протока.
Эти авторы показали, что высокое соединение панкреатического и общего желчного протоков при несостоятельности сфинктера способствует забросу секрета поджелудочной железы в общий желчный проток. Увеличение заброса секрета поджелудочной железы является причиной обычно имеющейся у пациентов гиперамилаземии. Некоторые авторы полагают, что рефлюкс является важным фактором в развитии структурных изменений общего желчного протока, способствующих малигнизации кисты, а также других сегментов желчного дерева. Было показано, что даже пациенты более молодого возраста с кистами обшего желчного протока чаще склонны к малигнизации желчного дерева. Наличие высокого соединения панкреатического и общего желчного протоков имеет большое значение для хирурга, поскольку, как будет показано ниже, при выделении нижнего конца кисты и идентификации общего желчного протока необходимо пересекать проток очень близко к кистозному расширению. Если сделать это слишком далеко внизу, возникает риск повреждения места соединения панкреатического и обшего желчного протоков, которое у этих пациентов часто имеет аномально высокое расположение.
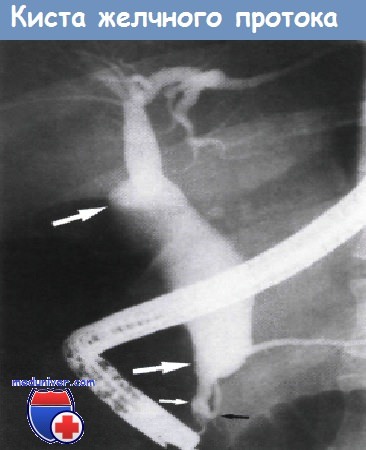
Веретенообразное расширение дистального отдела общего печеночного протока (обозначено большими белыми стрелками) и проксимального и среднего отделов общего желчного протока.
Диаметр дистальной части общего желчного протока (обозначен маленькой белой стрелкой) в норме.
Аномалии протока поджелудочной железы (обозначен черной стрелкой) не выявлено.
Кисты общего желчного протока встречаются не слишком часто, но, если хирургическое вмешательство не выполнено до развития серьезного ухудшения состояния пациента, прогноз их неблагоприятен. Наличие кисты может приводить к многочисленным осложнениям: разрыву кисты в результате травмы или во время беременности, гепатомегалии, билиарному циррозу печени, вызванному стазом, портальной гипертензии, холангиту, панкреатиту, сдавлению кистой двенадцатиперстной кишки с последующим развитием кишечной непроходимости, а также к карциноме кисты или другого сегмента желчевыводящих путей.
О наличии кисты общего желчного протока можно думать, если у пациента имеются определенные симптомы. Однако чаще всего она бывает случайной находкой во время операции, особенно у взрослых. Редко у пациента присутствует классическая триада: боль, пальпируемый инфильтрат и желтуха. Чаще у пациентов бывают лишь один или два симптома этой триады или вовсе нет никаких симтомов. Это наиболее характерно для взрослых, у которых симатоматика обычно неспецифична. Имеются различные методы диагностики кист общего желчного протока: внутривенная холецистохолангиография, ультрасонография, компьютерная томография, эндоскопическая ретроградная холангиопанкреатография и чрескожная чреспеченочная холангиография.
Хирургическое лечение кист обшего желчного протока I типа состоит в резекции кисты с последующим восстановлением непрерывности желчевыводящих путей посредством анастомозирования культи общего желчного протона с тощей кишкой, мобилизованной по Roux-en-Y. Несколько лет назад использовался простой анастомоз кисты с кишечником. Однако в настоящее время он не применяется, за исключением пациентов, которые не могут перенести резекцию из-за тяжелого общего состояния или имеют плотно фиксированную кисту, что делает резекцию слишком опасной или невозможной. Простой анастомоз кисты с кишечником — быстрая и простая операция, но она не всегда дает хорошие результаты, поскольку могут наблюдаться послеоперапионные холангиты. формирование конкрементов и карциноматозная дегенерация. Анастомоз кисты с кишечником не является анастомозом «слизистая к слизистой». Следует чаще формировать анастомоз кисты с петлей тощей кишки, мобилизованной по Roux-en-Y, чем с двенадцатиперстной кишкой, несмотря на го, что эта операция является технически более сложной, потому что в последнем случае чаще развиваются сужение анастомоза и холангит. Желчный пузырь необходимо резецировать всегда, даже если киста не удалена. Было показано, что если желчный пузырь не удален, то в послеоперационном периоде чаще наблюдается холецистит.
Резекция кисты общего желчного протока и анастомоз общего печеночного протока с тощей кишкой, мобилизованной по Roux-en-Y — намного более сложная операция, чем простой цистоеюноанастомоз. Тем не менее, в настоящее время эта операция в руках опытных хирургов сопровождается очень низкой летальностью.
Тип II. Это наиболее редко встречающиеся кисты общего желчного протока, составляюшие только 2.1% всех кист. Для них характерно присутствие бокового дивертикула, соединенного с общим желчным протоком ножкой. Эта ножка обычно тонкая и редко бывает широкой. У большинства пациентов дивертикул обычно бывает в правом печеночном протоке, но у некоторых он может локализоваться и в левом протоке. Ножка дивертикула может быть соединена с общим желчным протоком, в некоторых случаях с общим печеночным протоком или, реже, — с одним из печеночных протоков. Хирургическое лечение этого дивертикула состоит в простой резекции и перевязке ножки в месте ее соединения с желчным протоком, если она тонкая. В случаях, когданожка широкая, ее нужно резецировать около желчного протока и ушить узловыми швами синтетической нерассасывающейся нитью 4—0. После этого операцию завершают, вводя Т-образную трубку выше или ниже шва ножки через маленький поперечный разрез желчного протока для декомпрессии и защиты линии шва.
Тип III. Этот тип, согласно классификации AlonsoLej, имеет очень мало общего с двумя предыдущими группами. Хотя кисты этого типа встречаются и чаще, чем кисты второго типа, но их частота составляет лишь 5,2% от всех кист общего желчного протока. Тип III характеризуется наличием ампулярного расширения интрадуоденального сегмента общего желчного протока, которое выступает в просвет даенадцатиперстной кишки подобно грыже общего желчного протока. В некоторых случаях ампулярное расширение может достигать больших размеров и вызывать обструкцию двенадпатиперстной кишки. Wheeler (Англия) предложил назвать эту аномалию «холедохоцеле» из-за ее сходства с уретероцеле. Abraham Vater первым описал ампулярное расширение нижнего конца общего желчного протока в 1723 г. (28). Описание этой анатомической аномалии Фатером привело к появлению термина «ампула Фатера», под которой в настоящее время подразумевают нормальную ампулу Фатера. Фатер описал расширение ампулы, соответствующее на самом деле III типу кист общего желчного протока по классификации Alonso—Lej, а не нормальной анатомической структуре. Из-за этой ошибочной интерпретации название «ампула Фатера» стало применяться для обозначения нормального фатерова сосочка, который на самом деле не является ни ампулой, ни тем образованием, которое описал в 1723 г. Фатер.
Тип III по классификации Alonso—Lej имеет две формы. Важно дифференцировать эти две формы во время хирургической ревизии, потому что для их лечения должны применяться различные методы операций. Первая, наиболее часто встречающаяся, форма уже описана и состоит из кистозного расширения интрадуоденальной части общего желчного протока. Это кистозное расширение имеет на своей поверхности отверстие, через которое желчь вместе с секретом поджелудочной железы проходит в двенадцатиперстную кишку. Второй вариант, известный как латеральный сосочковый вариант, представлен латеральным дивертикулом общего желчного протока, расположенным вблизи большого дуоденального сосочка и не имеюшим отверстия на его поверхности. Желчь и секрет поджелудочной железы проходят через сосочек, расположенный как обычно. Bass и Cremin обратили внимание на любопытный факт: первый вариант находят в норме у некоторых животных, таких как морская свинка и сумчатые; второй вариант находят у другой группы животных, например, слонов, китов, тюленей и т.д.
Киста в желчном протоке что это
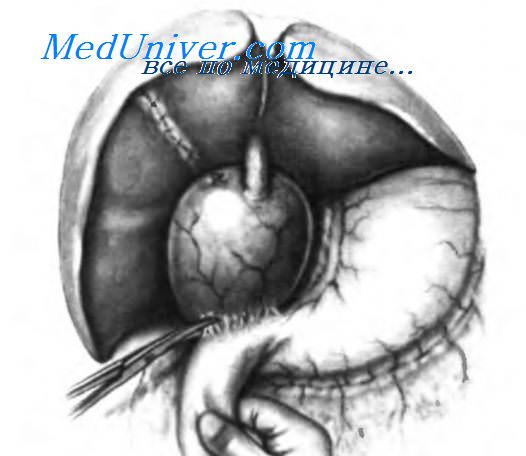
Операцией выбора при наличии кист общего желчного протока I типа по Alonso-Lej является резекция кисты вместе с удалением желчного пузыря и восстановление пассажа желчи анастомозированием общего желчного протока с петлей тощей кишки, мобилизованной по Roux-en-Y. Брюшную полость вскрывают трансректальным или правым парамедианным разрезом. Некоторые хирурги используют расширенный субкостальный разрез. Интраопе-рационная диагностика кист общего желчного протока обычно не вызывает затруднений, потому что к моменту появления симптоматики киста чаще всего хорошо развита. В течение бессимптомной фазы желчные протоки проходимы. Когда пассаж желчи нарушается, начинается декомпенсация. При ревизии обычно выявляется ограниченное расширение с очень четкими границами, отличное от остальных желчных протоков. Установлено, что голубоватый мешок, обычно распространяющийся латеральнее и несколько кзади, позади верхней горизонтальной и нисходящей частей двенадцатиперстной кишки, легко обнаружить, если он внезапно заканчивается в общем желчном протоке малого калибра. Для исследования всей поверхности кисты необходимо произвести мобилизацию по Vautrin-Kocher.
При ревизии нужно уделять особое внимание степени фиксации кисты к соседним структурам, особенно по ее задней поверхности. Для получения полной картины желчного дерева крайне важно выполнить холангиографию путем пункции желчного пузыря и введения достаточного количества рентгеноконтрастного вещества для контрастирования кисты и остальных желчных путей. Это помогает выбрать метод оперативного вмешательства. Для получения адекватной картины всего желчного дерева необходимо наклонять операционный стол, потому что кистозный мешок, наполненный рентгеноконтрастным веществом, затрудняет визуализацию некоторых сегментов желчных протоков. Первым шагом во время операции должно быть удаление желчного пузыря, как показано на рисунке. Холецистэктомию выполняют, начиная от пузырного протока к дну желчного пузыря. Культя пузырного протока видна на внешней поверхности кистозного расширения.
Ложе желчного пузыря ушито. Мобилизация по Vautrin-Kocher позволила выделить латеральный сегмент и нижнюю часть кистозного расширения вместе с началом общего желчного протока нормального калибра. Ножницами разделяют сращения, соединяющие переднюю поверхность кисты со стенкой верхней горизонтальной части двенадцатиперстной кишки и антрального отдела желудка. После разделения этих сращений необходимо рассечь брюшину над кистой.
Выделятся нижний полюс кисты, и сразу под ним найден общий желчный проток. Не следует выделять общий желчный проток слишком далеко за кистозным расширением, потому что возникает риск повредить место соединения панкреатического и общего желчного протоков, которое у 90% пациентов с кистами общего желчного протока имеет аномально высокое расположение. Общий желчный проток пережимают ниже кисты, и под зажимом накладывают два шва-держалки. Затем скальпелем пересекают общий желчный проток, который обычно несколько сужен. Дистальную культю общего желчного протока закрывают узловыми швами синтетическим рассасывающимся материалом 4-0.
После пересечения общего желчного протока его оттягивают зажимом вверх, а затем с помощью ножниц выделяют заднюю поверхность кисты. Обычно она выделяется легко, но у некоторых пациентов задняя стенка кисты плотно сращена с соседними структурами, что делает ее освобождение трудным или невозможным. В таком случае операцию завершают формированием анастомоза передней поверхности кисты с тощей кишкой.
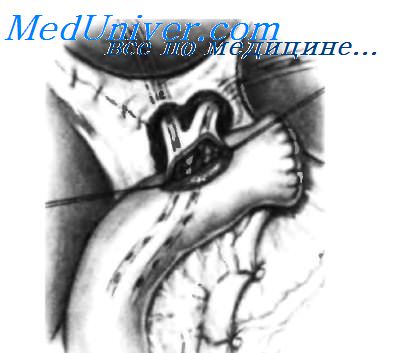
После освобождения всей поверхности кисты пересекают общий печеночный проток прямо над кистой. Для этого накладывают два шва-держалки над линией пересечения и два шва ниже этой линии, после чего общий печеночный проток пересекают. Если общий печеночный проток имеет диаметр 15 мм или более, узловыми швами из нерассасывающегося синтетического материала 3-0 выполняют гепатикоеюнальный анастомоз «конец в бок». Если общий печеночный проток имеет меньший диаметр, необходимо его увеличить, используя левый печеночный проток и низводя хилиарную пластинку по Нерр-Couinaud. На вставке пунктирной линией показано увеличение общего печеночного протока за счет левого печеночного протока.
Низведение хилиарнои пластинки завершено, и за счет левого печеночного протока увеличен диаметр общего печеночного протока. Чреспеченочным доступом проведены две силастиковые трубки с множеством перфорационных отверстий. Петля тощей кишки мобилизована по Roux-en-Y, и на анастомозируемом участке выполнен разрез, соответствующий диаметру желчного протока. На фая культи желчного протока и по углам разреза тощей кишки наложены несколько швов-держалок.
Наложен задний ряд узловых швов (между желчным протоком и тощей кишкой) синтетическим нерассасывающимся материалом 3-0. Концы силастиковых транспеченочных трубок введены в тощую кишку. Продолжают наложение переднего ряда швов.
Передний ряд швов билиодигестивного анастомоза почти завершен. На вставке показана фиксация анастомозируемого участка тощей кишки несколькими швами к глиссоновои капсуле для уменьшения натяжения линии шва. Перед закрытием брюшной полости в подпеченочное пространство помещают дренажную трубку для продолжительного дренирования.
Иногда невозможно выполнить резекцию кисты из-за тяжелого общего состояния пациента или фиксации кисты к соседним структурам. В таких случаях накладывают анастомоз между самой нижней частью кисты и тощей кишкой узловыми швами синтетической рассасывающейся нитью 3-0, как изображено на рисунке. В некоторых случаях возможно, выполняя этот анастомоз, наложить два ряда швов: внутренний — через всю толщину, синтетической рассасывающейся нитью 3-0, и наружный, включающий, с одной стороны, брюшину, покрывающую кисту, а с другой стороны — серозно-мышечный слой тощей кишки. Второй ряд швов накладывают хлопком или шелком. Этот анастомоз может быть постоянным или временным. После улучшения общего состояния возможна вторая операция — резекция кисты. На рисунке можно видеть, что желчный пузырь удален и его ложе ушито. Всем пациентам, которым показано наложение цистоеюноанастомоза, необходимо удалять желчный пузырь. Было доказано, что если желчный пузырь оставить, то в послеоперационном периоде развивается холецистит. Нужно заметить, что цистоинтестинальный анастомоз способствует развитию различных осложнений, в том числе рака кисты или других отделов желчевыводящих путей.
Кисты желчного протока
Врожденное кистозное расширение общего желчного протока после их врожденной атрезии является наиболее частой аномалией внепеченочных желчных путей. В литературе эта анатомическая ситуация фигурирует под различными названиями: врожденное кистозное расширение холедоха, псевдокиста холедоха.
Эпидемиология
Клиника
«Классическая триада» признаков: холестаз, желтуха, боли в животе.
Патогенез
Причинами формирования кисты желчного пузыря являются состояния, при которых нарушен отток желчи: закупорка конкрементом пузырного протока при желчнокаменной болезни, его сдавление опухолевыми образованиями, рубцовые изменения, а также врожденные аномалии (перегибы).
Классификация кист желчного протока:
Классификация кист желчного протока:
Кисты желчного протока классифицируют по кри- териям местоположения, степени и формы кистозной аномалии. В настоящее время наиболее часто исполь- зуют классификацию Алонсо–Лей в модификации T. Todani и соавт., которая включает в себя как кисты вне- и внутрипеченочных желчных протоков, так и варианты болезни Кароли. В классификации выделяют следующие типы:
Указанная классификация кист желчного протока очень важна, поскольку наиболее четко указывает на направление клинико-диагностических и хирургических мероприятий
Киста в желчном протоке что это
1. Общая характеристика:
• Кистозное расширение желчных протоков на ограниченном участке с сохранением сообщения с билиарным деревом:
о Для заключения о кисте, необходимо исключить иные причины расширения желчных протоков, в т. ч. опухоли, камни, стриктуры
о Часто сочетается с холелитазом, цистолитиазом (камни в кисте желчного протока), холедохолитиазом, гепатолитазом
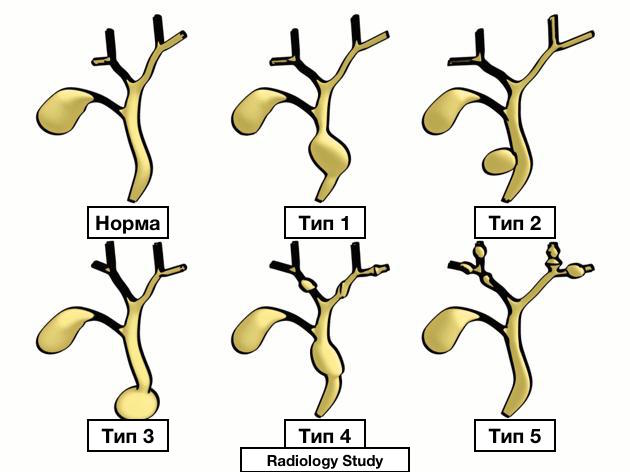
о Согласно чаще всего используемой классификации Todani кисты желчных протоков подразделяется на пять различных типов
— Тип I: веретеновидное или кистозное расширение внепеченочного желчного протока на одном участке:
Тип Ia: кистозное расширение всего внепеченочного протока, сочетающееся с аномалиями панкреатобилиарнойого соустья
Тип Ib: расширение общего желчного протока на ограниченном участке, чаще в дистальных отделах, не сочетающееся с аномалиями панкреатобилиарнойого соустья
Тип Ic: веретеновидное расширение всего внепеченочного желчного протока в сочетании с аномалиями панкреатобилиарнойого соустья
Наиболее распространенный вариант, к которому относятся 50-85% кист желчных протоков
Кисту первого типа необходимо отличать от дистальной обструкции внепеченочного протока, обусловленной, например, камнем либо опухолью, а также расширения внепеченочного протока, наблюдающегося после холецистэктомии в норме
— Тип II: истинный дивертикул супрадуоденальной части общего желчного протока:
Обнаруживается очень редко, около 2% всех случаев
— Тип III: ограниченное расширение интрадуоденального сегмента общего желчного протока (холедохоцеле), расположенного в стенке двенадцатиперстной кишки:
Тип IIIa: кистозное расширение интрадуоденальной части общего желчного протока
Тип IIIb: дивертикул интрадуоденальной части общего желчного протока
Составляет 1-5% всех кист
Выстилка кисты может быть образована эпителием двенадцатиперстной кишки или эпителием желчных протоков
Холедохоцеле большого размера может приводить к обструкции двенадцатиперстной кишки, проявляться желтухой, или становиться причиной панкреатита
— Тип V: единичная внутрипеченочная билиарная киста или множественные кисты (болезнь Кароли):
Изменения со стороны внепеченочного желчного протока отсутствуют
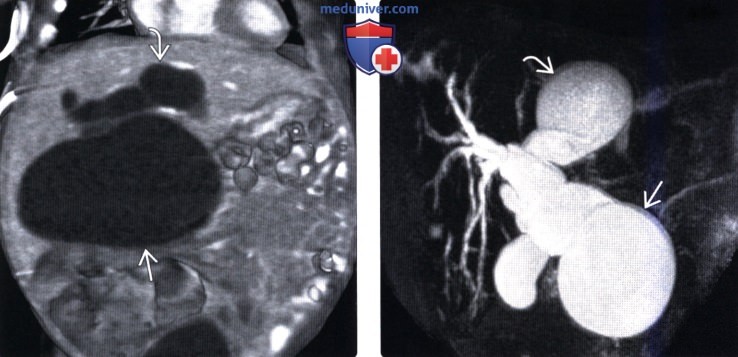
(Справа) На корональной МРХПГ (MIP-реконструкция) у маленького ребенка отчетливо визуализируется в значительной степени расширенный внепеченочный желчный проток, определяется также кистозное расширение левого печеночного протока на ограниченном участке (киста IVa типа).
2. Рентгенография:
• ЭРХПГ: считается «золотым стандартом» диагностики кист желчных протоков:
о Позволяет точно оценить панкреатобилиарнойое соустье
о Однако в случае наличия стриктур возникают затруднения при визуализации некоторых участков билиарного дерева
3. КТ признаки кист желчных протоков:
• Кистозные структуры первого, второго или четвертого типа, не накапливающие контраст, расположенные в области ворот печени вплотную к желчным протокам:
о Для определения отношения кисты к желчным протокам необходимо мультипланарное реформатирование
• Кистозное образование в стенке проксимальной части двенадцатиперстной кишки, сообщающееся с общим желчным протоком (киста третьего типа)
• Множественные кисты в паренхиме печени, находящиеся в непосредственной близости от внутрипеченочных желчных протоков (четвертый тип)
4. МРТ признаки кист желчных протоков:
• Лучший неинвазивный метод для оценки билиарного дерева, кист желчных протоков, а также аномалий панкреатобилиарнойого соустья
• МРХПГ позволяет отчетливо продемонстрировать кистозное расширение билиарного дерева и отобразить взаимное расположение кист с расположенными поблизости желчными протоками, а также оценить наличие сообщения между ними
• Кисты желчных протоков должны обладать характеристиками сигнала, «зеркальными» по сравнению с сигналом в желчных протоках в норме (гипоинтенсивный сигнал на Т1 ВИ, гиперинтенсивный сигнал на Т2 ВИ, отсутствие заметного накопления контраста в стенке кисты на Т1 ВИ с контрастным усилением)
• Избыточное контрастное усиление стенки или ее утолщение подозрительно скорее на суперинфекцию или злокачественную опухоль, особенно при утолщении стенки узлового или неправильного характера
5. УЗИ признаки кист желчных протоков:
• Серошкальное исследование:
о Анэхогенное образование в области ворот печени (кисты первого, второго и четвертого типа) с задним акустическим усилением
— Киста протока может ошибочно быть принята за желчный пузырь или кисту брыжейки, пока не будет установлен факт наличия сообщения с внепеченочным желчным протоком
— В полости кисты могут обнаруживаться конкременты, дающие заднюю акустическую тень
о Множественные внутрипеченочные кисты четвертого или пятого типов с акустическим усилением:
— Сообщение кист с желчными протоками сложно обнаружить при УЗИ
6. Радионуклидная диагностика:
• Гепатобилиарная сцинтиграфия (с иминодиуксусной кислотой):
о Дефект накопления в области ворот печени с отсроченным и долговременным (больше 24 часов) накоплением радиофармпрепарата
о Обнаружение радиоактивного маркера в кисте позволяет однозначно идентифицировать наличие сообщения кисты с желчными протоками
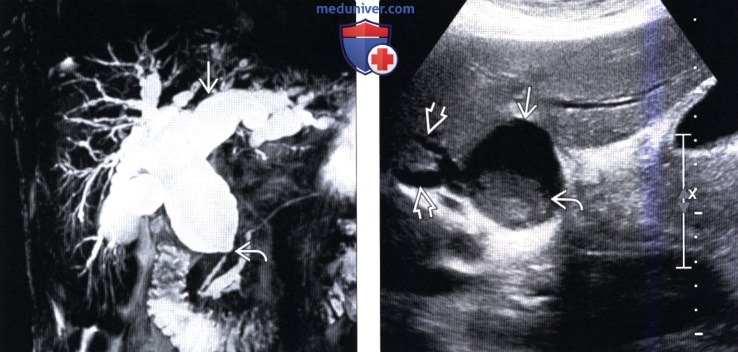
(Справа) На сонограмме в области ворот печени визуализируется кистозное образование с включениями дебриса внутри. Обратите внимание, что киста сообщается со слегка расширенными внутрипеченочными протоками и, вероятно, относится к типу IVa.
в) Дифференциальная диагностика кист желчных протоков:
1. Обструкция общего желчного протока, обусловленная злокачественной опухолью:
• Чаще всего возникает вторично на фоне аденокарциномы, ампулярного рака, холангиокарциномы дистальных отделов общего желчного протока
• Расширение желчных протоков, расположенных проксимальнее зоны обструкции, в сочетании с расширением панкреатического протока обнаруживается в случае большинства опухолей поджелудочной железы и новообразований, возникающих в фатеровой ампуле
• Признаком, позволяющим отличить опухоль от кисты холедоха, является внезапное и неравномерное сужение дистальных отделов общего желчного протока
2. Первичный склерозирующий холангит:
• Идиопатический воспалительный процесс, приводящий к прогрессирующему фиброзу и стриктурам внутри- и внепеченочных желчных протоков
• Множественные чередующиеся стриктуры, расширенные и неизмененные участки, придающие желчным протокам вид «бус»
• На фоне острого воспалительного процесса может наблюдаться утолщение и интенсивное накопление контраста стенками желчного протока
• При первичном склерозирующем холангите наблюдается неравномерное сужение протоков в виде «бус» и только минимальное их расширение, а не кистозная или веретеновидная дилатация
3. Рецидивирующий пиогенный холангит:
• Пигментные камни во всех отделах внутри- и внепеченочных желчных протоков, их расширение, множественные стриктуры, рецидивирующие эпизоды холангита
• Непропорциональное расширение внепеченочных и центральных внутрипеченочных протоков или расширение внутрипеченочных протоков на ограниченном участке (обычно в левой доле печени):
о Расширенные участки желчных протоков имеют цилиндрическую форму и перемежаются со стриктурами (в отличие от кистозного расширения в случае кисты желчного протока)
• Преобладает у коренных жителей Юго-Восточной Азии и мигрантов из этого региона
4. Псевдокиста или кистозное новообразование поджелудочной железы:
• Может вплотную прилежать к двенадцатиперстной кишке или общему желчному протоку и имитировать кисту второго или третьего типа
5. Дивертикул двенадцатиперстной кишки:
• Дивертикулы второй и третьей части двенадцатиперстной кишки необходимо дифференцировать с кистой холедоха третьего типа, возникающей в стенке двенадцатиперстной кишки и напрямую сообщающейся с общим желчным протоком
6. Простые кисты печени:
• Не имеют сообщения с билиарным деревом в отличие от внутрипеченочных кист четвертого и пятого типов
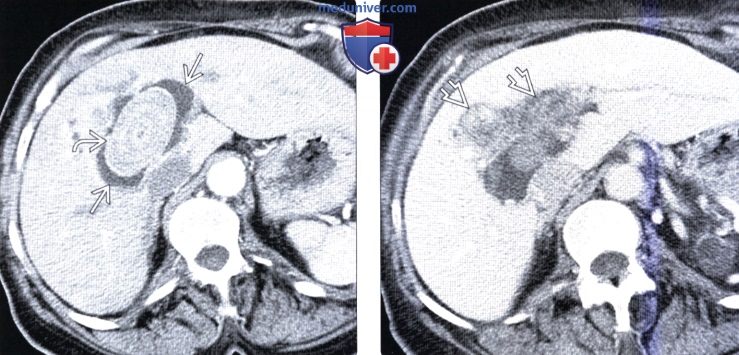
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента в стенке кисты желчного протока определяется объемное образование, накапливающее контраст. Образование камней и развитие холангиокарциномы — известные осложнения длительно существующих кист желчных протоков.
г) Патология. Общая характеристика:
• Этиология:
о Точно не известна; имеются несколько гипотез:
— Врожденная мальформация дуктальной пластинки
— Аномалии соустья общего желчного и панкреатического протоков, формирующих единый длинный канал проксимальнее дуоденального сосочка:
Заброс панкреатических ферментов в общий желчный проток ослабляет его, что впоследствии приводит к дилатации
Аномалии панкреатобилиарнойогососустья обнаруживаются у 60-90% пациентов, имеющих кисты желчных протоков
— Повышение давления в билиарном дереве, обусловленное наличием перегородок или дисфункцией сфинктера Одди
• Сопутствующие патологические изменения:
о Аномалии билиарной системы, включая атрезию (обычно дистальных отделов билиарного дерева) и стеноз
о Другие формы фиброполикистозной болезни, в т. ч. фиброз печени и билиарные гамартомы
д) Клинические особенности:
1. Проявления кист желчных протоков:
• Наиболее частые признаки/симптомы:
о Классическая триада симптомов, чаще всего у детей: рецидивирующая боль в правом подреберье, желтуха, наличие пальпируемого объемного образования
2. Демография:
• Возраст:
о Заболевание может возникать в любом возрасте с рождения и до старости, диагноз обычно устанавливается в младенчестве или детстве:
— В 80% случаев в детском возрасте, из них в 25% до первого года жизни, и в 60% до десяти лет
• Пол:
о М:Ж= 1:4
• Эпидемиология:
о Распространенность: 1:13000 случаев госпитализаций и 1:150000 человек
о Существенное преобладание у населения азиатских стран
3. Течение и прогноз:
• Осложнения:
о Наиболее частое осложнение-формирование конкрементов (в кисте, в желчном пузыре, во внутрипеченочных и панкреатическом желчных протоках)
о Рецидивирующий холангит или холецистит
о Рецидивирующий или хронический панкреатит (обусловленный, вероятно, аномалиями панкреатобилиарнойого соустья)
о Разрыв крупных кист (происходит исключительно редко, имеются сообщения о разрыве кисты только у младенцев) с развитием желчного перитонита
о Вторичный билиарный цирроз, обусловленный длительно существующей обструкцией желчных протоков и повторяющимися приступами холангита
о Злокачественная трансформация: чаще всего происходит развитие холангиокарциномы или рака желчного пузыря:
— Истинный риск малигнизации неизвестен, однако чаще всего озлокачествляются кисты первого и четвертого типа: Сообщается, что заболеваемость злокачественными опухолями составляет 10-30%; риск выше у пожилых пациентов
— Повышенный риск злокачественной трансформации, скорее всего, связан с панкреатобилиарнойым рефлюксом на фоне аномалий панкреатобилиарнойого соустья
— Даже если киста внепеченочного протока удалена, сохраняется риск развития злокачественных опухолей во внутрипеченочных желчных протоках, что обусловливает необходимость долговременного наблюдения
4. Лечение:
• Лечение зависит от типа кисты:
о Кисты первого и четвертого типа: из-за риска малигнизации и возникновения осложнений (например, образования камней, возникновения холангита) показано хирургическое лечение, заключающееся в иссечении кисты с дальнейшей реконструкцией путем формирования соустья между культей желчного протока и приводящей петлей Y-образного межкишечного анастомоза по Ру (гепатикоеюностомия)
о Кисты второго типа: хирургическое лечение (иссечение дивертикула)
о Кисты третьего типа: поскольку риск озлокачествления таких кист меньше, в случае отсутствия симптоматики лечение не требуется:
— При симптоматическом холедохоцеле лечение обычно заключается в эндоскопической резекции
о Кисты внутрипеченочных желчных протоков (четвертого и пятого типа): консервативное лечение; у некоторых пациентов возникает необходимость в трансплантации печени
е) Список использованной литературы:
1. Law R et al: Diagnosis and treatment of choledochoceles. Clin Gastroenterol Hepatol. 12(2):196-203, 2014
Редактор: Искандер Милевски. Дата публикации: 2.3.2020